文章信息
- 陈一佳, 苏健, 覃玉, 李莹, 潘恩春, 高艳, 张宁, 周金意, 余小金, 武鸣, 沈冲.
- Chen Yijia, Su Jian, Qin Yu, Li Ying, Pan Enchun, Gao Yan, Zhang Ning, Zhou Jinyi, Yu Xiaojin, Wu Ming, Shen Chong.
- 睡眠时间和2型糖尿病患者死亡风险的前瞻性队列研究
- A prospective cohort study on the duration of sleep and risk of all-cause mortality among patients with type 2 diabetes
- 中华流行病学杂志, 2019, 40(4): 394-399
- Chinese Journal of Epidemiology, 2019, 40(4): 394-399
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2019.04.005
-
文章历史
收稿日期: 2018-10-11
2. 江苏省疾病预防控制中心, 南京 210009;
3. 江苏省淮安市疾病预防控制中心 223001;
4. 苏州市疾病预防控制中心 215004;
5. 江苏省常熟市疾病预防控制中心 215500;
6. 南京医科大学公共卫生学院 211166
2. Jiangsu Provincial Center for Disease Control and Prevention, Nanjing 210009, China;
3. Huai'an City Center for Disease Control and Prevention of Jiangsu Province, Huai'an 223001, China;
4. Suzhou City Center for Disease Control and Prevention, Suzhou 215004, China;
5. Changshu City Center for Disease Control and Prevention of Jiangsu Province, Changshu 215500, China;
6. School of Public Health, Nanjing Medical University, Nanjing 211166, China
糖尿病已成为继心脑血管疾病、恶性肿瘤之后导致患者过早死亡的慢性非传染性疾病[1-2]。前瞻性研究结果显示,睡眠时间与死亡风险呈“U”形或“J”形关联,即睡眠不足和睡眠过多都会使死亡风险增加[3-5]。但这些研究主要集中于自然人群[6-7]。本研究利用江苏省近2万名社区2型糖尿病患者的前瞻性随访资料,分析睡眠时间与其死亡风险的关联。
对象与方法1.研究对象:2013年12月至2014年1月,在江苏省常熟市、淮安市清河区和淮安区通过整群随机抽样方法抽取44个乡镇/街道,每个乡镇/街道中登记并纳入国家基本公共卫生服务管理的2型糖尿病患者为研究对象。在研究地区登记管理的29 705名糖尿病患者中,剔除非2型糖尿病患者、因身体或精神状况较差者及不愿参与现场调查者,共计20 053名2型糖尿病患者参与调查;排除基线睡眠时间数据缺失者419人,其他纳入分析的变量信息缺失1 924人,自报睡眠时间<4或>15 h/d者258人[4],最终17 452名2型糖尿病患者纳入分析。本研究通过江苏省CDC伦理委员会审查(批准文号:2013026)。所有调查对象在正式调查前均签署知情同意书。
2.研究方法:包括询问调查、体格测量、实验室检测3个部分。询问调查统一采用江苏省CDC设计的调查问卷,包括社会人口学信息、健康相关行为、疾病史等内容。体格测量主要包括身高、体重、腰围、血压等。实验室检测主要包括FPG、糖化血红蛋白、总TC、TG等生化指标。具体测量方法和质量控制见文献[8]。调查均由经过统一培训并考核合格的人员完成。
3.指标定义及分组:①2型糖尿病:FPG ≥7.0 mmol/L或餐后2 h血糖≥11.1 mmol/L以及自我报告有2型糖尿病史并排除1型糖尿病患者[9],本研究糖尿病患者均经乡镇/社区及以上级别医院确诊。②睡眠时间:通过询问“通常一天内,您睡觉累计有多少时间?”获得,并将睡眠时间分为≤6、7、8、9、≥10 h/d 5组,以7 h/d为参照组[10]。③吸烟:自开始吸烟起至现在累积吸烟超过100支者[11]。④饮酒:平均每月饮酒≥1次,且调查时仍有饮酒行为。⑤BMI:<18.5 kg/m2为低体重,18.5~23.9 kg/m2为正常,24.0~27.9 kg/m2为超重,≥28.0 kg/m2为肥胖[12]。⑥身体活动水平:根据研究对象通常一天进行的各种类型身体活动和相应的时间长度换算成代谢当量(MET-h/d)[13]。⑦静态行为时间:通常一天内,调查对象累计坐着、靠着或者躺着(不包括睡眠时间)的时间[14]。⑧病程:基线调查日期与首次诊断患糖尿病日期之间的时间长度。
4.死亡信息收集:主要通过江苏省居民死因监测系统获取。江苏省每年对死因监测人员进行技术培训、现场督导、数据评审等质量控制工作,死因数据完整性高,漏报率低于2%。本研究利用17 452名2型糖尿病患者人口学信息与死因监测系统进行综合匹配,必要时通过当地CDC核实死亡信息。死因分类采用国际疾病分类第10版。本研究的终点为全死因死亡(A00~Z99)。
5.统计学分析:正态分布的连续性变量采用x±s表示,组间差异比较采用方差分析;非正态分布的连续性变量采用P50(P25~P75)表示,组间差异比较用Kruskal-Wallis H检验;分类资料采用频数(构成比)表示,组间差异比较采用χ2检验。随访人年的计算从基线调查开始,到死亡、失访或2018年6月30日为止。使用Cox比例风险模型分析不同睡眠时间长度和2型糖尿病患者死亡风险的风险比(HR)值及其95%CI,并对已知或可能影响死亡风险的因素进行逐步调整:模型1:未调整混杂因素;模型2:调整年龄、性别、文化程度、家庭年收入和糖尿病病程;模型3:在模型2基础上调整吸烟、饮酒、体力活动、静态行为时间和BMI;模型4:在模型3基础上调整高血压、血脂异常、冠心病和脑卒中疾病史。为避免基线心脑血管病和其他潜在疾病可能导致的反向因果关系,通过分别剔除基线患有冠心病、脑卒中人群和随访第一年死亡人群分别进行敏感性分析[15]。统计学分析使用SPSS网络版,所有检验均为双侧检验,以P<0.05为差异有统计学意义。
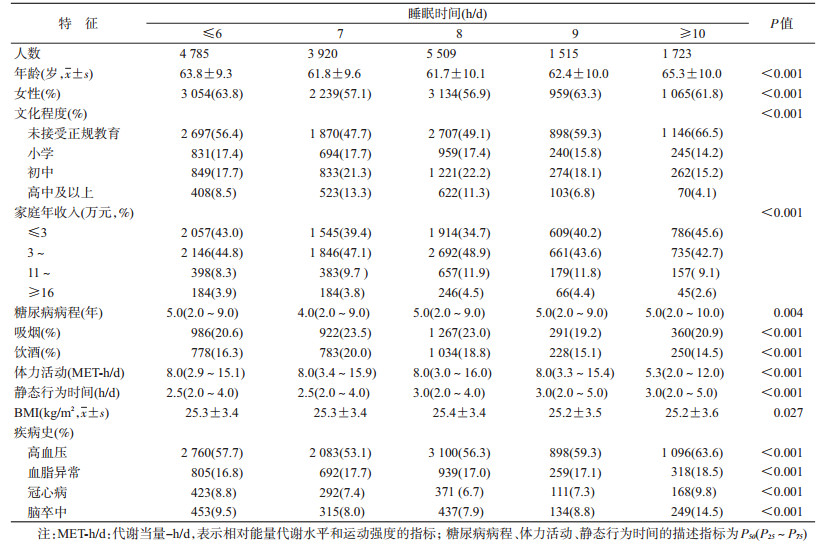
结果1.研究对象的基线特征:17 452名2型糖尿病队列人群中,男性7 001人,女性10 451人,年龄为(62.7±9.8)岁。不同睡眠时间分组在性别、文化程度、家庭年收入、糖尿病病程、吸烟、饮酒、体力活动、静态行为时间、BMI和疾病史的差异均有统计学意义(均P<0.05)。见表 1。
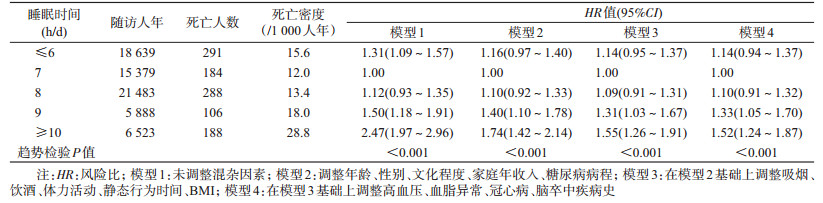
2.多因素Cox比例风险模型分析:队列人群随访(4.0±0.3)年,累计随访67 912人年。随访期间共观察到死亡1 057人,其中男性534人,女性523人,死亡密度为15.56/1 000人年。在调整相关影响因素后,Cox回归分析结果显示(模型4),以睡眠时间7 h/d为参照,睡眠时间≤6、8、9和≥10 h/d的糖尿病患者发生死亡的HR值(95%CI)分别为1.14(0.94~1.37)、1.10(0.91~1.32)、1.33(1.05~1.70)和1.52(1.24~1.87)。见表 2。
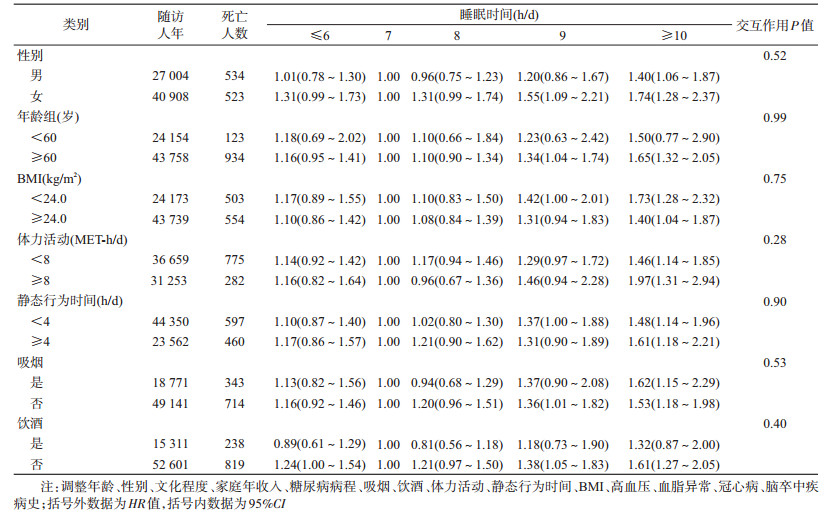
3.分层分析:睡眠时间与全死因死亡风险的关联在不同性别、年龄(<60和≥60岁)、BMI(<24和≥24 kg/m2)、体力活动(<8和≥8 MET-h/d)、静态行为时间(<4和≥4 h/d)及吸烟(是和否)和饮酒(是和否)状态中差异无统计学意义(交互作用均P>0.05)。在女性患者中,与睡眠时间7 h/d相比,睡眠时间为8、9和≥10 h/d的患者死亡风险分别增加31%(HR=1.31,95%CI:0.99~1.74)、55%(HR=1.55,95%CI:1.09~2.21)和74%(HR=1.74,95%CI:1.28~2.37);在≥60岁患者中,与睡眠时间7 h/d相比,睡眠时间为8、9和≥10 h/d的患者死亡风险分别增加10%(HR=1.10,95%CI:0.90~1.34)、34%(HR=1.34,95%CI:1.04~1.74)和65%(HR=1.65,95%CI:1.32~2.05);在BMI≥24.0 kg/m2、体力活动<8 MET- h/d、静态行为时间≥4 h/d、吸烟及饮酒患者中,以睡眠时间7 h/d为参照,睡眠时间≥10 h/d的患者死亡风险分别增加40%(HR=1.40,95%CI:1.04~1.87)、46%(HR=1.46,95%CI:1.14~1.85)、61%(HR=1.61,95%CI:1.18~2.21)、62%(HR=1.62,95%CI:1.15~2.29)和32%(HR=1.32,95%CI:0.87~2.00)(表 3);在BMI<24.0 kg/m2、体力活动≥8 MET-h/d、静态行为时间<4 h/d、不吸烟及不饮酒患者中,以睡眠时间7 h/d为参照,睡眠时间≥10 h/d的患者死亡风险分别增加73%(HR=1.73,95%CI:1.28~2.32)、97%(HR=1.97,95%CI:1.31~2.94)、48%(HR=1.48,95%CI:1.14~1.96)、53%(HR=1.53,95%CI:1.18~1.98)和61%(HR=1.61,95%CI:1.27~2.05)。见表 3。
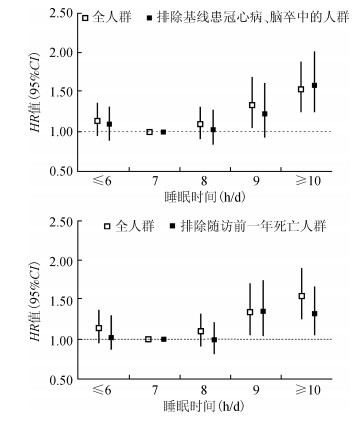
4.敏感性分析:分别剔除基线患有冠心病、脑卒中人群和随访第一年死亡人群后进行敏感性分析,结果显示睡眠时间和2型糖尿病患者死亡风险关联未发生显著改变,HR值的点估计呈“J”形特征(图 1)。
|
| 注:调整年龄、性别、文化程度、家庭年收入、糖尿病病程、吸烟、饮酒、体力活动、静态行为时间、BMI、高血压、血脂异常、冠心病、脑卒中疾病史 图 1 睡眠时间与全死因死亡关联的敏感性分析 |
本研究在2型糖尿病患者中分析睡眠时间与其死亡风险的关联,结果显示,调整相关混杂因素后,睡眠时间过长(≥9 h/d)可增加2型糖尿病患者死亡风险,但未见睡眠时间不足(≤6 h/d)与糖尿病死亡风险有统计学关联。
已有研究结果均提示,在普通人群中睡眠时间不足或过长均可增加死亡风险[3-6],自报睡眠时间≤5 h和≥10 h者全因死亡风险分别是睡眠时间7 h者的1.21倍(95%CI:1.03~1.41)和1.36倍(95%CI:1.07~1.72)[16]。Meta分析(含40项队列研究)结果显示,睡眠时间和全因死亡风险之间呈现“J”形的剂量反应关系[3]。Kronholma等[17]的研究亦显示自报睡眠时间与全因死亡风险之间呈“U”形关系。并且有研究结果提示,与睡眠不足相比,睡眠时间过长对人群死亡风险的影响更加显著[18-19]。中国台湾地区的一项前瞻性队列研究显示,与7~8 h/d的睡眠者相比,睡眠时间≥10 h/d的调查对象的死亡风险显著增加,未发现睡眠时间不足对死亡风险的影响[18]。Castro-Costa等[19]也发现,睡眠时间过长(≥9 h/d)者的死亡风险明显增加(HR=1.53,95%CI:1.12~2.09),而睡眠时间不足(<6 h/d)与死亡风险无统计学关联(HR=1.09,95%CI:0.78~1.53)。然而,在2型糖尿病人群中,关于睡眠时间与死亡风险前瞻性研究较少,日本的一项研究显示睡眠时间<7 h/d可增加2型糖尿病患者死亡风险[10]。本研究结果显示,睡眠时间和全因死亡风险之间呈现“J”形特征。调整相关混杂因素后,睡眠时间过长(≥9 h/d)与2型糖尿病患者死亡风险存在统计学关联(P<0.05),而睡眠不足(≤6 h/d)与其死亡风险的关联减弱,提示年龄、社会经济状况及生活行为习惯等因素可能对睡眠不足与糖尿病患者死亡风险的关联有一定的解释作用。
研究显示,睡眠时间过长与死亡风险的关联存在性别和年龄差异,睡眠时间≥10 h/d的女性(HR=2.12)死亡风险高于男性(HR=1.75)[20-21]。Beydoun等[21]的研究结果表明,与7~8 h/d相比,睡眠时间>8 h/d的女性死亡风险(HR=2.32)高于男性(HR=1.48),且≥65岁人群死亡风险更加显著(HR=1.80)。本研究分层分析结果显示,睡眠时间过长在女性、≥60岁患者中与死亡风险关联强度更大,与既往研究结果一致[16, 18, 20-21]。
睡眠时间过长与糖尿病患者死亡关系的生物学机制仍不明确,但研究发现,卧床时间过长对健康本身就是一种危害[22]。还有研究指出,睡眠时间过长与肥胖、体力活动不足、静态行为时间过长及吸烟、饮酒等均存在关联,而这些因素能够产生混杂作用[23-25]。此外,睡眠时间过长可能是对睡眠质量欠佳的一种补偿,如睡眠呼吸暂停和睡眠障碍[26],睡眠障碍可加重全身炎症,从而增加死亡风险[27]。同时,睡眠障碍可以激活神经内分泌应激系统(包括下丘脑-垂体-肾上腺轴系统和自主性交感神经-肾上腺轴系统)[28],引起神经元损伤,从而导致早衰和死亡[29]。
本研究存在局限性。本研究通过询问对象获取信息,难以排除回忆偏倚的影响,且收集的是全天睡眠时间,未收集午睡情况信息,其次本研究未考虑睡眠质量等因素对2型糖尿病死亡风险的影响,故在今后随访调查中将增加相关睡眠信息的收集,进一步明确睡眠与糖尿病患者死亡风险的关联。
综上所述,睡眠时间过长可增加2型糖尿病患者死亡风险,未见睡眠时间不足与糖尿病患者死亡风险的关联。
利益冲突 所有作者均声明不存在利益冲突
| [1] |
Xu Y, Wang LM, He J. Prevalence and control of diabetes in Chinese adults[J]. JAMA, 2013, 310(9): 948-959. DOI:10.1001/jama.2013.168118 |
| [2] |
IDF Diabetes Atlas Group. Update of mortality attributable to diabetes for the IDF Diabetes Atlas:Estimates for the year 2013[J]. Diabetes Res Clin Pract, 2015, 109(3): 461-465. DOI:10.1016/j.diabres.2015.05.037 |
| [3] |
Liu TZ, Xu C, Rota M, et al. Sleep duration and risk of all-cause mortality:A flexible, non-linear, meta-regression of 40 prospective cohort studies[J]. Sleep Med Rev, 2017, 32: 28-36. DOI:10.1016/j.smrv.2016.02.005 |
| [4] |
Cai H, Shu XO, Xiang YB, et al. Sleep duration and mortality:A prospective study of 113, 138 middle-aged and elderly Chinese men and women[J]. Sleep, 2015, 38(4): 529-536. DOI:10.5665/sleep.4564 |
| [5] |
Jike M, Itani O, Watanabe N, et al. Long sleep duration and health outcomes:A systematic review, meta-analysis and meta-regression[J]. Sleep Med Rev, 2018, 39: 25-36. DOI:10.1016/j.smrv.2017.06.011 |
| [6] |
Heslop P, Smith GD, Metcalfe C, et al. Sleep duration and mortality:The effect of short or long sleep duration on cardiovascular and all-cause mortality in working men and women[J]. Sleep Med, 2002, 3(4): 305-314. DOI:10.1016/S1389-9457(02)00016-3 |
| [7] |
Gallicchio L, Kalesan B. Sleep duration and mortality:A systematic review and meta-analysis[J]. J Sleep Res, 2009, 18(2): 148-158. DOI:10.1111/j.1365-2869.2008.00732.x |
| [8] |
苏健, 覃玉, 沈冲, 等. 吸烟和戒烟行为与男性2型糖尿病血糖控制关系的研究[J]. 中华流行病学杂志, 2017, 38(11): 1454-1459. Su J, Qin Y, Shen C, et al. Association between smoking/smoking cessation and glycemic control in male patients with type 2 diabetes[J]. Chin J Epidemiol, 2017, 38(11): 1454-1459. DOI:10.3760/cma.j.issn.0254-6450.2017.11.003 |
| [9] |
American Diabetes Association. Classification and diagnosis of diabetes[J]. Diabetes Care, 2015, 38(Suppl 1): S8-16. DOI:10.2337/dc15-S005 |
| [10] |
Hamasaki H, Katsuyama H, Sako A, et al. Short sleep duration is associated with B-type natriuretic peptide levels and predicts the death of Japanese patients with type 2 diabetes[J]. Sleep Med, 2017, 36: 1-5. DOI:10.1016/j.sleep.2017.03.027 |
| [11] |
张凤梅, 王艳俊, 任玉宽, 等. 山东某高校大学生吸烟和被动吸烟现况调查[J]. 现代预防医学, 2013, 40(23): 4381-4384. Zhang FM, Wang YJ, Ren YK, et al. Investigation on the smoking and passive smoking of students in a university in Shandong[J]. Mod Prev Med, 2013, 40(23): 4381-4384. |
| [12] |
中华人民共和国卫生部疾病控制司. 《中国成人超重和肥胖症预防控制指南》[M]. 北京: 人民卫生出版社, 2006. Ministry of Health of the People's Republic of China. Prevention and control guidelines of overweight and obesity in Chinese adults[M]. Beijing: People's Medical Publishing House, 2006. |
| [13] |
Bull FC, Maslin TS, Armstrong T. Global Physical Activity Questionnaire(GPAQ):Nine country reliability and validity study[J]. J Phys Act Health, 2009, 6(6): 790-804. DOI:10.1123/jpah.6.6.790 |
| [14] |
Pate RR, O'Neill JR, Lobelo F. The evolving definition of "Sedentary"[J]. Exerc Sport Sci Rev, 2008, 36(4): 173-178. DOI:10.1097/JES.0b013e3181877d1a |
| [15] |
Chen HC, Su TP, Chou P. A nine-year follow-up study of sleep patterns and mortality in community-dwelling older adults in Taiwan[J]. Sleep, 2013, 36(8): 1187-1198. DOI:10.5665/sleep.2884 |
| [16] |
Yeo Y, Ma SH, Park SK, et al. A prospective cohort study on the relationship of sleep duration with all-cause and disease-specific mortality in the korean multi-center cancer cohort study[J]. J Prev Med Public Health, 2013, 46(5): 271-281. DOI:10.3961/jpmph.2013.46.5.271 |
| [17] |
Kronholma E, Laatikainen T, Peltonen M, et al. Self-reported sleep duration, all-cause mortality, cardiovascular mortality and morbidity in Finland[J]. Sleep Med, 2011, 12(3): 215-221. DOI:10.1016/j.sleep.2010.07.021 |
| [18] |
Lan TY, Lan TH, Wen CP, et al. Nighttime sleep, Chinese afternoon nap, and mortality in the elderly[J]. Sleep, 2007, 30(9): 1105-1110. DOI:10.1093/sleep/30.9.1105 |
| [19] |
Castro-Costa é, Dewey ME, Ferri CP, et al. Association between sleep duration and all-cause mortality in old age:9-year follow-up of the Bambuí Cohort Study, Brazil[J]. J Sleep Res, 2011, 20(2): 303-310. DOI:10.1111/j.1365-2869.2010.00884.x |
| [20] |
JACC Study Group. Self-reported sleep duration as a predictor of all-cause mortality:Results from the JACC study, Japan[J]. Sleep, 2004, 27(1): 51-54. DOI:10.1093/sleep/27.1.51 |
| [21] |
Beydoun HA, Beydoun MA, Chen XL, et al. Sex and age differences in the associations between sleep behaviors and all-cause mortality in older adults:Results from the National Health and Nutrition Examination Surveys[J]. Sleep Med, 2017, 36: 141-151. DOI:10.1016/j.sleep.2017.05.006 |
| [22] |
Youngstedt SD, Jean-Louis G, Bootzine RR, et al. Chronic moderate sleep restriction in older long sleepers and older average duration sleepers:A randomized controlled trial[J]. Contemp Clin Trials, 2013, 36(1): 175-186. DOI:10.1016/j.cct.2013.06.014 |
| [23] |
Gutiérrez-Repiso C, Soriguer F, Rubio-Martín E, et al. Night-time sleep duration and the incidence of obesity and type 2 diabetes. Findings from the prospective Pizarra study[J]. Sleep Med, 2014, 15(11): 1398-1404. DOI:10.1016/j.sleep.2014.06.014 |
| [24] |
Xiao Q, Keadle SK, Hollenbeck AR, et al. Sleep duration and total and cause-specific mortality in a large us cohort:interrelationships with physical activity, sedentary behavior, and body mass index[J]. Am J Epidemiol, 2014, 180(10): 997-1006. DOI:10.1093/aje/kwu222 |
| [25] |
Kaneita Y, Ohida T, Takemura S, et al. Relation of smoking and drinking to sleep disturbance among Japanese pregnant women[J]. Prev Med, 2005, 41(5/6): 877-882. DOI:10.1016/j.ypmed.2005.08.009 |
| [26] |
Gangwisch JE, Heymsfield SB, Boden-Albala B, et al. Sleep duration as a risk factor for diabetes incidence in a large US sample[J]. Sleep, 2007, 30(12): 1667-1673. DOI:10.1093/sleep/30.12.1667 |
| [27] |
Cho HJ, Seeman TE, Kiefe CI, et al. Sleep disturbance and longitudinal risk of inflammation:Moderating influences of social integration and social isolation in the Coronary Artery Risk Development in Young Adults (CARDIA) study[J]. Brain Behav Immun, 2015, 46: 319-326. DOI:10.1016/j.bbi.2015.02.023 |
| [28] |
Spiegel K, Leproult R, van Cauter E. Impact of sleep debt on metabolic and endocrine function[J]. Lancet, 1999, 354(9188): 1435-1439. DOI:10.1016/S0140-6736(99)01376-8 |
| [29] |
Meerlo P, Sgoifo A, Suchecki D. Restricted and disrupted sleep:effects on autonomic function, neuroendocrine stress systems and stress responsivity[J]. Sleep Med Rev, 2008, 12(3): 197-210. DOI:10.1016/j.smrv.2007.07.007 |
 2019, Vol. 40
2019, Vol. 40