文章信息
- 李正禹, 武继磊, 李佳佳, 裴丽君.
- Li Zhengyu, Wu Jilei, Li Jiajia, Pei Lijun.
- 慢性病对中国65岁及以上老年人日常活动能力影响的队列研究
- A cohort study on the influence of the chronic diseases on activities of daily living of the elderly aged 65 years and over in China
- 中华流行病学杂志, 2019, 40(1): 33-40
- Chinese Journal of Epidemiology, 2019, 40(1): 33-40
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2019.01.008
-
文章历史
收稿日期: 2018-07-04
预计2050年中国老年人口比例将达到31%[1],随着年龄增长,重要脏器功能减退,日常活动能力(Activities of daily living,ADL)下降,老年人需要照料的比例逐渐增加。2015年WHO“关于老龄化与健康的全球报告”指出,慢性疾病及多病共患给公共健康系统带来的负担不断加重[2]。慢性病不一定在短时间内威胁生命,但因其具有病程长、恢复慢、易产生并发症等特点,会逐渐加重老年人功能障碍、ADL受损等问题,进而降低老年患者的生活独立性和生活质量,给患者及其家属带来巨大的精神负担和疾病负担[3-4]。因此,本研究利用2002-2014年中国老年健康影响因素跟踪调查(the Chinese Longitudinal Healthy Longevity Survey,CLHLS)的队列数据,分析患慢性病对老年人ADL的影响,为延缓老年人ADL受损、延长老年人自理预期寿命提供一定的参考。
资料与方法1.数据来源:利用CLHLS数据[5],该调查项目于2002年开始对中国22个省份631个区(县)的≥65岁老年人进行调查,追踪至2014年。本研究选用该调查2002年接受访问的≥65岁老年人数据作为基线数据。Zeng等[5]对老年人年龄申报质量评估指出>105岁的老年人年龄申报质量较差,因此,本研究选择≤105岁的老年人进行分析。
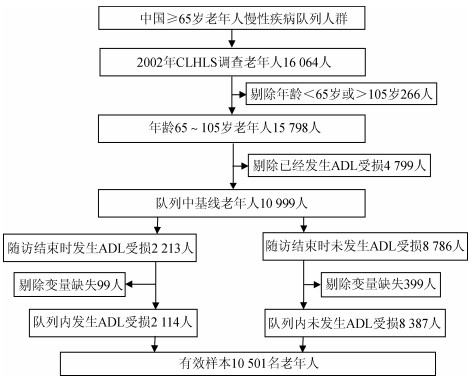
研究对象纳入标准:①接受基线调查时年龄≥65岁且≤105岁;②2002年调查时尚未出现ADL受损。根据纳入标准筛选出的样本10 999人,删除含缺失值的样本后最终纳入样本10 501人,有效样本占选入样本比例为95.5%,队列内未发生ADL受损老年人和队列内发生ADL受损老年人相比,变量缺失率的差异无统计学意义(χ2=0.019,P=0.89),提示因失访导致选择偏倚的可能性较小。具体样本筛选过程见图 1。
|
| 注:CLHLS为中国老年健康影响因素跟踪调查;ADL为日常活动能力 图 1 样本筛选流程 |
2.基线调查:采用队列研究方法,以2002年调查获得的年龄为≥65岁且≤105岁的老年人作为基线人群。调查内容:①老年人个体暴露因素:包括人口学因素(年龄、性别、民族、婚姻状况)、生活方式(吸烟、饮酒、锻炼)、社会经济状况、生活支持、认知状况;②慢性疾病患病情况:记录老年人自报经医院确诊过高血压、糖尿病、心脏病、脑血管病、呼吸系统疾病(支气管炎、肺气肿、哮喘、肺炎)、白内障、青光眼、癌症、前列腺疾病、胃溃疡、帕金森式病、褥疮、关节炎、痴呆、精神病、骨科疾病、内科疾病、皮肤疾病、五官疾病、妇科疾病、不便分类疾病患病情况,自报慢性疾病患病率与其他全国性调查结果基本一致,显示调查结果可靠[5]。
研究因素处理方法:①根据我国2013年第五次国家卫生服务调查分析报告中老年人慢性病患病顺位,选取患病率高发的前5位疾病为研究因素,即高血压、糖尿病、心脏病、脑血管病、呼吸系统疾病,将上述5类之外慢性疾病患病数目作为控制变量;②老年人普遍存在多病共患的情况,因此,本研究按老年人所患慢性病数目分为患0、1、≥2种慢性病;③随着寿命延长,不同阶段的老年人之间存在较大的健康异质性,本研究根据WHO公布的年龄划分标准,将老年人分为65~74岁年轻老年人、75~89岁老老年人和90~105岁长寿老年人3组,分析不同老年人群慢性病患病状况对其ADL受损的影响。
3.随访调查:分别于2005、2008、2011、2014年对老年队列人群ADL受损状况进行随访。①ADL受损界定:以Katz日常生活能力评估量表[6]作为评估工具,该量表共有6个项目(洗澡、吃饭、穿衣、室内活动、上厕所、大小便控制),每个项目评估结果分为不需要帮助、部分需要帮助、完全需要帮助3个等级,6项中任何1项需要帮助(包括部分需要帮助、完全需要帮助)为ADL受损,6项均不需要帮助为ADL完好,调查中该量表Cronbach’s α系数为0.87[5],调查结果可信度较高。②随访人年计算:从2002年基线调查开始,到老年人发生ADL受损、死亡、失访或2014年最后一次随访为止。死亡前未发生ADL受损、随访过程中失访、2014年最后一次随访未发生ADL受损的老年人标记为删失。
4.统计学分析:利用SAS 9.4软件分析老年人患慢性病对其发生ADL受损风险影响。使用频数、百分比对各变量的分布情况进行描述,使用生存分析Log-rank检验比较各因素对ADL受损的差异;使用生命表的方法对老年人ADL受损状况进行描述,绘制ADL完好曲线图;采用Cox比例风险模型分析老年人是否患有高血压、糖尿病、心脏病、脑血管病、呼吸系统疾病及慢性病患病数目对ADL受损风险的影响[7]。
结果1.基本特征:在纳入研究的10 501名老年人中,65~74岁占28%,75~89岁占42%,90~105岁占30%。在65~74岁老年人中,高血压(χ2=19.53,P<0.001)、糖尿病(χ2=19.06,P<0.001)、脑血管病(χ2=18.01,P<0.001)、慢性病患病数目(χ2=18.62,P<0.001)和饮酒(χ2=11.40,P<0.001)经Log-rank检验在ADL受损及完好组之间的差异有统计学意义;在75~89岁组中,高血压(χ2=11.73,P<0.001)、慢性病患病数目(χ2=9.45,P=0.009)、性别(χ2=8.02,P=0.005)、城乡(χ2=14.82,P<0.001)及认知功能(χ2=19.63,P<0.001)经Log- rank检验在ADL受损及完好组之间的差异有统计学意义;在90~105岁老年人中,高血压(χ2=7.33,P=0.007)、性别(χ2=12.23,P<0.001)、城乡(χ2=20.04,P<0.001)、吸烟(χ2=4.08,P=0.043)、经常锻炼(χ2=3.99,P=0.045)及生活来源(χ2=18.15,P<0.001)经Log-rank检验在ADL受损及完好组之间的差异有统计学意义。见表 1。
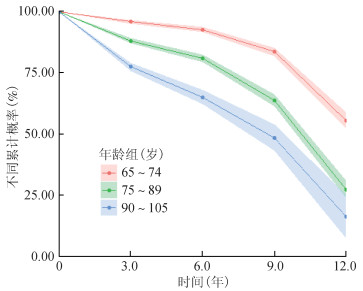
2. ADL受损状况生命表描述分析:2 931名65~74岁老年人随访调查结束时ADL完好的概率为55.57%,4 396名75~89岁老年人随访调查结束时ADL完好的概率为27.29%,3 174名90~105岁老年人随访调查结束时ADL完好的概率为16.20%,随访过程中ADL完好累积概率具体变化情况见图 2。Log-rank检验结果显示,65~74岁老年人与75~89岁老年人(χ2=172.20,P<0.001)、65~74岁老年人与90~105岁老年人(χ2=432.30,P<0.001)、75~89岁老年人与90~105岁老年人(χ2=15.43,P<0.001)ADL受损状况差异有统计学意义。
|
| 图 2 不同年龄组日常活动能力完好累积概率曲线 |
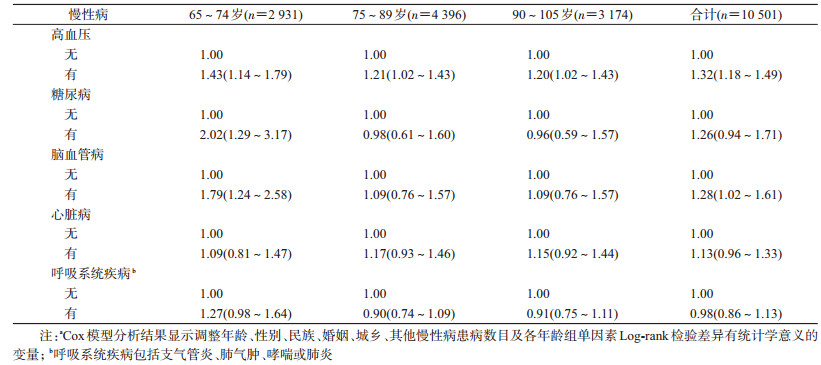
3. 5类高发慢性病对ADL受损影响:在整个老年群体中,与未患任何慢性疾病的老年人群相比,患高血压、脑血管病使老年人ADL受损风险分别增加了32%(HR=1.32,95%CI:1.18~1.49)和28%(HR=1.28,95%CI:1.02~1.61)。分析不同年龄老年人ADL受损风险发现,患高血压、糖尿病、脑血管病使65~74岁老年人ADL受损风险分别增加43%(HR=1.43,95%CI:1.14~1.79)、102%(HR=2.02,95%CI:1.29~3.17)和79%(HR=1.79,95%CI:1.79~2.58);患高血压使75~89岁老年人ADL受损风险增加21%(HR=1.21,95%CI:1.02~1.43);患高血压使90~105岁老年人ADL受损风险增加20%(HR=1.20,95%CI:1.02~1.43)。见表 2。
4.患病数目对老年人ADL受损风险的影响:在整个老年群体中,患1、≥2种慢性病使老年人ADL受损风险增加13%(HR=1.13,95%CI:1.02~1.25)和25%(HR=1.25,95%CI:1.13~1.40)。针对不同年龄的老年群体而言,患≥2种慢性病使65~74岁老年人ADL受损风险增加50%(HR=1.50,95%CI:1.21~1.87),使75~89岁老年人ADL受损风险增加17%(HR=1.17,95%CI:1.01~1.38);在90~105岁老年人群中,患病数目对ADL受损风险的影响不显著。见表 3。
本研究发现与未患高血压的老年人相比,高血压可增加≥65岁老年人ADL受损的风险,与国内外同类研究结果一致[8-12]。国内使用CHARLS数据针对≥60岁老年人的研究发现,高血压与ADL受损存在关联[8],一项关于美国西班牙裔老年人为期7年的队列研究中也发现,高血压增加了老年人ADL受损的发生风险[9],进一步研究显示不同水平的SBP、DBP对于ADL受损的影响不同[10],关于动态血压与ADL关系的研究显示,白天的血压状况与ADL的关联更强[11],还有研究显示抗高血压治疗与ADL受损风险降低存在关联[12]。高血压是心脑血管疾病、死亡和残疾的重要危险因素[13-16],与SBP升高有关的伤残调整生命年(Disability-adjusted life years,DALYs)和死亡逐年增加[13, 17-18],中国人群高血压患病率从1991年的15.6%上升到2002年的18.0%[19],2012-2015年中国≥18岁成年人高血压患病率为23.2%(估计有2.4亿人)[20],而中国人群的高血压控制率仅为3.0%~8.5%[20-21]。本研究结果显示高血压增加了各个年龄组老年人ADL受损的风险。因此,对于老年人高血压的早诊断、早治疗、规范化综合管理对缓解其对ADL受损的影响非常必要。
65~74岁老年人患高血压、糖尿病、脑血管病或多病共患均增加其ADL受损的风险,在75~89岁和90~105岁两个年龄组,除高血压外,其他慢性病的患病情况对ADL受损的影响不显著。糖尿病、脑血管病仅增加年轻老年人的ADL受损风险,可能是因为死亡对于高龄老年人的健康选择作用,能达到高龄的老年人一般均为同辈人中健康状况较好、患病较少的老年人,本研究65~74、75~89、90~105岁组老年人患糖尿病的比例分别为3.62%、2.05%、0.79%,患脑血管病的比例分别为4.91%、3.64%、1.95%,均呈现下降的趋势,糖尿病下降尤其明显,慢性病死亡对于期望寿命的归因化分析的结果显示,糖尿病、脑血管病的死亡归因远高于高血压[22],高龄老年人更倾向于将自己的身体状况变化归因于年龄相关的自然转变[23],影响百岁老年人ADL的危险因素多为肌少症、衰弱等退行性的生理变化[24]。患多种慢性病的老年人ADL受损风险增加,与使用CHARLS截面数据的研究结果一致[25],多病共患、功能受损的老年人需要更多的医疗服务、医疗费用[26],给个人、家庭、社会带来巨大的疾病负担和精神负担。因此,老年人群慢性病的早诊断、规范化治疗和管理对延缓慢性病进一步发展及ADL受损具有重要意义。
与以往使用2011年[27]、2015年[8, 25]CHARLS截面数据分析中国老年人ADL影响因素的研究相比,本研究使用的CLHLS数据已追踪调查12年,动态收集老年人ADL受损发生的状况,从时间上更合理地评价老年人慢性病患病发生对ADL受损风险的影响。此外,本研究更加注重对年龄组和慢性病的针对性分析,充分考虑到不同年龄阶段老年人健康状况的异质性,将其分为65~74岁年轻老年人、75~89岁老老年人和90~105岁长寿老年人3组,聚焦于对老年人5类高发慢性病的分析。
本研究存在局限性。以2002年调查时间为慢性病暴露起点,对ADL受损的时间和5类高发慢性病患病时间的测量并不十分精确,但是本研究基线队列人群均为未发生ADL受损的老年人,患慢性疾病发生在前,ADL受损发生在后,因此,研究结果对于推断因果关联具有一定的参考意义。
综上所述,本研究发现高血压是导致各个年龄阶段老年人ADL受损的重要危险因素,因此,提高高血压的知晓率、治疗率和控制率对延缓老年人ADL受损、提高老年人生活质量有重要意义。此外,65~74岁老年人患高血压、糖尿病、脑血管病或多种慢性病共患均可增加其ADL受损风险,应加强对年轻老年人慢性病的预防和管理的重视,使更多的老年人能以更加健康、自主的方式步入后续的生活。
利益冲突 所有作者均声明不存在利益冲突
志谢 感谢中国老年健康影响因素跟踪调查项目组提供数据支持
| [1] |
杜鹏, 翟振武, 陈卫. 中国人口老龄化百年发展趋势[J]. 人口研究, 2005(6): 90-93. Du P, Zhai ZW, Chen W. The elderly population of China:a century-long projection[J]. Popul Res, 2005(6): 90-93. DOI:10.3969/j.issn.1000-6087.2005.06.018 |
| [2] |
WHO. World report on ageing and health[R]. Geneva: WHO, 2015.
|
| [3] |
Chiu HC, Mau LW, Tasi WL, et al. Chronic medical conditions as predictors of functional disability in an older population in Taiwan[J]. Australas J Ageing, 2004, 23(1): 19-24. DOI:10.1111/j.1741-6612.2004.00004.x |
| [4] |
Gopinath B, Liew G, Burlutsky G, et al. Age-related macular degeneration and 5-year incidence of impaired activities of daily living[J]. Maturitas, 2014, 77(3): 263-266. DOI:10.1016/j.maturitas.2013.12.001 |
| [5] |
Zeng Y, Poston Jr DL, Vlosky DA, et al. Healthy longevity in China:demographic, socioeconomic, and psychological dimensions[M]. Dordrecht, The Netherlands: Springer, 2008.
|
| [6] |
Katz S, Ford AB, Moskowitz RW, et al. Studies of illness in the aged:the index of ADL:a standardized measure of biological and psychosocial function[J]. JAMA, 1963, 185(12): 914-919. DOI:10.1001/jama.1963.03060120024016 |
| [7] |
Cox DR. Regression models and life-tables[J]. J Roy Stat Soc Ser B, 1972, 34(2): 187-202. |
| [8] |
钱佳慧, 曹裴娅, 吴侃, 等. 慢性病对中国老年人日常生活活动能力影响的调查研究[J]. 中国全科医学, 2016, 19(35): 4364-4369. Qian JH, Cao PY, Wu K, et al. Investigation of effects of chronic diseases on activities of daily living abilities of the elderly in China[J]. Chin Gen Pract, 2016, 19(35): 4364-4369. DOI:10.3969/j.issn.1007-9572.2016.35.015 |
| [9] |
Caskie GIL, Sutton MC, Margrett JA. The relation of hypertension to changes in ADL/IADL limitations of Mexican American older adults[J]. J Gerontol Ser B Psychol Sci Soc Sci, 2010, 65B(3): 296-305. DOI:10.1093/geronb/gbq001 |
| [10] |
Peralta CA, Katz R, Newman AB, et al. Systolic and diastolic blood pressure, incident cardiovascular events, and death in elderly persons:the role of functional limitation in the cardiovascular health study[J]. Hypertension, 2014, 64(3): 472-480. DOI:10.1161/hypertensionaha.114.03831 |
| [11] |
Ohya Y, Ohtsubo T, Tsuchihashi T, et al. Altered diurnal variation of blood pressure in elderly subjects with decreased activity of daily living and impaired cognitive function[J]. Hypertens Res, 2001, 24(6): 655-661. DOI:10.1291/hypres.24.655 |
| [12] |
Canavan M, Smyth A, Bosch J, et al. Does lowering blood pressure with antihypertensive therapy preserve independence in activities of daily living? A systematic review[J]. Am J Hypertens, 2015, 28(2): 273-279. DOI:10.1093/ajh/hpu131 |
| [13] |
Lim SS, Vos T, Flaxman AD, et al. A comparative risk assessment of burden of disease and injury attributable to 67 risk factors and risk factor clusters in 21 regions, 1990-2010:a systematic analysis for the Global Burden of Disease Study 2010[J]. Lancet, 2012, 380(9859): 2224-2260. DOI:10.1016/s0140-6736(12)61766-8 |
| [14] |
Olsen MH, Spencer S. A global perspective on hypertension:a Lancet Commission[J]. Lancet, 2015, 386(9994): 637-638. DOI:10.1016/s0140-6736(15)61178-3 |
| [15] |
Roth GA, Huffman MD, Moran AE, et al. Global and regional patterns in cardiovascular mortality from 1990 to 2013[J]. Circulation, 2015, 132(17): 1667-1678. DOI:10.1161/circulationaha.114.008720 |
| [16] |
Danaei G, Finucane MM, Lin JK, et al. National, regional, and global trends in systolic blood pressure since 1980:systematic analysis of health examination surveys and epidemiological studies with 786 country-years and 5.4 million participants[J]. Lancet, 2011, 377(9765): 568-577. DOI:10.1016/s0140-6736(10)62036-3 |
| [17] |
Forouzanfar MH, Liu P, Roth GA, et al. Global burden of hypertension and systolic blood pressure of at least 110 to 115 mmHg, 1990-2015[J]. JAMA, 2017, 317(2): 165-182. DOI:10.1001/jama.2016.19043 |
| [18] |
Yang GH, Wang Y, Zeng YX, et al. Rapid health transition in China, 1990-2010:findings from the Global Burden of Disease Study 2010[J]. Lancet, 2013, 381(9882): 1987-2015. DOI:10.1016/s0140-6736(13)61097-1 |
| [19] |
Qi SF, Zhang B, Wang HJ, et al. Prevalence of hypertension subtypes in 2011 and the trends from 1991 to 2011 among Chinese adults[J]. J Epidemiol Community Health, 2016, 70(5): 444-451. DOI:10.1136/jech-2015-206492 |
| [20] |
Wang ZW, Chen Z, Zhang LF, et al. Status of hypertension in China:results from the China hypertension survey, 2012-2015[J]. Circulation, 2018, 137(22): 2344-2356. DOI:10.1161/circulationaha.117.032380 |
| [21] |
Lu JP, Lu Y, Wang XC, et al. Prevalence, awareness, treatment, and control of hypertension in China:data from 1.7 million adults in a population-based screening study (China PEACE Million Persons Project)[J]. Lancet, 2017, 390(10112): 2549-2558. DOI:10.1016/s0140-6736(17)32478-9 |
| [22] |
姜立文, 李程跃, 曾伟, 等. 主要慢性病死亡对期望寿命变化归因的分析[J]. 中国卫生资源, 2015, 18(2): 92-94. Jiang LW, Li CY, Zeng W, et al. Attribution analysis of major chronic diseases death to changes of life expectancy[J]. Chin Health Resour, 2015, 18(2): 92-94. DOI:10.13688/j.cnki.chr.2015.14287 |
| [23] |
刘坤, 张楠, 方玉凤, 等. 国内外老年人健康不平等影响因素研究综述[J]. 中国卫生政策研究, 2014, 7(5): 68-75. Liu K, Zhang N, Fang YF, et al. A review on health inequality and related factors of the global elderly[J]. Chin J Health Policy, 2014, 7(5): 68-75. DOI:10.3969/j.issn.1674-2982.2014.05.012 |
| [24] |
Jopp DS, Park MKS, Lehrfeld J, et al. Physical, cognitive, social and mental health in near-centenarians and centenarians living in New York City:findings from the Fordham Centenarian Study[J]. BMC Geriatr, 2016, 16: 1. DOI:10.1186/s12877-015-0167-0 |
| [25] |
钱佳慧, 吴侃, 罗会强, 等. 中国老年人日常生活活动能力损失现况及影响因素分析[J]. 中华流行病学杂志, 2016, 37(9): 1272-1276. Qian JH, Wu K, Luo HQ, et al. Prevalence of loss of activities of daily living and influencing factors in elderly population in China[J]. Chin J Epidemiol, 2016, 37(9): 1272-1276. DOI:10.3760/cma.j.issn.0254-6450.2016.09.018 |
| [26] |
Liu LF. The health heterogeneity of and health care utilization by the elderly in Taiwan[J]. Int J Environ Res Public Health, 2014, 11(2): 1384-1397. DOI:10.3390/ijerph110201384 |
| [27] |
陈晶, 段曹辉. 中国老年人日常活动能力的影响因素——基于CHARLS数据的分析[J]. 公共卫生与预防医学, 2017, 28(3): 68-71. Chen J, Duan CH. Abilities of daily living and its influence factors of the Chinese elderly-based on the CHARLS data analysis[J]. J Public Health Prev Med, 2017, 28(3): 68-71. |
 2019, Vol. 40
2019, Vol. 40