文章信息
- 张亦奇, 兰茜, 张琚, 周容, 代正燕, 吴成, 鲍妍宏, 杨柳青, 周凤鸣, 赵蓉萍, 曾果.
- Zhang Yiqi, Lan Xi, Zhang Ju, Zhou Rong, Dai Zhengyan, Wu Cheng, Bao Yanhong, Yang Liuqing, Zhou Fengming, Zhao Rongping, Zeng Guo.
- 孕期总增重与不良妊娠结局关系的前瞻性研究
- Association between gestational weight gain and adverse pregnancy outcomes: a prospective study
- 中华流行病学杂志, 2018, 39(12): 1626-1629
- Chinese Journal of Epidemiology, 2018, 39(12): 1626-1629
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2018.12.017
-
文章历史
收稿日期: 2018-04-15
2. 610045 成都, 四川省妇幼保健院营养科;
3. 610041 成都, 四川大学华西第二医院产科
2. Department of Nutrition, Maternity and Child Health Care Central Hospital of Sichuan, Chengdu 610045, China;
3. Department of Obstetrics, West China Second University Hospital, Sichuan University, Chengdu 610041, China
不良妊娠结局指除正常妊娠外的所有病理性妊娠及妊娠期并发症,发生率>20%,可严重影响孕产妇及胎儿身心健康,给家庭和社会带来沉重经济负担[1]。近年来,孕期增重作为不良妊娠结局的可调控影响因素之一愈发受到关注[2-3]。目前关于孕期增重与妊娠结局关系的研究结论尚不明确。本研究采用前瞻性研究方法,探讨孕期总增重与不良妊娠结局之间的关系,为减少不良妊娠结局发生,制定孕期体重分级管理方案提供依据。
对象与方法1.研究对象:选取成都市区妇幼医疗机构产前门诊就诊的孕妇为研究对象进行基线调查。纳入标准为6~12孕周、单胎健康的孕妇。排除标准:①既往有糖尿病、高血压史;②合并有其他严重代谢性疾病;③有精神性疾病等影响调查的疾病。根据以往研究,本研究涉及的妊娠结局中,发病率最低的为早产,约为3.8%[4];孕期增重不足的孕妇早产发病率约为8.8%[5]。因此,设定双侧α=0.05,β=0.2,暴露组发病率=8.8%,非暴露组发病率=3.8%,暴露组与非暴露组人数比例为1:3,采用Epi Info 7.0软件计算得出所需样本量为904人;考虑15%失访率,得出所需样本量为1 064人。本研究共调查1 220名孕妇,排除流产、引产、死胎、双胎以及主要信息不完整者,最终纳入有效样本1 045人,失访率14.3%。本研究通过中国营养学会生物医学伦理委员会审查,所有对象均签署知情同意书。
2.研究方法:
(1)问卷调查:采用自行设计问卷对孕妇进行访谈式调查,收集孕妇年龄、孕前体重、孕次、产次、生活方式(吸烟、饮酒)等基本信息。于分娩后通过医院信息系统收集产科并发症、分娩孕周、新生儿体重等信息。
(2)孕妇体重及身高测量:采用立柱式身高计于首次纳入时测量身高,精确到0.1 cm,连续测量2次取平均值;采用欧姆龙HN-287体重秤,于分娩前测量体重,要求孕妇排尽大小便,脱去鞋帽和外衣,精确到0.1 kg,连续测量2次取平均值。
(3)相关定义及标准:孕前体重指怀孕前1个月内体重;分娩前体重指分娩前1周内体重;孕期总增重(kg)=分娩前体重—孕前体重。采用WHO成人体重判断标准将调查对象分为4组[6]:BMI<18.5 kg/m2为低体重,18.5 kg/m2≤BMI≤24.9 kg/m2为正常体重,25.0 kg/m2≤BMI≤29.9 kg/m2为超重,BMI≥30.0 kg/m2为肥胖。参照2009年美国医学研究所孕期增重指南对研究对象进行分组[7]:孕期总增重在推荐范围内为增重适宜组,低于推荐下限值为增重不足组,高于推荐上限值为增重过多组。孕前消瘦、正常、超重和肥胖妇女孕期增重推荐范围分别为:12.5~18.0、11.5~16.0、7.0~11.5和5.0~ 9.0 kg。
适于胎龄儿(appropriate for gestational age,AGA)指出生体重在相同胎龄平均体重的P10~P90的婴儿,其中出生体重>P90的婴儿为大于胎龄儿(large for gestational age,LGA),出生体重<P10的婴儿为小于胎龄儿(small for gestational age,SGA)。各胎龄平均体重遵循中国城市新生儿体格发育科研协作组发表的《我国不同胎龄新生儿体格发育的现状》[8]。
妊娠期糖尿病诊断根据《妊娠合并糖尿病诊治指南(2014)》进行[9]。服糖前及服糖后1、2 h,血糖值应分别低于5.1、10.0、8.5 mmol/L,任意一项达到或超过此标准即诊断为妊娠期糖尿病(GDM)。
3.数据整理与统计学分析:采用EpiData 3.1软件建立数据库,采用双人录入法进行数据录入。应用Excel 2007软件进行数据整理,SPSS 21.0软件进行统计学分析。定量资料符合正态分布,采用x±s描述;定性资料用例数、构成比描述。建立多因素非条件logistic回归模型分析孕期增重与妊娠结局的关系。调整因素选择既往研究表明与孕期增重及该妊娠结局显著相关变量,根据各妊娠结局影响因素不同所选择调整因素不同。检验水准α=0.05。
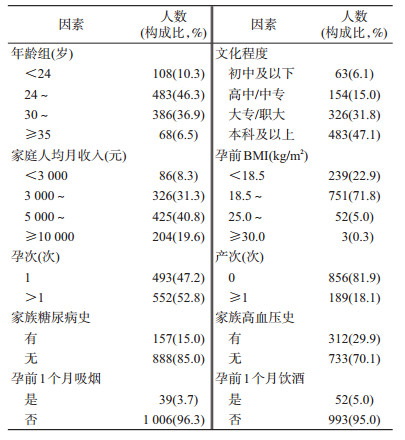
结果1.基本信息:纳入1 045名单胎活产孕妇,年龄(28.76±3.92)岁,分娩孕周(38.9±1.37)周。见表 1。
2.孕期总增重水平及分布:研究对象孕期总增重为(17.11±6.23)kg,孕期增重异常比例为50.4%。增重不足组、适宜组和过多组分别有167(16.0%)、518(49.6%)和360(34.4%)人,各组孕期总增重分别为(8.93±2.50)、(14.36±2.01)和(21.67±5.08)kg。
3.孕期总增重与不良妊娠结局的关系:以不良妊娠结局为因变量,以孕期总增重为自变量,调整相关混杂因素,建立多因素非条件logistic回归模型。结果显示,与增重适宜组相比,增重过多组脐带缠绕和LGA发生风险升高(OR=1.641,95%CI:1.197~2.252;OR=1.678,95%CI:1.132~2.488);增重过少组早产、GDM发生率升高(OR=3.189,95%CI:1.604~6.341;OR=1.688,95%CI:1.107~2.573)。见表 2。
孕期增重是衡量妇女妊娠期营养状况的重要指标之一。不合理的孕期增重不仅会影响近期母婴健康,远期还可能导致母亲产后体重滞留,子代出现儿童期或青春期超重/肥胖[10-11]。本研究结果显示,与孕期增重适宜组相比,孕期增重过多组LGA和脐带缠绕发生风险升高;而孕期增重过少组GDM和早产发生风险升高,提示孕期增重与母婴健康密切相关。本研究发现成都地区孕妇孕期增重适宜比例为49.6%,增重过多比例达34.4%,与全国情况基本一致[12-13],提示我国孕妇孕期增重不合理的情况较为严峻,有必要及时采取干预措施,减少不良妊娠结局的发生。
本研究发现孕期增重过多与脐带缠绕发生风险升高有关。过往研究表明,孕期体重增加与脐带长度成正相关关系[14],而脐带长度越长,发生脐带缠绕、脐带扭转的风险越高[15]。脐带是胎儿从母体获取营养的重要途径[16],脐带缠绕可导致胎头高浮,影响胎头衔接,造成临产后胎头下降缓慢,产程延长,宫缩乏力,且脐带缠绕胎儿易出现脐带过度牵拉,导致脐血管受压,胎儿宫内缺氧,严重者可造成新生儿窒息和围产儿死亡[17]。
本研究发现孕期增重过多可能会增加LGA发生风险,与其他较多研究结果一致[18-19]。“发育的营养过剩假说”认为,孕前肥胖和孕期增重过多孕妇体内存在高循环游离脂肪酸和TG,可能导致过多脂肪酸转移到胎儿体内,从而影响新生儿出生体重[20]。有研究发现,孕期增重过少会导致SGA发生风险增加[21],但本研究未发现孕期增重过少与SGA的联系,可能与本研究中SGA例数较少有关。
早产为一种常见的不良妊娠结局,是导致新生儿患病和死亡的主要原因之一。本研究显示孕期增重不足会增加早产发生风险,与既往研究结论一致[22-23]。孕期增重不足往往与孕妇营养不良有关。研究表明,铁、叶酸等营养素缺乏可导致子宫胎盘血流量减少,抗氧化活性降低,发生感染和炎症的危险性增加,从而增加早产发生风险[24]。
GDM是最常见的孕期并发症之一。以往研究多认为孕期总增重过多与GDM发生风险呈正相关[25],但本研究结果提示孕期总增重过少组GDM发生风险反而升高。导致此结果的原因一方面可能是孕期增重不足使胎儿在子宫内生长受限,影响11βD-羟基类固醇脱氢酶Ⅱ型基因的表达并影响母体胎盘屏障作用,导致产妇糖皮质激素的暴露风险增加,最终增加GDM发生风险[26]。另一方面,已诊断为GDM的孕妇体重增长易受到人为干预控制,导致相当一部分孕妇在诊断GDM后体重增长速度显著下降,进而干扰孕期增重与GDM关系的研究分析。
综上,本研究提示孕期总增重过多和过少均与不良妊娠结局密切相关。建议动态监测孕妇体重变化,将孕期增重控制在适宜范围内,以预防不良妊娠结局的发生,保障母婴健康。
利益冲突 无
| [1] |
雷方良, 李姗姗, 屈鹏飞, 等. 孕产妇不良妊娠结局危险因素的病例对照研究[J]. 西安交通大学学报:医学版, 2017, 38(1): 100-103. Lei FL, Li SS, Qu PF, et al. Case-control study on risk factors of maternal adverse pregnancy outcomes[J]. J Xi'an Jiaotong Univ:Med Sci Ed, 2017, 38(1): 100-103. DOI:10.7652/jdyxb201701021 |
| [2] |
Wilkins E, Alabaster A, Gunderson E. Gestational weight gain and prenatal outcomes by pre-pregnancy obesity class[1OP][J]. Obstetr Gynecol, 2017, 129: 1S. DOI:10.1097/AOG.0000000000001985 |
| [3] |
Oken E, Taveras EM, Kleinman KP, et al. Gestational weight gain and child adiposity at age 3 years[J]. Am J Obstet Gynecol, 2007, 196(4): 322.e1-322.e8. DOI:10.1016/j.ajog.2006.11.027 |
| [4] |
Beck S, Wojdyla D, Say L, et al. The worldwide incidence of preterm birth:a systematic review of maternal mortality and morbidity[J]. Bull WHO, 2010, 88(1): 31-38. DOI:10.2471/BLT.08.062554 |
| [5] |
张丹丹, 谈迪心, 王斌, 等. 孕期增重与早产关联的流行病学分析[J]. 中华流行病学杂志, 2016, 37(7): 1012-1016. Zhang DD, Tan DX, Wang B, et al. Association between gestational weight gain and preterm birth:a retrospective epidemiological analysis in Wuhan[J]. Chin J Epidemiol, 2016, 37(7): 1012-1016. DOI:10.3760/cma.j.issn.0254-6450.2016.07.021 |
| [6] |
World Health Organization. Obesity:preventing and managing the global epidemic[M]. WHO, 2000.
|
| [7] |
Institute of Medicine, National Research Council, Committee to Reexamine IOM Pregnancy Weight Guidelines, et al. Weight gain during pregnancy:reexamining the guidelines[M]. Washington DC: National Academies Press, 2010.
|
| [8] |
中国城市新生儿体格发育科研协作组. 我国不同胎龄新生儿体格发育的现状[J]. 临床儿科杂志, 1991, 9(2): 72-77. China Urban Newborn Physical Development Research Cooperation Group. The current situation of physical development of newborns of different ages in China[J]. J Clin Pediatr, 1991, 9(2): 72-77. |
| [9] |
杨慧霞. 妊娠合并糖尿病诊治指南(2014)[J]. 中华妇产科杂志, 2014, 49(8): 561-569. Yang HX. Guideline for Diagnosis and Management of Diabetes and Pregnancy(2004)[J]. Chin J Obstet Gynecol, 2014, 49(8): 561-569. DOI:10.3760/cma.j.issn.0529-567x.2014.08.001 |
| [10] |
Oken E, Rifas-Shiman SL, Field AE, et al. Maternal gestational weight gain and offspring weight in adolescence[J]. Obstet Gynecol, 2008, 112(5): 999-1006. DOI:10.1097/AOG.0b013e31818a5d50 |
| [11] |
Wrotniak BH, Shults J, Butts S, et al. Gestational weight gain and risk of overweight in the offspring at age 7 in a multicenter, multiethnic cohort study[J]. Am J Clin Nutrit, 2008, 87(6): 1818-1824. DOI:10.1093/ajcn/87.6.1818 |
| [12] |
毕烨, 段一凡, 王杰, 等. 2010-2012年中国孕妇孕期增重状况及其相关因素[J]. 中国预防医学杂志, 2018, 52(1): 26-30. Bi Y, Duan YF, Wang J, et al. Status and related factors for gestational weight gain of Chinese pregnant women during 2010-2012[J]. Chin J Prevent Med, 2018, 52(1): 26-30. DOI:10.3760/cma.j.issn.0253-9624.2018.01.006 |
| [13] |
戴毅敏, 邱智华, 项静英, 等. 基于IOM指南的孕期增重与母儿并发症发生关系的研究[J]. 中国妇幼保健, 2016, 31(12): 2434-2437. Dai YM, Qiu ZH, Xiang JY, et al. The relationship between pregnancy weight gain and maternal and child complications based on IOM guidelines[J]. Mater Child Health Care China, 2016, 31(12): 2434-2437. DOI:10.7620/zgfybj.j.issn.1001-4411.2016.12.08 |
| [14] |
成美华. 脐带因素与新生儿体重相关性研究[J]. 中国医学创新, 2009, 6(36): 43. Cheng MH. Correlation between umbilical cord factors and neonatal weight[J]. Medical Innovation of China, 2009, 6(36): 43. DOI:10.3969/j.issn.1674-4985.2009.36.023 |
| [15] |
任冉, 宋雁. 脐带缠绕对分娩方式及围产儿的影响[J]. 中国妇幼保健, 2008, 23(29): 4225-4226. Ren R, Song Y. Effect of umbilical cord winding on the delivery mode and prenatal[J]. Mater Child Health Care China, 2008, 23(29): 4225-4226. DOI:10.3969/j.issn.1001-4411.2008.29.065 |
| [16] |
Naeye RL. Umbilical cord length:clinical significance[J]. J Pediat, 1985, 107(2): 278-281. DOI:10.1016/S0022-3476(85)80149-9 |
| [17] |
Germain AM, Carvajal JA, Glasinovic JC, et al. Intrahepatic cholestasis of pregnancy:an intriguing pregnancy-specific disorder[J]. J Soc Gynecol Invest, 2002, 9(1): 10-14. DOI:10.1177/107155760200900103 |
| [18] |
Gavard JA. Gestational weight gain and maternal and neonatal outcomes in underweight pregnant women:a population-based historical cohort study[J]. Mater Child Health J, 2017, 21(5): 1203-1210. DOI:10.1007/s10995-016-2220-9 |
| [19] |
Averett SL, Fletcher EK. Prepregnancy obesity and birth outcomes[J]. Mater Child Health J, 2015, 20(3): 655-664. DOI:10.1007/s10995-015-1865-0 |
| [20] |
Drake AJ, Reynolds RM. Impact of maternal obesity on offspring obesity and cardio metabolic disease risk[J]. Reproduction, 2010, 140(3): 387-398. DOI:10.1530/REP-10-0077 |
| [21] |
Goldstein RF, Abell SK, Ranasinha S, et al. Association of gestational weight gain with maternal and infant outcomes:a systematic review and Meta-analysis[J]. JAMA, 2017, 317(21): 2207-2225. DOI:10.1001/jama.2017.3635 |
| [22] |
Wise LA, Palmer JR, Heffner LJ, et al. Prepregnancy body size, gestational weight gain, and risk of preterm birth in African-American women[J]. Epidemiology, 2010, 21(2): 243-252. DOI:10.1097/EDE.0b013e3181cb61a9 |
| [23] |
Savitz DA, Stein CR, Siega-Riz AM, et al. Gestational weight gain and birth outcome in relation to prepregnancy body mass index and ethnicity[J]. Ann Epidemiol, 2011, 21(2): 78-85. DOI:10.1016/j.annepidem.2010.06.009 |
| [24] |
Luke B. The evidence linking maternal nutrition and prematurity[J]. J Preinat Med, 2005, 33(6): 500-505. DOI:10.1515/JPM.2005.088 |
| [25] |
Goldenberg RL, Culhane JF, Iams JD, et al. Epidemiology and causes of preterm birth[J]. The Lancet, 2008, 371(9606): 75-84. DOI:10.1016/S0140-6736(08)60074-4 |
| [26] |
Börzsönyi B, Demendi C, Pajor A, et al. Gene expression patterns of the 11β-hydroxysteroid dehydrogenase 2 enzyme in human placenta from intrauterine growth restriction:the role of impaired feto-maternal glucocorticoid metabolism[J]. Eur J Obstet Gynecol Reprod Biol, 2012, 161(1): 12-17. DOI:10.1016/j.ejogrb.2011.12.013 |
 2018, Vol. 39
2018, Vol. 39