文章信息
- 王立芹, 郭维恒, 郭志旺, 秦璞, 张蕊, 朱晓敏, 刘殿武.
- Wang Liqin, Guo Weiheng, Guo Zhiwang, Qin Pu, Zhang Rui, Zhu Xiaomin, Liu Dianwu.
- PNPLA3、TM6SF2基因多态性及其与吸烟、饮酒交互作用对HBV相关肝癌的影响
- Effects of PNPLA3, TM6SF2 gene polymorphisms and its interactions with smoking and alcohol drinking on hepatitis B virus-associated hepatocellular carcinoma
- 中华流行病学杂志, 2018, 39(12): 1611-1616
- Chinese Journal of Epidemiology, 2018, 39(12): 1611-1616
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2018.12.014
-
文章历史
收稿日期: 2018-06-19
HBV感染是肝癌的最主要病因,肝癌患者中80%以上有持续性HBV感染,乙型肝炎(乙肝)患者可能不经过肝硬化而直接发展成肝癌[1]。而肝癌的发生和演进是遗传与环境因素相互作用的结果。在HBV相关性肝癌的疾病进展中,遗传因素起重要作用,基因多态性可导致机体对疾病不同的易感性和疾病转归,所以有必要对基因的多态性及交互作用与肝癌相关性进行分析。全基因组分析显示patatin样磷脂酶域3(patatin-like phospholipase domain containing 3,PNPLA3)基因的rs738409多态性与肝脏脂肪含量、血清肝酶水平、纤维化程度相关,与酒精性肝硬化进程及其所致肝细胞癌的临床转归及预后的临床转归相关,PNPLA3编码一个在肝细胞膜表达的跨膜蛋白,国外研究结果显示,PNPLA3 rs738409 GG基因型是酒精性肝硬化患者发生肝癌的危险因素[2]。也有研究显示,PNPLA3影响非酒精性脂肪肝患者的肝纤维化程度,与肝硬化发生有关[3]。有研究认为6号跨膜超家族2(transmembrane 6 superfamily member 2,TM6SF2)的rs58542926影响非酒精性脂肪肝患者的肝纤维化程度,与肝硬化发生有关[4]。裴广军等[5]对饮酒与肝癌关系进行Meta分析结果显示,饮酒与肝癌发生有关(OR=1.872,95%CI:1.364~2.570)。刘银梅等[6]和方俊等[7]的研究结果显示,吸烟会增加患肝癌的风险。因此本研究以健康者、慢性乙肝患者(CHB)、肝硬化患者(LC)作为对照,分析探讨rs738409、rs58542926位点的单核苷酸多态性(SNP)、吸烟、饮酒等因素对HBV相关肝癌(HBV-HCC)的影响。同时进行HBV-HCC的多因素分析及基因-基因、基因-吸烟、饮酒交互作用分析。
对象与方法1.研究对象:本研究为病例对照研究,研究对象来源于石家庄市4所三甲医院,共2 161人,入院时间为2010年1月至2014年3月,研究对象间均无血缘关系。所有研究病例均符合2010版《慢性乙型肝炎防治指南》的诊断标准。健康者筛选标准:未接种过乙肝疫苗;乙肝五项免疫学指标全部为阴性;血常规及生化指标均在正常参考范围内;无内分泌、心血管、肾脏疾病及其他肝脏疾病。纳入标准:中国北方汉族;性别和年龄不限;符合诊断标准;愿意签署知情同意书。排除标准:合并其他类型急性或慢性肝炎及HIV感染;酒精、自身免疫、药物、寄生虫及其他微生物等原因所致的肝损害;急性乙肝、非乙肝相关肝癌病例;不能参加或不愿在知情同意书上签字者。本研究通过河北医科大学伦理委员会审查(批号:2016050)。
2.研究方法:
(1)采用统一的调查表,通过问卷调查收集患者基本情况(性别、年龄等)、吸烟、饮酒相关情况。吸烟定义为平均每天吸烟至少1支,连续或累积≥1年。饮酒定义为不论是白酒、啤酒、葡萄酒或黄酒等,平均每周至少饮酒1次,连续或累积≥1年。
(2)SNP检测:所有研究对象抽取外周静脉血5 ml(抗凝保存),采用北京索莱宝科技公司的全血基因组提取试剂盒对抗凝全血进行DNA提取。运用美国Sequenom公司MassArray飞行时间质谱技术进行PNPLA3 rs738409、TM6SF2 rs58542926位点的基因分型。
3.变量赋值:年龄<45岁、女性、不吸烟、不饮酒赋值为0,其余均为1。遗传因素在各分析中赋值不完全一致:logistic回归分析rs738409位点CC赋值为0,否则为1;rs58542926位点CC赋值为1,CT为2,TT为3。交互作用分析rs738409、rs58542926位点CC赋值为0,其余赋值为1。叉生分析rs738409、rs58542926位点CC为阴性,否则为阳性。
4.统计学分析:采用EpiData 3.1软件创建数据库,数据导入采用SPSS 20.0软件。使用在线的SNP stats软件(http://bioinfo.iconcologia.net/SNPstats)完成基因位点遗传模型筛选,使用拟合优度χ2检验进行哈-温(H-W)遗传平衡检验,对4组进行无序多分类的logistic回归分析。相加交互作用模型采用叉生分析,相乘交互模型采用二分类logistic回归分析。数据的统计学分析釆用SPSS 20.0和SAS 9.1软件。二分类logistic回归α入=0.05,α出=0.10,H-W遗传平衡检验α=0.10,其余α=0.05。
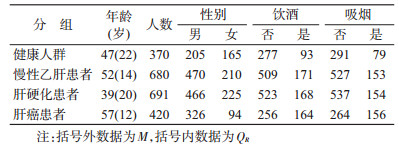
结果1.一般情况:研究对象一般情况见表 1。4组在性别构成上差异有统计学意义(χ2=45.223,P<0.001)。4组人群平均年龄经秩和检验,差异有统计学意义(χ2=491.55,P<0.001)。
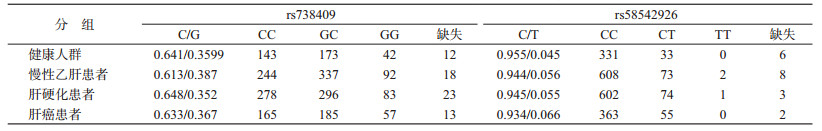
2.基因突变类型和H-W平衡检验:rs738409位点的多态性为C/G,其中C为野生型,G为突变型。rs58542926位点的多态性为C/T,其中C为野生型,T为突变型。由于DNA模板质量以及DNA产物纯度的原因,位点的基因型检出情况不同。rs738409位点共有66个样本未检出,rs58542926位点有19个样本未检出。见表 2。
CHB组rs738409位点的基因型频率分布不符合H-W遗传平衡定律,χ2=11.980,P<0.005,除此以外,其他各组两位点均符合H-W遗传平衡定律。
3.模型筛选:利用在线SNPstats软件(http://bioinfo.iconcologia.net/SNPstats),根据赤池讯息准则(Akaike’s information criterion,AIC)值的大小判断模型精确性,AIC值越小说明模型越精确。结果CHB组+LC组与HBV-HCC比较时,rs58542926位点共显性模型为最优模型。两个位点在其余组间未发现最优模型。CHB组+LC组与HBV-HCC组,rs58542926选择共显性模型。
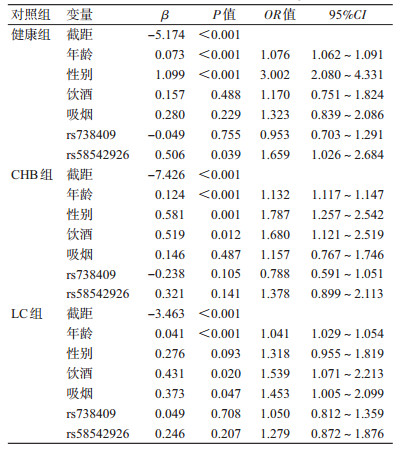
4.多分类logistic回归分析:调整年龄、性别的影响后,HBV-HCC组与健康组比较:rs58542926每突变1个基因(C→T),OR=1.659,95%CI:1.026~2.684,P=0.039,该基因的突变是HBV-HCC的危险因素。HBV-HCC组与CHB组比较:饮酒是危险因素(OR=1.680,95%CI:1.121~2.519,P=0.012)。HBV-HCC组与LC组比较:饮酒是危险因素(OR=1.539,95%CI:1.071~2.213,P=0.020);吸烟也是危险因素(OR=1.453,95%CI:1.005~2.099,P=0.047),见表 3。
5.基因、吸烟、饮酒的交互作用分析:基于叉生分析的相加交互模型:因为叉生分析要求变量为二分类,故将CHB组与LC组合并为CHB+LC组,rs58542926在共显性模型下为最优,突变基因T对疾病有影响,该位点在显性模型下也有意义,且TT表型个体在所有研究对象中只有3例,显性模型适用于病例组和对照组中等位基因M的频率很低且携带显性纯合子个体数很少的情形。
HBV-HCC组和健康者组比较:基因与基因、基因与吸烟、饮酒以及吸烟与饮酒之间均不存在相加交互作用。
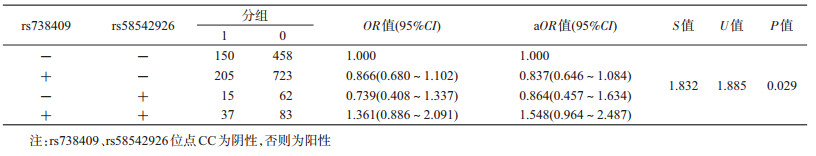
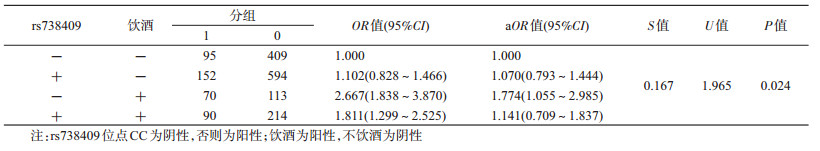
HBV-HCC组和CHB+LC组比较:rs738409和rs58542926两基因之间存在相加交互作用(U=1.885,P=0.029),见表 4。两基因同时突变增大HBV-HCC的风险(OR=1.548),单个基因的突变意义不大;rs738409与饮酒存在相加交互作用,OR=1.811(U=1.965,P=0.024),rs738409不突变时饮酒对HBV-HCC的风险最大(OR=1.774),而rs738409基因突变时饮酒、rs738409基因突变但不饮酒与该基因不突变并且不饮酒组比较差异均无统计学意义,OR值分别为1.141、1.070。见表 5。其余基因与吸烟、基因与饮酒、吸烟与饮酒不存在相加交互作用。
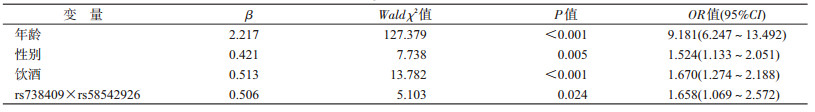
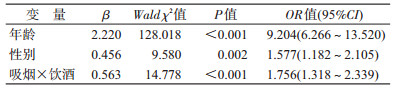
基于logistic回归的相乘交互模型分析,分别对HBV-HCC组与健康组、HBV-HCC组与CHB+LC组的基因-基因、基因-吸烟、基因-饮酒、吸烟-饮酒进行交互作用分析,并对年龄、性别及基因、吸烟、饮酒进行控制。结果显示,HBV-HCC组和CHB+LC组比较,rs738409与rs58542926、吸烟与饮酒之间存在交互作用,两基因同时突变、既吸烟又饮酒增加HBV-HCC的风险,OR值分别为1.658和1.756,见表 6,7。
本研究中HBV-HCC组男、女性别比为3.5:1,与陈建国等[8]、倪雅琼[9]的研究结果基本一致,可能是因为男性相对于女性来说更多接触吸烟、饮酒等因素,被HBV感染的机会比女性要多,性激素水平也可能导致这种差异[10],同时还可能存在数据收集上人为无法控制的偏倚等原因造成数据的差异,不过基于本研究收集样本时无性别限制,这种偏倚不会太大,具体原因有待进一步研究。
本研究结果显示,调整年龄、性别的影响后,与健康组比较,TM6SF2的rs58542926位点突变可能是HBV-HCC的危险因素。1项针对欧洲地区经活检证实为非酒精性肝病的1 201例患者中,在调整了年龄、性别、BMI等条件下,相对于rs58542926位点未突变的纯合子而言,157例存在该位点突变的个体表现出更为严重的肝脏损害[4]。Costanzo等[11]的研究认为该位点与PNPLA3的rs738409位点均与非酒精性脂肪肝有关。
本研究结果显示,对于CHB患者,饮酒增加HBV-HCC患病风险。与范宗华等[12]、王炳元和傅宝玉[13]、孙晓艳和王炳元[14]的研究结果一致。国外有研究报道饮酒人群相对于不饮酒人群有较高的病毒性肝炎感染率,提示可能是酒精降低了机体抗病毒的能力,从而增强病毒的致病和致癌作用[15]。长期大量饮酒(50~70 g/d)目前认为是HCC的危险因素,酒精可作为肝癌危险因素的诱发剂,有强化或促进致癌物的作用[16-17]。王炳元和傅宝玉[13]的研究结果显示,重度饮酒增加HBV-HCC患病危险性。
本研究结果提示,LC患者饮酒、吸烟均是发展为HBV-HCC的危险因素。Falleti等[18]的研究结果显示,酒精性肝硬化患者TM6SF2 C/T或T/T联合PNPLA3 G/G变异可能是发展成肝癌的潜在遗传危险因素。本研究结果提示,吸烟增加HBV-HCC患病风险,与杨万水等[19]、龚杰[20]的研究结果一致。国外对吸烟与肝癌关系的回顾性研究较多[21-22],研究发现吸烟增加患肝癌的风险。方俊等[7]的研究结果显示,吸烟会增加患肝癌的风险。杨万水等[19]对肝癌与吸烟进行Meta分析,结果也显示吸烟增加肝癌患病风险。龚杰[20]对吸烟与肝癌的关系进行Meta分析,结果也提示吸烟与肝癌的发病有关联。
本研究交互作用选择蒋之俭[23]的判断方法,结果显示,CHB与LC患者rs738409与rs58542926单基因突变对病情进展为HBV-HCC关系不大,但若两位点同时突变,则危险性增大,叉生分析相加模型分析结果显示,饮酒者更易进展为HBV-HCC,饮酒且rs738409不突变增加HBV-HCC患病风险;相乘模型无统计学意义。logistic回归相乘模型吸烟与饮酒存在交互作用,增加HBV-HCC的患病风险。
Corradini等[24]的研究结果也显示,PNPLA3 rs738409 GG型患者发生肝细胞癌的概率要高。然而,Nischalke等[25]选取欧洲地区肝硬化及肝癌患者512例进行研究,结果显示,PNPLA3 rs738409在健康对照组与肝癌及肝硬化患者中的分布差异无统计学意义,但发现PNPLA3 rs738409 GG基因型可能是肝硬化患者发生肝癌的危险因素。本研究未发现PNPLA3 rs738409突变与肝癌发生相关。
肿瘤属于多基因遗传病,是基因和环境因素共同作用的结果。单个基因的作用可能是微小的,多个基因或通过基因-基因的交互作用时,作用就会显现出来。本研究受人力、物力等因素的限制,选取了PNPLA3、TM6SF2基因共2个SNPs位点以及吸烟、饮酒因素进行研究,未考虑与其他易感基因相互作用对HBV-HCC的影响,结论有一定的局限性,下一步可选择多个与HBV-HCC相关同时在分子通路上又与PNPLA3、TM6SF2存在关联的易感基因及其他环境因素进行研究。
利益冲突 无
| [1] |
Carrilho FJ, Kikuchi L, Branco F, et al. Clinical and epidemiological aspects of hepatocellular carcinoma in Brazil[J]. Clinics (Sao Paulo), 2010, 65(12): 1285-1290. DOI:10.1590/S1807-59322010001200010 |
| [2] |
Ballenberger N, Lluis A, von Mutius E, et al. Novel statistical approaches for non-normal censored immunological data:analysis of cytokine and gene expression data[J]. PLoS One, 2012, 7(10): e46423. DOI:10.1371/journal.pone.0046423 |
| [3] |
Liu YL, Patman GL, Leathart JBS, et al. Carriage of the PNPLA3 rs738409 C>G polymorphism confers an increased risk of non-alcoholic fatty liver disease associated hepatocellular carcinoma[J]. J Hepatol, 2014, 61(1): 75-81. DOI:10.1016/j.jhep.2014.02.030 |
| [4] |
Dongiovanni P, Petta S, Maglio C, et al. Transmembrane 6 superfamily member 2 gene variant disentangles nonalcoholic steatohepatitis from cardiovascular disease[J]. Hepatology, 2015, 61(2): 506-514. DOI:10.1002/hep.27490 |
| [5] |
裴广军, 付莉, 崔亚玲, 等. 中国人群饮酒与原发性肝癌关系的Meta分析[J]. 现代预防医学, 2008, 35(14): 2626-2627. Pei GJ, Fu L, Cui YL, et al. Meta-analysis on the association of hepatocellular carcinoma with alcohol drinking among Chinese people[J]. Mod Prev Med, 2008, 35(14): 2626-2627. DOI:10.3969/j.issn.1003-8507.2008.14.007 |
| [6] |
刘银梅, 沈月平, 刘娜, 等. 吸烟与肝癌关系的Meta分析[J]. 现代预防医学, 2010, 37(20): 3801-3806, 3815. Liu YM, Shen YP, Liu N, et al. Meta-analysis of the association between smoking and liver cancer[J]. Mod Prev Med, 2010, 37(20): 3801-3806, 3815. |
| [7] |
方俊, 刘伯齐, 张庆镐, 等. 吸烟与肝癌关系的病例对照研究[J]. 延边大学医学学报, 2003, 26(2): 106-107. Fang J, Liu BQ, Zhang QG, et al. Case control study for the relation of smoking and liver cancer[J]. J Med Sci Yanbian Univ, 2003, 26(2): 106-107. DOI:10.3969/j.issn.1000-1824.2003.02.010 |
| [8] |
陈建国, 朱健, 张永辉, 等. 江苏省启东地区1973-2002年肝癌发病率长期趋势的评价[J]. 中华医学杂志, 2005, 85(43): 3052-3056. Chen JG, Zhu J, Zhang YH, et al. Evaluation of secular trend of liver cancer incidence in Qidong, Jiangsu province, 1973-2002[J]. Natl Med J China, 2005, 85(43): 3052-3056. DOI:10.3760/j:issn:0376-2491.2005.43.008 |
| [9] |
倪雅琼. 3602例原发性肝癌资料临床流行病学特征分析[D].乌鲁木齐: 新疆医科大学, 2012. Ni YQ. Clinical epidemiology analysis of 3602 cases of primary liver cancer[D]. Urumchi: Xinjiang Medical University, 2012. http://cdmd.cnki.com.cn/Article/CDMD-10760-1012489316.htm |
| [10] |
Chu CJ, Hussain M, Lok ASF. Hepatitis B virus genotype B is associated with earlier HBeAg seroconversion compared with hepatitis B virus genotype C[J]. Gastroenterology, 2002, 122(7): 1756-1762. DOI:10.1053/gast.2002.33588 |
| [11] |
Costanzo AD, Belardinilli F, Bailetti D, et al. Evaluation of polygenic determinants of non-alcoholic fatty liver disease (NAFLD) by a candidate genes resequencing strategy[J]. Sci Rep, 2018, 8(1): 3702. DOI:10.1038/s41598-018-21939-0 |
| [12] |
范宗华, 褚天新, 樊宗林, 等. 饮酒与消化道肿瘤死亡关系的队列研究[J]. 现代预防医学, 1996, 23(1): 20-22. Fan ZH, Chu TX, Fan ZL, et al. A cohort study on the relationship between alcohol consumption and mortality of digestive tract cancer[J]. Mod Prev Med, 1996, 23(1): 20-22. |
| [13] |
王炳元, 傅宝玉. 酒精性肝病发病机理的研究现状[J]. 中华肝脏病杂志, 2001, 9(5): 315-316. Wang BY, Fu BY. The research status of pathogenesis of alcoholic liver disease[J]. Chin J Hepatol, 2001, 9(5): 315-316. DOI:10.3760/j.issn:1007-3418.2001.05.030 |
| [14] |
孙晓艳, 王炳元. 饮酒、年龄与性别在肝癌发生中的影响[J]. 药品评价, 2009, 6(5): 197-199, 189. Sun XY, Wang BY. The effect of age, gender and alcohol consumption to pathogecy of hepatic carcinoma[J]. Drug Eval, 2009, 6(5): 197-199, 189. DOI:10.3969/j.issn.1672-2809.2009.05.008 |
| [15] |
Akiyama T, Mizuta T, Kawazoe S, et al. Body mass index is associated with age-at-onset of HCV-infected hepatocellular carcinoma patients[J]. World J Gastroenterol, 2011, 17(7): 914-921. DOI:10.3748/wjg.v17.i7.914 |
| [16] |
倪志权, 朱士孝, 袁爱军. 饮酒与原发性肝癌202例分析[J]. 实用肿瘤杂志, 1989, 4(3): 155-156. Ni ZQ, Zhu SX, Yuan AJ. Analysis of drinking alcohol and primary liver cancer in 202 cases[J]. J Pract Oncol, 1989, 4(3): 155-156. DOI:10.13267/j.cnki.syzlzz.1989.03.013 |
| [17] |
李响, 翁亚丽. 乙型肝炎病毒相关性肝细胞癌危险因素研究进展[J]. 世界临床药物, 2018, 39(1): 62-68. Li X, Weng YL. Research progress on risk factors of hepatitis B virus related hepatocellular carcinoma[J]. World Clin Drugs, 2018, 39(1): 62-68. DOI:10.13683/j.wph.2018.01.013 |
| [18] |
Falleti E, Cussigh A, Cmet S, et al. PNPLA3 rs738409 and TM6SF2 rs58542926 variants increase the risk of hepatocellular carcinoma in alcoholic cirrhosis[J]. Dig Liver Dis, 2016, 48(1): 69-75. DOI:10.1016/j.dld.2015.09.009 |
| [19] |
杨万水, 高静, 高姗, 等. 吸烟与肝癌前瞻性研究的荟萃分析[J]. 肿瘤, 2010, 30(3): 247-252. Yang WS, Gao J, Gao S, et al. A prospective study on cigarette smoking and liver cancer risk:a meta-analysis[J]. Tumor, 2010, 30(3): 247-252. DOI:10.3781/j.issn.1000-7431.2010.03.015 |
| [20] |
龚杰.吸烟或饮茶与肝癌危险性的Meta分析[D].杭州: 浙江大学, 2014. Gong J. Associations of cigarette smoking and tea drinking with the risk of hepatocellular carcinoma: a Meta-analysis[D]. Hangzhou: Zhejiang University, 2014. http://cdmd.cnki.com.cn/Article/CDMD-10335-1015538179.htm |
| [21] |
Tu JT, Gao RN, Zhang DH, et al. Hepatitis B virus and primary liver cancer on Chongming island, People's Republic of China[J]. Natl Cancer Inst Monogr, 1985, 69: 213-215. |
| [22] |
Austin H, Delzell E, Grufferman S, et al. A case-control study of hepatocellular carcinoma and the hepatitis B virus, cigarette smoking, and alcohol consumption[M]. Cancer Res, 1986: 962-966.
|
| [23] |
蒋之俭. 统计分析在医学课题中的应用[M]. 北京: 人民卫生出版社, 2008: 322-357. Jiang ZJ. Application of statistical analysis in medical projects[M]. Beijing: People's Medical Publishing House, 2008: 322-357. |
| [24] |
Corradini SG, Burza MA, Molinaro A, et al. Patatin-like phospholipase domain containing 3 sequence variant and hepatocellular carcinoma[J]. Hepatology, 2011, 53(5): 1776. DOI:10.1002/hep.24244 |
| [25] |
Nischalke HD, Berger C, Luda C, et al. The PNPLA3 rs738409148M/M genotype is a risk factor for liver cancer in alcoholic cirrhosis but shows no or weak association in hepatitis C cirrhosis[J]. PLoS One, 2011, 6(11): e27087. DOI:10.1371/journal.pone.0027087 |
 2018, Vol. 39
2018, Vol. 39