文章信息
- 陆凤, 应丹妮, 龚巍巍, 郑维晖, 何青芳, 方乐, 钟节鸣, 俞敏.
- Lu Feng, Ying Danni, Gong Weiwei, Zheng Weihui, He Qingfang, Fang Le, Zhong Jieming, Yu Min.
- 浙江省甲状腺癌患病影响因素的配对病例对照研究
- Factors related to thyroid carcinoma in Zhejiang province: a matched case-control study
- 中华流行病学杂志, 2018, 39(10): 1387-1393
- Chinese Journal of Epidemiology, 2018, 39(10): 1387-1393
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2018.10.018
-
文章历史
收稿日期: 2018-02-21
2. 310022 杭州, 浙江省肿瘤医院;
3. 315211 宁波大学医学院
2. Zhejiang Cancer Hospital, Hangzhou 310022, China;
3. School of Medicine, Ningbo University, Ningbo 315211, China
甲状腺癌是内分泌系统常见的恶性肿瘤[1],近年来其发病率呈快速上升趋势,1970—2002年全球甲状腺癌平均发病率上升58.1%[2]。浙江省数据显示,2011年甲状腺癌的5年间发病率年平均增长29.95%,已成为浙江省增长最快的恶性肿瘤[3]。甲状腺癌是多因素共同作用的复杂疾病,但流行病学研究尚未提示明确的危险因素[4-5]。本研究采用1:1配对病例对照研究方法对2014年1月至2016年3月浙江省肿瘤医院收集的659对甲状腺癌病例对照进行统一问卷调查,探寻甲状腺癌的危险因素。
对象与方法1.调查对象:2014年1月至2016年3月间在浙江省肿瘤医院明确诊断的新发甲状腺癌患者为病例组,纳入标准:汉族,浙江省常住人口(省内居住满半年以上者),甲状腺癌术后病理诊断明确,无既往肿瘤病史;排除标准:有既往肿瘤病史,合并其他肿瘤,不能/不愿参加或不愿意在知情同意书上签字者。根据病例组性别、年龄(±5岁)、地区(同一个县/市/区)从参加浙江省内社区健康体检的人群中选择无肿瘤病史、甲状腺功能3项[游离三碘甲状腺素(FT3)、游离四碘甲状腺素(FT4)、促甲状腺素(TSH)]正常、甲状腺B超诊断无异常的对象为对照,按1:1比例匹配,共调查659对病例对照。
2.调查内容:本研究采用自行设计的问卷统一进行流行病学调查,问卷内容:一般情况(性别、年龄、民族、文化程度、婚姻状况、职业等)、糖尿病病史(诊断时间在甲状腺癌发病前)、家族史、主要环境因素暴露史(电离辐射接触史、放射治疗史、职业性辐射接触史、手机电脑使用时间等,吸烟、被动吸烟、饮酒、饮茶、职业性体力活动、经常性体育锻炼、静坐、睡眠等生活习惯,饮食因素、精神心理因素、女性生理生育史等)。病例调查内容均为发病前的相关情况。
3.相关定义:①吸烟:≥1支/d,连续或累积达6个月,并现在吸烟者;②被动吸烟:不吸烟者平均≥1 d/周吸入吸烟者呼出的烟雾(家庭或工作场所室内)≥15 min/d;③饮酒:平均饮酒≥1次/周,并现在饮酒者;④饮茶:≥1杯/周,连续或累积达6个月,并现在饮茶者;⑤职业性体力活动:干农活或家务中有持续>10 min的中等强度及以上的身体活动;⑥经常体育锻炼:中等强度体育锻炼≥150 min/周或高强度体育锻炼≥75 min/周或达到2种体力活动相当量的组合;⑦家族史:三代以内直系血亲或旁系血亲罹患肿瘤、甲状腺癌、糖尿病;⑧睡眠情况:分为睡眠感觉良好、睡眠感觉不好、安眠药助眠3种情况,其中睡眠情况差包括后两种情况;⑨情绪调节:包括自我调节强易适应环境、自我调节较差不易适应环境,其中情绪调节差定义为第2种情况;⑩精神压抑:近1年内很长时间精神处于压抑状况;⑪精神创伤:近1年内有工作失意、亲人去世、家庭关系破裂、事故等经历创伤;⑫电离辐射职业史:曾经或现在从事电离辐射相关的职业;⑬≥30 min/d通话史:近1年内使用电子设备的通话时间≥30 min/d;⑭X线、CT检查史:X线、CT检查次数≥1次/年。
4.统计学分析:采用EpiData 3.1软件双份录入数据,应用Stata 11.0软件对数据进行单因素和多因素条件logistic回归分析,以P<0.05为差异有统计学意义。
结果1.一般情况:共收集659对甲状腺癌病例和对照,其中男性166对(25.19%),女性493对(74.81%)。病例组年龄(48.92±12.08)岁;对照组年龄(48.70±12.13)岁。
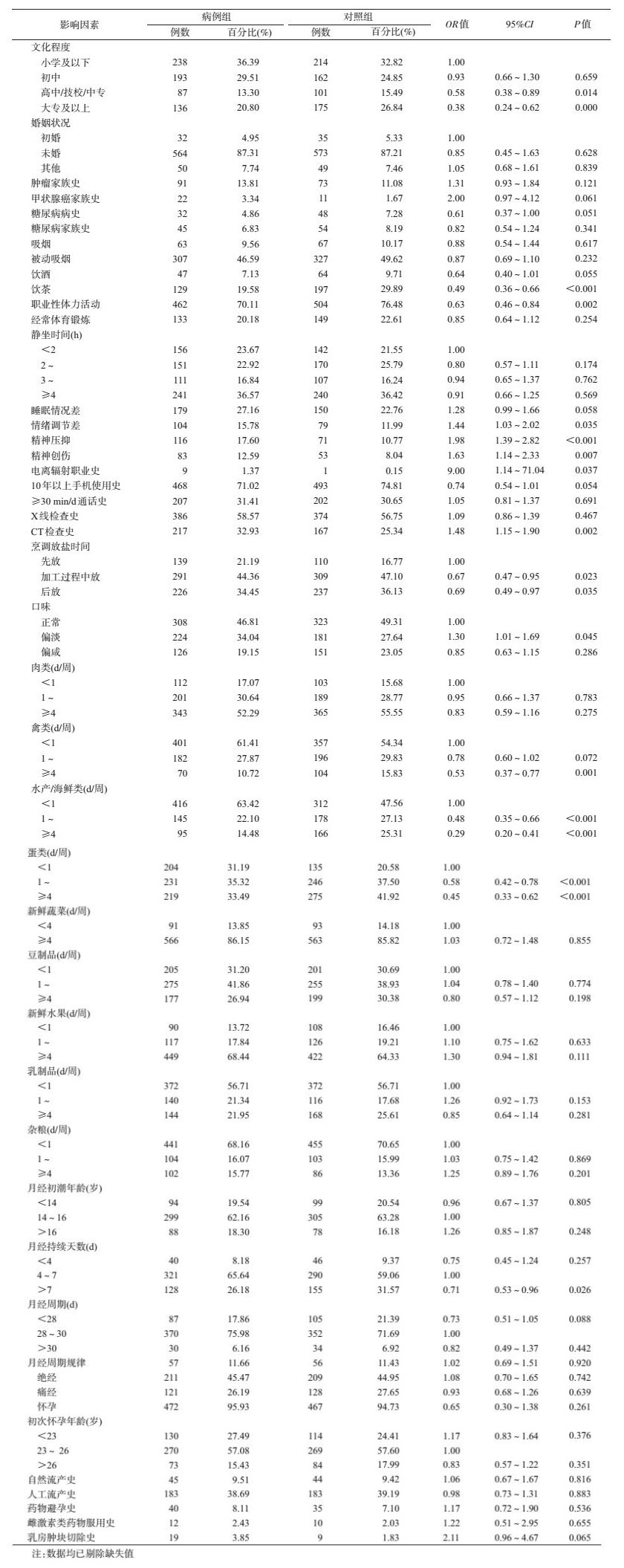
2.单因素条件logistic回归分析:较高的文化程度、饮茶、职业性体力活动、烹调放盐时间、经常食用禽类、水产/海鲜类和蛋类、女性月经持续天数长能降低甲状腺癌的患病风险,差异有统计学意义(P<0.05);情绪调节差、精神压抑、精神创伤、电离辐射职业史、CT检查史、口味偏淡能增加甲状腺癌的患病风险,差异有统计学意义(P<0.05)(表 1)。
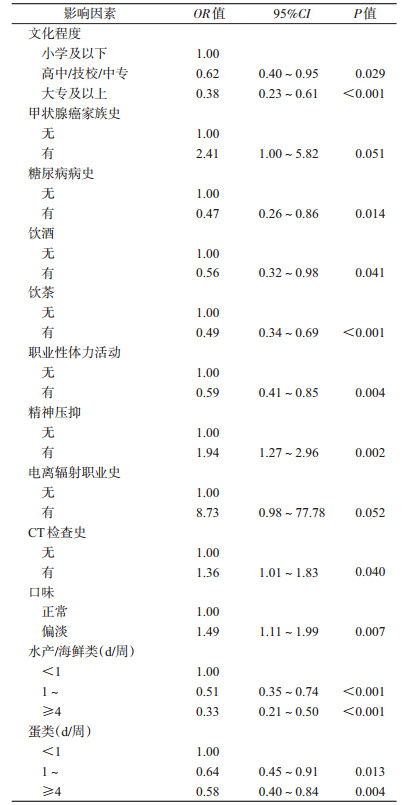
3.多因素条件logistic回归分析:将单因素分析中P<0.1的变量纳入多因素条件logistic回归分析。结果显示较高的文化程度、糖尿病病史、饮酒、饮茶、职业性体力活动、经常食用水产/海鲜类和蛋类能降低甲状腺癌的患病风险,差异有统计学意义(P<0.05);精神压抑、CT检查史、口味偏淡能增加甲状腺癌的患病风险,差异有统计学意义(P<0.05)(表 2)。
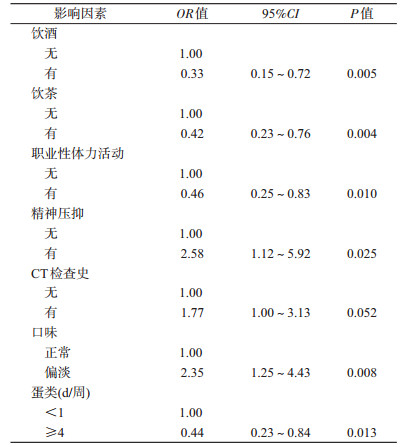
4.男性甲状腺癌多因素条件logistic回归分析:按性别分层后,饮酒、饮茶、职业性体力活动、食用蛋类可降低男性甲状腺癌的患病风险,精神压抑、CT检查史、口味偏淡可增加男性甲状腺癌的患病风险,差异有统计学意义(P<0.05)(表 3)。
5.女性甲状腺癌多因素条件logistic回归分析:将女性生理生育史纳入多因素条件logistic回归分析,结果显示,较高的文化程度、糖尿病病史、饮茶、经常食用水产/海鲜类和蛋类、月经持续天数短可降低女性甲状腺癌的患病风险,精神压抑、口味偏淡可增加女性甲状腺癌的患病风险,差异有统计学意义(P<0.05)(表 4)。
本研究采用配对病例对照研究方法对659对甲状腺癌病例及其对照进行统一问卷调查,以了解浙江省甲状腺癌患病的影响因素。本研究结果显示CT检查史、精神压抑、口味偏淡可能是甲状腺癌患病的危险因素,较高的文化程度(高中/技校/中专、大专及以上)、糖尿病病史、饮酒、饮茶、职业性体力活动、经常食用水产/海鲜类和蛋类(1~、≥4 d/周)可能是甲状腺癌患病的保护因素。
甲状腺癌的病因较为复杂,目前认为是环境因素和个体遗传因素共同作用的结果。流行病学研究表明电离辐射是甲状腺癌最明确的危险因素[6-7]。甲状腺是对辐射最敏感的器官,当人体暴露于辐射环境时可引起异常反应,如癌基因的激活或抑癌基因的失活,从而可能诱发肿瘤的形成。而关注较多的职业性接触辐射、医疗辐射等是否增加甲状腺癌风险的结果尚未确定。过往研究发现,甲状腺癌发病的增加与CT使用的增加呈一定的关联,CT检查史也被认为是甲状腺癌的危险因素[8-11],本研究也发现有CT检查史的个体患甲状腺癌的风险是无CT检查史个体的1.36倍(95%CI:1.01~1.83)。本研究还探讨其他辐射因素,如电离辐射职业史可增加甲状腺癌的患病风险,但差异为边缘值(P=0.052),可能由于电离辐射职业史暴露比例较低所致。
过往研究表明,一级亲属甲状腺癌家族史会增加甲状腺癌的患病风险,且遗传度高于其他任何一种恶性肿瘤,提示遗传因素在甲状腺癌的发生中也发挥重要作用[11-14],与本研究结果类似,但因为本研究样本量有限,仍需更大样本量的研究进行验证。
社会心理因素与甲状腺癌也存在一定关联,个体通过心理-神经-内分泌-免疫产生神经症样心身病理反应,导致心身疾病的发生。基于病例对照研究的甲状腺癌危险因素的Meta分析结果显示,不良情绪(爱生闷气)、压力大、焦虑是甲状腺癌的危险因素[15],本研究也发现精神压抑可增加甲状腺癌的患病风险。
糖尿病病史与甲状腺癌患病的关联尚未完全确定。Meta分析发现,糖尿病可能增加甲状腺癌患病风险(RR=1.17,95%CI:0.99~1.39)[16],但相似关联未在另一项纳入5个美国队列研究的Meta分析中发现[17]。对中国台湾地区的医保报销数据进行分析发现,糖尿病不增加甲状腺癌风险,但5年以内的糖尿病病史可以降低甲状腺癌风险[18],本研究在女性人群中发现类似关联。糖尿病的早期保护效应可能跟二甲双胍的使用有关,糖尿病诊断早期多使用指南推荐的一线药物二甲双胍,二甲双胍通过提高胰岛素抵抗和降低胰岛素水平来控制血糖,同时也可抑制甲状腺增生或转变成癌;二甲双胍还可降低TSH水平从而减小甲状腺结节大小,抑制癌细胞的生长[18]。本研究未在男性中发现该关联,可能与男性样本量限制有一定关系。因此,需要更大样本量、更长时间的研究,在收集糖尿病药物信息的基础上,进一步探讨糖尿病病史、服用不同降糖药与甲状腺癌的关联。
甲状腺癌的发生与个体的生活习惯密切相关。本研究发现,饮酒可降低男性甲状腺癌的患病风险,与Meta分析结果一致[19]。饮酒可能降低TSH在体内的浓度,而高TSH浓度与甲状腺癌发病密切相关,而酒精对甲状腺细胞有直接毒性从而减小甲状腺的体积,故适度饮酒或起到保护作用,降低甲状腺癌的风险[20]。饮茶可降低甲状腺癌的患病风险,可能因为茶叶中含丰富茶多酚、硒、维生素C、维生素E等具有很强的清除自由基的物质,可阻断前致癌物转变成致癌物[10]。食用鸡蛋也会降低甲状腺癌风险,鸡蛋蛋白质的氨基酸比例适易被人体吸收,利用率高达98%,可提高机体抵抗癌症的能力[21]。本研究发现,与正常口味的个体相比,口味偏淡的个体会增加甲状腺癌的患病风险,可能与口味偏淡导致碘盐摄入量减少,间接影响碘的摄入,但碘摄入量与甲状腺癌风险的关系尚存争议[22-23],仍需进一步研究进行论证。
甲状腺癌患病风险随着BMI的增高而增加[11],高强度职业性体力活动可以有效的控制BMI,或可进一步影响甲状腺癌的发生。但本研究仅在男性人群中发现职业性体力活动是甲状腺癌的保护因素,可能与本研究男性人群多从事较大强度的职业性体力活动,女性人群从事中等强度以上的职业性体力活动比例较低,故未发现关联。瑞典研究发现,较高的文化程度可通过增加个体保健意识,提高对甲状腺癌的认知能力,同时更容易形成良好的生活习惯,从而在一定程度上预防甲状腺癌的发生[24],这与本研究结果一致。
Meta分析显示,女性月经周期不规则、口服避孕药、妇科疾病史可能使甲状腺癌的发病风险增高[25],但Peterson等[26]的综述研究发现,生殖因素(妊娠、生育孩子数、口服避孕药、月经周期不规则、激素替代治疗等)与甲状腺癌发病并无关联,因此生殖因素对甲状腺癌是否有风险仍有争议。本研究仅发现月经持续天数<4 d或可降低女性的甲状腺癌的患病风险,但未发现其他生殖因素与甲状腺癌患病有关联。
综上所述,高文化程度、糖尿病病史、饮酒、饮茶、职业性体力活动、经常食用水产/海鲜类和蛋类、精神压抑、CT检查史、口味偏淡是甲状腺癌患病的主要影响因素,但仍需大样本量、长时间的随访研究进一步验证相关因素与甲状腺癌的关联。
志谢: 感谢所有参与调查的对象和浙江省各县(市、区)CDC现场调查员以及浙江省肿瘤医院检验科、浙江省癌症中心参与本项调查的工作人员利益冲突: 无
| [1] |
郑荣寿, 张思维, 吴良有, 等. 中国肿瘤登记地区2008年恶性肿瘤发病和死亡分析[J]. 中国肿瘤, 2012, 21(1): 1-12. Zheng RS, Zhang SW, Wu LY, et al. Report of incidence and mortality from China Cancer Registries in 2008[J]. China Cancer, 2012, 21(1): 1-12. |
| [2] |
Kilfoy BA, Zheng TZ, Holford TR, et al. International patterns and trends in thyroid cancer incidence, 1973-2002[J]. Cancer Causes Control, 2009, 20(5): 525-531. DOI:10.1007/s10552-008-9260-4 |
| [3] |
龚巍巍, 胡如英, 罗胜兰, 等. 浙江省2007-2011年甲状腺癌发病及死亡特征分析[J]. 预防医学, 2014, 26(5): 433-437. Gong WW, Hu RY, Luo SL, et al. Analysis on incidence and mortality characteristics of Thyroid Cancer during 2007 to 2011 in Zhejiang Province[J]. Zhejiang J Prev Med, 2014, 26(5): 433-437. |
| [4] |
Nix P, Nicolaides A, Coatesworth AP. Thyroid cancer review 1:presentation and investigation of thyroid cancer[J]. Int J Clin Pract, 2005, 59(11): 1340-1344. DOI:10.1111/j.1368-5031.2005.00671.x |
| [5] |
Nagataki S, Nyström E. Epidemiology and primary prevention of thyroid cancer[J]. Thyroid, 2002, 12(10): 889-896. DOI:10.1089/105072502761016511 |
| [6] |
罗胜兰, 俞敏, 龚巍巍. 甲状腺癌的流行现况及其危险因素[J]. 中国预防医学杂志, 2013, 14(4): 317-322. Luo SL, Yu M, Gong WW. Epidemiology and risk factors of thyroid cancer[J]. Chin Prev Med, 2013, 14(4): 317-322. |
| [7] |
Meinhold CL, Ron E, Schonfeld SJ, et al. Nonradiation risk factors for thyroid cancer in the US Radiologic Technologists Study[J]. Am J Epidemiol, 2010, 171(2): 242-252. DOI:10.1093/aje/kwp354 |
| [8] |
Baker SR, Bhatti WA. The thyroid cancer epidemic:is it the dark side of the CT revolution?[J]. Eur J Radiol, 2006, 60(1): 67-69. DOI:10.1016/j.ejrad.2006.04.022 |
| [9] |
Hoang JK, Choudhury KR, Eastwood JD, et al. An exponential growth in incidence of thyroid cancer:trends and impact of CT imaging[J]. Am J Neuroradiol, 2014, 35(4): 778-783. DOI:10.3174/ajnr.A3743 |
| [10] |
朱虔兮, 边建超, 沈强, 等. 乳头状甲状腺癌的配对病例对照研究[J]. 中华流行病学杂志, 2006, 27(5): 416-419. Zhu QX, Bian JC, Shen Q, et al. A matched case-control study of papillary thyroid carcinoma[J]. Chin J Epidemiol, 2006, 27(5): 416-419. DOI:10.3760/j.issn:0254-6450.2006.05.014 |
| [11] |
周衍, 田俊, 肖景榕. 乳头状甲状腺癌患病影响因素病例对照研究[J]. 中国公共卫生, 2016, 32(11): 1535-1539. Zhou Y, Tian J, Xiao JR. Influencing factors of papillary thyroid carcinoma:a case-control study[J]. Chin J Public Health, 2016, 32(11): 1535-1539. DOI:10.11847/zgggws2016-32-11-23 |
| [12] |
Hrafnkelsson J, Tulinius H, Jónasson JG, et al. Familial non-medullary thyroid cancer in Iceland[J]. J Med Genet, 2001, 38(3): 189-191. DOI:10.1136/jmg.38.3.189 |
| [13] |
Xu L, Li GJ, Wei QY, et al. Family history of cancer and risk of sporadic differentiated thyroid carcinoma[J]. Cancer, 2012, 118(5): 1228-1235. DOI:10.1002/cncr.26398 |
| [14] |
Leux C, Truong T, Petit C, et al. Family history of malignant and benign thyroid diseases and risk of thyroid cancer:a population-based case-control study in New Caledonia[J]. Cancer Causes Control, 2012, 23(5): 745-755. DOI:10.1007/s10552-012-9944-7 |
| [15] |
陈芳, 吴凯, 徐明星, 等. 基于病例对照研究的甲状腺癌危险因素的Meta分析[J]. 中华地方病学杂志, 2017, 36(4): 250-256. Chen F, Wu K, Xu MX, et al. Meta-analysis of risk factors of thyroid cancer:base on case-control study[J]. Chin J Endemiol, 2017, 36(4): 250-256. DOI:10.3760/cma.j.issn.2095-4255.2017.04.004 |
| [16] |
Schmid D, Behrens G, Jochem C, et al. Physical activity, diabetes, and risk of thyroid cancer:a systematic review and Meta-analysis[J]. Eur J Epidemiol, 2013, 28(12): 945-958. DOI:10.1007/s10654-013-9865-0 |
| [17] |
Shih SR, Chiu WY, Chang TC, et al. Diabetes and thyroid cancer risk:literature review[J]. Exp Diabetes Res, 2012, 2012: 578285. DOI:10.1155/2012/578285 |
| [18] |
Tseng CH. Thyroid cancer risk is not increased in diabetic patients[J]. PLoS One, 2012, 7(12): e53096. DOI:10.1371/journal.pone.0053096 |
| [19] |
Hong SH, Myung SK, Kim HS, et al. Alcohol intake and risk of thyroid cancer:a Meta-analysis of observational studies[J]. Cancer Res Treat, 2017, 49(2): 534-547. DOI:10.4143/crt.2016.161 |
| [20] |
Boelaert K. The association between serum TSH concentration and thyroid cancer[J]. Endocr Relat Cancer, 2009, 16(4): 1065-1072. DOI:10.1677/ERC-09-0150 |
| [21] |
中国营养学会. 中国居民膳食指南2016[M]. 北京: 人民卫生出版社, 2016. China Nutrition Society. Dietary guidelines for Chinese residents 2016[M]. Beijing: People's Health Publishing House, 2016. |
| [22] |
曹龄之, 谢建平, 彭小东, 等. 碘摄入量及富碘食物与甲状腺癌发病关系的Meta分析[J]. 肿瘤防治研究, 2016, 43(7): 616-622. Cao LZ, Xie JP, Peng XD, et al. Association of iodine intake and iodine-enriched food with risk of thyroid cancer:a Meta-analysis[J]. Cancer Res Prev Treat, 2016, 43(7): 616-622. DOI:10.3971/j.issn.1000-8578.2016.07.015 |
| [23] |
Zimmermann MB, Galetti V. Iodine intake as a risk factor for thyroid cancer:a comprehensive review of animal and human studies[J]. Thyroid Res, 2015, 8: 8. DOI:10.1186/s13044-015-0020-8 |
| [24] |
Hemminki K, Li X. Level of education and the risk of cancer in Sweden[J]. Cancer Epidemiol Biomarkers Prev, 2003, 12(8): 796-802. |
| [25] |
Luoto R, Grenman S, Salonen S, et al. Increased risk of thyroid cancer among women with hysterectomies[J]. Am J Obstet Gynecol, 2003, 188(1): 45-48. DOI:10.1067/mob.2003.121 |
| [26] |
Peterson E, De P, Nuttall R. BMI, diet and female reproductive factors as risks for thyroid cancer:a systematic review[J]. PLoS One, 2012, 7(1): e29177. DOI:10.1371/journal.pone.0029177 |
 2018, Vol. 39
2018, Vol. 39