文章信息
- 金珊珊, 于波, 闫世春, 孙巍, 崔晓明, 周雪, 杨丽秋, 那立欣, 郭彧, 卞铮, 李立明, 陈铮鸣.
- Jin Shanshan, Yu Bo, Yan Shichun, Sun Wei, Cui Xiaoming, Zhou Xue, Yang Liqiu, Na Lixin, Guo Yu, Bian Zheng, Li Liming, Chen Zhengming.
- 哈尔滨市人群饥荒暴露对中老年期慢性病患病风险的影响
- Effect of famine exposure on the risk of chronic disease in later life among population in Harbin
- 中华流行病学杂志, 2018, 39(10): 1314-1318
- Chinese Journal of Epidemiology, 2018, 39(10): 1314-1318
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2018.10.005
-
文章历史
收稿日期: 2017-12-25
2. 150056 哈尔滨市南岗区疾病预防控制中心;
3. 150036 哈尔滨, 黑龙江省疾病预防控制中心;
4. 100730 北京, 中国医学科学院;
5. 100191 北京大学公共卫生学院;
6. OX3 7LF英国牛津大学临床与流行病学研究中心纳菲尔德人群健康系
2. Nangang District, Harbin Center for Disease Control and Prevention, Harbin 150056, China;
3. Heilongjiang Center for Disease Control, Harbin 150036, China;
4. Chinese Academy of Medical Sciences, Beijing 100730, China;
5. Peking University School of Public Health, Beijing 100191, China;
6. Nuffield Department of Population Health, Center for Clinical and Epidemiological Studies, University of Oxford, Oxford OX3 7LF, UK
随着我国经济的快速发展和人们生活方式的转变,糖尿病、肥胖、高血压、冠心病和脑卒中等慢性非传染性疾病(慢性病)已成为我国主要的疾病负担[1]。除了不良饮食习惯、体力活动缺乏等危险因素外,早期食物供给不足及营养不良也可影响成年期慢性疾病的发生[2-4]。我国从建国初至今,由自然灾害等造成了全国范围或部分地区的食物短缺或饥荒,经历过饥荒的人通常会存在生命早期营养不良[5-6],而生命早期营养不良会增加成年期肥胖和代谢综合征的风险。但整个生命过程中经历饥荒是否会影响之后的健康或慢性病的患病风险的相关研究还十分有限。本研究利用中国慢性病前瞻性研究(China Kadoorie Biobank,CKB)项目哈尔滨市的基线调查数据[7-9],就生命过程中的饥荒暴露对中老年期糖尿病、肥胖、高血压、冠心病和脑卒中等慢性病的影响进行分析。
对象与方法1.研究对象:来自CKB项目2004-2008年哈尔滨市入选的基线人群。入选标准:①哈尔滨市户口的常住居民;②无严重残疾,可正常交流者;③自愿参加并签署知情同意书者;④个体疾病及死亡登记报告归属当地卫生部门管理。排除标准:①流动或暂住者;②驻扎部队及所属机关人员。
2.研究方法:本研究采用回顾性队列研究。参与现场调查的所有人员均经过专业培训并经考核合格,调查期间实时进行质量控制和评估。采用标准调查问卷和体格检查统一收集研究对象信息。调查内容包括:①社会人口学信息:性别、年龄、文化程度、家庭收入等;②生活方式:饮食情况、饮茶情况、饮酒情况、吸烟情况等;③个人及家庭成员的健康状况和疾病史;④体检记录:身高、体重、BMI、血压、心率等,身高测量采用身高仪不着鞋帽进行测量,精确到0.1 cm;体重测量采用体脂质仪脱去外套及鞋袜进行测量,精确到0.1 kg;腰围和臀围的测量使用单位为cm的软尺,着单层衣裤进行测量,精确到0.1 cm;BMI(kg/m2)=体重(kg)/身高(m)2;⑤饥荒暴露信息:饥荒暴露的定义为生命过程中曾经历1年以上的食物短缺;饥荒暴露年龄的定义为研究对象经历食物短缺最严重的那一年时的年龄。
3.疾病终点判定:(1)糖尿病:基线体格检查中记录的FPG≥7.0 mmol/L,随机血糖≥11.1 mmol/L,或调查时自报已被乡/区级及以上医院医生诊断为糖尿病;(2)肥胖:BMI≥28 kg/m2;(3)高血压:基线体格检查中记录的两次血压测量值,SBP均值≥140 mmHg和/或DBP均值≥90 mmHg者(1 mmHg=0.133 kPa),或调查时自报已被乡/区级及以上医院医生诊断为高血压者,或近期正在服用降压药者;(4)冠心病和脑卒中:结果采用问卷调查过程中研究对象自报的疾病史,即已被乡/区级及以上医院医生诊断为冠心病或脑卒中。
4.统计学分析:采用SPSS 17.0软件进行分析。数据描述采用x、s或百分比,利用t检验对饥荒暴露组与非暴露组数据的x进行比较,利用χ2检验对饥荒暴露组与非饥荒暴露组数据的率进行比较。通过logistic回归分析对饥荒暴露组与非饥荒暴露组研究对象的慢性病的患病风险进行比较,并调整年龄、性别、体力活动、吸烟、饮酒、膳食和家族史等影响因素。以P<0.05为差异有统计学意义。
结果1.基线特征:本研究共纳入57 555人,年龄30~79岁。饥荒暴露组人群平均年龄明显大于非饥荒暴露组,两组性别比例差异无统计学意义;饥荒暴露组中,轻体力活动、常吃杂粮、蛋类及其制品、乳类及其制品、豆类及其制品、吃鱼肝油、维生素、钙铁锌和其他保健品的比例高于非饥荒暴露组,而常吃大米、新鲜水果、肉类及其制品和饮酒的比例则低于非饥荒暴露组(表 1)。
2.饥荒暴露年龄分布情况:饥荒暴露年龄在0~48岁之间,90%人群的饥荒暴露年龄分布在7~29岁之间,年龄为(17.6±7.1)岁(图 1)。
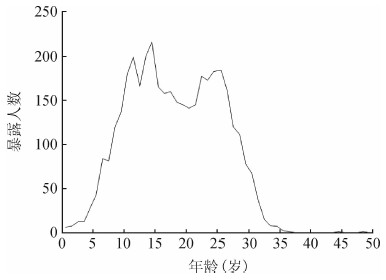
|
| 图 1 哈尔滨市社区3 877人饥荒暴露年龄分布 |
3.饥荒暴露对慢性病患病风险的影响:调整年龄、性别、体力活动、吸烟、饮酒、膳食因素、疾病家族史后,饥荒暴露组肥胖、高血压和冠心病的患病风险均高于非饥荒暴露组。调整年龄、性别后,饥荒暴露组糖尿病的患病风险高于非饥荒暴露组,但在调整其他因素后,两组糖尿病患病风险差异无统计学意义。脑卒中的患病风险在两组人群中差异无统计学意义(表 2)。
4.饥荒暴露年龄对慢性病患病风险的影响:将饥荒暴露组人群按照饥荒暴露时的年龄分组,在调整年龄、性别、体力活动、吸烟、饮酒、膳食因素和疾病家族史后,饥荒暴露年龄<15岁组糖尿病、肥胖、高血压和冠心病的患病风险高于非饥荒暴露组;15~岁组肥胖、高血压和冠心病的患病风险高于非饥荒暴露组;20~岁组高血压和冠心病的患病风险高于非饥荒暴露组;而≥25岁组各种慢性病的患病风险无显著变化(表 3)。
由于饥荒暴露组的平均年龄大于非饥荒暴露组,为进一步排除年龄因素对于慢性病患病风险的影响,将调查人群按照参与调查时的年龄分为<50、50~、60~、≥70岁组,分别分析饥荒暴露情况对各年龄组人群慢性病患病风险的影响。各年龄组饥荒暴露时的平均年龄分别为4.95、11.00、19.07、25.15岁(P<0.01)。logistic回归分析的结果显示,在调整性别、体力活动、吸烟、饮酒、膳食因素和疾病家族史后,<60岁组中,饥荒暴露组糖尿病、肥胖、高血压和冠心病的患病风险高于非饥荒暴露组;60~岁组肥胖、高血压和冠心病的患病风险高于非饥荒暴露组;≥70岁组高血压和冠心病的患病风险高于非饥荒暴露组(表 4)。
本研究利用CKB项目哈尔滨市的基线调查人群,就生命全过程,尤其是生命早期和青少年期饥荒暴露对中老年期糖尿病、冠心病、脑卒中、高血压、肥胖的患病情况的影响进行分析。本研究发现,饥荒暴露组人群肥胖、高血压和冠心病的患病风险显著高于非饥荒暴露组。饥荒暴露年龄越小,中老年期各种慢性病风险增加的可能性越大。
饥荒暴露所致生命早期营养不良对成年期健康的影响是近年来研究的热点。Lucas[10]1998年提出“营养程序化”概念以来,生命早期饥荒暴露所致营养不良会对成年慢性病患病风险的作用逐渐为人们所认识。生命早期通常指胎儿期和婴儿期[11],是生长发育的关键期,也是环境因素作用的敏感时期。这一时期细胞分化和组织形成需要充足的营养,研究发现生命早期营养不良会对机体产生永久性改变,这种改变不仅会表现在生命早期,而且会表现为对成年期的健康的影响[12]。荷兰饥荒研究发现,饥荒所致的生命早期营养不良会增加成年期糖尿病、肥胖、高血压、血脂异常等慢性病的患病风险[13-15],与国内相关研究结果一致[16-19]。动物研究认为其机制可能是母体孕期营养缺乏会影响子代基因甲基化,改变能量代谢基因表达,进而导致成年期胰岛素抵抗和肥胖的发生[20];而营养缺乏还能导致猪和小鼠宫内生长受限,体内肾素血管紧张素系统以及肾脏血管和肾小管结构的改变,进而增加成年期高血压的患病风险[21-24]。
目前对于生命全过程中饥荒所致的营养不良是否会对之后健康或慢性病患病风险产生影响的报道还十分有限。本研究纳入饥荒暴露者3 877人,饥荒暴露年龄在0~48岁之间,包括婴幼儿期、儿童期、青春期和成年期。本研究发现,饥荒暴露能显著增加中老年期肥胖、高血压和冠心病的患病风险,与青岛市研究结果类似[25]。关于饥荒暴露对糖尿病风险影响的研究证实,婴儿期和儿童期暴露于饥荒可提高糖尿病风险,而青春期和成年期对糖尿病风险的影响相对较弱[26],本研究也观察到类似趋势,即15岁以前经历饥荒会增加中老年糖尿病患病风险,15岁以后饥荒暴露则无影响;在调整年龄、性别后,饥荒暴露组糖尿病的患病风险高于非饥荒暴露组,但在调整其他生活方式的因素后,饥荒暴露组糖尿病的患病风险无显著升高,提示后天的生活方式对于糖尿病患病风险的影响可能更大[27]。由于饥荒暴露组总体年龄大于非饥荒暴露组,为进一步排除年龄因素在饥荒暴露对慢性病患病风险的影响中的作用,本研究按照参与调查时的年龄进行分组,发现饥荒暴露的年龄越小,对生命后期健康的影响越大,可能因为暴露年龄越小,在机体内越容易形成印记[10]。
本研究数据来源于CKB项目哈尔滨市基线数据,样本量充足,研究对象相关信息细致全面,且在分析过程中,调整了年龄、性别、生活习惯、膳食因素和疾病家族史等因素。本研究也存在着局限性。首先,本研究属于人群观察试验,对于饥荒所致营养不良对慢性病的作用机制难以确证。其次,本研究利用回顾性方法,难以避免回忆偏倚的存在。另外,本研究未考虑膳食因素之间、疾病家族史之间的交互作用及其对慢性病的影响。最后,本研究为横断面调查,饥荒暴露年龄大的人参与调查时的年龄也更大,易产生生存偏倚,可能会影响本研究关于饥荒暴露年龄对健康的影响的分析。
本研究提示,在生命的各个阶段,尤其是生命早期和青少年期保持营养充足,对于预防肥胖、高血压和冠心病等慢性病的风险具有重要意义。对于当前年轻人中流行的节食减肥,更应该积极重视,以避免节食导致的营养不良对中老年期健康的影响。
志谢: 感谢项目管理委员会、国家项目办公室、牛津协作中心和本省项目地区办公室的工作人员利益冲突: 无
| [1] |
Yang GH, Kong LZ, Zhao WH, et al. Emergence of chronic non-communicable diseases in China[J]. Lancet, 2008, 372(9650): 1697-1705. DOI:10.1016/S0140-6736(08)61366-5 |
| [2] |
赵文华, 杨正雄, 翟屹, 等. 生命早期营养不良对成年后超重和肥胖患病危险影响的研究[J]. 中华流行病学杂志, 2006, 27(8): 647-650. Zhao WH, Yang ZX, Zhai Y, et al. Effect of nutritional status during infancy and childhood on the risk of overweight and obesity in adulthood[J]. Chin J Epidemiol, 2006, 27(8): 647-650. DOI:10.3760/cma.j.issn:0254-6450.2006.08.002 |
| [3] |
关蕴良, 王永红, 李廷玉, 等. 重庆市饥荒时期出生人群代谢综合征现时患病情况调查[J]. 第四军医大学学报, 2009, 30(24): 3173-3177. Guan YL, Wang YH, Li TY, et al. Cross-sectional investigation of metabolic syndrome in persons born in the famine period in Chongqing city[J]. J Fourth Mil Med Univ, 2009, 30(24): 3173-3177. DOI:10.3321/j.issn:1000-2790.2009.24.078 |
| [4] |
Shi ZM, Zhang GL, Zhou MH, et al. Exposure to the Chinese famine in early life and the risk of anaemia in adulthood[J]. BMC Public Health, 2013, 13: 904. DOI:10.1186/1471-2458-13-904 |
| [5] |
Li YP, He YN, Qi L, et al. Exposure to the Chinese famine in early life and the risk of hyperglycemia and Type 2 diabetes in adulthood[J]. Diabetes, 2010, 59(10): 2400-2406. DOI:10.2337/db10-0385 |
| [6] |
Lin JY, Yang DT. Food availability, entitlements and the Chinese famine of 1959-61[J]. Econ J, 2000, 110(460): 136-158. DOI:10.1111/1468-0297.00494 |
| [7] |
Chen ZM, Chen JS, Collins R, et al. China Kadoorie Biobank of 0.5 million people:survey methods, baseline characteristics and long-term follow-up[J]. Int J Epidemiol, 2011, 40(6): 1652-1666. DOI:10.1093/ije/dyr120 |
| [8] |
Chen ZM, Lee L, Chen JS, et al. Cohort profile:the Kadoorie Study of Chronic Disease in China (KSCDC)[J]. Int J Epidemiol, 2005, 34(6): 1243-1249. DOI:10.1093/ije/dyil74 |
| [9] |
李立明, 吕筠, 郭彧, 等. 中国慢性病前瞻性研究:研究方法和调查对象的基线特征[J]. 中华流行病学杂志, 2012, 33(3): 249-255. Li LM, Lv J, Guo Y, et al. The China Kadoorie Biobank:related methodology and baseline characteristics of the participants[J]. Chin J Epidemiol, 2012, 33(3): 249-255. DOI:10.3760/cma.j.issn.0254-6450.2012.03.001 |
| [10] |
Lucas A. Programming by early nutrition:an experimental approach[J]. J Nutr, 1998, 128(2 Suppl): S401-406. DOI:10.1093/jn/128.2.401S |
| [11] |
王小春. 生命早期营养对成年期疾病的影响[J]. 营养健康新观察, 2004(4): 71-75. Wang XC. Effect of early life nutrition on adult disease[J]. Nutr Newsl, 2004(4): 71-75. |
| [12] |
Barker DJ. Fetal origins of coronary heart disease[J]. BMJ, 1995, 311(6998): 171-174. DOI:10.1136/bmj.311.6998.171 |
| [13] |
Roseboom TJ, van der Meulen JH, Ravelli ACJ, et al. Effects of prenatal exposure to the Dutch famine on adult disease in later life:an overview[J]. Mol Cell Endocrinol, 2001, 185: 93-98. DOI:10.1016/S0303-7207(01)00721-3 |
| [14] |
Portrait F, Teeuwiszen E, Deeg D. Early life undernutrition and chronic diseases at older ages:the effects of the Dutch famine on cardiovascular diseases and diabetes[J]. Soc Sci Med, 2011, 73(5): 711-718. DOI:10.1016/j.socscimed.2011.04.005 |
| [15] |
Brown AS, van Os J, Driessens C, et al. Further evidence of relation between prenatal famine and major affective disorder[J]. Am J Psychiatry, 2000, 157(2): 190-195. DOI:10.1176/appi.ajp.157.2.190 |
| [16] |
Wang PX, Wang JJ, Lei YX, et al. Impact of fetal and infant exposure to the Chinese great famine on the risk of hypertension in adulthood[J]. PLoS One, 2012, 7(11): e49720. DOI:10.1371/journal.pone.0049720 |
| [17] |
Wang ZH, Li CW, Yang PZ, et al. Fetal and infant exposure to severe Chinese famine increases the risk of adult dyslipidemia:Results from the China health and retirement longitudinal study[J]. BMC Public Health, 2017, 17: 488. DOI:10.1186/s12889-017-4421-6 |
| [18] |
Li YP, Jaddoe VW, Qi L, et al. Exposure to the Chinese famine in early life and the risk of hypertension in adulthood[J]. J Hypertens, 2011, 29(6): 1085-1092. DOI:10.1097/HJH.0b013e328345d969 |
| [19] |
Li Y, Jaddoe VW, Qi L, et al. Exposure to the Chinese famine in early life and the risk of metabolic syndrome in adulthood[J]. Diabetes Care, 2011, 3(4): 1014-1018. DOI:10.2337/dc10-2039 |
| [20] |
Fall CHD. Fetal malnutrition and long-term outcomes[J]. Nestle Nutr Inst Workshop Ser, 2013, 74: 11-25. DOI:10.1159/000348384 |
| [21] |
Rüster M, Sommer M, Stein G, et al. Renal angiotensin receptor type 1 and 2 upregulation in intrauterine growth restriction of newborn piglets[J]. Cells Tissues Organs, 2006, 182(2): 106-114. DOI:10.1159/000093065 |
| [22] |
Sahajpal V, Ashton N. Renal function and angiotensin AT1 receptor expression in young rats following intrauterine exposure to a maternal low protein diet[J]. Clin Sci, 2003, 104(6): 607-614. DOI:10.1042/CS20020355 |
| [23] |
Woods LL, Ingelfinger JR, Nyengaard JR, et al. Maternal protein restriction suppresses the newborn renin-angiotensin system and programs adult hypertension in rats[J]. Pediatr Res, 2001, 49(4): 460-467. DOI:10.1203/00006450-200104000-00005 |
| [24] |
Manning J, Vehaskari VM. Low birth weight-associated adult hypertension in the rat[J]. Pediatr Nephrol, 2001, 16(5): 417-422. DOI:10.1007/s004670000560 |
| [25] |
Liu L, Pang ZC, Sun JP, et al. Exposure to famine in early life and the risk of obesity in adulthood in Qingdao:Evidence from the 1959-1961 Chinese famine[J]. Nutr Metab Cardiovasc Dis, 2017, 27(2): 154-160. DOI:10.1016/j.numecd.2016.11.125 |
| [26] |
Wang NJ, Cheng J, Han B, et al. Exposure to severe famine in the prenatal or postnatal period and the development of diabetes in adulthood:an observational study[J]. Diabetologia, 2017, 60(2): 262-269. DOI:10.1007/s00125-016-4148-4 |
| [27] |
Hu FB, Manson JE, Stampfer MJ, et al. Diet, lifestyle, and the risk of type 2 diabetes mellitus in women[J]. N Engl J Med, 2001, 345(11): 790-797. DOI:10.1056/NEJMoa010492 |
 2018, Vol. 39
2018, Vol. 39