文章信息
- 纪文静, 梁爱民, 曲成毅, 沈瑞云, 魏庄, 马扬.
- Ji Wenjing, Liang Aimin, Qu Chengyi, Shen Ruiyun, Wei Zhuang, Ma Yang.
- 中国7个城市婴幼儿常见胃肠道不适症状流行病学特征现况调查
- Epidemiologic survey on the prevalence and distribution of infants' common gastrointestinal symptoms in 7 cities in China: a population-based study
- 中华流行病学杂志, 2018, 39(9): 1179-1183
- Chinese Journal of Epidemiology, 2018, 39(9): 1179-1183
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2018.09.007
-
文章历史
收稿日期: 2017-10-25
2. 030001 太原, 山西医科大学公共卫生学院
2. School of Public Health, Shanxi Medical University, Taiyuan 030001, China
新生儿出生后,由于神经系统发育不完善、内脏高敏感性、胃肠动力紊乱等多种因素,常常出现如反流、哭闹、烦躁、胀气、肠绞痛、便秘等胃肠道症状。这些症状的发生多与年龄相关,呈慢性反复发作,无法用器质性疾病或生化异常来解释,亦不影响生长发育,随年龄增长逐渐好转,却给家长造成了很大困扰,也困扰着基层儿科医师。关于婴幼儿常见胃肠道不适症状的发生情况,国内研究结果差异较大,而我国的报道相对较少,尤其是缺乏大规模的人群流行病学资料。本研究在2016年5-8月联合我国7个城市的妇幼保健机构对中国婴幼儿常见胃肠道不适症状进行流行病学调查,以探讨我国婴幼儿常见胃肠道不适症状的患病率及分布特征。
对象与方法1.抽样方法和样本量计算:参照快速流行病学评价方法及概率比例规模抽样技术设定本次调查抽样框架。首先按照地理位置分为东、西、南、北、中5层,每层以省或市为单位随机抽取研究地区;在研究地区按城市、农村再次分层,调查点以整群抽样进行时间区间现况调查。最终确定项目协作单位为7个,分别是北京市顺义区妇幼保健院、沈阳市妇女儿童保健院、济南市妇幼保健院、山西省妇幼保健院、武汉市妇女儿童医疗保健中心、成都市妇幼保健院和珠海市妇幼保健院,共有74家社区及乡镇卫生院参与调查(城市、农村各半)。参与调查、质控的工作人员317人,专家11人。过往调查显示我国婴幼儿胃肠道症状的总体患病率为49%~66%[1],估计患病率约50%,容许误差5%,显著性水平0.05,设计效能为2,估算每个最小调查单位人数800人,按照抽样精度最高的样本数估算,总的抽样点应达到30个群组,总人数21 000~24 000人。
2.调查现场和对象:基于妇幼保健三级网络开展调查,项目单位采用随机整群抽样的方法选取调查社区,每个社区或乡镇卫生院按整群抽样及定额抽样进行调查。按照社区花名册整群随机抽取0~36月龄的婴幼儿或在计划免疫门诊、体检门诊就诊的适龄婴幼儿进行问卷调查,截止到定额数量完成。调查对象分为8个年龄组(0~、3~、6~、9~、12~、18~、24~、30~月龄),每个单位每个年龄组抽选100人,共调查约800人(如在规定时间内一个社区的例数不足,则抽取其他社区,直到满足样本量)。排除已明确患有消化道器质性疾病、神经系统疾病、遗传代谢病等严重器质性疾病,或患有急性感染性疾病的婴幼儿。
3.调查内容和方法:采用自编问卷,内容包括婴幼儿及家长基本情况、身高、体重,婴幼儿常见胃肠道不适的表现及发生频次、家长喂养和护理情况等。问卷由婴幼儿主要看护人负责填写,所有调查对象均签署知情同意书。调查员向家长说明调查表填写方法和要求,由家长现场填写,调查员进行指导、答疑和审阅。
4.诊断标准:对胃肠道不适症状的诊断,采用国际通用的2016年最新修订的婴幼儿功能性胃肠病Rome Ⅳ诊断标准[2]。
(1)婴儿反流:0~12月龄的婴儿必须满足:①每天反流≥2次持续3周或更长时间;②无恶心、呕血、误吸、呼吸暂停、生长迟缓、喂养或吞咽困难、姿态异常。
(2)婴儿肠绞痛:必须满足:①症状起始和停止时婴儿必须<5月龄;②无明显诱因下出现长时间反复的哭闹、烦躁或易激惹,监护人难以阻止和安抚;③无生长迟缓、发热或疾病等症状。
(3)功能性便秘:年龄<4岁的婴幼儿符合≥2项条件,持续时间达1个月:①每周排便≤2次;②大量粪便潴留史;③有排便疼痛和排便费力史;④排粗大粪便史;⑤直肠内存在有大量粪便团块。对于接受排便训练的婴幼儿,以下条件也作为选项:⑥能控制排便后每周至少出现1次大便失禁;⑦粗大粪便曾堵塞抽水马桶。
5.质量控制:项目管理人员接受项目组实施方案及管理培训,规范统一诊断标准和干预指导方法;项目管理人员现场对每次填写完毕的问卷进行仔细审核,避免漏项,及时纠正错项。仔细填写家长的信息,并注意信息保密;项目相关的调查资料实行专人专案管理,儿童医院保健中心项目课题组定期组织相关专家开展现场督导,抽查5%的资料进行假阴性质控。
6.统计学方法:调查结束后回收问卷,剔除无效问卷,复核后应用EpiData 3.0软件进行数据录入,采用SPSS软件进行统计分析,样本率的比较采用χ2检验,P<0.05为差异有统计学意义。
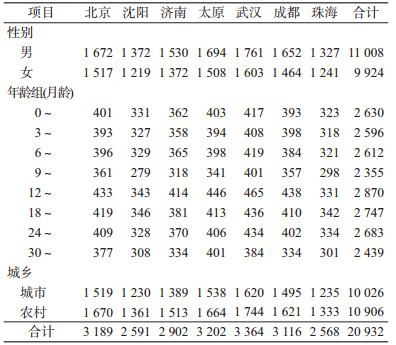
结果1.调查概况:本调查共发放问卷23 000份,回收21 806份,回收率94.8%;有效问卷20 932份,有效率96.0%。项目负责人现场督导,统一审卷并抽取5%的资料电话询问进行质控,符合率>95%。在调查的7个城市共20 932人中,城市婴幼儿共10 026人,农村婴幼儿10 906人,城乡比例为0.92 : 1。从性别比例上看,男童11 008人(52.6%)、女童9 924人(47.4%)。调查人群的分布情况见表 1。
2.婴幼儿常见胃肠道不适症状的发生情况及分布特征:
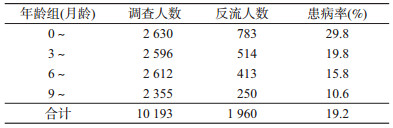
(1)婴儿反流:本调查中,0~1岁婴儿共10 193人,符合反流诊断标准者共1 960人,患病率为19.2%。从年龄分布看,0~月龄婴儿反流的患病率(29.8%)最高,随年龄增加反流的患病率逐渐降低,不同年龄组间的患病率差异有统计学意义(P<0.05)(表 2)。城镇婴儿共计4 978人,反流者894人(18.0%);农村婴儿共计5 215人,反流者1 066人(20.4%);城镇婴儿反流的患病率低于农村,差异有统计学意义(P<0.05)。反流患病率在性别和城市间差异无统计学意义。
(2)婴儿肠绞痛:本调查中,0~5月龄婴儿共4 470人,符合肠绞痛诊断标准者共325人,患病率为7.3%;1~月龄婴儿肠绞痛的患病率最高(10.0%),4~月龄婴儿患病率最低(3.8%),不同年龄组肠绞痛的患病率差异有统计学意义(P<0.05)(表 3)。城镇婴儿肠绞痛患病率9.1%(204/2 247)高于农村婴儿的患病率5.4%(121/2 223),差异有统计学意义(P<0.05)。肠绞痛患病率在性别和城市间差异无统计学意义。
(3)功能性便秘:本次调查中,0~3岁婴幼儿共20 932人,功能性便秘诊断标准者共1 755人,患病率为8.4%。从年龄分布看,0~月龄婴儿便秘的患病率最低(6.2%),30~月龄婴儿患病率最高(10.0%),不同年龄组间便秘的患病率差异有统计学意义(P<0.05)(表 4)。功能性便秘患病率在性别、城乡和城市间差异无统计学意义。
在婴幼儿时期,各种胃肠道不适症状,如反流、过度哭闹、肠胀气、肠绞痛、便秘等十分常见,是婴幼儿生长发育过程中的生理现象,属于功能性胃肠道症状[3]。过往研究在年龄构成、地域、诊断标准上有一定程度的差异[4-8],尤其缺乏较大规模的针对0~3岁婴幼儿的多种常见胃肠道症状的调查。本研究调查对象包括了我国东、西、南、北、中5个地理方位7个城市的0~3岁婴幼儿,样本量较大,具有较好的地域代表性。
反流指胃内容物反流至咽部、口腔或溢出口腔外[9],是婴儿出生后第1年最常见的功能性胃肠疾病[5]。单纯的反流是健康婴儿的发育过程而非疾病,而胃食管反流病则会导致组织损伤和炎症,比如食管炎、呼吸暂停、呼吸道疾病、肺部吸入、喂养和吞咽困难或生长迟缓等[10]。过往研究报道的婴儿反流患病率从2月龄的86.9%到1岁的7.6%不等[11]。2009年国外一项回顾性研究显示,健康婴儿每天至少发生1次反流的概率从1月龄的73%降至5月龄的50%[12]。而美国的流行病学调查按照Rome Ⅲ诊断标准发现婴儿反流的患病率为26%[5],而国内报道的婴儿反流患病率为53.27%[13]。本研究中,符合Rome Ⅳ诊断标准的婴儿反流患病率为19.2%,低于过往研究结果,可能与诊断标准及样本来源不同有关。本研究还发现,农村婴儿的反流患病率明显高于城市,除考虑婴儿反流的发生与其自身生理特点相关外,也与带养人的喂养技术和护理方法密切相关[14]。与农村家庭相比,城镇家庭的带养者往往掌握更多的科学喂养知识及护理方式,由此可相应减少婴儿反流的发生。
婴儿肠绞痛是一种行为综合征,指健康婴儿出现的长期哭闹或难以安抚的烦躁行为,临床上表现为过度哭闹、烦躁。婴儿肠绞痛通常发生于下午或晚上,多于2周龄后开始发作,4~6周龄时症状达到高峰,12周龄后逐渐减少[15]。Rome Ⅳ诊断标准在Rome Ⅲ的基础上,从临床角度对婴儿肠绞痛的诊断做出改进,强调婴儿肠绞痛的诊断标准应分为临床诊断标准和临床研究标准两部分。本研究采用Rome Ⅳ的功能性胃肠病的临床诊断标准,发现1~2月龄婴儿肠绞痛患病率最高(10.0%),之后随年龄增加肠绞痛的患病率逐渐降低,符合肠绞痛的发生特点。城镇婴儿肠绞痛的患病率高于农村,可能与城乡之间带养人对婴儿关注度不同,以及婴儿的肠道菌群组成不同等因素有关。但婴儿肠绞痛的发生机制尚不清楚,胃肠动力异常、肠道菌群失调、乳糖不耐受以及心理社会因素等都可能参与婴儿肠绞痛的发生,但均无确切证据[16-18]。
便秘是指大便次数减少、性状干结、排出困难。功能性便秘是指由非器质性原因引起的粪便干结、排便困难、排便次数减少等一组临床症候群。因便秘发生受年龄、饮食、地域、种族等多种因素的影响[19],加之各调查采用的诊断标准不同,国内外研究对婴幼儿便秘的患病率报道不同。国外研究称婴幼儿功能性便秘的患病率从出生后第1年的2.9%增加到第2年的10.1%,与性别无关[20-21]。国内研究报道的婴幼儿便秘患病率从3.8%到5.6%不等,学龄前儿童的患病率较高,但性别、城乡等因素对便秘患病率的影响尚无定论[7-8, 22]。本研究发现0~3岁婴幼儿功能性便秘的患病率为8.4%,城乡、性别及城市间的患病率差异无统计学意义。从年龄组上看,功能性便秘患病率最高的为30~36月龄的婴幼儿,其次为12~18月龄,0~3月龄婴儿的患病率最低,与胡会等[23]发现的学龄前期为最高发病年龄类似。可能原因:①0~3月龄婴儿一般采用母乳喂养或配方奶粉喂养,尚未添加辅食,母乳喂养的婴儿多数大便不成形,排便次数多,便秘者相对较少;②一般4~6月龄开始添加辅食,有相对一部分婴儿开始停喂母乳,代以配方奶粉喂养,便秘的患病率开始升高;③12~18月龄幼儿排便的条件反射正在形成阶段,排便的规律性不明显,可能引起便秘的患病率增高;④2~3岁幼儿是初入托或入园的年龄段,生活环境改变、饮食不规律、幼儿精神紧张、惧怕在幼儿园排便等,都会造成排便不规律,可能导致该年龄段便秘的患病率较高。
本研究存在局限性。主要研究了0~3岁婴幼儿常见的3种胃肠道症状,包括婴儿反流、婴儿肠绞痛、便秘,而婴幼儿功能性胃肠病的症状除了这些常见症状外,还包括反刍、周期性呕吐、腹泻等,但因这些功能性症状患病率相对较低,诊断需要依靠一定的实验室检查排除器质性疾病,单靠流行病学调查无法进行确诊,故未将其纳入本研究。横断面调查采用问卷的方式让抚养人报告,也未进行相关查体及实验室检查和长期的随访,故对婴幼儿常见胃肠道症状与生长发育之间的关系未能提供详尽信息。在以后的研究中应考虑上述因素,使研究设计将更全面,为这些常见的婴幼儿胃肠道症状提供更多信息。
综上所述,婴幼儿常见胃肠道症状在健康婴幼儿中普遍存在,患病率有明显的年龄差异特点,与婴幼儿自身的生长发育特点有关,多是婴幼儿生长发育过程的生理现象。2015年,中国CDC妇幼保健中心牵头,联合国内专家修订了婴幼儿常见胃肠道症状的筛查干预流程,基层医师可以参考这些流程来规范对此类问题的筛查及干预,以避免不必要的过度和反复就医,减少儿科医院和专科医师的负荷,同时也可提高婴幼儿及家庭的生活质量[24-26]。
志谢: 感谢北京市顺义区妇幼保健院、沈阳市妇女儿童保健院、济南市妇幼保健院、山西省妇幼保健院、武汉市妇女儿童医疗保健中心、成都市妇幼保健院和珠海市妇幼保健院对本次流行病学调查的大力支持;感谢内蒙古伊利实业集团股份有限公司金山分公司对本研究项目进行了资助利益冲突: 无
| [1] |
武庆斌. 婴儿常见的胃肠道不适及处理[J]. 中国儿童保健杂志, 2015, 23(1): 1-2, 6. Wu QB. Management of common gastrointestinal symptoms in infants[J]. CJCHCC, 2015, 23(1): 1-2, 6. DOI:10.11852/zgetbjzz2015-23-01-01 |
| [2] |
Benninga MA, Nurko S, Faure C, et al. Childhood functional gastrointestinal disorders:neonate/toddler[J]. Gastroenterology, 2016, 150(6): 1443-1455.e2. DOI:10.1053/j.gastro.2016.02.016 |
| [3] |
Hyman PE, Milla PJ, Benninga MA, et al. Childhood functional gastrointestinal disorders:neonate/toddler[J]. Gastroenterology, 2006, 130(5): 1519-1526. DOI:10.1053/j.gastro.2005.11.065 |
| [4] |
Chogle A, Velasco-Benitez CA, Koppen IJ, et al. A population-based study on the epidemiology of functional gastrointestinal disorders in young children[J]. J Pediatr, 2016, 179(12): 139-143. DOI:10.1016/j.jpeds.2016.08.095 |
| [5] |
van Tilburg MAL, Hyman PE, Walker L, et al. Prevalence of functional gastrointestinal disorders in infants and toddlers[J]. J Pediatr, 2015, 166(3): 684-689. DOI:10.1016/j.jpeds.2014.11.039 |
| [6] |
付四毛, 龙晓玲, 熊勇, 等. 儿童少年功能性胃肠病患病现况调查[J]. 广东医学, 2011, 32(24): 3255-3257. Fu SM, Long XL, Xiong Y, et al. Survey on the epidemiology of Functional Gastrointestinal Disorders in Young Children[J]. Guangdong Medical Journal, 2011, 32(24): 3255-3257. DOI:10.13820/j.cnki.gdyx.2011.24.053 |
| [7] |
王宝西, 王茂贵, 陈军, 等. 功能性便秘流行病学调查及临床分析[J]. 实用儿科临床杂志, 2003, 18(4): 253-254. Wang BX, Wang MG, Chen J, et al. Epidemic investigation and clinical data analysis of children with functional constipation[J]. Chin J Appl Clin Pediatr, 2003, 18(4): 253-254. DOI:10.3969/j.issn.1003-515X.2003.04.005 |
| [8] |
王海珍, 黎海芪. 重庆市一社区0~4岁儿童便秘患病率和排便情况横断面调查[J]. 中国循证儿科杂志, 2014, 9(2): 112-116. Wang HZ, Li HQ. A cross-sectional study on the prevalence of constipation and defecation of community children aged 0 to 4 years in Chongqing[J]. Chin J Evid Based Pediatr, 2014, 9(2): 112-116. DOI:10.3969/j.issn.1673-5501.2014.02.005 |
| [9] |
Sherman PM, Hassall E, Fagundes-Neto U, et al. A global, evidence-based consensus on the definition of gastroesophageal reflux disease in the pediatric population[J]. Am J Gastroenterol, 2009, 104(5): 1278-1295. DOI:10.1038/ajg.2009.129 |
| [10] |
Vandenplas Y, Rudolph C, Di Lorenzo C, et al. Pediatric gastroesophageal reflux clinical practice guidelines:joint recommendations of the North American Society for Pediatric Gastroenterology, Hepatology, and Nutrition (NASPGHAN) and the European Society for Pediatric Gastroenterology, Hepatology, and Nutrition (ESPGHAN)[J]. J Pediatr Gastroenterl Nutr, 2009, 49(4): 498-547. DOI:10.1097/MPG.0b013e3181b7f563 |
| [11] |
Osatakul S, Sriplung H, Puetpaiboon A, et al. Prevalence and natural course of gastroesophageal reflux symptoms:a 1-year cohort study in Thai infants[J]. J Pediatr Gastroenterol Nutr, 2002, 34(1): 63-67. DOI:10.1097/00005176-200201000-00015 |
| [12] |
Hegar B, Dewanti NR, Kadim M, et al. Natural evolution of regurgitation in healthy infants[J]. Acta Paediatr, 2009, 98(7): 1189-1193. DOI:10.1111/j.1651-2227.2009.01306.x |
| [13] |
彭中华, 王虹, 邓文娇, 等. 婴儿199例溢奶发生与干预调查分析[J]. 中国妇幼健康研究, 2016, 27(4): 428-431. Peng ZH, Wang H, Deng WJ, et al. Analysis of spilling milk and its interventions in 199 infant cases[J]. Chin J Woman Child Health Res, 2016, 27(4): 428-431. DOI:10.3969/j.issn.1673-5293.2016.04.005 |
| [14] |
Al-Adnani M, Cohen MC, Scheimberg I. Gastroesophageal reflux disease and sudden infant death:mechanisms behind an under-recognized association[J]. Pediatr Dev Pathol, 2011, 14(1): 53-56. DOI:10.2350/09-11-0748-cr.1 |
| [15] |
Barr RG. The normal crying curve:what do we really know?[J]. Dev Med Child Neurol, 1990, 32(4): 356-362. DOI:10.1111/j.1469-8749.1990.tb16949.x |
| [16] |
朱庆龄, 盛晓阳. 婴儿肠绞痛的研究进展[J]. 中华儿科杂志, 2017, 55(4): 314-317. Zhu QL, Sheng XY. Research progress of infantile Colic[J]. Chin J Pediatr, 2017, 55(4): 314-317. DOI:10.3760/cma.j.issn.0578-1310.2017.04.018 |
| [17] |
Dubois NE, Gregory KE. Characterizing the intestinal microbiome in infantile colic:findings based on an integrative review of the literature[J]. Biol Res Nurs, 2016, 18(3): 307-315. DOI:10.1177/1099800415620840 |
| [18] |
Critch JN. Infantile colic:is there a role for dietary interventions?[J]. Paediatr Child Health, 2011, 16(1): 47-49. DOI:10.1093/pch/16.1.47 |
| [19] |
王宝西, 张薇. 婴幼儿功能性便秘的诊断及治疗[J]. 临床儿科杂志, 2012, 30(10): 901-904. Wang BX, Zhang W. Diagnostic and treatment of functional constipation in infant[J]. J Clin Pediatr, 2012, 30(10): 901-904. DOI:10.3969/j.issn.1000-3606.2012.10.001 |
| [20] |
Mugie SM, Benninga MA, Di Lorenzo C. Epidemiology of constipation in children and adults:a systematic review[J]. Best Pract Res Clin Gastroenterol, 2011, 25(1): 3-18. DOI:10.1016/j.bpg.2010.12.010 |
| [21] |
Turco R, Miele E, Russo M, et al. Early-life factors associated with pediatric functional constipation[J]. J Pediatr Gastroenterol Nutr, 2014, 58(3): 307-312. DOI:10.1097/mpg.0000000000000209 |
| [22] |
张树成, 王维林, 曲日斌, 等. 中国北方五市儿童功能性便秘流行病学特征现况调查[J]. 中华流行病学杂志, 2010, 31(7): 751-754. Zhang SC, Wang WL, Qu RB, et al. Epidemiologic survey on the prevalence and distribution of childhood functional constipation in the northern areas of China:a population-based study[J]. Chin J Epidemiol, 2010, 31(7): 751-754. DOI:10.3760/cma.j.issn.0254-6450.2010.07.007 |
| [23] |
胡会, 肖咏梅, 张婷. 儿童功能性便秘的危险因素分析[J]. 临床儿科杂志, 2015, 33(4): 306-308. Hu H, Xiao YM, Zhang T. The risk factors of childhood functional constipation[J]. J Clin Pediatr, 2015, 33(4): 306-308. DOI:10.3969/j.issn.1000-3606.2015.04.002 |
| [24] |
王惠珊, 盛晓阳, 许春娣, 等. 婴儿胃肠道常见问题筛查干预流程(一)——溢奶[J]. 临床儿科杂志, 2015, 33(1): 95-96. Wang HS, Sheng XY, Xu CD, et al. Screening and intervention process of common gastrointestinal problems in infants(1)-regurgitation[J]. J Clin Pediatr, 2015, 33(1): 95-96. DOI:10.3969/j.issn.1000-3606.2015.01.025 |
| [25] |
王惠珊, 盛晓阳, 许春娣, 等. 婴儿胃肠道常见问题筛查干预流程(二)——过度哭闹[J]. 临床儿科杂志, 2015, 33(2): 199-200. Wang HS, Sheng XY, Xu CD, et al. Screening and intervention process of common gastrointestinal problems in infants(2)-excessive crying[J]. J Clin Pediatr, 2015, 33(2): 199-200. DOI:10.3969/j.issn.1000-3606.2015.02.31 |
| [26] |
王惠珊, 盛晓阳, 许春娣, 等. 婴儿胃肠道常见问题筛查干预流程(三)——排便困难/大便干结[J]. 临床儿科杂志, 2015, 33(3): 299-300. Wang HS, Sheng XY, Xu CD, et al. Screening and intervention process of common gastrointestinal problems in infants(3)-constipation[J]. J Clin Pediatr, 2015, 33(3): 299-300. DOI:10.3969/j.issn.1000-3606.2015.03.025 |
 2018, Vol. 39
2018, Vol. 39