文章信息
- 任瑞琦, 周蕾, 倪大新.
- Ren Ruiqi, Zhou Lei, Ni Daxin.
- 全球流感大流行概述
- An overview on the history of global influenza pandemics
- 中华流行病学杂志, 2018, 39(8): 1021-1027
- Chinese journal of Epidemiology, 2018, 39(8): 1021-1027
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2018.08.002
-
文章历史
收稿日期: 2018-06-06
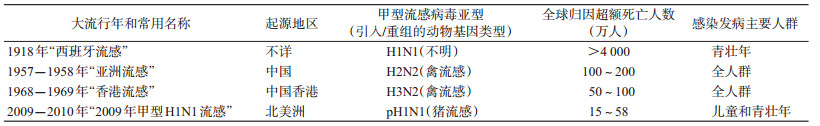
流感大流行(influenza pandemic)是指当甲型流感病毒出现新亚型或旧亚型重现,人群普遍缺乏相应免疫力,造成流感病毒在人群中快速传播,从而引起全球范围内的广泛流行[1]。在过去的100年,共暴发过4次全球范围内的流感大流行,分别是1918年“西班牙流感”(H1N1)、1957年“亚洲流感”(H2N2)、1968年“香港流感”(H3N2)和2009年甲型H1N1流感(图 1)。这4次大流行均由甲型流感病毒导致,每次的流感大流行都给全球人类健康带来灾难性的打击(表 1),我们对流感大流行的认识也主要是来源于这4次大流行。现对4次流感大流行的特征及危害以及大流行期间的防控策略和措施进行概述,以期从中总结经验教训,提高对流感大流行的认识及应对能力。
|
| 图 1 近100年全球流感大流行发生时间示意图 |
流感病毒属于正黏病毒科,是负链、单股、分节段的RNA病毒。目前可根据病毒的基质蛋白(M)与核蛋白(NP)分为甲、乙、丙、丁四型[2]。其中对人类影响最大的是引发每年大部分地区的季节性流感及全球范围内的流感大流行的甲型流感病毒。
甲型流感病毒根据表面的2种包膜糖蛋白血凝素(HA)和神经氨酸酶(NA)区分为不同的亚型,目前共发现HA有18种亚型(H1~H18)、NA有11种亚型(N1~N11)[3],但其中只有H1~H3、N1~N2亚型能在人群中进行持续有效的传播,也被称为人流感病毒,其他亚型则根据宿主不同,也被称为禽流感病毒或猪流感病毒。
甲型流感病毒核心包含8条独立的负链RNA病毒节段[4],共编码10种蛋白。由于负链RNA病毒在复制过程中无RNA校正酶的参与极易出错,并且分节段基因组的特征使得当不同型别病毒同时感染一个宿主时,易发生基因重配,因此甲型流感病毒在复制过程中发生变异的频率较高,甚至导致病毒基因组发生较大变化,产生出一种全新的病毒[5-6]。甲型流感病毒存在抗原漂移(antigenic drift)和抗原转换(antigenic shift)2种形式的变异方式,抗原漂移是流感病毒在复制过程中HA基因和NA基因发生点突变后累积产生的结果,发生抗原漂移的甲型流感病毒可再次感染先前已获得免疫的宿主,进而导致流感的反复流行(如季节性流感);抗原转换可产生新的亚型,通常由人流感病毒和动物流感病毒发生重配后产生、或动物流感病毒发生重大变异后产生。如果发生抗原转换的新流感病毒亚型具备在人与人之间持续有效传播的能力,由于人群普遍缺乏免疫力,则有导致流感大流行的风险[3]。
二、1918年“西班牙流感”(H1N1)1918年由甲型H1N1流感病毒引起的“西班牙流感”,被称为“人类史上最大瘟疫”[7]。由于当时社会医疗和科技水平有限,人类对流感病毒的认识也不完善,因此1918年的流感大流行充分展示了流感病毒的天然威力。
本次流感的起源尚不明确。有报道显示1918年3月在美国的底特律、南卡罗莱纳和圣昆丁监狱出现了一种不同于往常的呼吸道疾病的暴发,并且在青年人中也有很高的病死率,这可能是最早的关于这次疫情暴发的提示。之后在1918年5月,西班牙马德里首次对外报道了本国的流感暴发疫情,因此得名“西班牙流感”[8]。流感暴发时正值第一次世界大战,疫情随迁移的军队迅速传至亚洲和非洲[9],在9-11月席卷全球[10]。“西班牙流感”共经历了3个流行波[11]:1918年春季、1918年秋冬季和1919年春季;其中以在1918年秋季暴发的第2波疫情最为严重,发病数和病死率均有显著升高[12]。
1918年流感大流行期间,估计全世界患病人数在5亿以上,发病率约40%。许多文献对“西班牙流感”造成的死亡病例数进行了估计,目前认为比较准确的数字是造成了4 000万~5 000万人死亡[13-16],且大多数死亡发生在第2波疫情期间[17]。此外,本次大流行的另一大特点是死亡病例中青壮年比例较高,有数据称本次大流行中99%流感超额死亡发生在<65岁人群[10],不同于一般呈“U”形的季节性流感死亡率曲线,本次大流行分年龄组死亡率分布曲线呈“W”形[18],提示25~34岁年龄组的死亡率显著升高。导致青壮年病死率偏高的原因虽然尚没有明确解释,但有研究提出两种假设,一是流感病毒引起的严重“细胞因子风暴”,由于流感病毒感染后导致人体免疫系统对自身强烈攻击,因此,免疫系统越健全的成年人反而病情更重[16];另一种可能是老年人曾暴露于相似亚型流感病毒而获得了一定免疫力[19]。
1918年的科技水平还未达到制造出有效的疫苗和抗病毒药物的程度,战争也使专业医务人员更加紧缺,因此,疫情控制更多地依赖于非药物措施,如隔离、停课、禁止集会等,以及简单的感染防控措施,如养成良好的卫生习惯,咳嗽和打喷嚏时注意遮掩口鼻、使用面罩等[20]。
回看“西班牙流感”,虽然当时带来了疾病、死亡、经济损失等,是流感史上最严重的灾难,但同时也使得全社会意识到亟需提高公共卫生和医疗水平,在一定程度上促进了医疗技术进步、公共卫生发展以及全球合作交流,为更好地应对下一次流感大流行做准备。
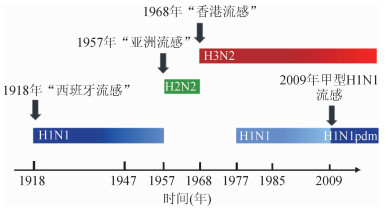
三、1957年“亚洲流感”(H2N2)在1918年流感大流行结束后的40年里,甲型H1N1流感病毒逐渐演变为引起人群季节性流感的主要毒株,引发地方性流行或小规模暴发。1957年2月,在我国云南地区发生了甲型H2N2流感病毒引起的暴发疫情[21],4月迅速传至东南亚地区和日本,5月传至澳大利亚和印度尼西亚,6月传至巴基斯坦、欧洲、北美洲和中东地区,7月传至南非、南美洲、新西兰,8月遍布中非、西非、东欧和加勒比海地区[22]。短短6个月时间,又引发了全球流感大流行(图 2)。本次疫情因起源地被称为“亚洲流感”。之后的研究发现,引起本次大流行的甲型H2N2流感病毒是由人H1N1和禽H2N2病毒重配而形成的[23]。
与1918年流感大流行相比,本次疫情严重程度稍低,估计的最高病死率约为0.67%,造成全球100万~200万人死亡[15, 25-26]。死亡病例多为儿童和老年人,慢性疾病患者的病死率也较高[27]。
1957年全球已建立了初步的流感监测系统,流感病毒的实验室检测能力也有了显著提高,人们对流感病毒的认识也有了新的突破[28],医疗水平较1918年第一次流感大流行期间也有了明显提升。因此,墨尔本和华盛顿的学者在本次疫情发生后,很快就利用病毒株开展相关研究[23]。这也是国际上首次通过综合的疾病监测系统对流感疫情的传播和疾病负担进行追踪和研究[29]。同时,这次疫情也为开展流感疫苗在免疫空白人群中的应答效果评价研究提供了机会。有研究统计在整个大流行期间,全球共接种了3 000万剂次流感疫苗,疫苗有效性为53%~60%[30-31]。由于流感疫苗覆盖率过低,此次疫苗接种未能影响本次流感大流行的整体趋势。
因1957年还没有抗流感病毒药物,故医生们尝试使用抗生素来治疗重症病例,虽不是针对流感病毒感染的有效手段,但抗生素的使用也显著减少了继发细菌感染导致的患者死亡[23]。此外,由于本次大流行的严重程度相对较低,因此学校停课、旅行限制、禁止大型集会和隔离等非药物性干预措施使用得较少,且研究者认为,当疾病严重程度较低且感染人数过多时,对患者进行隔离治疗并不是最恰当的防控措施[32]。
虽然1957-1958年“亚洲流感”的严重程度相对较低、造成的社会影响也较小,但再一次提醒人们,流感病毒导致全球大流行的威胁持续存在。
四、1968年“香港流感”(H3N2)“亚洲流感”之后约11年间,甲型H2N2毒株在人群中形成季节性流行,直至1968年,H2N2病毒与H3禽源病毒发生重配,形成了新型H3N2病毒。其中,HA和PB1基因来源于禽流感病毒,其他6个节段则来自季节性流行的H2N2病毒[33]。
1968年7月,中国香港地区报告发生流感疫情,8月传至美国和日本,越战美军返美在一定程度上促进了疫情的扩散和传播,9月传至英国、澳大利亚等国家和地区,12月传至加拿大,1969年1月传至法国[34-35],继而传至南美和南非。由于最早在中国香港地区发现疫情,随后向全球传播,因此得名“香港流感”。相比前2次大流行,本次疫情在地域上的传播速度稍显缓慢[36]。“香港流感”经历了1968/69年和1969/70年两个冬春季流行波,不同国家或地区在不同流行波的疫情严重程度不同,第1个流行波期间的死亡病例主要来自美国和加拿大[34],分别占该国总死亡人数的70%和54%;而第2个流行波的死亡病例主要来自欧洲和亚洲或地区,约占总死亡人数的70%[35]。
“香港流感”的总死亡人数约在50万~100万人之间[37],全球超额死亡率仅为0.169‰[38],其严重程度远低于1918年和1957年流感大流行,可能因为引起“香港流感”的H3N2病毒的N2来源于人群中流行的H2N2流感病毒,人群对其有一定的交叉免疫力。
本次大流行应对期间,流感疫苗得到了极大的重视和运用。尽管大部分国家都是在疫情高峰之后才研制出疫苗[39],但评估认为,本次大流行中疫苗保护效果良好[40]。研究发现,大流行期间英国有20所学校经实验室确诊暴发了流感疫情,其中1所学校由于正在开展流感疫苗对照实验,因此该校学生发病率<2%,而其他学校发病率平均>40%,最高达到80%[41]。此外,本次大流行期间,多数患者病情较轻且病死率较低,学校停课、病例隔离等非药物隔离措施也被认为是非必需的防控手段[41]。
五、2009年甲型H1N1流感2009年3-4月,墨西哥和美国几乎同时出现人流感暴发疫情,很快从墨西哥和美国的病例标本中分离到一种全新的甲型H1N1流感病毒,并被确认为引起本次疫情的病原体[42]。在几周的时间内,疫情迅速从墨西哥和美国传至30余个国家和地区,2009年6月,WHO宣布本次流感疫情进入全球大流行阶段[43-44],据WHO统计数据,截至10月4日疫情已波及全球几乎所有地区,估计全球病例数约38万,死亡人数超过4 000人[45]。2010年8月,WHO宣布本次全球流感大流行疫情结束[46](图 3)。
科学研究进一步证实,引起本次疫情的甲型H1N1流感病毒是由一直在猪群中流行的一种三元重配猪流感病毒与欧亚系猪流感病毒重配而来,全球绝大多数人对该病毒没有免疫力,且当时使用的流感疫苗不能提供有效保护[43, 48]。
与20世纪发生的几次流感大流行类似,2009年大流行也呈现出多个流行波,但不同地区流行波出现的时间不完全相同。墨西哥分别在2009年的春季、夏季和秋季发生了3个明显的流行波[49];北美其他地区则主要呈现为春夏季和秋季2个流行波[50];欧洲2009年春季出现了1个较温和的流行波,并在夏季到来时疫情逐渐消失,之后在9月学校开学后,迎来了更为严重的第2个流行波[46];印度分别在2009年9、12月和2010年8月出现了3个流行高峰[51];我国则只出现了1个流行高峰,自2009年5月11日报告了首例输入性病例以后,5-8月中旬疫情以输入性病例为主,呈低水平流行,8月之后疫情呈快速上升趋势,并在国内广泛传播,以学校为主的流感暴发疫情大幅度增加,11月初至12月初达到疫情流行高峰,之后疫情呈下降趋势,至2010年1月,流感的活动接近往年同期水平[52](图 4)。
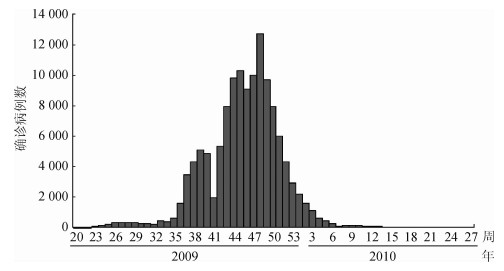
|
| 图 4 2009-2010年中国CDC监测的中国确诊流感病例 |
2009年流感大流行是目前为止最温和的一次大流行。数学模型推算2009年流感大流行全球死亡人数约在151 700~575 400人之间[53-54],死亡病例多为有基础性疾病的人[55]。有研究估计,2009年流感大流行给各国造成的经济损失约为GDP的0.5%~1.5%[56],但可能低估了其他感染防控措施造成的间接经济损失,如学校停课、工厂关闭等造成的生产力损失、消费习惯的转变和旅游业的衰退等[57-58]。
对2009年流感大流行的应对措施相比之前更加成熟,主要采用药物干预和非药物干预防控措施相结合的方式以尽可能减轻大流行带来的危害。在疫苗接种方面,加拿大疫苗覆盖率最高,约30%~50%的人群在大流行期间接种了流感疫苗[59];美国疫苗覆盖率则相对较低,各州平均覆盖率约在12.9%~38.8%之间;欧洲除挪威(45%)和瑞典(59%)疫苗覆盖率较高外,大部分国家的疫苗覆盖率与美国相似[60-61]。对2009年甲型H1N1疫苗保护效果的评估研究认为,佐剂疫苗和非佐剂疫苗的保护效果都较好,而且佐剂疫苗对儿童的保护效果要优于成年人[62]。在抗病毒药物应用方面,随着对医务人员的宣传和培训逐渐增多,直到2009年9月之后,抗病毒药物才被普遍使用[63]。在之前几次大流行中被证明有效的非药物性干预措施在本次大流行应对中也得到运用,其中最主要的措施是个人手卫生及有症状患者的自愿隔离,美国、英国、澳大利亚等国家还实行了学校停课措施[64-65]。
总体来说,2009年的甲型H1N1流感大流行是一次非常温和的流感大流行,造成的社会影响较小。但人们不应因为比较成功地应对了此次大流行的冲击,而盲目增加对流感大流行应对准备的乐观情绪,更不能用来预测未来流感大流行的严重程度。
综上所述,目前研究认为流感大流行还会再次暴发[66]。通过对历史上4次全球范围内的流感大流行的概况进行回顾、总结和分析,既往的疫情应对措施不仅暴露了我们的缺陷和不足,更凸显了大流行的严重破坏性和不可预测性。每次流感大流行的出现对人类社会而言,都是一次全新的挑战,只有在总结历史经验教训的基础上,不断提升应对准备能力,才能从容应对可能到来的疫情灾祸。
利益冲突: 无
| [1] |
冯子健. 传染病突发事件处置[M]. 北京: 人民卫生出版社, 2013.
Feng ZJ.Response to Emergency Infectious Diseases[M]. Beijing: People's Medical Publishing House, 2013. |
| [2] | WHO. Influenza fact sheet[EB/OL]. (2018-01-31)[2018-05-31]. http://www.who.int/news-room/fact-sheets/detail/influenza-(seasonal). |
| [3] |
冯录召, 杨鹏, 张涛, 等. 中国季节性流感疫苗应用技术指南(2014-2015)[J]. 中华流行病学杂志, 2014, 35(12): 1295–1319.
Feng LZ, Yang P, Zhang T, et al. Technical guidelines for the application of seasonal influenza vaccine in China (2014-2015)[J]. Chin J Epidemiol, 2014, 35(12): 1295–1319. DOI:10.3760/cma.j.issn.0254-6450.2014.12.001 |
| [4] | Lofgren E, Fefferman NH, Naumov YN, et al. Influenza seasonality:underlying causes and modeling theories[J]. J Virol, 2007, 81(11): 5429–5436. DOI:10.1128/JVI.01680-06 |
| [5] | Drake JW. Rates of spontaneous mutation among RNA viruses[J]. Proc Natl Acad Sci USA, 1993, 90(9): 4171–4175. DOI:10.1073/pnas.90.9.4171 |
| [6] | Hay AJ, Gregory V, Douglas AR, et al. The evolution of human influenza viruses[J]. Philos Trans R Soc:Biol Sci, 2001, 356(1416): 1861–1870. DOI:10.1098/rstb.2001.0999 |
| [7] | Valleron AJ, Cori A, Valtat S, et al. Transmissibility and geographic spread of the 1889 influenza pandemic[J]. Proc Natl Acad Sci USA, 2010, 107(19): 8778–8781. DOI:10.1073/pnas.1000886107 |
| [8] |
Wilschut JC, McElhaney JE, Palache AM. 流行性感冒(第2版)[M]. 孙晓冬, 赵洪鑫, 译. 上海: 第二军医大学出版社, 2011.
Wilschut JC, Mccelhaney JE, Palache AM. Rapid reference to influenza(2nd Ed)[M]. Sun XD, Zhao HX, et al. (translated). Shanghai: Second Military Medical University press, 2011. |
| [9] | Patterson KD, Pyle GF. The geography and mortality of the 1918 influenza pandemic[J]. Bull Hist Med, 1991, 65(1): 4–21. |
| [10] |
徐翠玲, 杨磊, 温乐英, 等. 1918年流感大流行的流行病学概述[J]. 病毒学报, 2009, 25(Suppl): 23–26.
Xu CL, Yang L, Wen LY, et al. Review of the epidemiological characteristics of the 1918 influenza pandemic[J]. Chin J Virol, 2009, 25(Suppl): 23–26. DOI:10.13242/j.cnki.bingduxuebao.001991 |
| [11] | Jordan EO.Epidemic influenza:a survey[M]. Chicago: American Medical Association, 1927. |
| [12] | Humphries MO. Paths of Infection:The First World War and the origins of the 1918 influenza pandemic[J]. War Hist, 2014, 21(1): 55–81. DOI:10.1177/0968344513504525 |
| [13] | Parrish CR. Historical Perspective-Emergence of Influenza A (H1N1) Viruses[J]. N Engl J Med, 2016, 361(3): 279–285. DOI:10.1056/NEJMra0904322 |
| [14] | Daly P, Gustafson R, Kendall P. Introduction to pandemic influenza[J]. British Columb Med J, 2007, 49(5): 240–244. |
| [15] | Guan Y, Vijaykrishna D, Bahl J, et al. The emergence of pandemic influenza viruses[J]. Protein Cell, 2010, 1(1): 9–13. DOI:10.1007/s13238-010-0008-z |
| [16] | Smith K. Concern as revived 1918 flu virus kills monkeys[J]. Nature, 2007, 445(7125): 237. DOI:10.1038/445237a |
| [17] | Barry JM. The site of origin of the 1918 influenza pandemic and its public health implications[J]. J Transl Med, 2004, 2(1): 3. DOI:10.1186/1479-5876-2-3 |
| [18] | Simonsen L, Clarke MJ, Schonberger LB, et al. Pandemic versus epidemic influenza mortality:a pattern of changing age distribution[J]. J Infect Dis, 1998, 178(1): 53–60. DOI:10.1086/515616 |
| [19] | Morens DM, Fauci AS. The 1918 influenza pandemic:insights for the 21st century[J]. J Infect Dis, 2007, 195(7): 1018–1028. DOI:10.1086/511989 |
| [20] | Markel H, Stern AM, Navarro JA, et al. Nonpharmaceutical influenza mitigation strategies, US Communities, 1918-1920 Pandemic[J]. Emerg Infect Dis, 2006, 12(12): 1961–1964. DOI:10.3201/eid1212.060506 |
| [21] | Kilbourne ED. Book review the diffusion of influenza:patterns and paradigms by Gerald F. Pyle. 218 pp., illustrated. Totowa, N. J., Rowman and Littlefield, 1986[J]. N Engl J Med, 1987, 316(4): 225–225. DOI:10.1056/NEJM198701223160421 |
| [22] |
隋竑弢, 杨丽梅, 王伟, 等. 1957年流感大流行的流行病学概述[J]. 病毒学报, 2009, 25(Suppl): 27–32.
Sui HT, Yang LM, Wang W, et al. Review of the epidemiological characteristics of the 1957 influenza pandemic[J]. Chin J Virol, 2009, 25(Suppl): 27–32. DOI:10.13242/j.cnki.bingduxuebao.001990 |
| [23] | Lindstrom SE, Cox NJ, Klimov A. Evolutionary analysis of human H2N2 and early H3N2 influenza viruses:evidence for genetic divergence and multiple reassortment among H2N2 and/or H3N2 viruses[J]. Int Congr Ser, 2004, 1263: 184–190. DOI:10.1016/j.ics.2004.02.034 |
| [24] | Potter CW. A history of influenza[J]. J Appl Microbiol, 2010, 91(4): 572–579. |
| [25] | Henderson DA, Courtney B, Inglesby TV, et al. Public health and medical responses to the 1957-58 influenza pandemic[J]. Biosecur Bioterror Biodef Strat Pract Sci, 2009, 7(3): 265–273. DOI:10.1089/bsp.2009.0729 |
| [26] | Viboud C, Simonsen L, Fuentes R, et al. Global mortality impact of the 1957-1959 influenza pandemic[J]. J Infect Dis, 2016, 213(5): 738–745. DOI:10.1093/infdis/jiv534 |
| [27] | Hsieh YC, Wu TZ, Liu DP, et al. Influenza pandemics:past, present and future[J]. J Formosan Med Associat, 2006, 105(1): 1–6. DOI:10.1016/S0929-6646(09)60102-9 |
| [28] | Shope RE. Swine influenza:Ⅲ. Filtration experiments and etiology[J]. J Exp Med, 1931, 54(3): 373–385. DOI:10.1084/jem.54.3.373 |
| [29] | Jackson C. History lessons:the Asian Flu pandemic[J]. Br J Gen Pract, 2009, 59(565): 622–623. DOI:10.3399/bjgp09X453882 |
| [30] | Henderson DA. The development of surveillance systems[J]. Am J Epidemiol, 2016, 183(5): 381–386. DOI:10.1093/aje/kwv229 |
| [31] | Jensen KE, Dunn FL, Robinson RQ. Influenza, 1957:a variant and the pandemic[J]. Prog Med Virol, 1958, 1: 165–209. |
| [32] | Trotter Y Jr, Dunn FL, Drachman RH, et al. Asian influenza in the United States, 1957-1958[J]. Am J Hyg, 1959, 70(1): 34–50. |
| [33] | Kawaoka Y, Krauss S, Webster RG. Avian-to-human transmission of the PB1 gene of influenza A viruses in the 1957 and 1968 pandemics[J]. J Virol, 1989, 63(11): 4603–4608. |
| [34] | Sharrar RG. National influenza experience in the USA, 1968-69[J]. Bull World Health Organ, 1968, 41(3): 361–366. |
| [35] | Viboud C, Grais RF, Lafont BAP, et al. Multinational impact of the 1968 Hong Kong influenza pandemic:evidence for a smoldering pandemic[J]. J Infect Dis, 2005, 192(2): 233–248. DOI:10.1086/431150 |
| [36] |
袁帆, 蓝雨, 郭俊峰, 等. 1968年流感大流行的流行病学概述[J]. 病毒学报, 2009, 25(Suppl): 33–35.
Yuan F, Lan Y, Guo JF, et al. Review of the epidemiological characteristics of the 1968 influenza pandemic[J]. Chin J Virol, 2009, 25(Suppl): 33–35. DOI:10.13242/j.cnki.bingduxuebao.001985 |
| [37] | Reperant LA, Moesker FM, Osterhaus AD. Influenza:from zoonosis to pandemic[J]. ERJ Open Res, 2016, 2(1): 00013–2016. DOI:10.1183/23120541.00013-2016 |
| [38] | Morens DM, Taubenberger JK, Fauci AS. The persistent legacy of the 1918 influenza virus[J]. N Engl J Med, 2009, 361(3): 225–229. DOI:10.1056/NEJMp0904819.RogersK |
| [39] | Rogers K. Hong Kong Flu of 1968[EB/OL]. (2018-01-09)[2018-06-01]. http://www.britannica.com/event/Hong-Kong-flu-of-1968. |
| [40] | Roden AT. National experience with Hong Kong influenza in the United Kingdom, 1968-69[J]. Bull World Health Organ, 1969, 41(3): 375–380. |
| [41] | Taubenberger JK, Morens DM. Influenza:the once and future pandemic[J]. Public Health Rep, 2010, 125(Suppl 3): 16–26. |
| [42] | USCDC. Swine influenza A (H1N1) infection in two children-southern California, March-April 2009[J]. MMWR Morb Mortal Wkly Rep, 2009, 58(15): 400–402. |
| [43] | Smith GJD, Vijaykrishna D, Bahl J, et al. Origins and evolutionary genomics of the 2009 swine-origin H1N1 influenza A epidemic[J]. Nature, 2009, 459(7250): 1122–1125. DOI:10.1038/nature08182 |
| [44] | WHO. World Now at the Start of 2009 Influenza Pandemic. [EB/OL]. (2009-06-11)[2018-06-01]. http://www.who.int/mediacentre/news/statements/2009/h1n1_pandemic_phase6_20090611/en/. |
| [45] |
舒跃龙. 关于2009年流感大流行的几点思考[J]. 病毒学报, 2009, 25(6): 476–478.
Shu YL. Several thoughts about the Pandemic (H1N1) 2009[J]. Chin J Virol, 2009, 25(6): 476–478. DOI:10.13242/j.cnki.bingduxuebao.002044 |
| [46] | Amato-Gauci A, Zucs P, Snacken R, et al. Surveillance trends of the 2009 influenza A(H1N1) pandemic in Europe[J]. Euro Surveill, 2011, 16(26): 19903. |
| [47] |
WHO. 2009年甲型H1N1流感大流行演变过程: 2009年4月-2010年3月[EB/OL]. (2010)[2018-06-01]. http://www.who.int/influenza/resources/publications/evolution_pandemic_Ah1n1/zh/.
WHO. Evolution of a pandemic: A(H1N1) 2009, April 2009-March 2010[EB/OL]. (2010)[2018-06-01]. http://www.who.int/influenza/resources/publications/evolution_pandemic_Ah1n1/zh/. |
| [48] | Hancock K, Veguilla V, Lu XH, et al. Cross-reactive antibody responses to the 2009 pandemic H1N1 influenza virus[J]. N Engl J Med, 2009, 361(20): 1945–1952. DOI:10.1056/NEJMoa0906453 |
| [49] | Chowell G, Echevarría-Zuno S, Viboud C, et al. Characterizing the epidemiology of the 2009 influenza A/H1N1 pandemic in Mexico[J]. PLoS Med, 2011, 8(5): e1000436. DOI:10.1371/journal.pmed.1000436 |
| [50] | Cook S, Conrad C, Fowlkes AL, et al. Assessing Google flu trends performance in the United States during the 2009 influenza virus A (H1N1) pandemic[J]. PLoS One, 2011, 6(8): e23610. DOI:10.1371/journal.pone.0023610 |
| [51] | Merler S, Ajelli M, Pugliese A, et al. Determinants of the spatiotemporal dynamics of the 2009 H1N1 pandemic in Europe:implications for real-time modelling[J]. PLoS Computat Biol, 2011, 7(9): e1002205. DOI:10.1371/journal.pcbi.1002205 |
| [52] |
中国疾病预防控制中心. 近期甲型H1N1流感防控工作热点问题问答[EB/OL]. (2010-03-12)[2018-06-01]. http://www.chinacdc.cn/n272442/n272530/n3226631/36054.html.
China CDC. Q & A on recent hot issues in prevention and control of influenza A (H1N1)[EB/OL]. (2010-03-12)[2018-06-01]. http://www.chinacdc.cn/n272442/n272530/n3226631/36054.html. |
| [53] | Dawood FS, Iuliano AD, Reed C, et al. Estimated global mortality associated with the first 12 months of 2009 pandemic influenza A H1N1 virus circulation:a modelling study[J]. Lancet Infect Dis, 2012, 12(9): 687–695. DOI:10.1016/S1473-3099(12)70121-4 |
| [54] | Simonsen L, Spreeuwenberg P, Lustig R, et al. Global mortality estimates for the 2009 influenza pandemic from the GLaMOR project:a modeling study[J]. PLoS Med, 2013, 10(11): e1001558. DOI:10.1371/journal.pmed.1001558 |
| [55] | Regan J, Fowlkes A, Biggerstaff M, et al. Epidemiology of influenza A (H1N1) pdm09-associated deaths in the United States, September-October 2009[J]. Influenza Other Respirat Viruses, 2012, 6(6): e169–e177. DOI:10.1111/j.1750-2659.2012.00408.x |
| [56] | Smith RD, Keogh-Brown MR, Barnett T, et al. The economy-wide impact of pandemic influenza on the UK:a computable general equilibrium modeling experiment[J]. BMJ, 2009, 339(7733): b4571. DOI:10.1136/bmj.b4571 |
| [57] | Andradóttir S, Chiu W, Goldsman D, et al. Reactive strategies for containing developing outbreaks of pandemic influenza[J]. BMC Public Health, 2011, 11(Suppl 1): S1. DOI:10.1186/1471-2458-11-S1-S1 |
| [58] | Page S, Song HY, Wu DC. Assessing the impacts of the global economic crisis and swine flu on inbound tourism demand in the United Kingdom[J]. J Travel Research, 2012, 51(2): 142–153. DOI:10.1177/0047287511400754 |
| [59] | Gilmour H, Hofmann N. H1N1 vaccination[J]. Health Rep, 2010, 21(4): 63–69. |
| [60] | USCDC. Interim results:state-specific influenza A (H1N1) 2009 monovalent vaccination coverage-United States, October 2009-January 2010[J]. MMWR Morb Mortal Wkly Rep, 2010, 59(12): 363–368. |
| [61] | Samanlioglu F, Bilge AH. An overview of the 2009 A(H1N1) Pandemic in Europe:efficiency of the vaccination and healthcare strategies[J]. J Healthcare Eng, 2016, 2016: 5965836. |
| [62] | Lansbury LE, Smith S, Beyer W, et al. Effectiveness of 2009 pandemic influenza A(H1N1) vaccines:a systematic review and meta-analysis[J]. Vaccine, 2017, 35(16): 1996–2006. DOI:10.1016/j.vaccine.2017.02.059 |
| [63] | Canadian Institute for Health Information (CIHI). The Impact of the H1N1 Pandemic on Canadian Hospitals[EB/OL]. (2010-11)[2018-06-01]. https://secure.cihi.ca/free_products/H1N1_AIB_final_EN.pdf. |
| [64] | Rosella LC, Wilson K, Crowcroft NS, et al. Pandemic H1N1 in Canada and the use of evidence in developing public health policies-a policy analysis[J]. Soc Sci Med, 2013, 83: 1–9. DOI:10.1016/j.socscimed.2013.02.009 |
| [65] | Isfeld-Kiely H, Moghadas S. Effectiveness of school closure for the control of influenza; A review of recent evidence[R]. Winnipeg, MB, Canada: National Collaborating Centre for Infectious Disease, 2014. |
| [66] | Nicholson KG, Wood JM, Zambon M. Influenza[J]. Lancet, 2003, 362(9397): 1733–1745. DOI:10.1016/S0140-6736(03)14854-4 |
 2018, Vol. 39
2018, Vol. 39