文章信息
- 赵厚宇, 边佳明, 卓琳, 王敏敏, 孙凤, 张梅, 詹思延.
- Zhao Houyu, Bian Jiaming, Zhuo Lin, Wang Minmin, Sun Feng, Zhang Mei, Zhan Siyan.
- 我国三级医院急诊抗菌药物使用情况分析
- Antibiotic use in emergency departments of class Ⅲ general hospitals in China
- 中华流行病学杂志, 2018, 39(7): 959-965
- Chinese Journal of Epidemiology, 2018, 39(7): 959-965
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2018.07.018
-
文章历史
收稿日期: 2017-10-16
2. 100700 北京, 中国人民解放军陆军总医院药理科;
3. 100191 北京大学公共卫生学院
2. Department of Pharmacology, Chinese People's Liberation Army General Hospital, Beijing 100700, China;
3. School of Public Health, Peking University, Beijing 100191, China
抗菌药物滥用一直是我国医疗卫生领域的严重问题,据估计,2012年以前,我国门诊抗菌药物使用率超过50%[1],抗菌药物人均使用量也远高于英国、美国等发达国家[2]。抗菌药物的过量使用是促使细菌产生耐药性的重要因素[3]。2011年,我国三级医院耐甲氧西林金黄色葡萄球菌检出率为50.5%,耐广谱β-内酰胺类抗菌药物大肠埃希菌、耐亚胺培南鲍氏不动杆菌、耐红霉素肺炎链球菌检出率分别高达71.2%、56.8%和94.7%[4]。抗菌药物的过量使用在导致细菌耐药增加、感染性疾病有效治疗方式减少的同时,还引起了药品不良反应和医疗费用的明显增加[5-6]。在我国,抗菌药物引起的不良反应占所有药品的1/3以上,每年因抗菌药物不良反应需要住院或延长住院时间的患者达55.0万~263.4万人,同时,每年用于抗菌药物不良反应的处理费用高达29.1亿~139.3亿元[7]。本研究利用全国性的合理用药监测数据,对我国三级医院急诊抗菌药物使用情况进行分析。
资料与方法1.资料来源:采用全军合理用药监测网处方数据。该系统底层数据来自各医院的医院信息系统(hospital information system,HIS),包括了门急诊处方、住院医嘱、检验检查、医疗费用结算等十分完备的医药信息,为开展病因探索、药物利用、卫生政策评价等相关研究提供了很好的数据平台。所有样本医院均采用了统一的HIS系统(军卫一号HIS),原始数据结构标准统一,便于整合;数据收集后经过自动化清洗和标准化、人工抽样核查,确保了数据的准确性。所有西药被赋予唯一编码,并与WHO解剖-治疗-化学的药物分类系统(ATC)衔接[8],获取其ATC编码和限定日剂量(DDD)值。从数据系统中提取三级医院2014年10月1日至2016年12月31日共计27个月内的全部急诊处方,剔除专科医院或数据不完整的医院18家,最终来自我国30个省(自治区、直辖市)的114家三级医院急诊处方数据纳入分析,从中提取的信息包括医院级别、医院所在省(自治区、直辖市)和城市等医院信息;病例性别、年龄、就诊时间和费用结算方式等病例信息;以及药物相关信息如药物通用名、英文名、ATC编码、用量、费用等。所有全身用抗菌药物(ATC编码,J01)均纳入分析,排除抗结核药和局部用药例如眼部用药、皮肤用药等。
2.研究方法:
(1)测量指标:抗菌药物处方率(抗菌药物处方数占总处方数的百分比)、次均抗菌药物使用强度(每100张处方中抗菌药物DDDs,即DDD/100人次)、二联抗菌药物处方比例(同一处方中含2种抗菌药物的处方占所有抗菌药物处方的百分比)、三联抗菌药物处方比例(同一处方中含3种或以上抗菌药物的处方占所有抗菌药物处方的百分比)、注射用抗菌药物处方比例(含注射用抗菌药物处方占所有抗菌药物处方的百分比)以及各类抗菌药物使用率(某类抗菌药物例次数占所有抗菌药物例次数的百分比)。
采用WHO公布的抗菌药物DDD值计算抗菌药物使用强度[8],当某种抗菌药物DDD值在WHO目录中缺失时,以《中华人民共和国药典》(2015年版)[9]和《新编药物学》(第17版)[10]或药品说明书中该药的成年人常用日剂量作为其DDD值,并据此计算其用药强度。
(2)亚组分析和处方模式:在整体水平分析的基础上,按年份(2014、2015、2016)、病例年龄(<6、6~、18~、45~、≥60岁)、性别、结算方式(自费或医保结算)进行亚组分析。此外,由于抗菌药物使用具有地域差异[11],本研究根据国家统计局的划分标准[12],将我国划分为4个经济地区:东部地区(包括北京、河北、山东、江苏、上海、浙江、福建、广东和海南)、中部地区(包括山西、河南、安徽、湖北、湖南、江西)、西部地区(包括内蒙古、陕西、甘肃、新疆、青海、宁夏、西藏、贵州、广西、云南、四川、重庆)和东北地区(包括黑龙江、吉林、辽宁),进而考察不同地区医院抗菌药物使用情况。同时,根据最新的城市商业魅力排行榜[13],将各个医院所在城市划分为3个等级(一线和新一线城市、二线和三线城市、四线和五线城市)。同时,本研究提取抗菌药物前4位ATC编码,分析各类抗菌药物使用的构成情况。
3.统计学分析:在描述性分析的基础上,利用残差自回归模型[14],分析急诊抗菌药物使用情况的变化趋势和季节波动特征。模型表达式:
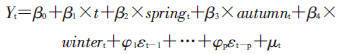
式中t为观察时间,以月为观察单位,取值0~26,分别对应于2014年10月1日至2016年12月31日各月,Yt为t月的测量指标,springt、autumnt、wintert为指示季节的哑变量,以夏季为参照,εt-1~εt-p为残差序列,μt为白噪声。则β0为基线即2014年10月结局测量指标水平估计值,β1估计了测量指标的变化率,β2~β4估计测量指标的季节波动即相对于夏季的变化值,φ1~φp为自相关系数。采用Durbin-Watson方法检验序列自相关性,采用Yule-Walker方法估计模型参数。
研究数据采用Oracle 11g[15]进行存储、抽提和清洗,采用SAS 9.4软件完成所有统计学分析。
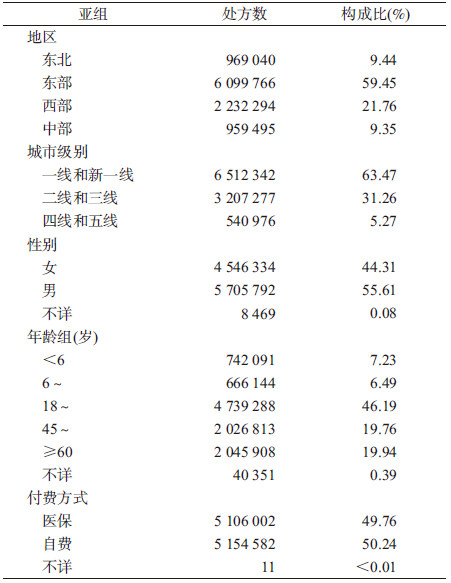
结果1.基本情况:114家三级医院中,东北地区14家、东部地区55家、西部地区29家、中部地区16家。急诊总处方数10 260 595张,其中抗菌药物处方2 854 665张。各亚组急诊处方总数分布情况见表 1。
2.急诊抗菌药物使用:整体上,我国三级医院急诊抗菌药物处方率为27.82%,其中二联抗菌药物处方占20.80%,含3种及以上抗菌药物的处方占4.78%,注射用抗菌药物处方占60.59%,而急诊病例次均抗菌药物使用强度为81.84 DDD/100人次。不同地区的三级医院急诊抗菌药物使用情况不同,东部地区急诊抗菌药物使用率、二联抗菌药物处方比例和抗菌药物使用强度均高于其他地区,而东北地区急诊抗菌药物处方中注射用抗菌药物的比例最高(75.69%)。一线和新一线城市急诊抗菌药物处方率、抗菌药物联用(二联或多联)处方比例、注射用抗菌药物处方比例以及抗菌药物使用强度均明显高于其他城市。同时,男性急诊抗菌药物处方率和抗菌药物使用强度均高于女性,但抗菌药物联用处方比例和注射用抗菌药物比例均低于女性。医保付费病例急诊抗菌药物处方率和抗菌药物使用强度均显著高于自费病例。此外,急诊抗菌药物处方率随病例年龄增加而呈现下降趋势,<6岁儿童急诊抗菌药物处方率高达31.84%,其次为18~45岁成年人和6~17岁儿童青少年,45~60岁中年人和≥60岁老年人则最低。抗菌药物联用(二联或多联)处方比例、注射用抗菌药物处方比例均随年龄增加而升高。见表 2。
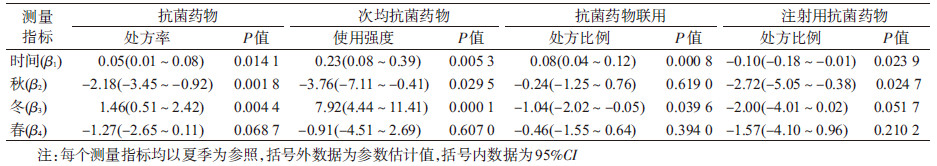
3.时间趋势和季节性:2014年10月后,我国三级医院急诊抗菌药物处方率和次均使用强度均呈一定的增长趋势,但速度较慢(β1=0.05,P<0.014 1和β1=0.23,P<0.005 3),二者又呈现明显的季节性波动,冬季(12月至次年2月)急诊抗菌药物处方率和抗菌药物使用强度均明显高于夏秋季节。此外,抗菌药物联用处方比例也呈一定的增长趋势,冬季抗菌药物联用低于夏季;注射用抗菌药物处方比例则呈下降趋势,且秋季注射用抗菌药物处方比例最低。见表 3。
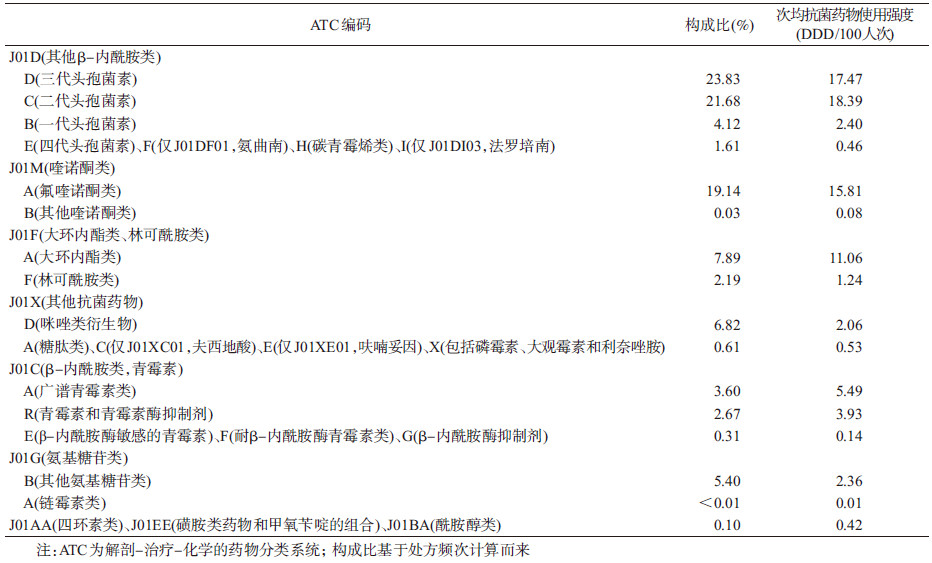
4.抗菌药物处方构成:头孢菌素类、大环内酯类、喹诺酮类以及青霉素类是使用较多的4类抗菌药物,该4类抗菌药物处方频次占全部抗菌药物的87%,其中绝大部分属于广谱抗菌药物。第三代头孢菌素使用最多(23.83%),然后为二代头孢菌素(21.68%)、氟喹诺酮类(19.14%)、大环内酯类(7.89%)、其他类抗菌药物(7.43%)和青霉素类(6.58%)。从抗菌药物使用强度来看,抗菌药物次均消耗量最高的是第三代头孢菌素,然后是第二代头孢菌素、氟喹诺酮类、大环内酯类和广谱青霉素类。而其他的抗菌药物次均使用强度均不足5 DDD/100人次。见表 4。
急诊与普通门诊存在较大差别[16],急诊患者往往起病较急、病情较重,抗菌药物使用率通常高于门诊。卫生部门在对抗菌药物临床应用进行监管时,对门、急诊进行了区别对待,例如,2012年“全国抗菌药物临床应用专项整治活动”方案,规定综合医院急诊抗菌药物处方率不超过40%,是门诊抗菌药物处方率目标控制水平的2倍[17]。本研究结果显示,2014年后,我国三级医院急诊抗菌药物处方率为27.82%,低于国家卫生和计划生育委员会(现国家卫生健康委员会)规定的上限值,且低于WHO推荐的抗菌药物处方率控制水平(30%)[18]。国内部分研究者利用单个医院处方数据的分析结果表明,医院急诊抗菌药物处方率约为30%[19-21],略高于本研究结果。这可能与本研究开展时间更晚、所考察时间范围和区域范围更广等因素有关。此外,一些国家急诊抗菌药物使用率低于我国,例如英国16岁以下儿童急诊抗菌药物处方率仅为14%[22];沙特阿拉伯12岁以下儿童急诊抗菌药物处方率为18.5%[23],以色列成年人急诊抗菌药物处方率低于15%[24]。另一些国家急诊抗菌药物处方率则明显高于我国,例如,约旦14岁以下儿童急诊抗菌药物处方率高达85%[25],北爱尔兰的医院急诊抗菌药物处方率为32%[26]。
儿童急诊抗菌药物处方率高于成年人和老年人,但是抗菌药物联用处方比例、注射用抗菌药物处方比例则随年龄增加而呈上升趋势。这种用药随年龄变化的不同趋势可能与不同年龄段疾病谱的构成和疾病发生率的不同有关。儿童是感染性疾病的高危人群,而感染性疾病通常导致抗菌药物的使用,但该人群的其他疾病发生率较低[27]。随着年龄的增加,感染性疾病发生率下降,但慢性病等疾病的发生率增加,且老年人通常同时罹患多种慢性病[27]。因而老年病例抗菌药物处方率较低,但病情更复杂,需要多种抗菌药物联用和作用较快、较强的抗菌药物。抗菌药物使用具有地区性差异,无论是国家间、还是同一国家的不同地区之间[28]。既往一些研究结果表明,我国各地区之间门诊和住院患者抗菌药物使用率和用药强度存在差异[29]。本研究中,我国经济较发达的东部地区急诊抗菌药物处方率明显高于其他地区。同时,在经济发达、商业更繁荣的一线和新一线城市急诊抗菌药物处方率和用药强度均明显高于其他城市,地区和城市的经济和商业发展水平与急诊抗菌药物使用呈现明显的正相关关系。
我国三级医院急诊注射用抗菌药物占比较高,占所有抗菌药物的60.59%。在部分人群(60岁以上老年人)和地区(东北地区)注射用抗菌药物占比甚至超过了70%。注射剂起效快、作用强,符合急诊病例病情较急、较重,需要尽快控制病情的用药特征。但注射剂的使用也增加了药物不良反应和感染经血传播的疾病的风险[30]。2016年我国抗感染药品不良反应/事件报告中,注射制剂所致药物不良反应占比高达78%[31]。WHO/国际合理用药监测网也将注射剂使用率作为合理用药的重要评价指标,并推荐将其控制在20%以下[32]。我国三级医院急诊注射性抗菌药物使用率远高于此控制水平,因此急诊注射用抗菌药物的使用还有待进一步加强管理。
广谱抗菌药物仍然是我国医院使用最多的抗菌药物,本研究中,二代和三代头孢菌素、氟喹诺酮类、大环内酯类以及广谱青霉素类等几种主要的广谱抗菌药物在我国医院急诊抗菌药物中占比超过了80%。而欧洲地区和美国医院门诊青霉素类抗菌药物使用最多,同时窄谱抗菌药物使用率高于我国医院[33-34]。此外,欧洲抗菌药物滥用监测网(European Surveillance of Antimicrobial Consumption,ESAC)推荐喹诺酮类的使用比例不宜超过5%[35],然而我国医院急诊中喹诺酮类抗菌药物占比近20%,是ESAC推荐值的4倍。喹诺酮类抗菌药物的大量使用也导致了药物不良反应的增加,例如,2016年全国抗感染药品不良反应/事件报告和严重不良反应/事件报告中,左氧氟沙星均排第一位[31]。这些结果都提示,我国医院急诊抗菌药物使用结构有待进一步优化。
三级医院急诊抗菌药物处方率和使用强度都呈现微弱但显著的增长趋势(均P<0.05),平均每年增长约0.6%和2.8 DDD/100人次。因此,对急诊抗菌药物使用的监测和管理还应继续加强,以使抗菌药物使用率维持在一个合理的水平。同时,三级医院急诊抗菌药物使用呈现明显的季节波动特征,冬季抗菌药物处方率和抗菌药物使用强度明显高于其他季节,这提示可能有较大比例的抗菌药物被处方给了冬季上呼吸道感染病例[33],而上呼吸道感染多是病毒性的,且呈自限性,使用抗菌药物既对病情的好转无益,还会增加额外的医疗费用和药物不良反应风险,促进细菌耐药性的发生[36]。
抗菌药物的合理使用是抑制细菌耐药性产生的关键。难以明确诊断细菌感染,是抗菌药物过度使用和不合理使用的重要原因之一[36-37]。急诊病例通常由于病情较危急,不能及时获得细菌培养和药敏试验的信息,所以医生可能凭经验和医院积累的细菌敏感性资料开药[38-39],也更倾向于开广谱抗菌药物。在临床实践中应用快速检测设备鉴别细菌感染,并给急诊配备药剂师等措施可显著提高抗菌药物的合理处方率[40]。此外,医生对抗菌药物潜在不良反应认识不足[41]以及希望取悦病例、提高其满意度也是抗菌药物被过度处方的重要原因[42-43]。因此,对医生进行必要的教育,使其对抗菌药物不良反应等潜在风险有更深入的认识,是促进抗菌药物合理使用的重要措施[41]。
本研究利用全国性的医院处方数据分析我国三级医院急诊抗菌药物使用情况,数据量大、覆盖范围广。本研究在对急诊抗菌药物使用情况描述性分析的基础上,进行了抗菌药物使用的趋势和季节波动分析,有利于该领域的研究者和临床医生对我国三级医院急诊抗菌药物使用现状和趋势有更加充分的认识。本研究采用了多个评价指标,并进行了丰富的亚组分析,从而更加全面和深入地分析和描述了我国三级医院急诊抗菌药物的使用情况。本研究存在局限性。首先,只收集到2014年10月之后的数据,时间范围较短,不能考察2011年专项整治活动前急诊抗菌药物的使用情况,因而不能做深入的政策评价分析。其次,DDD值适用于测量成年人的药物消耗,将其直接用于儿童则可能低估了儿童的抗菌药物使用强度,因此,成年人和儿童抗菌药物使用强度实际上不具有直接的可比性。有关儿童急诊抗菌药物的使用情况,特别是儿童抗菌药物使用强度,还有待更多的研究进行深入的分析。
志谢: 感谢全军合理用药监测网为本研究提供所需数据;感谢全军合理用药监测网数据维护和管理人员为本研究顺利开展所做的前期工作利益冲突: 无
| [1] | Yin X, Song FJ, Gong YH, et al. A systematic review of antibiotic utilization in China[J]. J Antimicrobial Chemother, 2013, 68(11): 2445–2452. DOI:10.1093/jac/dkt223 |
| [2] | Zhang QQ, Ying GG, Pan CG, et al. Comprehensive evaluation of antibiotics emission and fate in the river basins of China:source analysis, multimedia modeling, and linkage to bacterial resistance[J]. Environ Sci Technol, 2015, 49(11): 6772–6782. DOI:10.1021/acs.est.5b00729 |
| [3] | Levy SB, Marshall B. Antibacterial resistance worldwide:causes, challenges and responses[J]. Nat Med, 2004, 10(12 Suppl): S122–129. DOI:10.1038/nm1145 |
| [4] |
肖永红, 沈萍, 魏泽庆, 等. Mohnarin 2011年度全国细菌耐药监测[J]. 中华医院感染学杂志, 2012, 21(23): 4896–4902.
Xiao YH, Shen P, Wei ZQ, et al. Mohnarin report of 2011:monitoring of bacterial resistance in China[J]. Chin J Nosocomiol, 2012, 21(23): 4896–4902. |
| [5] | Zhang RF, Eggleston K, Rotimi V, et al. Antibiotic resistance as a global threat:evidence from China, Kuwait and the United States[J]. Global Health, 2006, 2: 6. DOI:10.1186/1744-8603-2-6 |
| [6] | Eliopoulos GM, Cosgrove SE, Carmeli Y. The impact of antimicrobial resistance on health and economic outcomes[J]. Clin Infect Dis, 2003, 36(11): 1433–1437. DOI:10.1086/375081 |
| [7] |
肖永红, 侯芳, 王进, 等. 抗菌药物不良反应的社会与经济后果调查[J]. 中国卫生经济, 2010, 29(5): 94–96.
Xiao YH, Hou F, Wang J, et al. An investigation into socio-economic impact of adverse drug reactions of antibacterial agent irrational use[J]. Chin Health Econom, 2010, 29(5): 94–96. DOI:10.3969/j.issn.1003-0743.2010.05.034 |
| [8] | WHO Collaborating Centre for Drug Statistics Methodology. ATC/DDD Index 2017[EB/OL]. (2017-04-02)[2017-07-01]. https://www.whocc.no/atc_ddd_index/. |
| [9] |
国家药典委员会. 中华人民共和国药典(2015年版)(二部)[M]. 北京: 中国医药科技出版社, 2015.
Chinese Pharmacopoeia Commission.Pharmacopoeia of the People's Republic of China 2015[M]. Beijing: China Medical Science and Technology Press, 2015. |
| [10] |
陈新谦, 金有豫, 汤光. 新编药物学[M]. 17版. 北京: 人民卫生出版社, 2011.
Chen XQ, Jin YY, Tang G.New Pharmacology[M]. 17th ed. Beijing: People's Health Publishing House, 2011. |
| [11] | Zhang YT, Steinman MA, Kaplan CM. Geographic variation in outpatient antibiotic prescribing among older adults[J]. Arch Intern Med, 2012, 172(19): 1465–1471. DOI:10.1001/archinternmed.2012.3717 |
| [12] |
中华人民共和国国家统计局. 东西中部和东北地区划分方法[EB/OL]. (2011-06-13)[2017-06-11]. http://www.stats.gov.cn/ztjc/zthd/sjtjr/dejtjkfr/tjkp/201106/t20110613_71947.htm.
National Bureau of Statistics of the People's Republic of China. The divide of regions according to economic development in China[EB/OL]. (2011-06-13)[2017-06-11]. http://www.stats.gov.cn/ztjc/zthd/sjtjr/dejtjkfr/tjkp/201106/t20110613_71947.htm. |
| [13] |
观察者网. 2017城市商业魅力排行榜: 什么样的城市才是最好的城市[EB/OL]. (2017-05-25)[2017-10-06]. http://www.guancha.cn/TMT/2017_05_25_410118.shtml.
Guancha Syndicate. China's city commercial charm rankings in 2017: what kind of city is the best city[EB/OL]. (2017-05-25)[2017-10-06]. http://www.guancha.cn/TMT/2017_05_25_410118.shtml. |
| [14] |
王燕. 应用时间序列分析[M]. 3版. 北京: 中国人民大学出版社, 2010.
Wang Y.Applied time series analysis[M]. 3rd ed. Beijing: China Renmin University Press, 2010. |
| [15] | Oracle Corporate. Oracle® Database 11g[CP/OL]. (2014-06-04)[2017-11-19]. http://www.oracle.com/technetwork/database/database-technologies/express-edition/downloads/index.html. |
| [16] | Karras D. Antibiotic misuse in the emergency department[J]. Acad Emerg Med, 2006, 13(3): 331–333. DOI:10.1197/j.aem.2005.11.075 |
| [17] |
中华人民共和国卫生部. 卫生部办公厅关于继续深入开展全国抗菌药物临床应用专项整治活动的通知[EB/OL]. (2012-03-06)[2016-12-17]. http://www.moh.gov.cn/mohyzs/s3586/201203/54251.shtml.
Ministry of Health of the People's Republic of China, Notification for continuing to further promote the special campaign of antibiotics rational use in hospitals[EB/OL]. (2012-03-06)[2016-12-17]. http://www.moh.gov.cn/mohyzs/s3586/201203/54251.shtml. |
| [18] | W HO.Using indicators to measure country pharmaceutical situations[M]. Geneva: WHO, 2006. |
| [19] |
张晓鹿, 马泽彬, 贺罡. 某医院门诊、急诊实行电子处方的效果评价[J]. 宁夏医科大学学报, 2016, 38(7): 842–845.
Zhang XL, Ma ZB, He G. The effects of use of the electronic prescription in outpatient and emergency department of a hospital[J]. J Ningxia Med Univ, 2016, 38(7): 842–845. DOI:10.16050/j.cnki.issn1674-6309.2016.07.035 |
| [20] |
范天骄. 探讨急诊内科抗生素应用的临床合理性及耐药性[J]. 海峡药学, 2015(12): 204–205.
Fan TJ. Appropriateness of clinical antibiotic use and the drug resistance in emergency department[J]. Strait Pharm J, 2015(12): 204–205. DOI:10.3969/j.issn.1006-3765.2015.12.114 |
| [21] |
石燕来. 2014年广西科技大学第一附属医院门急诊抗菌药物应用分析[J]. 中国医院用药评价与分析, 2015, 15(10): 1377–1379.
Shi YL. Analysis of utilization of antibiotics in outpatient and emergency department of the First Affiliated Hospital of Guangxi University of Science and technology in 2014[J]. Evaluat Anal Drug-Use Hospit China, 2015, 15(10): 1377–1379. DOI:10.14009/j.issn.1672-2124.2015.10.033 |
| [22] | Gkentzi D, Ramachandran R, Day E, et al. Antibiotic prescribing in the paediatric emergency department and the impact of education[J]. J Paediatr Child Health, 2014, 50(11): 932–933. DOI:10.1111/jpc.12753 |
| [23] | Mohajer KA, Al-Yami SM, Al-Jeraisy MI, et al. Antibiotic prescribing in a pediatric emergency setting in central Saudi Arabia[J]. Saudi Med J, 2011, 32(2): 197–198. |
| [24] | Raz R, Hassin D, Kitzes-Cohen R, et al. Antibiotic prescribing for adults and children in Israeli emergency rooms[J]. Int J Antimicrob Agents, 2003, 22(2): 100–105. DOI:10.1016/S0924-8579(03)00093-1 |
| [25] | Al-Niemat SI, Aljbouri TM, Goussous LS, et al. Antibiotic prescribing patterns in outpatient emergency clinics at queen Rania al Abdullah Ⅱ Children's Hospital, Jordan, 2013[J]. Oman Med J, 2014, 29: 250–254. DOI:10.5001/omj.2014.67 |
| [26] | Aldeyab MA, Kearney MP, McElnay JC, et al. A point prevalence survey of antibiotic use in four acute-care teaching hospitals utilizing the European Surveillance of Antimicrobial Consumption (ESAC) audit tool[J]. Epidemiol Infect, 2012, 140(9): 1714–1720. DOI:10.1017/S095026881100241X |
| [27] | Yang C, Cai WQ, Zhou ZJ. Evaluation of outpatient antibiotic use in Beijing general hospitals in 2015[J]. Chin Med J, 2017, 130(3): 288–296. DOI:10.4103/0366-6999.198929 |
| [28] | Augustin J, Mangiapane S, Kern WV. A regional analysis of outpatient antibiotic prescribing in Germany in 2010[J]. Eur J Public Health, 2015, 25(3): 397–399. DOI:10.1093/eurpub/ckv050 |
| [29] | Zou XX, Fang Z, Min R, et al. Is nationwide special campaign on antibiotic stewardship program effective on ameliorating irrational antibiotic use in China? Study on the antibiotic use of specialized hospitals in China in 2011-2012[J]. J Huazhong Univ Sci Technol[Med Sci], 2014, 34(3): 456–463. DOI:10.1007/s11596-014-1300-6 |
| [30] | WHO. Promoting rational use of medicines: core components[EB/OL]. (2002-01-01)[2017-10-01]. http://apps.who.int/iris/bitstream/10665/67438/1/WHO_EDM_2002.3.pdf. |
| [31] |
国家食品药品监督管理总局. 国家药品不良反应监测年度报告(2016年)[EB/OL]. (2017-05-02)[2017-10-01]. http://news.pharmnet.com.cn/news/2017/05/02/469036.html.
China Food and Drug Administration. Annual report of national adverse drug reactions monitoring in 2016[EB/OL]. (2017-05-02)[2017-10-01]. http://news.pharmnet.com.cn/news/2017/05/02/469036.html. |
| [32] | WHO. Using Indicators to Measure Country Pharmaceutical Situations[Z]. Geneva: WHO, 2006-2017. |
| [33] | Adriaenssens N, Coenen S, Versporten A, et al. European Surveillance of Antimicrobial Consumption (ESAC):outpatient macrolide, lincosamide and streptogramin (MLS) use in Europe (1997-2009)[J]. J Antimicrob Chemother, 2011, 66(6): vi3–45. |
| [34] | Hicks LA, Taylor TH, Hunkler RJ. Antibiotic prescriptions per 1000 persons of all ages according to state, 2010.[Online image]. Outpatient antibiotic prescribing[J]. N Engl J Med, 2013, 368(15): 1461–1462. DOI:10.1056/NEJMc1212055 |
| [35] | Adriaenssens N, Coenen S, Tonkin-Crine S, et al. European Surveillance of Antimicrobial Consumption (ESAC):disease-specific quality indicators for outpatient antibiotic prescribing[J]. BMJ Qual Saf, 2011, 20(9): 764–772. DOI:10.1136/bmjqs.2010.049049 |
| [36] | Kaur K, Mahajan R, Tanwar A. A novel marker procalcitonin may help stem the antibiotic overuse in emergency setting[J]. Int J Appl Basic Med Res, 2013, 3(2): 77–83. DOI:10.4103/2229-516X.117051 |
| [37] | Minderhoud TC, Spruyt C, Huisman S, et al. Microbiological outcomes and antibiotic overuse in Emergency Department patients with suspected sepsis[J]. Neth J Med, 2017, 75(5): 196–203. |
| [38] | O'Brien AP, Rawlins MD M, Ingram PR. Appropriateness and determinants of antibiotic prescribing in an Australian emergency department[J]. Emerg Med Australas, 2015, 27(1): 83–84. DOI:10.1111/1742-6723.12346 |
| [39] | Pourmand A, Mazer-Amirshahi M, Jasani G, et al. Emerging trends in antibiotic resistance:Implications for emergency medicine[J]. Am J Emerg Med, 2017, 35(8): 1172–1176. DOI:10.1016/j.ajem.2017.03.010 |
| [40] | DeWitt KM, Weiss SJ, Rankin S, et al. Impact of an emergency medicine pharmacist on antibiotic dosing adjustment[J]. Am J Emerg Med, 2016, 34(6): 980–984. DOI:10.1016/j.ajem.2016.02.004 |
| [41] | Klein EY, Martinez EM, May L, et al. Categorical risk perception drives variability in antibiotic prescribing in the emergency department:a mixed methods observational Study[J]. J Gen Intern Med, 2017, 32(10): 1083–1089. DOI:10.1007/s11606-017-4099-6 |
| [42] | Karras D J, Ong S, Moran G J, et al. Antibiotic use for emergency department patients with acute diarrhea:Prescribing practices, patient expectations, and patient satisfaction[J]. Ann Emerg Med, 2003, 42(6): 835–842. DOI:10.1016/S0196-0644(03)00602-4 |
| [43] | Ong S, Nakase J, Moran GJ, et al. Antibiotic use for emergency department patients with upper respiratory infections:prescribing practices, patient expectations, and patient satisfaction[J]. Ann Emerg Med, 2007, 50(3): 213–220. DOI:10.1016/j.annemergmed.2007.03.026 |
 2018, Vol. 39
2018, Vol. 39