文章信息
- 刘雪娇, 王炳源, 任永成, 赵阳, 刘德臣, 张冬冬, 陈序, 刘磊磊, 程诚, 刘飞燕, 周琼桂, 陈国桢, 洪士皓, 刘丹, 胡思琦, 张明, 胡东生.
- Liu Xuejiao, Wang Bingyuan, Ren Yongcheng, Zhao Yang, Liu Dechen, Zhang Dongdong, Chen Xu, Liu Leilei, Cheng Cheng, Liu Feiyan, Zhou Qionggui, Chen Guozhen, Hong Shihao, Liu Dan, Hu Siqi, Zhang Ming, Hu Dongsheng.
- 高血压人群中体质指数与全死因死亡风险的队列研究
- A cohort study on body mass index and risk of all-cause mortality among hypertensive population
- 中华流行病学杂志, 2018, 39(7): 914-919
- Chinese Journal of Epidemiology, 2018, 39(7): 914-919
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2018.07.010
-
文章历史
收稿日期: 2018-01-14
2. 518060 深圳大学医学部预防医学系
2. Department of Preventive Medicine, Shenzhen University Health Sciences Center, Shenzhen 518060, China
大量研究结果显示,超重和肥胖是多种慢性疾病(高血压、糖尿病、中风、冠心病等)的独立危险因素[1-4]。但越来越多的研究发现,以死亡作为结局评价指标时,无论是在自然人群还是在患病人群中,超重甚至肥胖组的死亡风险均低于正常体重组,超重/肥胖反而成为死亡的保护因素,这种现象被称为“肥胖悖论(obesity paradox)”[5-13]。本研究通过分析高血压队列人群基线BMI水平与死亡风险的关联强度及两者之间的剂量反应关系,探讨高血压队列人群中是否存在“肥胖悖论”现象及其存在的可能原因。
对象与方法1.研究对象:选择河南省某县2个乡(镇)作为研究现场,以自然村为抽样单位,采用随机整群抽样的方法,于2007年和2008年7—8月对>18岁的20 194名常住居民进行基线调查,并于2013年7—8月和2014年7—10月对该人群进行与基线调查内容相同的随访调查,该队列人群的基本特征详见文献[14-15]。排除基线时非高血压患者13 895人,BMI值分布极端者(BMI>99%或者<1%)111人,随访期内失访727人,最终5 461例基线高血压人群被纳入本研究。该研究得到郑州大学生命科学伦理审查委员会批准,所有研究对象均签署知情同意书。
2.研究内容和方法:①问卷调查:包括人口统计学特征、行为危险因素、体力活动、个人疾病史及用药史。②体格检查:包括身高、体重、腰围、血压。测量身高和体重时,要求被检者脱鞋、帽,穿轻质衣物,取2次测量均值,读数分别精确到0.5 cm和0.5 kg;测量腰围时,在脐上1 cm处水平测量2次,取平均值,读数精确到0.5 cm;被检者静坐休息>5 min,取坐位、肘部与心脏处于同一水平,用欧姆龙HEM- 770AFuzzy(基线)/HEM-7071电子血压计(随访)测量血压3次,间隔时间>30 s,取3次测量均值。③实验室检测:清晨抽取被检者外周空腹静脉血5 ml进行抗凝、分离处理,然后贮存于-70 ℃低温冰箱待检。血浆TC、TG、HDL-C和FPG水平均采用日立7060全自动生化分析仪检测。
3.研究变量定义及诊断标准:①吸烟:一生吸烟>100支[16]。②饮酒:过去12个月中,曾饮酒(白酒、啤酒、葡萄酒、米酒或黄酒)>12次[17]。③体力活动:从事人力搬运、建筑、采矿、种地、炼钢等活动>2 h/d为重体力活动;从事人力搬运、建筑、采矿、种地、炼钢等活动≤2 h/d且从事货车驾驶、电工、钳工、木工等>3 h/d为中体力活动;其他为轻体力活动。④BMI:体重(kg)与身高平方(m2)的比值。⑤肥胖:参照中国肥胖问题工作组数据汇总分析协作组建议的中国成年人超重和肥胖的界值,BMI<18.5 kg/m2为低体重,18.5 kg/m2≤BMI<24.0 kg/m2为正常体重,24.0 kg/m2≤BMI<28.0 kg/m2为超重,BMI≥28.0 kg/m2为肥胖[18]。⑥高血压:根据《中国高血压防治指南(2010)》修订标准[19],在未服用抗高血压药物情况下,SBP≥140 mmHg(1 mmHg=0.133 kPa)和/或DBP≥90 mmHg为高血压;患者既往有高血压病史或目前正在服用抗高血压药物,即使SBP<140 mmHg/DBP<90 mmHg,亦判定为高血压。
4.死亡信息收集:通过与家属、村医或其他医疗卫生机构医务人员进行面对面访谈,收集死亡日期和死亡原因等信息,并通过当地CDC和户籍系统核对死亡信息。死因分类采用国际疾病分类(ICD)第10版,即ICD-10。本研究的终点为全死因死亡(A00~Z99)。
5.统计学分析:正态性检验显示,所有连续型变量均不符合正态分布。组间比较采用Wilcoxon秩和检验,分类变量组间比较采用χ2检验。应用Cox比例风险回归模型分析基线不同水平BMI高血压队列人群全因死亡的HR值及其95%CI。此外,采用限制性立方样条模型拟合两者间的剂量反应关系。考虑吸烟可能对结果造成的偏倚[20],在不吸烟人群中进行敏感性分析。为避免基线时心血管疾病、癌症和潜在疾病可能导致的反向因果关系[20],在排除了基线患有心血管疾病(中风、心肌梗死、心力衰竭)、癌症的人群和随访前两年死亡的人群后进行敏感性分析。统计分析使用SAS 9.1.3和Stata 12.1软件,所有检验均为双侧检验,以P<0.05为差异有统计学意义。
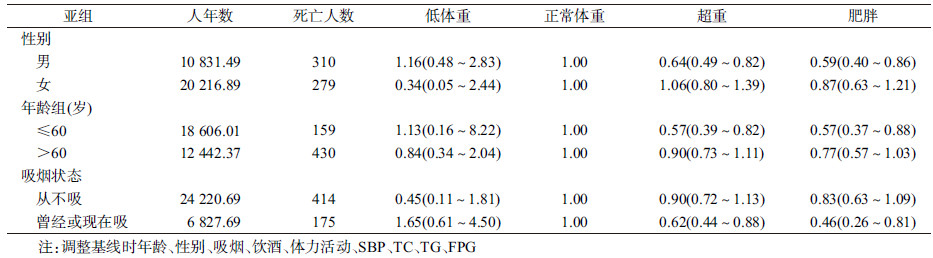
结果1.研究对象的基线特征:5 461名高血压队列人群中,男性1 941人,女性3 520人,累积随访31 048.38人年(平均随访6年)。随访期间死亡589人,死亡密度为18.97/1 000人年。不同BMI组在男性比例、年龄、吸烟、体力活动、BMI、DBP、TC、TG、HDL-C、LDL-C和FPG的差异均有统计学意义(均P<0.05)(表 1)。
2.多因素Cox风险比例回归模型分析:控制潜在的混杂因素(性别、年龄、吸烟、饮酒、体力活动、SBP、TC、TG、FPG)后,以基线正常体重组为参照,低体重组、超重组和肥胖组发生死亡的HR值(95%CI)分别为0.83(0.37~1.87)、0.81(0.67~0.97)和0.72(0.56~0.91)(表 2)。
3.多因素Cox风险比例回归模型亚组分析:按性别、年龄(≤60岁和>60岁)和吸烟状态(从未吸烟和曾经/现在吸烟)分别进行亚组分析。控制可能的混杂因素后,结果显示,各亚组结果与总人群结果相似。在男性患者中,与正常体重组相比,超重组和肥胖组的死亡风险分别降低了36%(HR=0.64,95%CI:0.49~0.82)和41%(HR=0.59,95%CI:0.40~0.86);在≤60岁年龄组中,与正常体重组相比,超重组和肥胖组的死亡风险均降低43%(超重HR=0.57,95%CI:0.39~0.82;肥胖HR=0.57,95%CI:0.37~0.88);在曾经/现在吸烟亚组中,与正常体重组相比,超重组和肥胖组的死亡风险分别降低了38%(HR=0.62,95%CI:0.44~0.88)和54%(HR=0.46,95%CI:0.26~0.81)(表 3)。
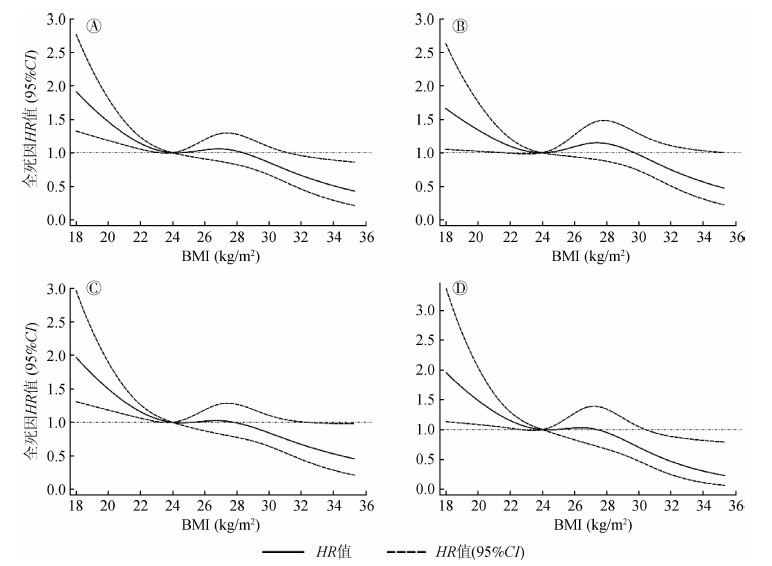
4.限制性立方样条模型分析:调整性别、年龄、吸烟、饮酒、体力活动、SBP、TC、TG、FPG后,BMI与全死因死亡风险的关联呈现非线性的倒“S”形剂量反应关系(非线性检验P<0.001):当BMI<24 kg/m2时,高血压患者的死亡风险随着BMI值的增加而降低;当BMI≥28 kg/m2时,高血压患者的死亡风险随着BMI的增高而降低(图 1A)。
|
| 注:A:总人群;B:不吸烟人群;C:排除随访前两年死亡的人群;D:排除随访前两年死亡人群和基线患心血管疾病/癌症的人群 图 1 体质指数与全死因死亡风险的剂量-反应关系 |
5.敏感性分析:在不吸烟人群中(4 249人)进行敏感性分析,结果和总人群相似(图 1B);排除随访前两年内死亡的人群及基线时罹患心血管疾病(中风、心力衰竭、心肌梗死)和癌症的人群后,对余下的3 501人进行敏感性分析,这种倒置的“S”形非线性剂量反应关系并没有改变(图 1C和1D)。
讨论本研究在高血压人群中分析了基线BMI水平与死亡风险的关联强度及两者之间的剂量反应关系。调整了潜在的混杂因素后,与基线BMI正常体重组高血压人群相比,超重组高血压患者的死亡风险降低了19%,肥胖组高血压患者的死亡风险降低了28%。限制性立方样条模型分析显示,BMI和全因死亡风险关联呈现非线性的倒“S”形剂量反应关系,当BMI<24.0 kg/m2或BMI≥28.0 kg/m2时,高血压患者的死亡风险随着BMI的增高而降低。为了控制吸烟引起的混杂效应,本研究在进行多因素Cox回归分析时调整了吸烟的影响并按吸烟状态进行亚组分析,同时还在不吸烟人群中进行敏感性分析,还调整了年龄、性别等其他混杂因素,仍观察到“肥胖悖论”现象。为避免基线心血管疾病、癌症及潜在未知疾病导致的反向因果关系,排除基线时期患心血管疾病(中风、心肌梗死、心力衰竭)和癌症的人群及随访前两年内死亡的人群后进行敏感性分析,“肥胖悖论”现象依然存在。
本研究与国内外多项队列研究结果一致[21-24],均提示高血压人群中存在“肥胖悖论”现象。以普通人群为研究对象的相关研究中,“肥胖悖论”现象依然存在。Flegal等[25]纳入了288万自然人群的研究显示,与正常体重组相比,超重组的死亡风险降低(HR=0.94,95%CI:0.91~0.96)。1篇纳入37万中国人群的为期10年的队列研究同样发现,与正常体重组相比,超重组或肥胖组的死亡风险降低[26]。近年来,有研究对“肥胖悖论”存在的合理性提出了质疑,认为此类观察性研究大都存在以下几点设计缺陷:①未考虑吸烟等混杂因素的影响和潜在疾病导致的临床诊断前的体重减轻使得BMI与全死因死亡风险之间出现反向因果关系[20, 27];②忽略了碰撞分层偏倚的存在,从而影响结果的真实性[28-31];③可能引入领先时间偏倚,肥胖患者的临床症状可能出现较早,从而导致肥胖的高血压患者生存时间长于体重正常的患者[32];④未区分高血压患者严重程度[33]。本研究尽可能考虑了上述设计缺陷的影响,但仍观察到了“肥胖悖论”现象。
“肥胖悖论”现象在高血压患者中的产生原因尚无定论,可能的生物学机制:①与正常体重相比,肥胖患者可能有更高的代谢与营养储备,能帮助高血压患者更好地处理不平衡的分解代谢状态和由高血压引起的代谢效率受损[34-35];②有充分的证据表明,与正常体重患者相比,肥胖高血压患者的血液动力学的特点是心输出量高,血容量扩大,全身血管阻力降低[36-37]。由于全身血管阻力反映了高血压的严重程度,因此,肥胖的高血压患者可能因为这种适应性的血液动力改变而使得死亡率下降;③严重的高血压患者可因为一系列的身体功能障碍,使得一部分原来肥胖的患者体重降低到正常甚至偏低的水平,因此表现出“瘦”的高血压患者有更高的死亡风险,而肥胖的患者死亡风险反而降低;④正常体重的高血压患者存在一些持续的交感神经激活方式,这些方式对机体有害,但未发现存在于肥胖的高血压患者中[38]。
本研究的优点在于前瞻性研究设计,样本量较大且随访时间较长,应用限制性立方样条模型去拟合二者之间的剂量反应关系,避免BMI人为分组对结果产生的可能影响。虽然一些人口学变量和行为危险因素例如年龄、性别和吸烟在不同BMI水平人群中的分布不均衡(肥胖组年龄偏轻、女性比例高和吸烟比例低),但本研究在Cox模型中将这些变量作为协变量进行了调整,并进一步做了亚组分析,控制了由此引入的混杂偏倚。本研究不足之处在于无法获取高血压患病前后BMI值的变化情况,仅利用基线时一次性测量的BMI数据对个体进行暴露分组,可能导致BMI与死亡的关系出现虚假关联;此外,本研究没有调整社会经济状况、膳食状况等潜在混杂因素,可能会过高或过低估计BMI与死亡之间的真实关联。
综上所述,本研究显示高血压患者人群中超重和肥胖可能是死亡的保护因素,“肥胖悖论”现象可能存在于高血压患者中。
利益冲突: 无
| [1] | Mongraw-Chaffin ML, Peters SAE, Huxley RR, et al. The sex-specific association between BMI and coronary heart disease:a systematic review and meta-analysis of 95 cohorts with 12 million participants[J]. Lancet Diabetes Endocrinol, 2015, 3(6): 437–449. DOI:10.1016/S2213-8587(15)00086-8 |
| [2] | Kroll ME, Green J, Beral V, et al. Adiposity and ischemic and hemorrhagic stroke:Prospective study in women and meta-analysis[J]. Neurology, 2016, 87(14): 1473–1481. DOI:10.1212/WNL.0000000000003171 |
| [3] |
肖瑛琦, 刘娅, 郑思琳, 等. 体质指数、腰围、腰臀比与社区中老年居民高血压关系研究[J]. 中华流行病学杂志, 2016, 37(9): 1223–1227.
Xiao YQ, Liu Y, Zheng SL, et al. Relationship between hypertension and body mass index, waist circumference and waist-hip ratio in middle-aged and elderly residents[J]. Chin J Epidemiol, 2016, 37(9): 1223–1227. DOI:10.3760/cma.j.issn.0254-6450.2016.09.008 |
| [4] |
杨香玉, 张明, 罗新萍, 等. BMI、腰围和腰身比与2型糖尿病发病关系的队列研究[J]. 中华预防医学杂志, 2016, 50(4): 328–333.
Yang XY, Zhang M, Luo XP, et al. Body mass index, waist circumference and waist to height ratio associated with the incidence of type; 2 diabetes mellitus:a cohort study[J]. Chin J Prev Med, 2016, 50(4): 328–333. DOI:10.3760/cma.j.issn.0253-9624.2016.04.009 |
| [5] | Huang KY, Liu FC, Han XK, et al. Association of bmi with total mortality and recurrent stroke among stroke patients:A meta-analysis of cohort studies[J]. Atherosclerosis, 2016, 253: 94–101. DOI:10.1016/j.atherosclerosis.2016.08.042 |
| [6] | Zaccardi F, Dhalwani NN, Papamargaritis D, et al. Nonlinear association of bmi with all-cause and cardiovascular mortality in type 2 diabetes mellitus:A systematic review and meta-analysis of 414587 participants in prospective studies[J]. Diabetologia, 2017, 60(2): 240–248. DOI:10.1007/s00125-016-4162-6 |
| [7] | Lainscak M, von Haehling S, Doehner W, et al. The obesity paradox in chronic disease:facts and numbers[J]. J Cachexia Sarcopenia Muscle, 2012, 3(1): 1–4. DOI:10.1007/s13539-012-0059-5 |
| [8] | Doehner W, Clark A, Anker SD. The obesity paradox:weighing the benefit[J]. Eur Heart J, 2010, 31(2): 146–148. DOI:10.1093/eurheartj/ehp339 |
| [9] |
吴穷, 李慧, 任妍, 等. 体质量指数对慢性心力衰竭患者预后的影响[J]. 内科理论与实践, 2016, 11(3): 176–179.
Wu Q, Li H, Ren Y, et al. Influence of body mass index on prognosis of patients with chronic heart failure[J]. J Int Med Concepts Pract, 2016, 11(3): 176–179. DOI:10.16138/j.1673-6087.2016.03.010 |
| [10] | Jayedi A, Shab-Bidar S. Nonlinear dose-response association between body mass index and risk of all-cause and cardiovascular mortality in patients with hypertension:A meta-analysis[J]. Obes Res Clin Pract, 2018, 12(1): 16–28. DOI:10.1016/j.orcp.2018.01.002 |
| [11] |
张金霞, 龚志华, 冯颖青, 等. 老年男性高血压患者体质指数对心血管事件的影响[J]. 中华心血管病杂志, 2015, 43(3): 239–243.
Zhang JX, Gong ZH, Feng YQ, et al. Association between body mass index and cardiovascular events in male elderly hypertensive patients[J]. Chin J Cardiol, 2015, 43(3): 239–243. DOI:10.3760/cma.j.issn.0253-3758.2015.03.011 |
| [12] | Wang JB, Gu MJ, Shen P, et al. Body mass index and mortality:A 10-year prospective study in China[J]. Sci Rep, 2016, 6: 31609. DOI:10.1038/srep31609 |
| [13] | Carmienke S, Freitag MH, Pischon T, et al. General and abdominal obesity parameters and their combination in relation to mortality:a systematic review and meta-regression analysis[J]. Euro J Clin Nutr, 2013, 67(6): 573–585. DOI:10.1038/ejcn.2013.61 |
| [14] | Zhao Y, Zhang M, Luo X, et al. Association of 6-year waist circumference gain and incident hypertension. Heart[J]. Heart, 2017, 103(17): 1347–1352. DOI:10.1136/heartjnl-2016-310760 |
| [15] | Zhang M, Zhao Y, Sun HH, et al. Effect of dynamic change in body mass index on the risk of hypertension:Results from the rural Chinese cohort study[J]. Int J Cardiol, 2017, 238: 117–122. DOI:10.1016/j.ijcard.2017.03.025 |
| [16] |
韩成义, 罗新萍, 张明, 等. 静息心率与代谢综合征关系的队列研究[J]. 中华流行病学杂志, 2016, 37(12): 1653–1657.
Han CY, Luo XP, Zhang M, et al. Association between resting heart rate and metabolic syndrome:a cohort study[J]. Chin J Epidemiol, 2016, 37(12): 1653–1657. DOI:10.3760/cma.j.issn.0254-6450.2016.12.019 |
| [17] |
周俊梅, 罗新萍, 王书, 等. 河南省农村地区居民血脂异常患病率及其危险因素调查[J]. 中华预防医学杂志, 2016, 50(9): 799–805.
Zhou JM, Luo XP, Wang S, et al. Prevalence and risk factors of dyslipidemia in a rural population of Henan Province, China[J]. Chin J of Prevet Med, 2016, 50(9): 799–805. DOI:10.3760/cma.j.issn.0253-9624.2016.09.010 |
| [18] |
中国肥胖问题工作组数据汇总分析协作组. 三我国成人体重指数和腰围对相关疾病危险因素异常的预测价值:适宜体质指数和腰围切点的研究[J]. 中华流行病学杂志, 2002, 23(1): 5–10.
Working Group for Chinese Obesity Database. Predictive values of body mass index and waist circumference to risk factors of related diseases in Chinese adult population[J]. Chin J Epidemiol, 2002, 23(1): 5–10. DOI:10.3760/j.issn:0254-6450.2002.01.003 |
| [19] |
中国高血压防治指南修订委员会. 中国高血压防治指南(2010)[J]. 中华高血压杂志, 2011, 19(8): 701–743.
Revision Committee of China's Guidelines for the Prevention and Treatment of Hypertension. 2010 Chinese guidelines for the management of hypertension[J]. Chin J Hepertension, 2011, 19(8): 701–743. DOI:10.16439/j.cnki.1673-7245.2011.08.009 |
| [20] | The Global BMI Mortality Collaboration. Body-mass index and all-cause mortality:individual participant-data meta-analysis of 239 prospective studies in four continents[J]. Lancet, 2016, 388(10046): 776–786. DOI:10.1016/S0140-6736(16)30175-1 |
| [21] | Xu WX, Shubina M, Goldberg SI, et al. Body mass index and all-cause mortality in patients with hypertension[J]. Obesity, 2015, 23(8): 1712–1720. DOI:10.1002/oby.21129 |
| [22] | Li KB, Yao CH, Yang XC, et al. Body mass index and the risk of cardiovascular and all-cause mortality among patients with hypertension:A population-based prospective cohort study among adults in Beijing, China[J]. J Epidemiol, 2016, 26(12): 654–660. DOI:10.2188/jea.JE20150323 |
| [23] | Wang Y, Wang YJ, Qain YS, et al. Association of body mass index with cause specific deaths in Chinese elderly hypertensive patients:Minhang community study[J]. PLoS One, 2013, 8(8): e71223. DOI:10.1371/journal.pone.0071223 |
| [24] | Chung WS, Ho FM, Cheng NC, et al. Bmi and all-cause mortality among middle-aged and older adults in Taiwan:A population-based cohort study[J]. Public Health Nutrit, 2015, 18(10): 1839–1846. DOI:10.1017/S136898001400281X |
| [25] | Flegal KM, Kit BK, Orpana H, et al. Association of all-cause mortality with overweight and obesity using standard body mass index categories:a systematic review and meta-analysis[J]. JAMA, 2013, 309(1): 71–82. DOI:10.1001/jama.2012.113905 |
| [26] | Wang JB, Gu MJ, Shen P, et al. Body mass index and mortality:A 10-year prospective study in China[J]. Sci Rep, 2016, 6: 31609. DOI:10.1038/srep31609 |
| [27] | Carslake D, Davey Smith G, Gunnell D, et al. Confounding by ill health in the observed association between BMI and mortality:evidence from the HUNT Study using offspring BMI as an instrument[J]. Int J Epidemiol, 2017. DOI:10.1093/ije/dyx246 |
| [28] | Banack HR, Stokes A. The 'obesity paradox' may not be a paradox at all[J]. Int J Obes (Lond), 2017, 41(8): 1162–1163. DOI:10.1038/ijo.2017.99 |
| [29] | Peeters A. Journals should no longer accept 'obesity paradox' articles[J]. Int J Obes (Lond), 2018, 42(3): 584–585. DOI:10.1038/ijo.2017.259 |
| [30] | Banack HR, Kaufman JS. The obesity paradox:understanding the effect of obesity on mortality among individuals with cardiovascular disease[J]. Prev Med, 2014, 62: 96–102. DOI:10.1016/j.ypmed.2014.02.003 |
| [31] | Cole SR, Platt RW, Schisterman EF, et al. Illustrating bias due to conditioning on a collider[J]. Int J Epidemiol, 2010, 39(2): 417–420. DOI:10.1093/ije/dyp334 |
| [32] | Antonopoulos AS, Oikonomou EK, Antoniades C, et al. From the BMI paradox to the obesity paradox:the obesity-mortality association in coronary heart disease[J]. Obes Rev, 2016, 17(10): 989–1000. DOI:10.1111/obr.12440 |
| [33] | Tobias DK, Hu FB. Does being overweight really reduce mortality?[J]. Obesity, 2013, 21(9): 1746–1749. DOI:10.1002/oby.20602 |
| [34] | Lechi A. The obesity paradox:is it really a paradox? Hypertension[J]. Eat Weight Disord Stud Anorexia, Bulimia Obesity, 2017, 22(1): 43–48. DOI:10.1007/s40519-016-0330-4 |
| [35] | Lavie CJ, de Schutter A, Milani RV. Healthy obese versus unhealthy lean:the obesity paradox[J]. Nat Rev Endocrinol, 2015, 11(1): 55–62. DOI:10.1038/nrendo.2014.165 |
| [36] | Messerli FH, Sundgaard-Riise K, Reisin E, et al. Disparate cardiovascular effects of obesity and arterial hypertension[J]. Am J Med, 1984, 76(5): 808–812. |
| [37] | Messerli FH. Cardiovascular adaptations to obesity and arterial hypertension:detrimental or beneficial?[J]. Int J Cardiol, 1983, 3(1): 94–97. DOI:10.1016/0167-5273(83)90069-4 |
| [38] | Esler M, Lambert G, Schlaich M, et al. Obesity paradox in hypertension:is this because sympathetic activation in obesity-hypertension takes a benign form?[J]. Hypertension, 2018, 71(1): 22–33. DOI:10.1161/HYPERTENSIONAHA.117.09790 |
 2018, Vol. 39
2018, Vol. 39