文章信息
- 栾桂杰, 殷鹏, 王黎君, 周脉耕.
- Luan Guijie, Yin Peng, Wang Lijun, Zhou Maigeng.
- 我国6城市高温对糖尿病死亡影响的观察性研究
- An observational study of high air temperature on diabetes mortality in six cities in China
- 中华流行病学杂志, 2018, 39(5): 646-650
- Chinese Journal of Epidemiology, 2018, 39(5): 646-650
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2018.05.020
-
文章历史
收稿日期: 2017-09-26
2. 100050 北京, 中国疾病预防控制中心慢性非传染性疾病预防控制中心生命登记与死因监测室;
3. 100050 北京, 中国疾病预防控制中心慢性非传染性疾病预防控制中心
2. Division of Vital Statistics and Death Surveillance, National Center for Chronic and Non-communicable Disease Prevention and Control, Chinese Center for Disease Control and Prevention, Beijing 100050, China;
3. National Center for Chronic and Non-communicable Disease Prevention and Control, Chinese Center for Disease Control and Prevention, Beijing 100050, China
气候变化可导致极端温度事件的频率和强度增加。气温对人群死亡的影响已有大量研究报道,尤其是心血管疾病和呼吸系统疾病[1-4]。但缺乏异常气温对糖尿病死亡影响的研究。有研究发现[5],高温可以影响葡萄糖耐量和糖尿病患者对胰岛素吸收,最终导致体温调节性出血异常,进而危及生命。为此利用我国6个城市的糖尿病死亡数据和气象数据,采用分布滞后非线性模型(distributed lag nonlinear model,DLNM),评估高温对糖尿病每日死亡的影响。
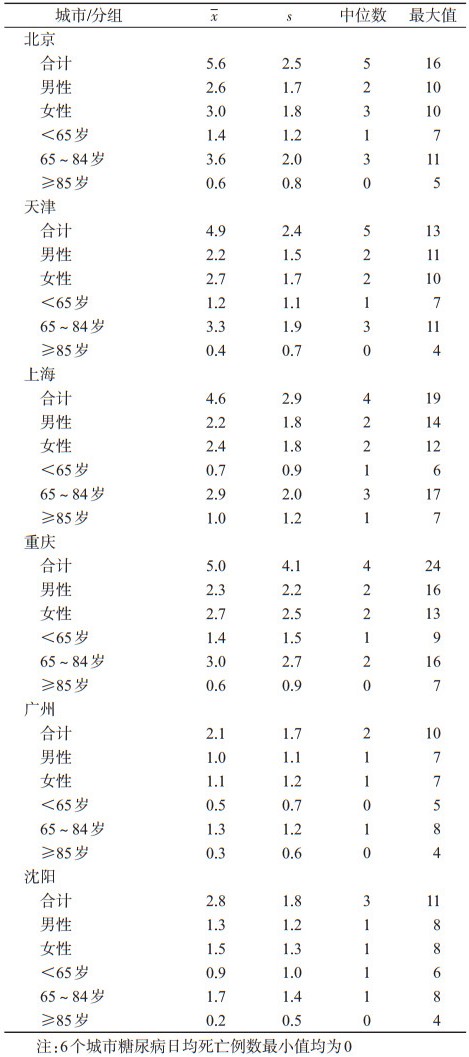
资料与方法1.资料来源:北京、天津、上海、重庆、广州、沈阳6个城市2008-2013年每日糖尿病死亡数据源自中国CDC死因监测系统[6],按照国际死因分类标准(ICD-10),糖尿病死亡编码为E10~14。为比较不同人群间的影响程度,将死亡数据按照性别(男、女)和年龄(<65、65~84、≥85岁)分组。同期6个城市的气象数据来源于中国气象科学数据共享网,包括日平均气温、相对湿度等。
2.分析方法:根据相关文献[7-8]将高温定义为日平均气温高于城市整体日平均气温的第95百分位数(P95)的天数。分析中不仅考虑了气温与健康结局之间的非线性关系,且充分考虑到滞后效应、累积效应等,故模型分析采用目前广泛应用的DLNM[9-11],即将日均气温以交叉基的形式纳入模型,同时控制湿度、长期趋势、星期几效应等混杂因素的影响,公式为
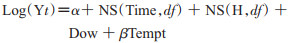
式中Yt是第t天的糖尿病死亡人数;α是常数项;NS是三次样条函数;df是自由度;Time是表示长期趋势和季节影响的时间变量;H是相对湿度;Tempt是日平均温度的交叉矩阵(cross basis);Dow是星期几效应;β为Tempt的系数。依据赤池信息准则(Akaike information criterion),值越小模型拟合度越好,最终气温和滞后时间的df值为4,相对湿度df值为3,时间变量df值为7/年,最长滞后时间为14 d。
3.统计学分析:运用R3.3.1软件的“dlnm”程序进行模型的构建,并通过改变模型的最长滞后天数(21、28)、长期趋势的自由度(6/年、8/年)以及相对湿度的自由度(4、6)等进行敏感性分析,P<0.05为差异有统计学意义。
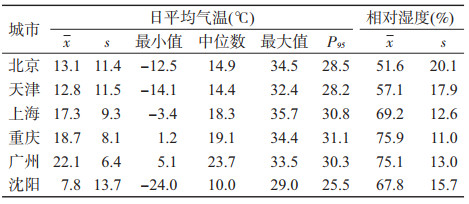
结果1.基本情况:2008-2013年北京、天津、上海、重庆、广州、沈阳市糖尿病日均死亡分别为5.6、4.9、4.6、5.0、2.1和2.8例,女性死亡例数略高于男性,65~84岁年龄组死亡人数最多,≥85岁组死亡最少(表 1)。日平均温度均值最高的为广州市(22.1 ℃),最低的为沈阳市(7.8 ℃),两者相差14.3 ℃;沈阳市高温界值(P95)最低,为25.5 ℃,重庆市则最高,为31.1 ℃(表 2)。
2.高温对糖尿病死亡的影响:
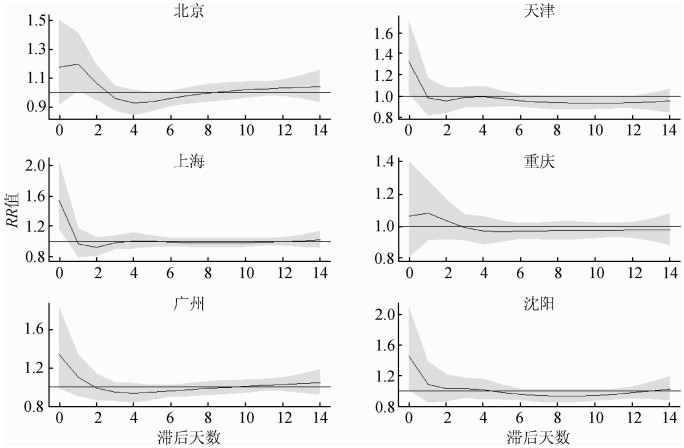
(1)高温对总体死亡的影响:高温对北京、天津、上海、重庆、广州、沈阳市糖尿病死亡影响的累积相对危险度(RR)的最大值分别为1.37(滞后2 d)、1.32(滞后0 d)、1.40(滞后0 d)、1.26(滞后2 d)、1.48(滞后2 d)和1.67(滞后3 d)。在北京和重庆市,高温发生的当天(滞后0 d)就会对糖尿病的死亡造成影响,而天津、上海、广州和沈阳市,在高温发生的第2天(滞后1 d)才开始出现对糖尿病死亡的影响。高温对糖尿病死亡的影响约持续4 d,最长不会超过1周。随着滞后天数的增加,RR值呈现降低趋势(图 1)。
|
| 注:灰色区域代表 95%CI 图 1 我国6个城市高温不同滞后天数对糖尿病死亡影响的相对危险度(RR) |
(2)高温对不同性别、年龄组死亡的影响:高温对糖尿病死亡影响未观察到性别差异。重庆和广州市高温对男性的影响高于女性,而北京、天津、上海和沈阳市则对女性的影响高于男性。在天津、广州和沈阳市,高温对男女性糖尿病死亡的影响均有统计学意义,只是在滞后天数和影响天数上存在差异。在北京和上海市,高温对女性糖尿病死亡的影响存在统计学意义,而重庆市的高温只对男性糖尿病死亡的影响有统计学意义(表 3)。
高温主要影响65~84岁年龄组。北京市高温对<65岁年龄组死亡影响有统计学意义,而天津、上海、广州、沈阳市,高温对糖尿病65~84岁年龄组死亡的影响有统计学意义,广州和沈阳市高温对糖尿病≥85岁年龄组死亡的影响存在统计学意义,而且主要是高温发生的当天和滞后1 d,且RR值明显高于其他年龄组(表 3)。
3.模型敏感性分析:6个城市分布滞后非线性模型的残差在0上下对称分布,而且通过改变最长滞后时间、长期趋势以及相对湿度的自由度(4、6)等参数发现,模型拟合结果无大的波动(图 2),说明整体模型稳定。
|
| 图 2 我国6个城市高温对糖尿病死亡影响的滞后非线性模型拟合结果的残差分析 |
本文分析表明,我国6个城市高温与糖尿病死亡之间存在显著关联。国外相关研究已发现高温对糖尿病患者健康和死亡的影响。Basu等[12]在美国的研究发现外界气温每升高10华氏度,糖尿病急/门诊风险增加4.3%。Schwartz[13]在2005年对约16万>65岁的死亡案例回顾性调查发现,在高温天气下糖尿病死亡风险为1.17,与本文高温对糖尿病死亡的影响主要为65~84岁组的结果一致。Medina-Ramón等[14]对美国50多个城市近800万死亡数据分析,高温对糖尿病死亡影响的比值比为1.035(其高温定义为日均气温高于P99的天数)。本文结果显示沈阳市累积相对危险度明显高于其他5个城市,这可能与平均气温有关(沈阳市日均气温值<10 ℃,明显低于另5个城市),而日均气温较高地区的人群对高温的适应性更好[15]。北京和天津市平均温度和糖尿病死亡基本相同,高温对总体和不同性别糖尿病死亡的影响也基本相同,但北京市高温主要影响<65岁组,而在天津市则为65~84岁组,说明高温对糖尿病死亡的影响在不同城市存在差异,可能与人群年龄分布的构成不同和环境因素(如湿度等)的作用有关。高温的影响是急性和短期的,随着滞后天数的增加,高温对糖尿病死亡影响的相对危险度下降,在高温发生的当天或者滞后1 d产生影响,而累积影响的时间主要集中于4 d,与先前有关高温对死亡影响的滞后研究结果相吻合[16-17]。
高温主要影响65~84岁组人群,而该年龄组也是糖尿病死亡的主要构成人群,占整个糖尿病死亡60%以上,此外也不应忽视对≥85岁组人群的关注,因为在广州和沈阳市发现高温对其影响有统计学意义,且影响程度明显更高,可能是广州市平均气温、最高气温均高,对死亡的影响也更为明显,而沈阳市的平均温度较低,人群对高温更敏感,耐受性更差,尤其是≥85岁组老年人。
本文存在局限性。如模型中未考虑空气污染混杂因素的影响,空气污染与气温之间可能存在一定的交互作用[18-20](但也有研究认为空气污染不会对气温影响的研究产生大的混杂偏倚[21]);此外气象因素资料来源于监测站的数据,而非个人暴露量的测量值,所以可能造成暴露测量误差。
综上所述,高温天气对糖尿病患者的健康构成重大威胁,在高温发生和滞后几天的时间内,糖尿病死亡风险明显增加。
利益冲突: 无
| [1] | Braga AL, Zanobetti A, Schwartz J. The effect of weather on respiratory and cardiovascular deaths in 12 U. S. cities[J]. Environ Health Perspect, 2002, 110(9): 859-863. DOI: 10.1289/ehp.02110859. |
| [2] | Barnett AG, Hajat S, Gasparrini A, et al. Cold and heat waves in the United States[J]. Environ Res, 2012, 112: 218–224. DOI:10.1016/j.envres.2011.12.010 |
| [3] |
张金良, 刘玲, 柴发合. 热浪与居民急性心肌梗死死亡关系的病例交叉研究[J]. 中华流行病学杂志, 2012, 33(7): 710–716.
Zhang JL, Liu L, Chai FH. A case-crossover study on the association between heat waves and daily deaths caused by acute myocardial infarction[J]. Chin J Epidemiol, 2012, 33(7): 710–716. DOI:10.3760/cma.j.issn.0254-6450.2012.07.015 |
| [4] |
栾桂杰, 李湉湉, 殷鹏, 等. 2010年北京市高温热浪对居民死亡的影响[J]. 环境卫生学杂志, 2015, 5(6): 525–529.
Luan GJ, Li TT, Yin P, et al. Heat Wave Impact on Mortality in Beijing in 2010[J]. J Environ Hyg, 2015, 5(6): 525–529. DOI:10.13421/cnki.hjwsxzz.2015.06.008 |
| [5] | Forst T, Caduff A, Talary M, et al. Impact of environmental temperature on skin thickness and microvascular blood flow in subjects with and without diabetes[J]. Diabetes Technol Ther, 2006, 8(1): 94–101. DOI:10.1089/dia.2006.8.94 |
| [6] | Liu SW, Wu XL, Lopez AD, et al. An integrated national mortality surveillance system for death registration and mortality surveillance, China[J]. Bull World Health Organ, 2016, 94(1): 46–57. DOI:10.2471/BLT.15.153148 |
| [7] | Yang J, Yin P, Zhou MG, et al. Cardiovascular mortality risk attributable to ambient temperature in China[J]. Heart, 2015, 101(24): 1966–1972. DOI:10.1136/heartjnl-2015-308062 |
| [8] | Gasparrini A, Guo YM, Hashizume M, et al. Mortality risk attributable to high and low ambient temperature:a multicountry observational study[J]. Lancet, 2015, 386(9991): 369–375. DOI:10.1016/S0140-6736(14)62114-0 |
| [9] | Gasparrini A, Armstrong B, Kenward MG. Distributed lag non-linear models[J]. Stat Med, 2010, 29(21): 2224–2234. DOI:10.1002/sim.3940 |
| [10] | Wellenius GA, Eliot MN, Bush KF, et al. Heat-related morbidity and mortality in New England:evidence for local policy[J]. Environ Res, 2017, 156: 845–853. DOI:10.1016/j.envres.2017.02.005 |
| [11] |
张云权, 宇传华, 鲍俊哲. 平均气温、寒潮和热浪对湖北省居民脑卒中死亡的影响[J]. 中华流行病学杂志, 2017, 38(4): 508–513.
Zhang YQ, Yu CH, Bao JZ. Impact of daily mean temperature, cold spells, and heat waves on stroke mortality a multivariable Meta-analysis from 12 counties of Hubei province, China[J]. Chin J Epidemiol, 2017, 38(4): 508–513. DOI:10.3760/cma.j.issn.0254-6450.2017.04.019 |
| [12] | Basu R, Pearson D, Malig B, et al. The effect of high ambient temperature on emergency room visits[J]. Epidemiology, 2012, 23(6): 813–820. DOI:10.1097/EDE.0b013e31826b7f97 |
| [13] | Schwartz J. Who is sensitive to extremes of temperature? A case-only analysis[J]. Epidemiology, 2005, 16(1): 67–72. DOI:10.1097/01.ede.0000147114.25957.71 |
| [14] | Medina-Ramón M, Zanobetti A, Cavanagh DP, et al. Extreme temperatures and mortality:assessing effect modification by personal characteristics and specific cause of death in a multi-city case-only analysis[J]. Environ Health Perspect, 2006, 114(9): 1331–1336. DOI:10.1289/ehp.9074 |
| [15] | Yu WW, Vaneckova P, Mengersen K, et al. Is the association between temperature and mortality modified by age, gender and socio-economic status?[J]. Sci Total Environ, 2010, 408(17): 3513–3518. DOI:10.1016/j.scitotenv.2010.04.058 |
| [16] | Gao HL, Lan L, Yang C, et al. The threshold temperature and lag effects on daily excess mortality in Harbin, China:a time series analysis[J]. Int J Occup Environ Med, 2017, 8(2): 85–95. DOI:10.15171/ijoem.2017.979 |
| [17] | Yu WW, Hu WB, Mengersen K, et al. Time course of temperature effects on cardiovascular mortality in Brisbane, Australia[J]. Heart, 2011, 97(13): 1089–1093. DOI:10.1136/hrt.2010.217166 |
| [18] | Cheng YX, Kan HD. Effect of the interaction between outdoor air pollution and extreme temperature on daily mortality in Shanghai, China[J]. J Epidemiol, 2012, 22(1): 28–36. DOI:10.2188/jea.JE20110049 |
| [19] | Benmarhnia T, Oulhote Y, Petit C, et al. Chronic air pollution and social deprivation as modifiers of the association between high temperature and daily mortality[J]. Environ Health, 2014, 13(1): 53. DOI:10.1186/1476-069X-13-53 |
| [20] |
栾桂杰, 殷鹏. 北京市气温与空气污染指数相关性分析[J]. 中国公共卫生, 2017, 33(1): 22–24.
Luan GJ, Yin P. Correlation between ambient temperature and air pollution index in Beijing[J]. Chin J Public Health, 2017, 33(1): 22–24. DOI:10.11847/zgggws2017-33-01-06 |
| [21] | Spickett JT, Brown HL, Rumchev K. Climate change and air quality:the potential impact on health[J]. Asia Pac J Public Health, 2011, 23(2 Suppl): S37–45. DOI:10.1177/1010539511398114 |
 2018, Vol. 39
2018, Vol. 39