文章信息
- 严双琴, 曹慧, 顾春丽, 高国朋, 倪玲玲, 陶慧慧, 邵婷, 徐叶清, 陶芳标.
- Yan Shuangqin, Cao Hui, Gu Chunli, Gao Guopeng, Ni Lingling, Tao Huihui, Shao Ting, Xu Yeqing, Tao Fangbiao.
- 母亲文化程度与学龄前儿童饮食模式对注意缺陷多动障碍症状的潜在交互作用
- Potential interaction effect on attention-deficit/hyperactivity disorder between mother's educational level and preschoolers' dietary pattern
- 中华流行病学杂志, 2018, 39(4): 464-468
- Chinese Journal of Epidemiology, 2018, 39(4): 464-468
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2018.04.015
-
文章历史
收稿日期: 2017-08-08
2. 230032 合肥, 安徽医科大学儿少卫生与妇幼保健学系 人口健康与优生安徽省重点实验室
2. Department of Maternal, Child and Adolescent Health, School of Public Health, Anhui Medical University; Anhui Provincial Key Laboratory of Population Health and Aristogenics, Hefei 230032, China
注意缺陷多动障碍(ADHD)是儿童最常见的神经发育障碍,大约5%的学龄儿童被界定为ADHD[1],并可持续至成年期。家庭环境因素对儿童ADHD发病的影响越来越受到重视。有研究显示,母亲文化程度低是儿童ADHD的危险因素[2],饮食模式作为营养促进与维护健康的关键,与儿童ADHD的关联性近年来得到关注[3]。而母亲文化程度又会影响儿童饮食模式的选择[4]。因此,母亲文化程度与儿童饮食模式对儿童ADHD症状的影响可能存在潜在的交互作用。本研究从ADHD症状学入手,探讨母亲文化程度与儿童饮食模式对ADHD症状的交互关系,为ADHD患儿干预提供理论依据。
对象与方法1.研究对象:马鞍山市区登记注册的共93所幼儿园,其中2所未获得支持,调查对象为91所幼儿园的3~6岁儿童的父母或主要带养人,共16 439名。
2.研究方法:2014年开展调查,问卷由幼儿园班级老师发给儿童家长,由主要带养人在家填写后收回。
(1)社会人口统计学特征调查:采用自行设计的《学龄前儿童健康与行为记录表》调查儿童父母文化程度、父母生育年龄、家庭结构、儿童性别、年龄、3岁前主要带养人,户外活动时间、每日看电视时间、被动吸烟情况等。
(2)学龄前儿童ADHD症状调查:采用Conners简明症状问卷进行评估,其对ADHD诊断的敏感性、特异性和准确性为76.0%、92.2%和82.1%[5]。Conners简明症状问卷共有10个条目,按活动程度划分4个等级:没有计0分、稍有计1分、较多计2分、很多计3分,总分≥15分评为具有ADHD症状。
(3)食物频率问卷(FFQ):参考现有的食物频率表,根据目前学龄前儿童饮食习惯编制的食物频率问卷。食物频率表问卷由28个条目组成,每个条目设6个频率,即0次/周、1~3次/周、4~6次/周、1次/d、2次/d、≥3次/d。调查学龄前儿童过去1周内的食物摄入频率。其信度分析结果显示,Cronboch α系数为0.865。
(4)母亲文化程度分组:初中及以上为母亲文化程度偏高,初中以下为偏低。
(5)饮食模式划分:对学龄前儿童FFQ中的28个条目,采用主成分分析方法,方差最大正交旋转法进行,按照特征根>1的原则进行因素提取,因子载荷绝对值<0.3项目被排除在外,最终将儿童饮食模式归纳为加工型、饮料型、健康型、素食型、零食型,累积贡献率为48.02%。具体方法和结果见参考文献[6]。根据因子得分,将饮食模式类型进行二分类,≥P50为得分偏高组,<P50为得分偏低组。因子得分越高可能越倾向于这种饮食模式。
3.质量控制:课题组调查员经过统一培训,问卷由家长填写交给幼儿园老师后,班级老师负责第一轮审核,发现空漏项和逻辑错误,交由家长现场校正,经过第一轮校正后的问卷交给调查员进行二轮审核,发现问题通过电话核实,或交由家长返回纠正。
4.统计学分析:采用EpiData 3.1软件进行数据录入、SPSS 13.0软件进行数据分析。饮食模式采用因子分析的主成分分析方法。单因素分析采用χ2检验,多因素分析及相乘交互作用采用非条件logistic回归分析。相加交互作用采用Andersson等[7]编制的Excel软件分析,相加交互超额相对危险度RERI=RR11-RR10-RR01+1,RERI的绝对值越大,因素间的交互作用越强,95%CI包括0,无交互作用。交互作用归因比例API=(RR11-RR10-RR01+1)/RR11,API绝对值越大,则因素间的交互作用越强,95%CI包括0,无交互作用。效应指数SI=R11-1/(R10-1)+(R01-1),SI>1,说明A、B两因素间具有正相加交互作用,两因素同时存在时效应增强;95%CI包括1,无交互作用。
结果1.一般情况:共调查16 439名3~6岁儿童的父母或主要带养人,共收到有效问卷15 291份,调查应答率为93.02%。15 291名儿童中,男童8 218人(53.7%);3岁组3 396人(22.2%),4岁组4 525人(29.6%),5岁组4 442人(29.0%),6岁组2 928人(19.1%);城镇户口9 434人(61.7%);独生子女11 402人(74.6%);父亲文化程度初中及以下5 253人(34.4%);母亲文化程度初中及以下6 485人(42.4%)。
2.学龄前儿童饮食模式:主成分分析共提取5个公因子,根据因子的饮食条目所承载的共同属性进行命名,以油炸素食、油炸米面、油炸肉类、烟熏食品、腌制食品、西方快餐等不健康加工食品为主要饮食结构的命名为“加工型”饮食模式;以果蔬汁饮料、乳饮料、碳酸饮料、酸奶等饮料为主要饮食结构的命名为“饮料型”饮食模式;以大米及制品、红肉、禽肉、蛋、鱼虾等水产品、水果、深色蔬菜为主要饮食结构的,命名为“健康型”饮食模式;以粗粮、小麦面及其制品、豆类及其制品、深色蔬菜、其他蔬菜、鲜榨果蔬汁等素食为主要饮食结构的命名为“素食型”饮食模式;而以糖类、巧克力及制品、饼干、膨化食品、奶制品等零食为主要饮食结构的归类为“零食型”饮食模式。其因子贡献率分别为24.78%、9.95%、5.21%、4.36%、3.72%。
3.学龄前儿童人口学特征与ADHD症状的关系:单因素分析显示,儿童性别、户口、年龄、儿童被动吸烟、父母文化程度、父母生育年龄、3岁前主要带养人、每日看电视时间(P<0.001),家庭结构、户外活动时间,以及加工型饮食模式、零食型饮食模式、素食型饮食模式等因素与学龄前儿童ADHD症状发生有关,差异有统计学意义(P<0.05);是否独生子女、家庭经济收入、饮料型饮食模式、健康型饮食模式与学龄前儿童ADHD症状发生无关(P>0.05)。
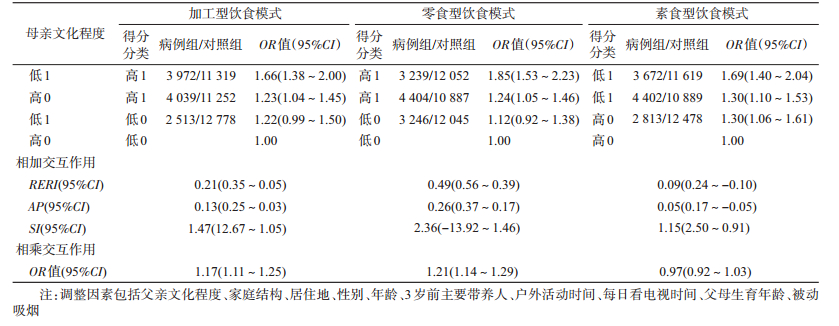
4.母亲文化程度和儿童饮食模式与学龄前儿童ADHD症状的关系:调整父亲文化程度、家庭结构、户籍、性别、年龄、3岁前主要带养人、户外活动时间、每日看电视时间、父母生育年龄、被动吸烟等因素,非条件logistic回归分析结果显示,母亲文化程度偏低、加工型饮食模式得分偏高、零食型饮食模式得分偏高均增加学龄前儿童ADHD症状的发生风险,素食型饮食模式得分偏高降低学龄前儿童ADHD症状的发生风险。见表 1。
5.母亲文化程度与学龄前儿童饮食模式对ADHD症状的交互作用:母亲文化程度与学龄前儿童加工型饮食模式对ADHD症状发生存在相加交互作用和相乘交互作用,即母亲文化程度低与儿童加工型饮食模式同时存在时,学龄前儿童ADHD症状的发生风险增加(相加交互作用),母亲文化程度低时,加工型饮食模式得分偏高的学龄前儿童发生ADHD症状的风险增加(相乘交互作用);母亲文化程度低时,零食型饮食模式得分偏高的学龄前儿童发生ADHD症状的风险增加(相乘交互作用),母亲文化程度与零食型饮食模式对ADHD症状未发现相加交互作用;母亲文化程度与素食型饮食模式对ADHD症状不存在相加、相乘交互作用。见表 2。
本研究结果显示,母亲文化程度低是学龄前儿童ADHD症状的首要危险因素,这与一些研究报道一致。洪峰峰等[8]的研究显示,母亲文化程度为小学或文盲的,其子女ADHD检出的危险性分别是母亲文化程度为大学的子女的5.6或9.0倍;还有研究显示,母亲文化程度低是儿童ADHD最强的预测因素和最大的风险因素[9-10]。母亲文化程度低所营造的家庭氛围和对儿童的教养方式不同,从而影响儿童ADHD的发生[11]。
饮食模式与儿童行为的关联已引起研究者的关注,成为健康包括行为问题研究热点之一。来自雷恩的出生队列研究显示[12],西方高蛋白高热量饮食模式与ADHD密切相关,但健康型饮食模式与ADHD无统计学关联。本研究结果显示,加工型饮食模式和零食型饮食模式与ADHD症状呈现正向关联,而素食型饮食模式对ADHD症状具有保护作用。本研究界定的加工型饮食模式是以油炸食物、腌渍和西方快餐为主的饮食模式,与西方高蛋白高热量饮食模式有交集之处。另有研究显示,甜食和快餐饮食模式与ADHD症状相关联[13],传统的健康饮食模式与ADHD症状检出率低相关,快餐模式与ADHD症状呈正性相关[3],这些研究都佐证了本研究结果显示的加工型饮食模式增加学龄前儿童ADHD症状检出率。
母亲文化程度可能影响家庭的饮食模式的选择,文化程度越高,与良好的饮食选择呈积极的正相关[14];反之,母亲文化程度低,导致不健康的食物选择,可能对健康有害[15]。本研究结果显示,母亲文化程度低与学龄前儿童加工型饮食模式得分偏高对学龄前儿童ADHD症状存在相加交互作用,两因素同时存在时学龄前儿童ADHD症状检出风险是两者单独存在时风险之和的1.47倍(SI),其中ADHD症状有13%(AP)可归因于母亲文化程度低与学龄前儿童加工型饮食模式得分偏高的交互作用。同时,母亲文化程度低与学龄前儿童加工型饮食模式存在相乘交互作用。提示母亲文化程度低时,学龄前儿童加工型饮食模式得分偏高,ADHD症状检出的风险增加。
母亲文化程度低与零食型饮食模式得分偏高不存在相加交互作用,但存在相乘交互作用,提示母亲文化程度低时,学龄前儿童零食型饮食模式得分偏高,发生ADHD症状的风险增加。但母亲文化程度低与健康型饮食模式得分偏低不存在相加交互作用和相乘交互作用。
综上所述,母亲文化程度低是儿童ADHD症状的危险因素,并与加工型饮食模式存在相加、相乘交互作用,与零食型饮食模式存在相加交互作用。因此,对母亲文化程度低的ADHD症状儿童,要综合考虑儿童的饮食模式因素,提高干预的有效性。在儿童保健工作中,要重点关注母亲文化程度低的儿童家庭养育环境,特别是儿童膳食的评估干预,及时纠正不良饮食模式,促进儿童全面健康发展。
本研究存在局限性。采用横断面研究设计,研究对象是未经确诊的ADHD症状儿童。
利益冲突: 无
| [1] |
童连, 史慧静, 臧嘉捷. 中国儿童ADHD流行状况Meta分析[J]. 中国公共卫生, 2013, 29(9): 1279–1282.
Tong L, Shi HJ, Zang JJ. Prevalence of ADHD in children of China:a systematic review and Meta analysis[J]. Chin J Public Health, 2013, 29(9): 1279–1282. DOI:10.11847/zgggws2013-29-09-10 |
| [2] |
张亚峰, 孙桂香. 儿童注意缺陷多动障碍家庭危险因素的Meta分析[J]. 中国当代儿科杂志, 2015, 17(7): 721–725.
Zhang YF, Sun GX. A Meta analysis of family risk factors for attention deficit hyperactivity disorder[J]. Chin J Contemp Pediatr, 2015, 17(7): 721–725. DOI:10.7499/j.issn.1008-8830.2015.07.016 |
| [3] | Woo HD, Kim DW, Hong YS, et al. Dietary patterns in children with attention deficit/hyperac-tivity disorder (ADHD)[J]. Nutrients, 2014, 6(4): 1539–1553. DOI:10.3390/nu6041539 |
| [4] | Villa JKD, Santos TSS, Ribeiro AQ, et al. Dietary patterns of children and socioeconomical, behavioral and maternal determinants[J]. Rev Paul Pediatr, 2015, 33(3): 303–310. DOI:10.1016/j.rpped.2015.05.001 |
| [5] |
欧萍, 陈曦, 钱沁芳. Conners'简明症状问卷在儿童注意缺陷多动障碍诊断中的价值[J]. 中国儿童保健杂志, 2001, 9(3): 201.
Ou P, Chen X, Qian QF. The value of Conners Abbreviated Symptoms Questionnaire in the diagnosis of attention deficit hyperactivity disorder in children[J]. Chin J Child Health Care, 2001, 9(3): 201. DOI:10.3969/j.issn.1008-6579.2001.03.028 |
| [6] |
严双琴, 曹慧, 顾春丽, 等. 学龄前儿童饮食模式及父母文化程度影响的研究[J]. 中华流行病学杂志, 2017, 38(8): 1060–1063.
Yan SQ, Cao H, Gu CL, et al. Dietary patterns among preschoolers and its association with education level of the parents[J]. Chin J Epidemiol, 2017, 38(8): 1060–1063. DOI:10.3760/cma.j.issn.0254-6450.2017.08.012 |
| [7] | Andersson T, Alfredsson L, Källberg H, et al. Calculating measures of biological interaction[J]. Eur J Epidemiol, 2005, 20(7): 575–579. DOI:10.1007/s10654-005-7835-x |
| [8] |
洪峰峰, 黄柏青, 王丽绵. 儿童注意缺陷多动障碍与其父母的文化职业[J]. 现代康复, 2001, 5(9): 32–33.
Hong FF, Huang BQ, Wang LM. The pupil's ADHD morbidity rate and their parents[J]. Modern Rehabilit, 2001, 5(9): 32–33. |
| [9] | Claycomb CD, Ryan JJ, Miller LJ, et al. Relationships among attention deficit hyperactivity disorder, induced labor, andselected physiological and demographic variables[J]. J Clin Psychol, 2004, 60(6): 689–693. DOI:10.1002/jclp.10238 |
| [10] | St Sauver JL, Barbaresi WJ, Katusic SK, et al. Early life risk factors for attention-defict/hyper-activity disorder:a population-based cohort study[J]. Mayo Clin Proc, 2004, 79(9): 1124–1131. DOI:10.1016/S0025-6196(11)62594-9 |
| [11] |
刘翔平, 刘雪梅, 齐建芳. 注意力缺损多动障碍的影响因素研究[J]. 心理发展与教育, 1999, 15(1): 13–17.
Liu XP, Liu XM, Qi JF. Study of the influence factors of attention deficit hyperactivity disorder[J]. Psychol Dev Edu, 1999, 15(1): 13–17. |
| [12] | Howard AL, Robinson M, Smith GJ, et al. ADHD is associated with a "Western" dietary pat-tern in adolescents[J]. J Atten Disord, 2011, 15(5): 403–411. DOI:10.1177/1087054710365990 |
| [13] | Azadbakht L, Esmaillzadeh A. Dietary patterns and attention deficit hyperactivity disorder among Iranian children[J]. Nutrition, 2012, 28(3): 242–249. DOI:10.1016/j.nut.2011.05.018 |
| [14] | Murakami K, Miyake Y, Sasaki S, et al. Education, but not occupation or household income, is positively related to favorable dietary intake patterns in pregnant Japanese women:the Osaka Maternal and Child Health Study[J]. Nutr Res, 2009, 29(3): 164–172. DOI:10.1016/j.nutres.2009.02.002 |
| [15] | Cribb VL, Jones LR, Rogers IS, et al. Is maternal education level associated with diet in 10-year-old children?[J]. Public Health Nutr, 2011, 14(11): 2037–2048. DOI:10.1017/S136898001100036X |
 2018, Vol. 39
2018, Vol. 39