文章信息
- 曹阳, 韩营营, 刘凤凤, 廖巧红, 李杰, 刁保卫, 樊粉霞, 阚飙, 闫梅英.
- Cao Yang, Han Yingying, Liu Fengfeng, Liao Qiaohong, Li Jie, Diao Baowei, Fan Fenxia, Kan Biao, Yan Meiying.
- 2009-2013年全国伤寒/副伤寒流行特征及分子分型分析
- Epidemiological characteristics and molecular typing of typhoid and paratyphoid in China, 2009-2013
- 中华流行病学杂志, 2018, 39(3): 337-341
- Chinese Journal of Epidemiology, 2018, 39(3): 337-341
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2018.03.017
-
文章历史
收稿日期: 2017-05-24
2. 102206 北京, 中国疾病预防控制中心传染病预防控制处
2. Department of Infectious Disease Control, Chinese Center for Disease Control and Prevention, Beijing 102206, China
伤寒和副伤寒仍然是重要的公共卫生问题,尤其在中南亚及东南亚卫生条件及食物饮用水安全不佳的地区,是导致人群疾病和死亡的重要原因[1]。伤寒及甲型副伤寒临床症状相似[2],但两者流行病学、地理分布及对抗生素的耐药情况不完全相同[3]。自1990年后,我国伤寒和副伤寒发病率有所下降,但甲型副伤寒在一些省份迅速流行,并在全国流行地区逐渐扩大,甚至超过伤寒成为优势菌感染[4]。本研究分析2009-2013年全国伤寒/副伤寒流行特征及分子分型特征,为伤寒/副伤寒的预防控制、监测策略制定及调整提供参考依据。
资料与方法1.资料来源:疫情资料、人口资料均来源于2009-2013年中国CDC传染病报告信息管理系统及中国重点传染病和病媒生物监测报告。全国伤寒/副伤寒监测点分布于贵州省、云南省、广西壮族自治区(广西)、浙江省、江苏省、新疆维吾尔自治区(新疆)和湖南省7个省份,各省以县(区)为单位,分别选择1~2个疫情高发县(区)为监测点。7个省份共13个监测点纳入监测系统。
2.流行特征分析:采用描述性流行病学方法对2009-2013年全国伤寒/副伤寒的流行状况以及伤寒/副伤寒突发公共卫生事件进行分析。
3.病原学特征分析:13个监测点的伤寒/副伤寒病例采用:①病原分离培养与血清学检测:监测点对伤寒/副伤寒病例(含临床诊断病例和疑似病例)血样和粪标本进行分离培养,并进行血清学检测。②药物敏感性试验:均采用纸片扩散法(Kirby-Bauer,K-B法),选用氨苄西林、阿莫西林、头孢噻吩、头孢噻肟、庆大霉素、萘啶酸、环丙沙星、四环素、复方新诺明9种抗生素检测菌株药物敏感性,药敏纸片选用英国Oxoid公司产品。试验操作及判定标准严格按照美国临床和实验室标准委员会(Clinical and Laboratory Standards Institute,CLSI)制定的最新标准(CLSI M100-S27)进行。采用大肠埃希菌ATCC25922进行药敏试验质量控制。③PFGE:参照国际实验室分子分型网络PulseNet中沙门菌PFGE分型标准化方案进行操作。将沙门菌DNA采用XbaⅠ酶切后进行PFGE,电泳图像录入Bionumerics 5.1软件,经校准后,使用非加权配对算术平均法进行聚类分析,构建聚类树,分析菌株间的相似程度。
4.统计学分析:用Excel 2010和SPSS 17.0软件进行统计学分析。率的比较采用χ2检验,以P<0.05判断差异有统计学意义,双侧检验。
结果1.流行特征:
(1)流行概况:2009-2013年全国共报告伤寒/副伤寒病例68 911例,死亡19例。其中伤寒病例50 449例,死亡17例;副伤寒18 462例,死亡2例。年报告病例数在11.80万~16.94万之间。报告病例中伤寒平均构成比为73.24%(69.20%~75.85%),副伤寒平均构成比为26.76%(24.15%~30.80%)。5年平均发病率为1.03/10万(0.88/10万~1.28/10万)。全国伤寒/副伤寒发病率随时间变化趋势相似,均自2009年后逐年下降,但自2011年起又逐年升高,不同年份发病率差异具有统计学意义(χ2=173.495,P<0.01)。见图 1。

|
| 图 1 2009-2013年全国伤寒/副伤寒报告发病情况 |
(2)地区分布:除西藏自治区外,全国30个省份均报告了伤寒/副伤寒病例,并在云南省、广东省、湖南省、广西、贵州省、浙江省持续高发,伤寒与副伤寒报告病例数的比值约为3 : 1。每年伤寒/副伤寒报告病例数居于全国前5位的省份,合计病例数占全国病例数的60.00%。其中,伤寒占比均>63.00%,副伤寒占比均>75.00%,具有明显的地区聚集性。累计5年伤寒发病率居前5位的省份分别是云南省、贵州省、广西、湖南省及新疆。2011年起广东省发病率明显增高,进入全国前5位。2009-2013年伤寒报告病例数较多的省份无明显变化,主要集中于云南省、贵州省、广西、湖南省、浙江省、广东省及新疆。累计5年副伤寒发病率居前5位的省份分别是云南省、贵州省、广西、广东省及浙江省,云南省副伤寒发病率维持较高水平(3.05/10万~4.75/10万)居全国首位。2009-2013年副伤寒报告病例数较多的省份也主要集中于云南省、广东省、广西、贵州省、浙江省及湖南省。
(3)人群分布:2009年伤寒及副伤寒发病率最高的年龄组分别为5~9岁组、0~4岁组。2010-2013年伤寒/副伤寒发病率最高的年龄组均为0~4岁组。2009-2013年伤寒/副伤寒男、女性发病构成比接近,职业分布均以农民、学生为主(合计占49.53%~60.88%)。农民、散居儿童发病构成比自2009年逐年上升,学生的发病构成比逐年下降,但2013年有所上升。
(4)时间分布:2009-2013年伤寒发病时间变化趋势总体相似,7-8月为发病高峰,此后发病数下降。副伤寒发病时间变化趋势每年略有不同,但也集中于夏秋季。
(5)伤寒/副伤寒突发公共卫生事件分析:2009-2013年全国共报告25起伤寒/副伤寒暴发疫情,其中伤寒报告21起,累计报告病例1 074例,死亡1例;甲型副伤寒暴发4起,累计报告病例211例。25起暴发疫情集中在云南省(6起)、湖北省(6起)、贵州省(4起)及广西(3起),暴发地多为农村和学校。暴发疫情全年均有发生,但4-8月多见。发病人群主要为学生和农民。传播途径主要为水型暴发(11/25)、接触传播(13/25)及食物污染(7/25)。拥有实验室证据的暴发调查较少,仅1起从污染源中分离获得病原菌,但均缺少分子流行病学菌株PFGE分析证据。
2.病原学特征分析:
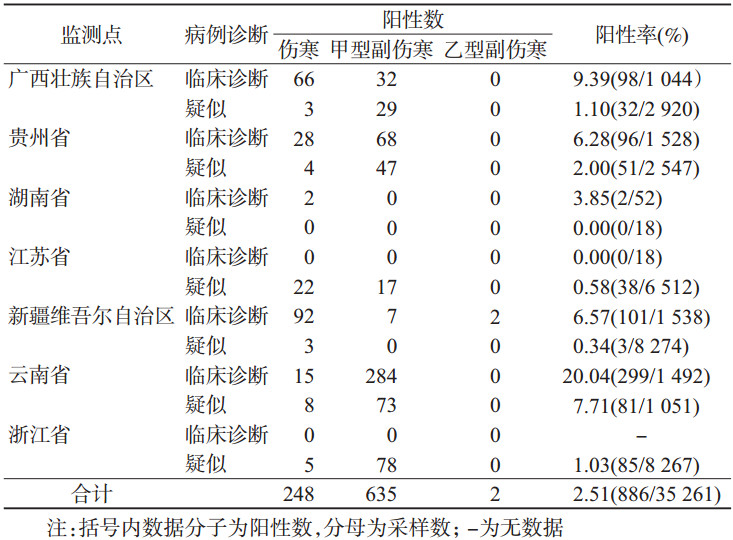
(1)病原分离培养与血清学检测:2009-2013年,13个监测点对31 322份伤寒/副伤寒病例(含临床诊断病例和疑似病例)血样和粪标本进行分离培养,共获得940株菌,阳性率为3.00%(940/31 322)。其中,甲型副伤寒沙门菌占68.19%(641/940),伤寒沙门菌占31.60%(297/940),5年间甲型副伤寒沙门菌构成比均高于伤寒沙门菌。
云南省血培养阳性率为20.04%;新疆的优势菌型为伤寒沙门菌;贵州省、云南省、浙江省主要是甲型副伤寒沙门菌;广西、江苏省伤寒与甲型副伤寒沙门菌比例相当(表 1)。
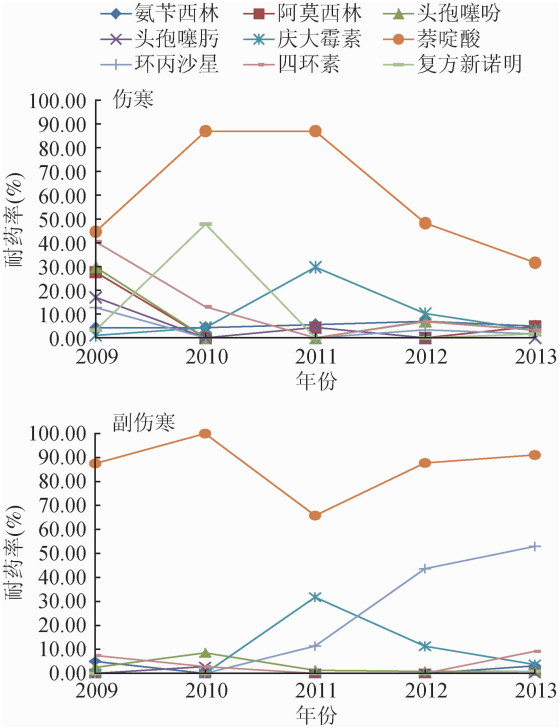
(2)菌株耐药性分析:①2009-2013年伤寒沙门菌药敏结果(图 2):监测点共对229株伤寒沙门菌进行了药敏试验,发现菌株对萘啶酸的耐药率最高,为50.22%,对氨苄西林、头孢噻肟的耐药率水平均<10.00%。5年间伤寒沙门菌菌株对9种抗生素的耐药率呈波动变化,其中萘啶酸耐药率起伏变化最明显。另外,不同年份不同省份间对不同抗生素耐药性有所不同:如对头孢噻肟耐药菌株仅见于贵州(2009)、江苏(2009)、新疆(2009、2011);对环丙沙星耐药菌株则见于新疆(2009)、江苏(2012)和湖南(2013)。②2009-2013年副伤寒沙门菌药敏结果(图 2):监测点对409株甲型副伤寒沙门菌进行了药敏检测,发现菌株对萘啶酸持续高水平耐药,平均耐药率达85.33%,明显高于伤寒沙门菌耐药率(χ2=91.247,P=0.000),其中2010年耐药率高达100.00%。甲型副伤寒沙门菌对环丙沙星耐药率逐年升高,平均耐药率(27.63%)高于伤寒沙门菌(χ2=42.622,P=0.000)。另外,甲型副伤寒沙门菌对阿莫西林、头孢噻肟及复方新诺明几乎全敏感。不同年份不同省份甲型副伤寒沙门菌耐药情况亦不相同,如云南省不同年份的菌株对不同抗生素有不同程度的耐药,其中,对萘啶酸的耐药率为84.83%~100.00%;而湖南省对萘啶酸耐药率逐年降低,但对氨苄西林、庆大霉素、四环素及复方新诺明多种抗生素耐药。浙江省2011年甲型副伤寒沙门菌株对萘啶酸及四环素耐药率降至0.00%,但对庆大霉素耐药率逐渐增加,2012、2013年达到100.00%,对其他抗生素较为敏感。
|
| 图 2 2009-2013年全国监测点伤寒/副伤寒耐药率分布 |
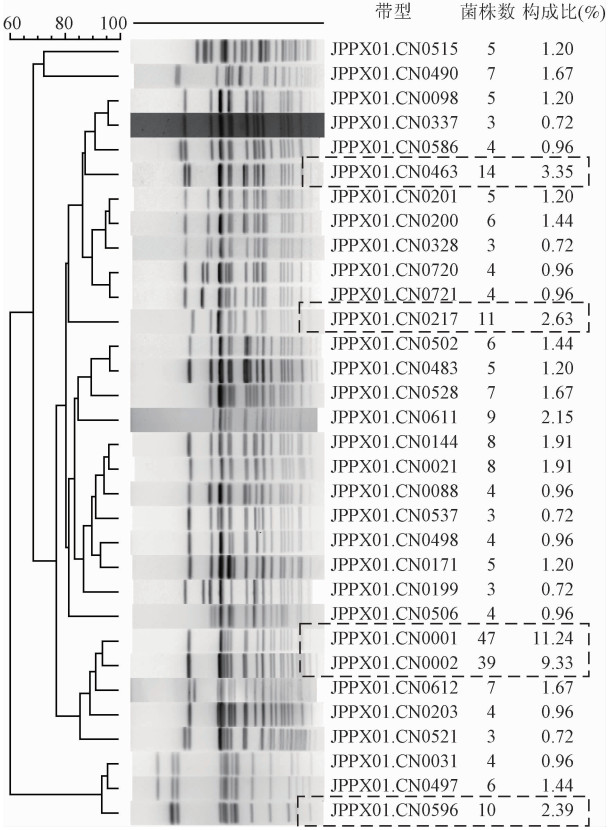
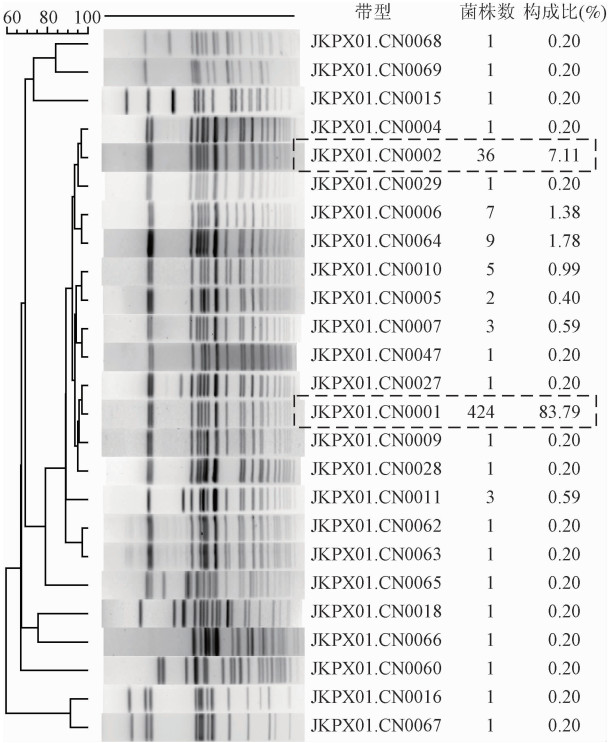
(3)PFGE分型分析:2009-2013年的菌株数量分别为286、353、153、95和37株,共计924株菌株(伤寒沙门菌418株,甲型副伤寒沙门菌506株),除7个监测省份外,还包括北京市、广东省、河北省、河南省的散发及暴发菌株。418株伤寒沙门菌分为172种PFGE带型,居前5位的优势带型为①JPPX01.CN0001(11.24%,47/418),主要来自于新疆;②JPPX01. CN0002(9.33%,39/418),全部来自新疆;③JPPX01.CN0463(3.35%,14/418),全部来自河北省;④JPPX01. CN0217(2.63%,11/418),来自江苏省与广西;⑤JPPX01. CN0596(2.39%,10/418)全部来自江苏省。见图 3。506株甲型副伤寒菌分为25种PFGE带型,居前5位的优势带型为JKPX01.CN0001(83.79%,424/506),来自河南省44株、江苏省18株、深圳市15株、云南省347株;JKPX01.CN0002(7.11%,36/506)来自河南省11株、深圳市1株、云南省24株。见图 4。
|
| 注:虚线框为优势PFGE带型 图 3 伤寒沙门菌PFGE带型聚类结果 |
|
| 注:虚线框为优势PFGE带型 图 4 甲型副伤寒沙门菌PFGE带型聚类结果 |
伤寒及甲型副伤寒沙门菌不同PFGE带型的时间、空间分布不同。云南省的菌株均为甲型副伤寒沙门菌,带型较为单一,但2011年出现了小部分和2009年河南省相一致的优势带型。来自新疆的试验菌株均为伤寒沙门菌,但2010年与2009年表现出完全不同的优势带型。来自江苏省的菌株既有伤寒也有副伤寒,带型较为多样。因此,伤寒PFGE带型相对多而分散,甲型副伤寒PFGE带型则相对少而集中,说明我国伤寒存在多地多克隆菌株传播,甲型副伤寒沙门菌则起源于少数几个克隆系的菌株。
讨论与以往的监测数据比较[5],广东省病例呈上升趋势,为新发高发省份,需加强对该地区的病例监测及流行病学调查,发现并控制危险因素。
2009-2013年报告的25起突发公共卫生事件主要传播途径为水污染及食物污染,与已有研究结果一致[1]。但多数暴发均未从可疑水源及食品中获得病原,这与暴发响应延迟、未及时进行暴发调查、实验室参与较晚有关。提示我们应进一步加强流行病学调查、实验室病原检测及两者之间紧密的相互协作。另外,后期疫情的扩大,提示及时发现、追踪、控制传染源及带菌者,减少慢性带菌者积累及外环境污染,对于控制疫情的重要性[6]。
病原监测结果显示,甲型副伤寒沙门菌为优势菌型,与既往的研究结果相符[4],但这与传染病报告信息管理系统中显示的伤寒报告病例多于甲型副伤寒的情况不符。可能是由于绝大部分临床医生仅凭患者临床症状、血象变化及血清肥达氏反应等非特异性指标进行诊断,容易导致伤寒、副伤寒病例的误诊、误报[7]。此外,甲型副伤寒沙门菌的分离率自2012年起逐年降低,可能原因有:①甲型副伤寒流行强度降低,实际病例数量减少,则相应分离率也低。但近5年数据显示其报告病例数仍呈上升趋势,发病率逐年增高,提示可能存在误诊误报。②甲型副伤寒症状较伤寒轻且不典型,纳入采血范围的非真实病例增多。③机体免疫、服用抗生素、患者本身诉求等因素影响分离培养率。
由于滥用抗生素、治疗不规范等原因,许多细菌包括伤寒、副伤寒沙门菌的耐药情况发生变化[8]。2009-2013年监测结果显示,伤寒及副伤寒沙门菌对不同抗生素有不同程度的耐药。甲型副伤寒沙门菌对氟喹诺酮类耐药明显升高,并远高于伤寒沙门菌,提示在临床治疗甲型副伤寒时,慎用氟喹诺酮类药物。发现伤寒沙门菌对三代头孢菌素存在一定程度的耐药,提示我们应加强耐药监测及药物规范使用,防止此类耐药现象的扩散。由于目前疾控系统尚无包含伤寒及副伤寒在内的肠道菌耐药监测系统,致使各地监测药物及方法不统一,药敏结果存在差异,无法进行全面系统的比较,因此有必要建立传染病病原的耐药监测网络。
综上所述,虽然我国伤寒、副伤寒发病处于低发水平,但时有暴发,应进一步加强以实验室为基础的伤寒及副伤寒病原确诊、暴发发现及应对能力,建立耐药监测系统,在新的高发省份加强监测并开展危险因素调查。
利益冲突: 无
| [1] | Crump JA, Mintz ED. Global trends in typhoid and paratyphoid fever[J]. Clin Infect Dis, 2010, 50(2): 241–246. DOI:10.1086/649541 |
| [2] | Maskey AP, Day JN, Tuan PQ, et al. Salmonella enterica serovar Paratyphi A and S. enterica serovar Typhi cause indistinguishable clinical syndromes in Kathmandu, Nepal[J]. Clin Infect Dis, 2006, 42(9): 1247–1253. DOI:10.1086/503033 |
| [3] | Vollaard AM, Ali S, Van Asten HAGH, et al. Risk factors for typhoid and paratyphoid fever in Jakarta, Indonesia[J]. JAMA, 2004, 291(21): 2607–2615. DOI:10.1001/jama.291.21.2607 |
| [4] |
闫梅英, 梁未丽, 李伟, 等. 1995-2004年全国伤寒副伤寒的流行分析[J]. 疾病监测, 2005, 20(8): 401–403.
Yan MY, Liang WL, Li W, et al. Epidemics of typhoid and paratyphoid fever from 1995 through 2004 in China[J]. Dis Surveil, 2005, 20(8): 401–403. DOI:10.3784/j.issn.1003-9961.2005.08.005 |
| [5] |
阳波, 闫梅英, 阚飙. 伤寒副伤寒传播的风险因素及防控措施[J]. 疾病监测, 2012, 27(6): 492–496.
Yang B, Yan MY, Kan B. Risk factors for the transmission of typhoid and paratyphoid fevers and prevention and control measures[J]. Dis Survil, 2012, 27(6): 492–496. DOI:10.3784/j.issn.1003-9961.2012.6.022 |
| [6] |
黄革, 李建明. 2010年罗城县城区1起甲型副伤寒暴发疫情调查[J]. 预防医学论坛, 2013, 19(1): 30–32.
Huang G, Li JM. Investigation on an outbreak of paratyphoid a in urban Ruocheng County, Hechi City, 2010[J]. Prev Med Trib, 2013, 19(1): 30–32. DOI:10.16406/j.pmt.issn.1672-9153.2013.01.025 |
| [7] |
常昭瑞, 张伟东, 闫梅英, 等. 2009年全国伤寒和副伤寒监测分析[J]. 疾病监测, 2011, 26(4): 256–260.
Chang ZR, Zhang WD, Yan MY, et al. Surveillance of typhoid and paratyphoid in China, 2009[J]. Dis Surveil, 2011, 26(4): 256–260. DOI:10.3784/j.issn.1003-9961.2011.04.003 |
| [8] |
孔筱筱, 董晨, 嵇红, 等. 江苏省2012-2015年伤寒/副伤寒沙门菌耐药及分子分型研究[J]. 中华流行病学杂志, 2017, 38(11): 1546–1550.
Kong XX, Dong C, Ji H, et al. Antimicrobial resistance and molecular subtypes of Salmonella typhi and Salmonella paratyphoid isolates from Jiangsu province, 2012-2015[J]. Chin J Epidemiol, 2017, 38(11): 1546–1550. DOI:10.3760/cma.j.issn.0254-6450.2017.11.022 |
 2018, Vol. 39
2018, Vol. 39