文章信息
- 郭雁飞, 马文军, 张庆军, 俞敏, 肖义泽, 郭晓雷, 朱颖俐, 刘峰, 阮晔, 孙双圆, 黄哲宙, 郑杨, 吴凡.
- Guo Yanfei, Ma Wenjun, Zhang Qingjun, Yu Min, Xiao Yize, Guo Xiaolei, Zhu Yingli, Liu Feng, Ruan Ye, Sun Shuangyuan, Huang Zhezhou, Zheng Yang, Wu Fan.
- 中国8个省份50岁及以上人群跌倒伤害及其危险因素横断面研究
- Incidence of fall related injury in people aged 50 and above and risk factors in 8 provinces in China: a cross-sectional study
- 中华流行病学杂志, 2018, 39(3): 258-263
- Chinese Journal of Epidemiology, 2018, 39(3): 258-263
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2018.03.002
-
文章历史
收稿日期: 2017-10-12
2. 511430 广州, 广东省公共卫生研究院;
3. 430079 武汉, 湖北省疾病预防控制中心慢性非传染疾病防治所;
4. 310051 杭州, 浙江省疾病预防控制中心;
5. 650022 昆明, 云南省疾病预防控制中心慢性非传染疾病防治所;
6. 250014 济南, 山东省疾病预防控制中心慢性非传染疾病防治所;
7. 130062 长春, 吉林省疾病预防控制中心慢性非传染疾病防治所;
8. 710054 西安, 陕西省疾病预防控制中心
2. Guangdong Provincial Institute of Public Health, Guangzhou 511430, China;
3. Institute of Chronic and Non-communicable Diseases, Hubei Provincial Center for Disease Control and Prevention, Wuhan 430079, China;
4. Zhejiang Provincial Center for Disease Control and Prevention, Hangzhou 310051, China;
5. Institute of Chronic and Non-communicable Diseases, Yunnan Provincial Center for Disease Control and Prevention, Kunming 650022, China;
6. Institute of Chronic and Non-communicable Diseases, Shandong Provincial Center for Disease Control and Prevention, Jinan 250014, China;
7. Institute of Chronic and Non-communicable Diseases, Jilin Provincial Center for Disease Control and Prevention, Changchun 130062, China;
8. Shaanxi Provincial Center for Disease Control and Prevention, Xi'an 710054, China
老年人群是跌倒伤害的高危人群[1]。Hu等[2]利用第四次国家卫生服务调查的数据估计出我国≥65岁老年人群非致死性跌倒伤害发生率为20/1 000,并占所有非致死性伤害的2/3。大量研究发现老年人的生理因素、疾病和心理因素等均与跌倒伤害的发生密切相关[3-5]。此外,社会和环境因素也是老年人群跌倒损伤的重要危险因素[6-7]。
老年人群跌倒伤害研究存在两方面限制,一些大型的具有全国人群代表性的研究和监测数据往往侧重于估计相对准确的跌倒伤害发生率,受制于研究的主要目的和成本,在探究跌倒发生危险因素时较少全面考虑生理、疾病、心理和环境综合影响因素[2]。而对危险因素考虑较为全面的研究大部分集中在某个城市和地区,人群样本相对较少,分布较为集中。因此,本研究拟用WHO“全球老龄化与成人健康研究”(SAGE)中国项目第一轮横断面数据,利用一个相对较大的≥50岁人群样本,估计出中国8个省份≥50岁人群跌倒伤害发生率和人群分布情况。并在纳入慢病患病情况、抑郁、睡眠障碍等疾病和心理危险因素以及饮用水、居室地面等环境危险因素的基础上探究老年人群跌倒伤害的潜在干预点,以期为跌倒伤害干预补充新的证据。
资料与方法1.资料来源:来源于WHO SAGE中国项目第一轮基线调查(2007-2010年)。该调查采用多阶段分层整群随机抽样,根据地理和社会经济状况,将全国31个省份分为3个地区(东部、中部和西部);分别从东、中、西部随机选择4个(上海、浙江、广东和山东)、2个(湖北和吉林)和2个(云南和陕西)省份。每个选中的省份分别从农村和城市死因监测点(DSP)中选择1个县和1个区。SAGE中国项目共选择8个省份16个抽样层。第一阶段采用按容量比例概率抽样方法(PPS)分别在每个项目县或区随机抽取4个城镇或乡村,共抽取64个初级抽样单位(PSU)。第二阶段采用PPS法分别从每个城镇或乡村随机抽取2个居委会或村,共抽取128个二级抽样单位(SSU)。第三阶段采用随机整群抽样法分别从每个村或居委会随机抽取2个村民小组或居民小组,共抽取256个三级抽样单位(TSU)。本研究经WHO和上海市CDC伦理委员会批准,调查对象均签署知情同意书。
2.研究方法:
(1)跌倒及相关伤害情况:跌倒为导致一个人跌至地面或其他较低平面的意外事件[8],跌倒伤害情况主要指调查对象是否因跌倒而造成不能使用手或胳膊、手或胳膊使用困难、使用拐杖、丧失听力、丧失视力、呼吸减弱或呼吸困难、失忆、失去咀嚼能力及其他伤害等情况。本研究询问调查对象在过去12个月里是否发生过跌倒、跌倒地点、是否进行治疗,获取跌倒相关伤害的自报信息。
(2)危险因素:参考国内外关于老年人跌倒危险因素的研究,从SAGE调查内容中选取性别、年龄、居住地、家庭资产情况、营养膳食状况、睡眠情况、视力情况、BMI、慢性病患病情况、认知功能评分、握力等信息进行分析。
慢性病患病情况:包括关节炎、脑卒中、心绞痛、糖尿病、慢性肺部疾病、哮喘和高血压,每种慢性病均询问“您是否被医生诊断过患有___(疾病)?”,通过调查对象自报“是”或“否”收集信息。考虑慢性病共存情况,将上述7种疾病患病个数相加得到慢性病共患病情况,包括未患病、患有1种、2种及≥3种4种情况。
抑郁的评定根据一系列基于WHO世界精神卫生调查-综合国际诊断调查表(WMH-CIDI)的问题进行判定[9]。认知能力总得分根据SAGE调查的7个单项认知试验,包括语言流畅度、词语即刻回忆与延迟回忆、数字跨度能力(顺序和倒序)。应用因子分析法得到一个总得分。并将原始总分重新调节到0~100的区间,认知总分得分越高,表明认知状况越好。
3.统计学分析:采用Stata 13.1软件进行统计学分析。为消除样本和总体人群年龄性别等结构差异,在描述样本分布情况和估计跌倒、跌倒伤害等比例时,使用了复杂抽样加权对结果进行调整,抽样权重采用我国2010年人口普查数据进行性别、年龄、地区的事后分层调整。通过计算加权率/比及其95%CI或者加权x及sx呈现加权结果。并采用Rao-Scott χ2检验比较不同人群加权率/比,结果用F统计量表示。因为调查对象是通过多阶段抽样获取,数据具有明显的层次结构,故本研究采用两水平(个体层面和社区层面)的logistic回归模型分析各项危险因素对跌倒伤害的影响(“melogit”命令进行分析)。并用城乡进行分层分别分析,P<0.05为差异有统计学意义。
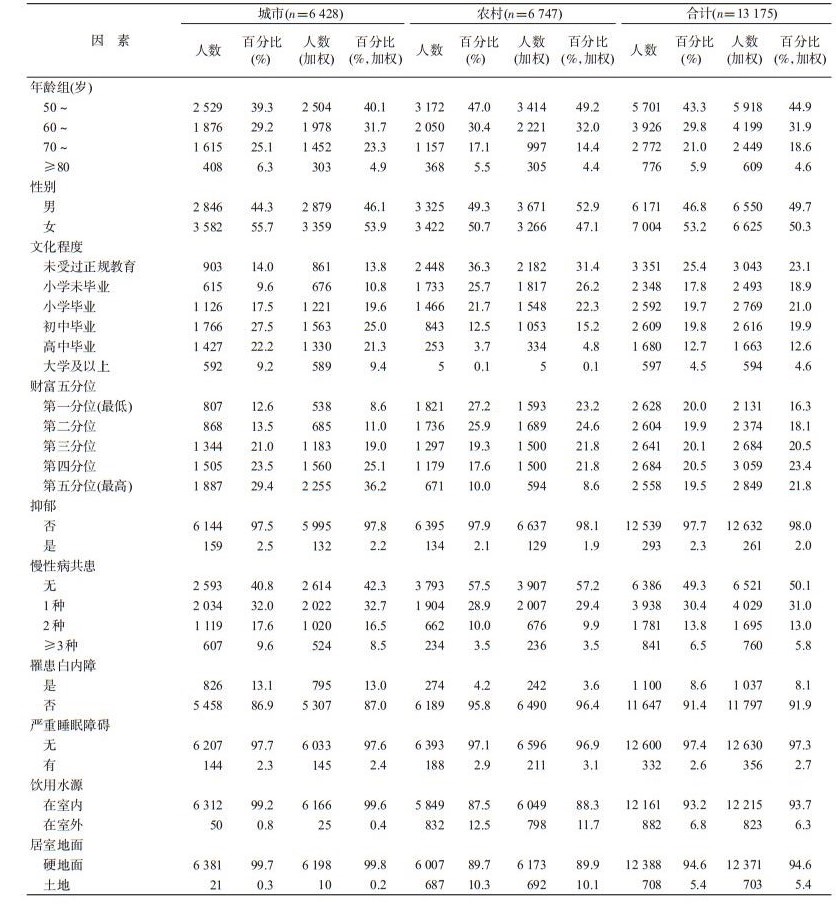
结果1.一般情况:共纳入13 175名≥50岁的人群进行分析。调查对象年龄为50~99(62.6±0.3)岁,其中50~59岁和60~69岁组占绝大多数,分别为44.9%和31.9%。调查对象男性和女性占比分别为49.7%和50.3%。58.0%调查对象的教育程度为小学及以上教育。总体认知得分在城市为(60.2±0.5)分,在农村为(55.1±0.5)分,握力值在城市为(27.3±0.6)kg,在农村为(26.2±0.9)kg。绝大部分的受访者居室地面为硬地面(94.6%),其他指标分布特征见表 1。
2.伤害发生情况:总体跌倒伤害的发生率为3.2%,其中70~79岁组发生率最高,女性高于男性(P<0.001),农村高于城市(P<0.001)。跌倒伤害发生率随着家庭财富的增加呈下降趋势(P<0.001)。见表 2。
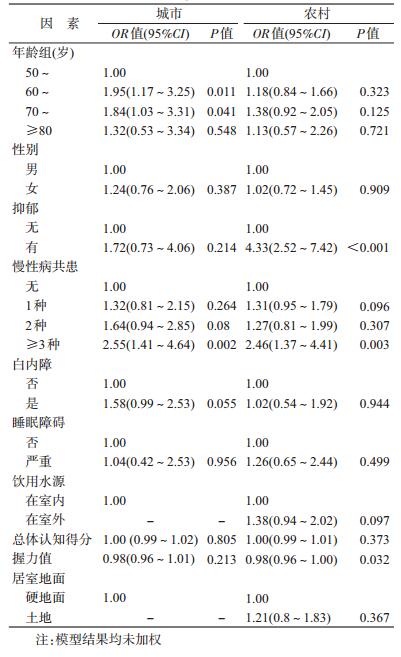
3.影响因素分析:分析结果显示,“居住地(城乡)”同“慢病患病情况”、“饮用水情况”和“居室地面情况”3个变量相关程度较高,考虑到我国城乡差异较大,本研究按城乡进行分层分别拟合两水平(个体和社区)logistic回归模型分析≥50岁人群过去12个月内跌倒伤害相关影响因素,分析结果显示,在城市,在80岁之前,增龄会显著增大跌倒发生的风险(OR=1.95,95%CI:1.17~3.25;OR=1.84,95%CI:1.03~3.31),而在农村未显示这种关联。不论在城市还是农村,相比没有罹患任何慢性病,罹患≥3种慢性病均会增大跌倒伤害发生的风险(OR=2.59,95%CI:1.42~4.72;OR=2.37,95%CI:1.32~4.25);在农村,罹患抑郁会增大跌倒伤害发生的风险(OR=4.26,95%CI:2.48~7.31),而在城市却未发现这种情况。此外,本研究未发现罹患白内障、严重睡眠障碍和居室地面情况与跌倒伤害发生显著相关。见表 3。
本研究基于在全国8个省份经多阶段分层整群随机抽样产生的13 157名≥50岁社区人群样本,估计出我国≥50岁社区人群跌倒伤害的发生率为3.2%。此外,本研究发现跌倒伤害发生的危险因素在城乡呈现出不同的特点。
本研究结果显示,我国≥50岁社区人群跌倒伤害的发生率为3.2%,与第四次国家卫生服务调查的跌倒伤害估计结果相近[2]。此外,Kwan等[10]报告≥65岁中国老年人跌倒的发生率约为11%~34%,其中造成伤害的比例为60%~76%,推算跌倒伤害的比例为8%~18%,高于本研究估计的结果,可能与两者年龄组、样本量和研究人群代表性差异有关。
本研究发现在城市地区增龄与跌倒伤害显著相关,在80岁之前,年龄越高,越容易发生跌倒伤害,同美国[3]及我国死因监测数据结果一致[1]。增龄所伴随的生理变化如骨骼肌肉、心血管系统及脑部神经功能退化,以及一些慢性病如关节炎、糖尿病、脑血管疾病等,均能增加老年人跌倒的发生风险[3]。此外,有研究发现70岁以上女性跌倒的比例是男性的2倍[11],但在本研究中,虽然女性的跌倒发生率高于男性,但在多元分析中,经其他因素调整后,并未发现性别是跌倒伤害的危险因素。
本研究结果显示,无论在城市还是农村,同时罹患≥3种慢性非传染性疾病的人群发生跌倒伤害的危险分别为未罹患任何慢性非传染性疾病人群的2.55和2.46倍,同已有研究结果相近[12-13]。慢性疾病可能通过疾病的直接影响或间接影响(如活动量减少、肌肉功能减退、药物服用增加等)增加跌倒风险[13-14]。
本研究另一个发现是在农村地区,抑郁与老年人跌倒损伤有着显著的关联,相对危险度达4.33,而在城市却未能发现这种联系。推测抑郁和跌倒发生之间存在着潜在因素,即在农村地区,老年人口空巢状态相比城市地区较为严重,有文献报道农村空巢与抑郁发生情况密切相关[15],由于家中无人照料等原因,处于空巢状态的老年人群更容易发生跌倒伤害情况,而处于空巢状态的老年人群也容易发生抑郁,导致抑郁与老年人跌倒损伤显著相关。有研究也表明抑郁与老年人跌倒损伤存在直接关联,Wang等[16]研究得出患有抑郁症并服用多种药物的老年人,其跌倒风险是未患抑郁症者的5倍。其他研究也表明抑郁与跌倒有着显著的双向关系:一方面,抑郁的相关症状如步态缓慢、信息加工速度迟缓、体力下降、活动水平降低、注意力下降等会增加跌倒的风险,且服用抗抑郁药物如选择性5-羟色胺再摄取抑制剂(SSNIs)可能增加跌倒后骨折的发生;另一方面,跌倒会引起对再次跌倒的恐惧、失落感与社会隔离感,这种心理也会导致抑郁症状的产生[17-19]。因本研究为横断面研究,尚无法得出抑郁和跌倒损伤的因果关系,将在后续的研究中进一步探究两者之间的关系。
本研究采用中国8个省份≥50岁社区人群为研究对象,在相对较大的样本量基础上探究跌倒损伤及其相关影响因素,其优势:①研究样本来自于经过严格多阶段分层随机抽样的社区人群,人群覆盖面较大,代表性较好,结果相对可信。②本研究所考虑的跌倒伤害相关因素综合涵盖社会经济状态、躯体功能、心理功能和环境相关因素,控制了常见的混杂因素,使得结论较为可信。本研究存在局限性,作为横断面研究,对于判定某些危险因素与跌倒损伤的因果联系存在天然缺陷,例如本研究发现抑郁与跌倒损伤显著相关,但很难判断到底是抑郁患者容易跌倒还是在跌倒损伤发生后调查对象容易罹患抑郁症。此外,研究的主要变量跌倒伤害为调查对象回忆调查前12个月的情况,可能存在回忆偏倚。
综上所述,本研究提供了基于中国8个省份≥50岁抽样人群跌倒伤害发生率的估计值。此外,本研究发现增龄和共患多种慢性病会增大跌倒伤害的风险,提示采取措施防止和延缓老年人群慢性病发病可能有助于降低跌倒伤害发生的概率。
利益冲突: 无
| [1] |
中国疾病预防控制中心. 全国疾病监测系统死因监测数据集2010[M]. 北京: 军事医学科学出版社, 2012.
Chinese Center for Disease Control and Prevention.National Disease Surveillance System Monitoring Causes of Death 2010[M]. Beijing: Military Medical Science Press, 2012. |
| [2] | Hu G, Rao K, Baker SP. Non-fatal injuries among Chinese aged 65 years and older:findings from the fourth national health services survey[J]. Inj Prev, 2013, 16(4): 230–234. DOI:10.1136/ip.2009.025080 |
| [3] | Ambrose AF, Paul G, Hausdorff JM. Risk factors for falls among older adults:a review of the literature[J]. Maturitas, 2013, 75(1): 51–61. DOI:10.1016/j.maturitas.2013.02.009 |
| [4] | Sibley KM, Voth J, Munce SE, et al. Chronic disease and falls in community-dwelling Canadians over 65 years old:a population-based study exploring associations with number and pattern of chronic conditions[J]. BMC Geriat, 2014, 14(1): 22. DOI:10.1186/1471-2318-14-22 |
| [5] | Chu LW, Chi I, Chiu AY. Incidence and predictors of falls in the Chinese elderly[J]. Ann Acad Med Singapore, 2005, 34(1): 60–72. |
| [6] | Cesari M, Landi F, Torre S, et al. Prevalence and risk factors for falls in an older community-dwelling population[J]. J Gerontol Ser A, 2002, 57(11): M722–726. DOI:10.1093/gerona/57.11.M722 |
| [7] | Li WJ, Procter-Gray E, Lipsitz LA, et al. Utilitarian walking, neighborhood environment, and risk of outdoor falls among older adults[J]. Am J Public Health, 2014, 104(9): e30–37. DOI:10.2105/AJPH.2014.302104 |
| [8] | World Health Organization.WHO global report on falls prevention in older age[M]. Geneva: World Health Organization, 2008. |
| [9] | Kessler RC, Ustün TB. The World Mental Health (WMH) Survey Initiative Version of the World Health Organization (WHO) Composite International Diagnostic Interview (CIDI)[J]. Int J Methods Psychiatr Res, 2004, 13(2): 93–121. DOI:10.1002/(ISSN)1557-0657 |
| [10] | Kwan MMS, Close JCT, Wong AKW, et al. Falls incidence, risk factors, and consequences in Chinese older people:a systematic review[J]. J Am Geriat Soc, 2011, 59(3): 536–543. DOI:10.1111/j.1532-5415.2010.03286.x |
| [11] | Malasana G, Brignole M, Daccarett M, et al. The prevalence and cost of the faint and fall problem in the state of Utah[J]. Pac Clin Electrophysiol, 2011, 34(3): 278–283. DOI:10.1111/j.1540-8159.2010.02930.x |
| [12] |
夏庆华, 唐传喜, 钮春瑾, 等. 社区老年人跌倒情况及危险因素研究[J]. 中国慢性病预防与控制, 2006, 14(3): 207–209.
Xia QH, Tang CX, Niu CJ, et al. Study on the fall and risk factors of the elderly in the community[J]. Chin J Prev Control Chronic Dis, 2006, 14(3): 207–209. DOI:10.3969/j.issn.1004-6194.2006.03.027 |
| [13] | de Mettelinge TR, Cambier D, Calders P, et al. Understanding the relationship between type 2 diabetes mellitus and falls in older adults:a prospective cohort study[J]. PLoS One, 2013, 8(6): e67055. DOI:10.1371/journal.pone.0067055 |
| [14] | Lawlor DA, Patel R, Ebrahim S. Association between falls in elderly women and chronic diseases and drug use:cross sectional study[J]. BMJ, 2003, 327(7417): 712–717. DOI:10.1136/bmj.327.7417.712 |
| [15] |
苏丹, 张静平, 张颖新, 等. 我国农村与城镇空巢老人抑郁状况与社会支持的比较[J]. 中国老年学杂志, 2012, 32(2): 359–361.
Su D, Zhang JP, Zhang YX, et al. Comparison of the depression and social support of the empty nesters in rural and urban areas in China[J]. Chin J Gerontol, 2012, 32(2): 359–361. DOI:10.3969/j.issn.1005-9202.2012.02.062 |
| [16] | Wang YC, Lin FG, Yu CP, et al. Depression as a predictor of falls amongst institutionalized elders[J]. Ag Ment Health, 2012, 16(6): 763–770. DOI:10.1080/13607863.2012.678479 |
| [17] | Iaboni A, Flint AJ. The complex interplay of depression and falls in older adults:a clinical review[J]. Am J Geriat Psych, 2013, 21(5): 484–492. DOI:10.1016/j.jagp.2013.01.008 |
| [18] | Kvelde T, McVeigh C, Toson B, et al. Depressive symptomatology as a risk factor for falls in older people:systematic review and Meta-analysis[J]. J Amn Geriat Soc, 2013, 61(5): 694–706. DOI:10.1111/jgs.12209 |
| [19] | Bauer LK, Caro MA, Beach SR, et al. Effects of depression and anxiety improvement on adherence to medication and health behaviors in recently hospitalized cardiac patients[J]. Am J Cardiol, 2012, 109(9): 1266–1271. DOI:10.1016/j.amjcard.2011.12.017 |
 2018, Vol. 39
2018, Vol. 39