文章信息
- 赵艳芳, 王卓群, 杨静, 王丽敏, 赵振平, 曾新颖, 王临虹.
- Zhao Yanfang, Wang Zhuoqun, Yang Jing, Wang Limin, Zhao Zhenping, Zeng Xinying, Wang Linhong.
- 中国2013年18~49岁育龄妇女2型糖尿病患病率、知晓率、治疗率和控制率状况分析
- Prevalence, awareness, status of treatment and control on type 2 diabetes mellitus among Chinese premenopausal women aged 18-49 in 2013
- 中华流行病学杂志, 2018, 39(2): 213-217
- Chinese Journal of Epidemiology, 2018, 39(2): 213-217
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2018.02.015
-
文章历史
收稿日期: 2017-06-13
2. 100050 北京, 中国疾病预防控制中心危险因素监测室;
3. 100050 北京, 中国疾病预防控制中心综合防控与评价室;
4. 中国疾病预防控制中心慢性非传染性疾病预防控制中心
2. Division of Risk Factor Surveillance, Chinese Center for Disease Control and Prevention, Beijing 100050, China;
3. Division of Integrated Prevention and Evaluation, Chinese Center for Disease Control and Prevention, Beijing 100050, China;
4. National Center for Chronic and Non-communicable Disease Control and Prevention, Chinese Center for Disease Control and Prevention, Beijing 100050, China
糖尿病已成为威胁人类健康的主要慢性病之一。过去10年中,我国糖尿病患病率整体呈现持续增长的趋势,≥18岁女性居民糖尿病患病率由2002年的2.66%上升至2013年的9.6%[1-2]。糖尿病及其并发症给社会带来了沉重的经济负担[3-5]。为了解目前我国育龄妇女人群糖尿病的患病状况及防控水平,利用2013年中国慢性病及其危险因素监测数据,对18~49岁育龄妇女糖尿病患病率及知晓率、治疗率和控制率情况进行分析。
资料与方法1.数据来源:利用2013年中国慢性病及其危险因素监测数据。该监测数据来自国家疾病监测点系统(DSP系统)所覆盖的31个省(自治区、直辖市)的298个监测县(区)和新疆生产建设兵团的4个师共计302个监测点。按照多阶段分层整群抽样方法,在302个国家监测点中,每个监测点随机抽取4个乡镇(街道、团),每个乡镇(街道、团)随机抽取3个村(居委会、连),每个村(居委会、连)随机抽取50户,每户随机抽取1名≥18岁居民,共抽取180 000人,最终调查176 534人,其中18~49岁女性46 674人。
2.血糖测定:对每名调查对象均测定FPG和糖化血红蛋白。无糖尿病病史者口服75 g葡萄糖测定服糖后2 h血糖(OGTT-2 h)。所有血液样品采集工具和75 g葡萄糖粉均由国家项目工作组统一提供,血糖检测仪采用全自动或半自动生化检测仪测定,并由各监测点实验室按照统一质控方法进行实验室性能验证。
3.相关定义及标准[2]:①糖尿病诊断:依据1999年WHO糖尿病诊断标准,即FPG≥7.0 mmol/L和/或OGTT-2 h≥11.1 mmol/L;②糖尿病患病率:本次血糖测量结果符合糖尿病诊断标准和/或已被乡镇(社区)级及以上医院确诊为糖尿病者占总人群的比例;③糖尿病患病知晓率:本次确定的糖尿病人群中,在测量血糖之前即知道自己患有糖尿病者(经过有资质的医疗机构或医生诊断)所占的比例;④糖尿病治疗率:本次确定的糖尿病人群中,采取控制和治疗措施(包括生活方式干预和/或药物治疗)所占的比例;⑤糖尿病知晓治疗率:调查前已知晓自己患有糖尿病者中,采取控制和治疗措施(包括生活方式干预和/或药物治疗)者所占的比例;⑥糖尿病控制率:本次确定的糖尿病人群中,目前FPG控制在≤7.0 mmol/L者所占的比例;⑦糖尿病治疗控制率:采取控制和治疗措施的糖尿病患者中,FPG控制在≤7.0 mmol/L者所占的比例;⑧城乡及地域(东部、中部和西部)划分:与国家统计局划分方法一致[6]。
4.统计学分析:按年龄、文化程度、地区(东、中和西部)和城乡分层分析糖尿病患病率、知晓率、治疗率、知晓治疗率、控制率和治疗控制率。运用χ2检验分析各组间及组内各层之间率的差异,年龄和文化程度分组整体的差异有统计学意义者,采用基于设计的线性回归模型进行趋势检验,所有结果均经过复杂加权调整,抽样权重的计算见文献[7]。采用SAS 9.4软件进行数据分析,假设检验显著性水平α=0.05。
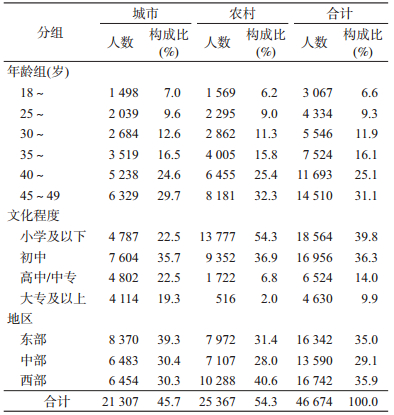
结果1.基本情况:46 674名18~49岁育龄妇女中城市21 307人(45.7%),农村25 367人(54.3%);东、中、西部地区分别为16 342、13 590和16 742人,分别占35.0%、29.1%和35.9%。其他基本特征见表 1。
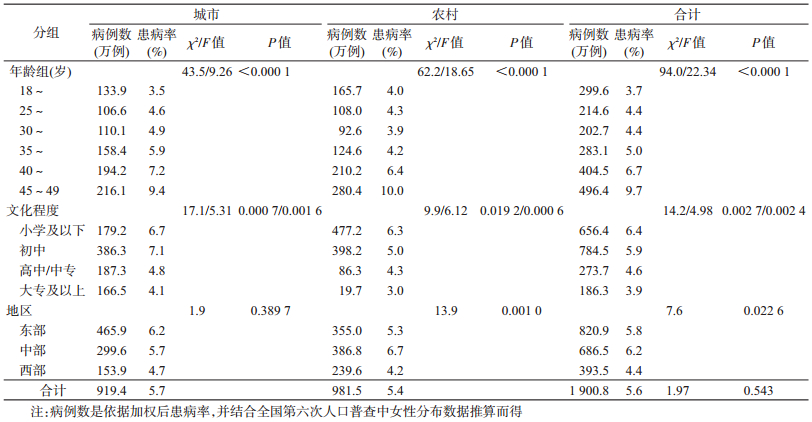
2.糖尿病患病情况:经复杂加权调整后,18~49岁育龄妇女糖尿病患病率为5.6%(以此推算,该年龄段妇女约有1 900.8万人患有糖尿病),其中城市患病率为5.7%,农村为5.4%;东、中、西部地区分别为5.8%、6.2%和4.4%,差异有统计学意义。从不同年龄和文化程度分层分析显示,育龄妇女糖尿病患病率呈现随着年龄增加而升高,文化程度升高而降低的特点(表 2)。
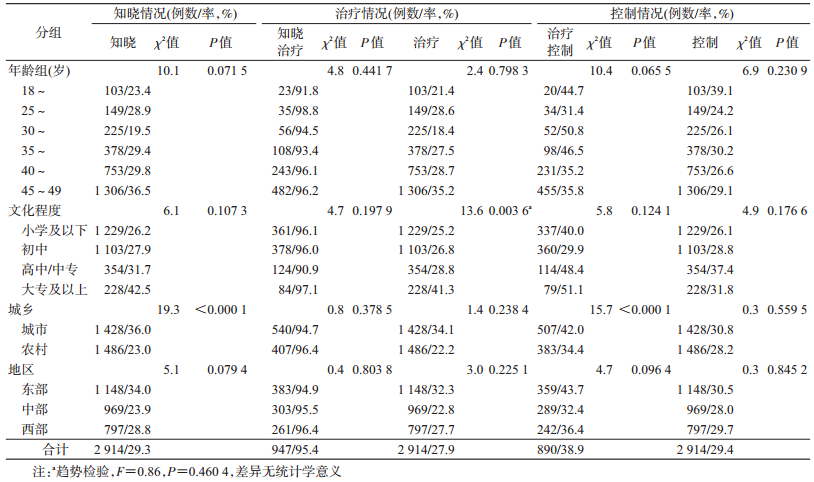
3.糖尿病知晓、治疗和控制情况:18~49岁育龄妇女糖尿病患病知晓率、治疗率和控制率分别为29.3%、27.9%和29.4%。知晓自己患有糖尿病的治疗率为95.4%,采取措施治疗的糖尿病控制率为38.9%。其中城市育龄妇女糖尿病知晓率、治疗率和控制率分别为36.0%、34.1%和30.8%;农村分别为23.0%、22.2%和28.2%;育龄妇女的知晓率呈现城市高于农村的特点,治疗率在不同文化程度组间的差异有统计学意义,但趋势检验无统计学意义。其他分层知晓率、治疗率和控制率组间的差异均无统计学意义(表 3)。
利用2013年中国慢性病及其危险因素监测数据,分析我国18~49岁育龄妇女糖尿病患病水平以及知晓、治疗和控制情况,结果显示该年龄段妇女糖尿病患病率为5.6%,即其中约有1 900万人患有糖尿病。相比2002年18~44岁育龄妇女糖尿病患病率仅为1.1%[1],虽然两者年龄段略有差异,但提示我国育龄妇女糖尿病患病率增长迅速。有研究显示,2013年我国女性人群糖尿病前期患病率已高达35.0%[8]。由此可见,我国育龄妇女糖尿病的患病形势不容乐观。一项纳入1979-2012年发表的56篇有关我国内陆地区糖尿病患病情况的系统综述显示,糖尿病患病率为6.41%,其中城市为7.82%,农村为6.26%,城市高于农村[9]。而本次分析中育龄妇女糖尿病患病率城市为5.7%,农村为5.4%,城乡差异无统计学意义,与一些同类报道糖尿病患病率呈现城市高于农村的结果不同[10]。育龄妇女糖尿病患病率快速上升以及城乡地区患病已无差异的特点,与我国经济快速发展、人口老龄化、城镇化和居民生活方式转变等因素密切相关[10-11]。由于年龄是糖尿病发生和发展的重要危险因素[12-13],育龄妇女糖尿病患病率呈现随年龄增加而上升趋势,这与其他同类报道一致[14-15]。
我国≥18岁成年人糖尿病知晓、治疗和控制率分别为38.6%、35.6%和33.0%[2],整体处于较低水平,而本文显示育龄妇女则更低,均不足30%。这是由于糖尿病发病隐匿,诊断标准依赖血糖检测,且血糖控制效果与饮食控制、运动、药物等多种因素密切相关,导致糖尿病知晓、治疗和控制水平不理想[16]。此外提示应加强针对育龄妇女的健康教育和干预管理措施,降低不健康饮食、身体活动不足、超重/肥胖、饮酒等糖尿病危险因素[17],提高其糖尿病的知晓和控制水平。育龄妇女糖尿病知晓率呈现城市高于农村的特点,与城乡居民文化程度、经济收入水平、疾病防治意识、行为危险因素、患病情况、医疗服务水平等密切相关[18]。在知晓自己患有糖尿病的育龄妇女中采取控制和治疗措施的比例高达95.4%,血糖控制率为38.9%,均显著高于总治疗率和控制率水平,提示知晓自己患有糖尿病者更加关注自身健康,更倾向于主动选择就医和生活方式以防治疾病,且防控效果明显。本文未见育龄妇女糖尿病治疗率和控制率呈现城乡和年龄的差异,与同类报道不一致[19-20]。
本文存在局限性。首先,采用2002年中国居民营养与健康状况调查中18~44岁女性糖尿病患病率进行分析,两次调查糖尿病诊断方法存在差异;其次,育龄妇女不同亚组人群糖尿病知晓、治疗和控制率的分析仅考虑了年龄、文化程度和地区因素,未分析不同慢性病患病和危险因素对疾病知晓、治疗和控制水平的影响。
总之,2013年我国18~49岁育龄妇女糖尿病患病率处于较高水平,而知晓、治疗和控制率水平亟待提高。
利益冲突: 无
| [1] |
王陇德. 中国居民营养与健康状况调查报告之一2002综合报告[M]. 北京: 人民卫生出版社, 2005.
Wang LD.Comprehensive Report on National Nutrition and Health Survey (2002)[M]. Beijing: People's Medical Publishing House, 2005. |
| [2] |
中国疾病预防控制中心慢性非传染性疾病预防控制中心. 中国慢性病及其危险因素监测报告(2013)[M]. 北京: 军事医学科学出版社, 2016.
National Center for Chronic and Non-communicable Disease Control and Prevention, Chinese Center for Disease Control and Prevention. Report on China Chronic Disease and Risk Factor Survey(2013)[M]. Beijing: Military Medical Science Press, 2016. |
| [3] |
郑亚明, 纪立农, 吴晶. 中国糖尿病经济负担研究系统综述[J]. 中华内分泌代谢杂志, 2012, 28(10): 821–825.
Zheng YM, Ji LN, Wu J. Cost-of-illness studies of diabetes mellitus in China:a systematic review[J]. Chin J Endocrinol Metab, 2012, 28(10): 821–825. DOI:10.3760/cma.j.issn.1000-6699.2012.10.009 |
| [4] | Artal R. Outcome of fetuses in women with pregestational diabetes mellitus[J]. J Perinat Med, 2006, 34(4): 332. DOI:10.1515/JPM.2006.063 |
| [5] | Temple R, Murphy H, Murphy H, et al. Type 2 diabetes in pregnancy-an increasing problem[J]. Best Pract Res Clin Endocrinol Metab, 2010, 24(5): 591–603. DOI:10.1016/j.beem.2010.05.011 |
| [6] |
赵文华, 宁光, 中国慢病监测(2010)项目国家项目工作组. 2010年中国慢性病监测项目的内容与方法[J]. 中华预防医学杂志, 2012, 46(5): 477–479.
Zhao WH, Ning G, National Project Working Group of China Chronic Disease and Risk Factor Surveillance(2010). Contents and methods of China Chronic Disease and Risk Factor Surveillance in 2010[J]. Chin J Prev Med, 2012, 46(5): 477–479. DOI:10.3760/cma.j.issn.0253-9624.2012.05.023 |
| [7] |
胡楠, 姜勇, 李镒冲, 等. 2010年中国慢病监测数据加权方法[J]. 中国卫生统计, 2012, 29(3): 424-426. DOI: 10.3969/j.issn.1002-3674.2012.03.045.
Hu N, Jiang Y, Li YC, et al. Data weighting method of China Chronic Disease and Risk Factor Surveillance in 2010[J]. 2012, 29(3): 424-426. DOI: 10.3969/j.issn.1002-3674.2012.03.045. |
| [8] | Wang LM, Gao P, Zhang M, et al. Prevalence and ethnic pattern of diabetes and prediabetes in China in 2013[J]. JAMA, 2017, 317(24): 2515–2523. DOI:10.1001/jama.2017.7596 |
| [9] | Li MZ, Su L, Liang BY, et al. Trends in prevalence, awareness, treatment, and control of diabetes mellitus in mainland China from 1979 to 2012[J]. Int J Endocrinol, 2013, 2013: 753150. DOI:10.1155/2013/753150 |
| [10] | Yang WJ, Lu JM, Weng JP, et al. Prevalence of diabetes among men and women in China[J]. N Engl J Med, 2010, 362(12): 1090–1101. DOI:10.1056/NEJMoa0908292 |
| [11] | Chan JCN, Malik V, Jia WP, et al. Diabetes in Asia:epidemiology, risk factors, and pathophysiology[J]. JAMA, 2009, 301(20): 2129–2140. DOI:10.1001/jama.2009.726 |
| [12] | Artinian NT, Nies MA, Schim SM, et al. Hypertension and diabetes in Detroit Hispanics[J]. Appl Nurs Res, 2004, 17(3): 158–167. DOI:10.1016/j.apnr.2004.06.010 |
| [13] | Ayanbadejo PO, Savage KO, Jeboda SO. Awareness of periodontal diseases amongst Nigerian diabetics[J]. Odontostomatol Trop, 2004, 27(105): 13–16. |
| [14] |
李镒冲, 王丽敏, 姜勇, 等. 2010年中国成年人高血压患病情况[J]. 中华预防医学杂志, 2012, 46(5): 409–414.
Li YC, Wang LM, Jiang Y, et al. Prevalence of hypertension among Chinese adults in 2010[J]. Chin J Prev Med, 2012, 46(5): 409–414. DOI:10.3760/cma.j.issn.0253-9624.2012.05.007 |
| [15] |
武阳丰, 谢高强, 李莹, 等. 中国部分中年人群糖尿病患病率、知晓率、治疗率及控制率现况调查[J]. 中华流行病学杂志, 2005, 26(8): 564–568.
Wu YF, Xie GQ, Li Y, et al. The current status on the prevalence, awareness, treatment and control of diabetes mellitus in several Chinese subpopulations[J]. Chin J Epidmiol, 2005, 26(8): 564–568. DOI:10.3760/j.issn:0254-6450.2005.08.005 |
| [16] | Li GW, Zhang P, Wang JP, et al. The long-term effect of lifestyle interventions to prevent diabetes in the China Da Qing Diabetes Prevention Study:a 20-year follow-up study[J]. Lancet, 2008, 371(9626): 1783–1789. DOI:10.1016/S0140-6736(08)60766-7 |
| [17] | Liu XT, Li YQ, Li LL, et al. Prevalence, awareness, treatment, control of type 2 diabetes mellitus and risk factors in Chinese rural population:the Rural Diab Study[J]. Sci Rep, 2016, 6: 31426. DOI:10.1038/srep31426 |
| [18] |
杨哲, 张寿生, 汤泽群. 居民就医行为的影响因素和医疗体制改革[J]. 中国农村卫生事业管理, 2000, 20(7): 16–19.
Yang Z, Zhang SS, Tang ZQ. Influencing factors of residents' seeking medical service behaviour and medical system reform[J]. Chin Rural Health Service Administrat, 2000, 20(7): 16–19. |
| [19] |
陈伟伟, 高润霖, 刘力生, 等. 中国心血管病报告2013概要[J]. 中国循环杂志, 2014, 29(7): 487–491.
Chen WW, Gao RL, Liu LS, et al. The report of cardiovascular diseases in China-2013 profiles[J]. Chin Circulat J, 2014, 29(7): 487–491. DOI:10.3969/j.issn.1000-3614.2014.07.003 |
| [20] | Pan XR, Yang WY, Li GW, et al. Prevalence of diabetes and its risk factors in China, 1994[J]. Diabetes Care, 1997(20): 1664–1669. DOI:10.2337/diacare.20.11.1664 |
 2018, Vol. 39
2018, Vol. 39