文章信息
- 梁迪, 李道娟, 师金, 张亚琛, 郭甜甜, 贺宇彤.
- Liang Di, Li Daojuan, Shi Jin, Zhang Yachen, Guo Tiantian, He Yutong.
- 河北省1973-2013年恶性肿瘤死亡变化分析
- Trend of cancer mortality in Hebei province, 1973-2013
- 中华流行病学杂志, 2018, 39(1): 35-39
- Chinese Journal of Epidemiology, 2018, 39(1): 35-39
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2018.01.007
-
文章历史
收稿日期: 2017-06-26
目前恶性肿瘤是世界上第二位的致死病因[1-2]。2010年开始恶性肿瘤成为我国首位致死病因[3]。根据《2016年中国统计年鉴》的数据显示,在农村地区,因恶性肿瘤死亡病例占据全部死亡病例的26.44%;在城市地区,因恶性肿瘤的死亡病例占全部死亡病例的23.22%[4]。1973-1975、1990-1992和2004-2005年,河北省参加了全国第一、第二和第三次全死因回顾性调查;2009年河北省开始肿瘤登记工作,收集恶性肿瘤的发病和死亡病例信息。本研究通过分析1973-1975、1990-1992、2004-2005年的全死因调查数据以及2011-2013年的恶性肿瘤死亡数据,对河北省近40年恶性肿瘤死亡趋势进行研究,以了解河北省人群恶性肿瘤的疾病负担与流行趋势,对制定相应的防控措施、开展临床研究提供数据基础。
资料与方法1.数据来源:纳入1973-1975、1990-1992、2004-2005年全死因调查数据以及2011-2013年河北省肿瘤登记办公室收集的肿瘤登记信息。1973-1975年,河北省共有153个市(县)参加全国第一次死因回顾性调查,共覆盖约14 317万人[5]。1990-1992年,河北省共21个市(县)参加全国第二次全死因回顾性抽样调查,共覆盖1 941万人[6],占全省人口的10.41%。全国第三次死因回顾性调查在2004-2005年,河北省共有18个市(县)参加,覆盖人口达到1 379万人[7],占全省人口的10.10%。2011-2013年收集21个肿瘤登记点恶性肿瘤死亡数据,按照国家全死因监测以及肿瘤登记的质控标准进行审核,共有21个肿瘤登记点数据符合质量要求,被纳入统计学分析。21个肿瘤登记点,包括13个国家级肿瘤登记点和9个省级肿瘤登记点,其中20个登记点均为国家全死因监测点,具有一定的区域代表性。共覆盖2 074万人,占全省人口的9.48%。
3次死因回顾调查数据以及2011-2013年肿瘤死亡数据主要从当地有诊疗水平的医院、相关卫生机构(医院、社区卫生服务中心、乡镇卫生院和村卫生所)、县、乡、村三级防癌网的数据库、当地殡葬部门、公安部门、城市居民和职工医疗保险数据库、新型农村合作医疗数据库和全死因数据库等渠道收集。人口数据来源于各肿瘤登记地区的公安局、统计局等。
2.质量控制:为确保数据能客观反映真实情况,调查从组织领导、调查设计、调查人员、现场调查、资料整理录入阶段和资料汇总、统计、分析等方面进行了质量控制。2011-2013年恶性肿瘤死亡数据按照《中国肿瘤登记工作指导手册》和国际癌症登记协会的要求收集。4次数据收集,均对调查队员进行统一培训和考核;完成调查后按2%比例抽查死者姓名、性别、死亡年龄、职业、居住地、诊断医院、诊断级别、根本死因诊断等关键变量,进行再入户调查后比对,合格率均达到98%以上;所有资料录入完成后,抽取2%的调查表重新确定根本死因,抽取5%的调查表重新对根本死因进行编码后再比对,根本死因确定符合率和编码正确率达到99%以上;靠死因推断和诊断方法不详比例<1%[5-7]。符合以上质量控制指标的数据纳入统计学分析。
3.过早死亡损失寿命年(YLLs)计算:根据全球疾病负担(GBD)研究中的公式进行计算:
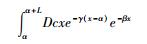
4.统计学分析:对数据进行合并分析,按性别、年龄别进行计算死亡率、中国人口年龄标化死亡率(中标率)、世界人口年龄标化死亡率(世标率)、构成比。全省每年估计死于恶性肿瘤病例数计算:全省每年估计死亡数={∑_(k=1)^g[rate(男性)×P(男性)+rate(女性)×P(女性)]}/N,g是5岁为1组的年龄组(0,5~9,…,80岁),rate为各性别年龄别死亡率,P为各性别年龄别人口数,N为年数。采用2000年中国第五次人口普查构成和Segi’s世界人口构成计算中标率和世标率。利用SAS 9.4软件对数据进行统计学分析。
结果1. 1973-2013年河北省恶性肿瘤死亡情况:1973-1975年,每年死于恶性肿瘤的估计病例数为47 877例;1990-1992年,每年死亡病例估计数为71 444例;2004-2005年,每年死亡病例估计数为90 498例;2011-2013年,每年死亡病例估计数为108 821例,约是1973-1975年的2.27倍。1973-1975年河北省死亡世标率为112.73/10万,1990-1992年世标率为137.14/10万,2004-2005年世标率为118.89/10万,2011-2013年世标率为114.42/10万。河北省1973-1975年到2011-2013年粗死亡率呈现线性增长(r=0.99,P≤0.001),从1973-1975年的98.52/10万上升到2011-2013年的149.33/10万,增加51.57%。其中男性死亡率从1973-1975年的116.43/10万上升到2011-2013年的182.63/10万,增加56.86%。女性死亡率变化和总体流行趋势一致,死亡率从1973-1975年的79.80/10万增至114.89/10万(表 1)。
2.主要恶性肿瘤种类的死亡变化趋势:1973-1975年,恶性肿瘤死亡率位居前三位的为食管癌、胃癌和肝癌。到2011-2013年恶性肿瘤死亡位居前三位为肺癌、胃癌和肝癌。通过2011-2013年和1973-1975年数据比较,结果显示,宫颈癌和食管癌在河北省40年间呈现明显下降趋势,分别下降了83.37%和73.92%。食管癌从1973-1975年的48.69/10万下降到2011-2013年的12.70/10万。肺癌和乳腺癌呈现增长趋势,40年增长约为163.33%和60.41%(表 2)。
1973-1975年和2011-2013年的恶性肿瘤死亡年龄别曲线堆积图显示,25岁前死于恶性肿瘤的前三顺位均是白血病、淋巴瘤和脑瘤。1973-1975年,40岁后因食管癌和胃癌死亡的病例占全部恶性肿瘤死亡病例的比例随年龄增长而逐渐增大;到55岁以后,因食管癌和胃癌死亡的病例占全部因恶性肿瘤死亡病例的50%以上。而在2011-2013年,40岁后因肺癌死亡的病例占全部因恶性肿瘤死亡病例的比例呈现上升趋势,因食管癌所占比例明显下降(图 1)。

|
| 图 1 1973-1975年和2011-2013年河北省年龄别恶性肿瘤死亡例数占全部恶性肿瘤死亡数的比例 |
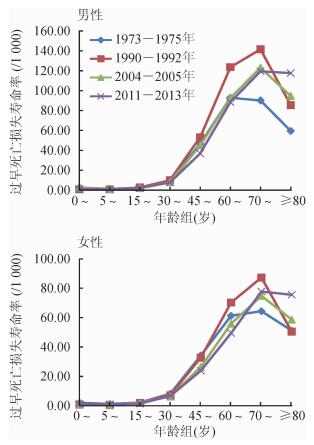
3.恶性肿瘤所致YLLs:在1973-1975年,河北省恶性肿瘤男性YLLs为17.0/1 000,女性为12.8/1 000;1990-1992年,男性YLLs为20.4/1 000,女性YLLs为13.2/1 000;2004-2005年男性YLLs为22.2/1 000,女性YLLs为14.5/1 000;2011-2013年男性YLLs为23.2/1 000,女性YLLs为15.9/1 000,男性和女性YLLs分别为1973-1975年的1.36倍和1.24倍。通过年龄别YLLs图显示,4个时间段的男性和女性均从30~44岁年龄组恶性肿瘤的疾病负担开始呈现快速增长,到70~79岁年龄组的疾病负担达到最高峰,随后下降。2011-2013年于前3个时间段相比,2011-2013年的YLLs在0~79岁略低于前3个时间段,≥80岁年龄组明显高于前3个时间段,男女趋势保持一致(图 2)。
|
| 图 2 1973-1975年至2011-2013年河北省年龄别恶性肿瘤所致过早死亡损失寿命年比例 |
本研究通过3次全死因回顾性调查以及肿瘤登记数据,对河北省近40年恶性肿瘤死亡流行趋势和疾病负担进行分析。从1973-1975年到2011-2013年,河北省恶性肿瘤的粗死亡率从98.52/10万上升至149.33/10万,增长了51.57%;男性因恶性肿瘤YLLs增长了36.47%,女性增长了24.22%。恶性肿瘤仍严重威胁河北省居民的生命健康。
研究发现,1973-2013年河北省恶性肿瘤疾病负担呈现加重趋势。根据国家肿瘤登记中心数据显示,全国1973-1975年恶性肿瘤的粗死亡率为74.20/10万[5],到2013年死亡率上升至222.9/10万[8],恶性肿瘤疾病负担加重。河北省恶性肿瘤死亡疾病负担的增加与国家以及国内一些省份的趋势一致[5, 8-9]。引起河北省恶性肿瘤粗死亡率增长的可能原因:首先,由于河北省40年间的经济快速发展和人口老龄化造成。1990-2013年,河北省期望寿命增长了4年(男性2.9年,女性5.6年),人口类型从成年型转化为老龄型[10]。在70年代,60岁以上人口占全部人口9.49%,80岁以上人口占老龄人口的7.07%;而在2010年,60岁以上人口占全部人口16.30%,是70年代的1.71倍,80岁以上人口占老龄人口的12.40%[11]。其次,近40年河北省社会经济快速发展,生活习惯以及饮食结构的改变、肥胖率增加、空气污染等方面,也是导致恶性肿瘤死亡负担增加的原因[12-13]。
本研究通过各癌种4个时间段死亡率比较,结果显示,河北省恶性肿瘤的死亡癌谱构成发生转变。在1973-1975年,食管癌、胃癌和肝癌的死亡率位居全部恶性肿瘤死亡的前三位,并且≥50岁组因食管癌和胃癌死亡比例达到50%以上。到2011-2013年,肺癌、胃癌和肝癌成为主要恶性肿瘤的死因。40年间,食管癌和宫颈癌下降最为明显,分别下降了73.92%和83.37%。
河北省宫颈癌的死亡率下降程度最为明显,下降了83.37%,但死亡率从2004-2005年到2011-2013年略呈现小幅上升,这与全国整体趋势保持一致[7-8, 14]。宫颈癌的死亡率大幅度下降,主要与社会整体经济发展、居民的生活条件以及卫生技术水平改善有很大关系。从1990-1992年到2004-2005年宫颈癌的死亡率下降幅度变小,尤其是2011-2013年死亡率呈现小幅上升,主要是危险因素暴露的累积效应,社会发展的多元化以及性观念的转变,增加人群感染人乳头瘤病毒的风险[15],所以仍需要重视宫颈癌的防治。在河北省应加强宫颈癌的筛查和一级预防相结合的防控体系,有效降低宫颈癌的发病率和死亡率。
河北省食管癌的下降幅度(73.92%)明显快于全国平均水平(41.64%)[7-8, 16]。其与在高发区40~69岁人群中进行内镜下碘染色加指示性活检技术的应用密切相关,使得食管癌在早期被发现、诊断和治疗[17]。河北省自2000年开始至今,已在17个农村地区和2个城市地区开展上消化道癌早诊早治项目,在高发区大范围进行早诊早治是降低食管癌发病率和死亡率的重要原因[17]。同时,河北省对于上消化道癌的高发地区居民进行一级预防,降低暴露危险因素,也是食管癌死亡率下降的原因[18-20]。
本研究利用河北省近40年死亡数据分析1973-2013年恶性肿瘤死亡情况。因为前期数据收集的有限性,未能获得连续的死亡数据库,数据覆盖的范围以及有效性有待于进一步提高。河北省近40年来食管癌和宫颈癌死亡率下降,但肺癌、乳腺癌呈现上升趋势,并且全部恶性肿瘤死亡率上升。加之人口老龄化和环境的恶化等危险因素的持续存在,在今后一段时间内,河北省恶性肿瘤的疾病负担仍很严峻。加强恶性肿瘤的早诊早治(如进行低剂量螺旋CT、钼靶等[21-22])、有效地利用健康教育和健康促进的理论与方法,使居民养成良好的生活习惯[23],降低恶性肿瘤的疾病负担是当前面临的问题。
利益冲突: 无
| [1] | GBD 2015 Mortality and Causes of Death Collaborators. Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980-2015:a systematic analysis for the Global Burden of Disease Study 2015[J]. Lancet, 2016, 388(10053): 1459–1544. DOI:10.1016/S0140-6736(16)31012-1 |
| [2] | Global Burden of Disease Cancer Collaboration, Fitzmaurice C, Allen C, et al. Global, regional, and national cancer incidence, mortality, years of life lost, years lived with disability, and disability-adjusted life-years for 32 cancer groups, 1990 to 2015:A systematic analysis for the global burden of disease study[J]. JAMA Oncol, 2016, 3(4): 524–548. |
| [3] | Chen WQ, Zheng RS, Baade PD, et al. Cancer statistics in China, 2015[J]. CA Cancer J Clin, 2016, 66(2): 115–132. DOI:10.3322/caac.21338 |
| [4] |
国家统计局.2016年中国统计年鉴[M]. 北京: 中国统计出版社, 2016.
National Bureau of Statistics of the People's Republic of China.China statistical yearbook 2016[M]. Beijing: China Statistic Press, 2016. |
| [5] |
中国卫生部国家肿瘤防治办公室.中国肿瘤死因调查报告[M]. 北京: 人民卫生出版社, 1980: 335–338.
Cancer Prevention and Control, Ministry of Health, the People's Republic of China.China malignant tumor mortality survey report[M]. Beijing: People's Medical Publishing House, 1980: 335–338. |
| [6] |
全国肿瘤防治研究办公室.中国1990-1992年癌症死因调查[M]. 北京: 人民卫生出版社, 1993: 534–629.
Ational Office of Cancer Prevention and Treatment.Survey of Cancer Mortality in China 1990-1992[M]. Beijing: People's Health Publishing House, 1993: 534–629. |
| [7] |
赵平, 孔灵芝.中国肿瘤死亡报告:全国第三次死因回顾抽样调查[M]. 北京: 人民卫生出版社, 2010: 256–371.
Zhao P, Kong LZ.Malignant Tumor Mortality Survey Report:The third national retrospective sampling survey of death causes[M]. Beijing: People's Medical Publishing House, 2010: 256–371. |
| [8] |
陈万青, 郑荣寿, 张思维, 等.
2013年中国恶性肿瘤发病和死亡分析[J]. 中国肿瘤, 2017, 26(1): 1–7.
Chen WQ, Zheng RS, Zhang SW, et al. Report of cancer incidence and mortality in China, 2013[J]. China Cancer, 2017, 26(1): 1–7. |
| [9] |
底秀娟, 轩水丽, 郭万申, 等.
河南省居民恶性肿瘤死亡水平变化趋势分析[J]. 现代预防医学, 2011, 38(2): 341–343.
Di XJ, Xuan SL, Guo WS, et al. Analyze trend of the change on death model of Henan province inhabitants[J]. Mod Prevent Med, 2011, 38(2): 341–343. |
| [10] | Zhou M, Wang H, Zhu J, et al. Cause-specific mortality for 240 causes in China during 1990-2013:a systematic subnational analysis for the Global Burden of Disease Study 2013[J]. Lancet, 2016, 387(10015): 251–272. DOI:10.1016/S0140-6736(15)00551-6 |
| [11] |
河北省老龄工作委员会办公室. 河北老年事业发展综述[EB/OL]. (2015-09-09)[2017-06-06]. http://www.hebllw.org.cn/html/news/detail_2015_09/09/45.html.
The Working Commission on Ageing of Hebei Province. A review of the development of eldly undertakings in Hebei province[EB/OL]. (2015-09-09)[2017-06-06]. http://www.hebllw.org.cn/html/news/detail_2015_09/09/45.html. |
| [12] | GBD 2015 Risk Factors Collaborators. Global, regional, and national comparative risk assessment of 79 behavioural, environmental and occupational, and metabolic risks or clusters of risks, 1990-2015:a systematic analysis for the Global Burden of Disease Study 2015[J]. Lancet, 2016, 388(10053): 1659–1724. DOI:10.1016/S0140-6736(15)00128-2 |
| [13] | Yang J, Zhang P, Meng CC, et al. Quantifying the sources of the severe haze over the Southern Hebei using the CMAQ model[J]. Sci World J, 2013, 2013: 812469. DOI:10.1155/2013/812469 |
| [14] |
胡尚英, 郑荣寿, 赵方辉, 等.
1989-2008年中国女性子宫颈癌发病和死亡趋势分析[J]. 中国医学科学院学报, 2014, 36(2): 119–125.
Hu SY, Zheng RS, Zhao FH, et al. Trend analysis of cervical cancer incidence and mortality rates in Chinese women during 1989-2008[J]. China Acad J, 2014, 36(2): 119–125. DOI:10.3881/j.issn.1000-503X.2014.02.001 |
| [15] |
乔友林, 赵宇倩.
宫颈癌的流行病学现状和预防[J]. 中华妇幼临床医学杂志, 2015, 11(2): 1–6.
Qiao YL, Zhao YQ. Epidemiology and prevention of cervical cancer[J]. Chin J Obst Gynecol Pediat, 2015, 11(2): 1–6. DOI:10.3877/cma.j.issn.1673-5250.2015.02.001 |
| [16] | Chen WQ, Zheng RA, Zhang SW, et al. Cancer incidence and mortality in China 2013:an analysis based on urbanization level[J]. Chin J Cancer Res, 2017, 29(1): 1–10. DOI:10.21147/j.issn.1000-9604.2017.01.01 |
| [17] | Wei WQ, Chen ZF, He YT, et al. Long-term follow-up of a community assignment, one-time endoscopic screening study of esophageal cancer in China[J]. J Clin Oncol, 2015, 33(17): 1951–1957. DOI:10.1200/JCO.2014.58.0423 |
| [18] | Hajizadeh B, Jessri M, Moasheri SM, et al. Fruits and vegetables consumption and esophageal squamous cell carcinoma:a case-control study[J]. Nutr Cancer, 2011, 63(5): 707–713. DOI:10.1080/01635581.2011.563028 |
| [19] | Islami F, Ren JS, Taylor PR, et al. Pickled vegetables and the risk of esophageal cancer:a Meta-analysis[J]. Br J Cancer, 2009, 101(9): 1641–1647. DOI:10.1038/sj.bjc.6605372 |
| [20] | Liu J, Wang J, Leng Y, et al. Intake of fruit and vegetables and risk of esophageal squamous cell carcinoma:a Meta-analysis of observational studies[J]. Int J Cancer, 2013, 133(2): 473–485. DOI:10.1002/ijc.28024 |
| [21] | The National Lung Screening Trial Research Team. Reduced lung-cancer mortality with low-dose computed tomographic screening[J]. N Engl J Med, 2011, 365(5): 395–409. DOI:10.1056/NEJMoa1102873 |
| [22] | van Schoor G, Moss SM, Otten JDM, et al. Increasingly strong reduction in breast cancer mortality due to screening[J]. Br J Cancer, 2011, 104(6): 910–914. DOI:10.1038/bjc.2011.44 |
| [23] | AI Rabadi L, Bergan R. A way forward for cancer chemoprevention:think local[J]. Cancer Prevention Research, 2017, 10(1): 14–35. DOI:10.1158/1940-6207.CAPR-16-0194 |
 2018, Vol. 39
2018, Vol. 39