文章信息
- 梁明斌, 王浩, 张洁, 何青芳, 方乐, 王立新, 苏丹婷, 赵鸣, 张新卫, 胡如英, 丛黎明, 丁钢强, 叶真, 俞敏.
- Liang Mingbin, Wang Hao, Zhang Jie, He Qingfang, Fang Le, Wang Lixin, Su Danting, Zhao Ming, Zhang Xinwei, Hu Ruying, Cong Liming, Ding Gangqiang, Ye Zhen, Yu Min.
- 不同膳食行为因素对成年人血甘油三酯水平影响的横断面研究
- Influence of diet and behavior related factors on the peripheral blood triglyceride levels in adults: a cross-sectional study
- 中华流行病学杂志, 2017, 38(12): 1694-1698
- Chinese journal of Epidemiology, 2017, 38(12): 1694-1698
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2017.12.022
-
文章历史
收稿日期: 2017-05-01
血脂异常(高胆固醇血症、高甘油三酯血症、混合型高脂血症和低高密度脂蛋白胆固醇血症)与心血管疾病风险密切相关[1]。他汀类药物是众多血脂异常防治指南的推荐药物,而应用效果显示其并非对全部类型的血脂异常均有效,提示不同类型血脂异常的病理和影响因素有异质性,目前血脂异常治疗目标也从降低LDL-C水平,扩展到提高HDL-C和降低TG水平[2-5]。由于血TG水平受饮食和机体因素影响较大,生活方式干预效果良好,且干预措施之间存在交互作用,显著减低TG水平[6-7]。既往国内研究较少单独关注高甘油三酯血症,影响因素研究缺少针对性。目前TG是心血管疾病独立危险因素的观点日渐受到关注[8-9],可通过改变生活方式有效干预的特点使其具有较大的公共卫生意义。为此本研究分析不同膳食行为因素对成年人血TG水平的影响,为相关干预提供依据。
对象与方法1.研究对象:利用2010年浙江省居民代谢综合征流行病学调查资料。该调查对象为年龄≥18周岁的浙江省常住居民,采用多阶段分层整群随机抽样方法,有效调查17 437名居民。抽样及调查方法见参考文献[10]。本研究关注膳食行为因素影响,考虑患病与行为可能的反向因果关联,分析时剔除自我报告有高血压病、糖尿病、血脂异常、冠心病或脑卒中病史者。最终纳入研究对象13 434人。
2.研究方法:包括问卷调查、医学体检和实验室检测。调查问卷为自行设计问卷,收集一般信息,主要慢性病史,目前用药情况,吸烟、饮酒、体育锻炼等行为信息以及主要种类食物食用情况(采用食物频率法);医学体检包括测量身高、体重、腰围和血压,并采集空腹静脉血(EDTA抗凝)进行实验室检验。
3.标准及定义:①高甘油三酯血症:根据《中国成人血脂异常防治指南(2016年修订版)》分层标准,TG≥2.3 mmol/L为升高,1.7 mmol/L≤TG<2.3 mmol/L为边缘升高,TG<1.7 mmol/L为正常[7];②现在吸烟:目前每天吸烟≥1支,连续或累积≥6个月;③现在饮酒:目前平均每周饮酒≥1次;④体育锻炼:每周进行中等强度身体活动≥5 d且累计时间≥150 min为达到推荐量;⑤膳食:按《中国居民膳食指南(2016)》(膳食指南)建议(一般人群每天食用谷薯类食物250~400 g,蔬菜类食物300~500 g,水果类200~350 g,畜禽肉40~75 g,水产品40~75 g,蛋类40~50 g,奶及奶制品300 g,大豆及坚果类25~35 g,油25~35 g,盐<6 g,饮水量1 500~1 700 ml)[11]。本研究结合目前我国居民膳食特点,对于鼓励多吃的蔬菜、水果、水产品、大豆和坚果以及饮用水等,平均每日摄入量低于推荐量下限判断为摄入不足;对于主食、畜禽肉、蛋、食用油等应适量的食物,平均每日摄入量高于推荐量上限判断为摄入过量。
4.统计学分析:数据录入和分析分别采用EpiData 3.02和SPSS 23软件;根据研究变量性质,描述分析采用均数或率,单因素分析采用t检验或χ2检验;多因素分析采用广义线性模型估计膳食行为因素对血TG水平的影响,研究变量除性别、吸烟、饮酒和体育锻炼外,其余均以连续型变量纳入分析。
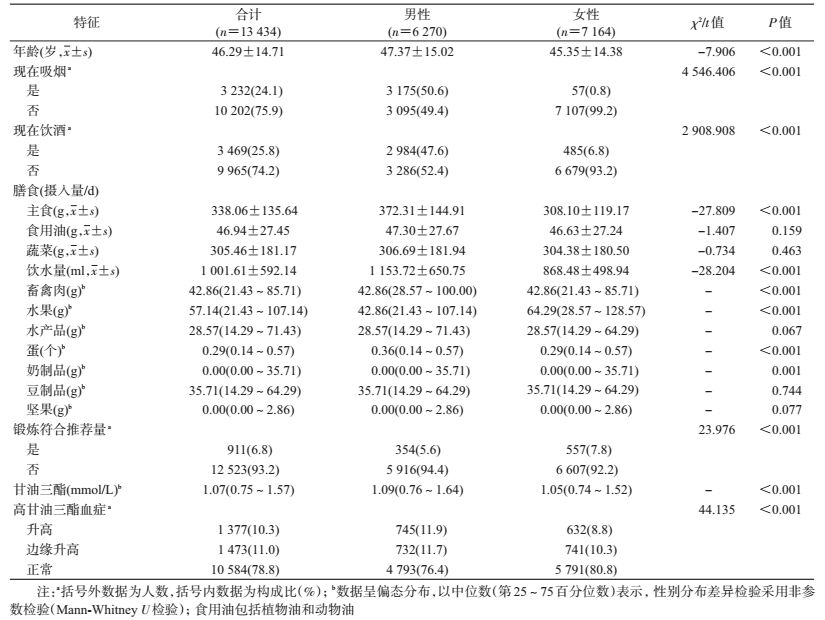
结果1.基本情况:13 434名研究对象中男性6 270人(46.7%),女性7 164人(53.3%),年龄(46.29±14.71)岁。样本人群血TG均值为(1.36±1.18)mmol/L,M=1.07 mmol/L,均值与2012年全国调查结果1.38 mmol/L相近[12];男性高于女性(M值分别为1.09 mmol/L和1.05 mmol/L,P<0.001)。血TG水平升高和边缘升高比例分别为10.3%和11.0%,其中男性分别为11.9%和11.7%,高于女性的8.8%和10.3%,男性和女性高甘油三酯血症患病差异有统计学意义(χ2=44.135,P<0.001)。男性吸烟率和饮酒率分别为50.6%和47.6%。除食用油、蔬菜、水产品、豆制品和坚果外,其他种类食物平均每日摄入量的性别差异有统计学意义(P<0.05);男性主食、畜禽肉和饮水量高于女性,而女性水果量高于男性。与膳食指南推荐量相比,样本人群食用油超过推荐量一半以上,而水果、奶制品和坚果摄入量以及体育锻炼则远低于推荐量,调查期间多数研究对象日均奶制品和坚果摄入量为零(表 1)。
2.影响因素的单因素分析:性别分层分析显示,男性在高甘油三酯血症患病与是否吸烟,是否饮酒,以及不同畜禽肉、水果摄入和饮水量之间的差异有统计学意义;女性在不同水产品摄入量和体育锻炼情况间的差异有统计学意义。未观察到女性中是否吸烟和是否饮酒与高甘油三酯血症患病情况有统计学关联,可能与女性吸烟和饮酒的比例相对较低(分别为0.8%和6.8%)有关(表 2)。
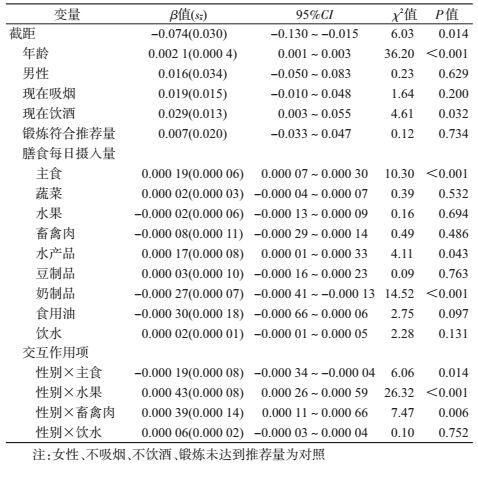
3.影响因素广义线性模型分析:考虑样本人群血TG水平呈正偏态分布[7],将TG测量值进行对数转换后再进行模型分析,结果发现,在调整其他因素后,血TG水平随年龄增长而增加,未观察到性别对血TG水平有统计学意义上的影响;饮酒增加血TG水平,未观察到吸烟和体育锻炼对血TG水平有统计学意义的影响;主食和水产品增加血TG水平,奶制品降低血TG水平;将性别与单因素分析中男女性别差异有统计学意义的主食、水果、畜禽肉每日摄入量和饮水量构建交互作用项进行估计,显示男性水果和畜禽肉摄入量以及女性主食摄入量可增加血TG水平(表 3)。
2012年全国调查显示我国成年人高甘油三酯血症患病率为13.1%[12],而2010年浙江省调查成年人患病率为12.14%[10],高甘油三酯血症已成为影响我国居民健康的主要代谢异常之一。但也有学者认为TG不作为心血管疾病独立危险因素,其风险主要是与LDL-C和HDL-C存在关联[13],而富含TG的脂蛋白(TRLs)也有致动脉粥样硬化的作用[14-15]。
本研究男性血TG水平高于女性,差异有统计学意义(P<0.001);高甘油三酯血症患病差异也有统计学意义(χ2=44.135,P<0.001);性别间部分膳食行为因素的差异也存在统计学意义。但在广义线性模型分析中调整其他因素后,未观察到性别对血TG水平有统计学意义的影响(χ2=0.233,P=0.629),提示血TG水平的性别差异可能与膳食行为因素的性别差异存在一定关联。
研究中调整其他因素情况后,饮酒升高血TG水平的作用有统计学意义(χ2=4.609,P=0.032)。本研究对象中近一半的男性有饮酒行为,已有报道饮酒尤其过量饮酒与血脂异常密切相关[16]。因此饮酒是主要的干预因素。分析还发现主食和水产品增加血TG水平,奶制品降低血TG水平。因高碳水化合物饮食可升高血TG,并降低HDL-C水平,其机制与胰岛素抵抗有关[17-18]。Meher等[19]分析了糖尿病患者空腹、高碳水化合物饮食后2 h以及4 h血脂指标的变化,发现血TG水平在2 h后升高0.45 mmol/L,4 h后升高1.23 mmol/L;而TC、HDL-C和LDL-C则在2 h后分别下降了0.07、0.03和0.07 mmol/L,4 h后分别下降了0.03、0.02和0.06 mmol/L。与膳食指南推荐量相比,本研究人群主食(主要是米和面)和水产品的摄入量已经不低,因此膳食干预时应注意强调控制总热量,并优化膳食结构。
本文交互作用分析发现,与男性相比,女性增加主食量可升高血TG水平,可能原因与女性体力活动强度普遍不及男性,受主食(主要热量来源)影响更大。与女性相比,男性水果和畜禽肉摄入量可增加血TG水平,存在有统计学意义的交互作用。性别与水果/畜禽肉的交互作用可能与性别间脂肪代谢存在差异有关[20]。提示膳食干预应考虑性别的差异。
本研究存在局限性。首先为避免患病与行为的反向因果关联,分析中剔除了自我报告有常见慢性病病史的调查对象,故代表性有限;其次出于可行性考虑,收集膳食信息采用食物频率法,其精确性不如其他膳食调查方法;此外自我报告可能产生信息偏倚。
综上所述,在高甘油三酯血症的社区干预中,饮酒、主食和肉类(含畜禽肉和水产品)摄入量可作为优先干预的因素;强调控制总热量和优化配比;水果摄入应适度,多食用果糖含量、升糖指数低的种类;烹调用油和体育锻炼应该常规进行干预。
志谢: 本研究得到美国加州大学洛杉矶分校张作风教授指导利益冲突: 无
| [1] | Mozaffarian D, Benjamin EJ, Go AS, et al. Heart disease and stroke statistics-2015 update:a report from the American Heart Association[J]. Circulation, 2015, 131(4): e29–e332. DOI:10.1161/CIR.0000000000000152 |
| [2] | Zhao D, Liu J, Xie WX, et al. Cardiovascular risk assessment:a global perspective[J]. Nat Rev Cardiol, 2015, 12(5): 301–311. DOI:10.1038/nrcardio.2015.28 |
| [3] | Hendrani AD, Adesiyun T, Quispe R, et al. Dyslipidemia management in primary prevention of cardiovascular disease:Current guidelines and strategies[J]. World J Cardiol, 2016, 8(2): 201–210. DOI:10.4330/wjc.v8.i2.201 |
| [4] | Kastelein JJP. Dyslipidaemia in perspective[J]. Lancet, 2014, 384(9943): 566–568. DOI:10.1016/S0140-6736(14)61332-5 |
| [5] | Bergheanu SC, Bodde MC, Jukema JW. Pathophysiology and treatment of atherosclerosis:current view and future perspective on lipoprotein modification treatment[J]. Neth Heart J, 2017, 25(4): 231–242. DOI:10.1007/s12471-017-0959-2 |
| [6] | Miller M, Stone NJ, Ballantyne C, et al. Triglycerides and cardiovascular disease:a scientific statement from the American Heart Association[J]. Circulation, 2011, 123(20): 2292–2333. DOI:10.1161/CIR.0b013e3182160726 |
| [7] |
中国成人血脂异常防治指南修订联合委员会.
中国成人血脂异常防治指南(2016年修订版)[J]. 中国循环杂志, 2016, 31(10): 937–953.
Joint Committee on the revision of guidelines for the prevention and treatment of dyslipidemia in Chinese adults. Guidelines for prevention and treatment of dyslipidemia in Chinese adults (revised in 2016)[J]. Chin Circulat J, 2016, 31(10): 937–953. DOI:10.3969/j.issn.1000-3614.2016.10.001 |
| [8] | Kannel WB, Vasan RS. Triglycerides as vascular risk factors:new epidemiologic insights[J]. Curr Opin Cardiol, 2009, 24(4): 345–350. DOI:10.1097/HCO.0b013e32832c1284 |
| [9] | Reiner Ž. Hypertriglyceridaemia and risk of coronary artery disease[J]. Nat Rev Cardiol, 2017. DOI:10.1038/nrcardio.2017.31 |
| [10] |
张新卫, 叶真, 周丹, 等.
浙江省成年居民血脂异常患病率及其分布特征的现况分析[J]. 疾病监测, 2012, 27(5): 395–399.
Zhang XW, Ye Z, Zhou D, et al. Prevalence of dyslipidemia and its distribution among adults, a cross, sectional study in Zhejiang[J]. Dis Surveill, 2012, 27(5): 395–399. DOI:10.3784/j.issn.1003-9961.2012.5.019 |
| [11] |
杨月欣, 张环美.
《中国居民膳食指南(2016)》简介[J]. 营养学报, 2016, 38(3): 209–217.
Yang YX, Zhang HM. The Chinese dietary guide, 2016[J]. Acta Nutrim Sinica, 2016, 38(3): 209–217. DOI:10.13325/j.cnki.acta.nutr.sin.2016.03.002 |
| [12] |
国家卫生和计划生育委员会疾病预防控制局.中国居民营养与慢性病状况报告(2015年)[M]. 北京: 人民卫生出版社, 2015.
National Health and Family Planning Commission, Bureau of Disease Control and Prevention.Report on nutrition and chronic diseases of Chinese residents (2015)[M]. Beijing: People's Health Publishing House, 2015. |
| [13] | Boullart ACI, de Graaf J, Stalenhoef AF. Serum triglycerides and risk of cardiovascular disease[J]. Biochim Biophys Acta, 2012, 1821(5): 867–875. DOI:10.1016/j.bbalip.2011.10.002 |
| [14] | Budoff M. Triglycerides and triglyceride-rich lipoproteins in the causal pathway of cardiovascular disease[J]. Am J Cardiol, 2016, 118(1): 138–145. DOI:10.1016/j.amjcard.2016.04.004 |
| [15] | May HT, Nelson JR, Lirette ST, et al. The utility of the apolipoprotein A1 remnant ratio in predicting incidence coronary heart disease in a primary prevention cohort:the Jackson Heart Study[J]. Eur J Prev Cardiol, 2016, 23(7): 769–776. DOI:10.1177/2047487315612733 |
| [16] | Foerster M, Marques-Vidal P, Gmel G, et al. Alcohol drinking and cardiovascular risk in a population with high mean alcohol consumption[J]. Am J Cardiol, 2009, 103(3): 361–368. DOI:10.1016/j.amjcard.2008.09.089 |
| [17] | Meral I, Kacmaz R. Effects of diet treatment on some biochemical and physiological parameters in patients with type 2 diabetes mellitus[J]. Tohoku J Exp Med, 2003, 200(1): 25–30. DOI:10.1620/tjem.200.25 |
| [18] | Jonkers IJ, Smelt AH, van der Laarse A. Hypertriglyceridemia:associated risks and effect of drug treatment[J]. Am J Cardiovasc Drugs, 2001, 1(6): 455–466. DOI:10.2165/00129784-200101060-00005 |
| [19] | Meher D, Dutta D, Ghosh S, et al. Effect of a mixed meal on plasma lipids, insulin resistance and systemic inflammation in non-obese Indian adults with normal glucose tolerance and treatment naïve type-2 diabetes[J]. Diabetes Res Clin Pract, 2014, 104(1): 97–102. DOI:10.1016/j.diabres.2013.12.047 |
| [20] | Wang XW, Magkos F, Mittendorfer B. Sex differences in lipid and lipoprotein metabolism:it's not just about sex hormones[J]. J Clin Endocrinol Metab, 2011, 96(4): 885–893. DOI:10.1210/jc.2010-2061 |
 2017, Vol. 38
2017, Vol. 38