文章信息
- 章琦, 相晓妹, 宋辉, 董敏, 张水平, 米白冰, 王玲玲, 张丽, 颜虹, 党少农.
- Zhang Qi, Xiang Xiaomei, Song Hui, Dong Min, Zhang Shuiping, Mi Baibing, Wang Lingling, Zhang Li, Yan Hong, Dang Shaonong.
- 西安市2013-2015年产妇孕前期和孕早期空气污染物暴露对出生缺陷影响的病例交叉研究
- Relationship between exposure to air pollutants during pre-pregnancy or early pregnancy and birth defects in Xi'an, 2013-2015: a case crossover study
- 中华流行病学杂志, 2017, 38(12): 1677-1682
- Chinese journal of Epidemiology, 2017, 38(12): 1677-1682
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2017.12.019
-
文章历史
收稿日期: 2017-04-16
2. 710002 西安市妇幼保健院
2. Xi'an Maternal and Child Health Hospital, Xi'an 710002, China
出生缺陷是指由遗传性、不良环境等原因引起的胚胎或胎儿在发育过程中形态、结构、功能、代谢等方面的异常,出生时即存在[1]。根据我国2012年出生缺陷防治报告估计,目前总出生缺陷率约为5.6%,且每年增加约90万例[2],对家庭和社会带来了严重的经济负担。多数学者认为,由环境因素引起的出生缺陷占6%~8%[3]。已有动物实验证明空气污染对生殖存在负面影响,对遗传基因的突变存在潜在影响[4]。环境流行病学研究表明,母亲孕期空气污染物暴露与新生儿出生缺陷有关[5]。因此,认为空气污染是导致出生缺陷的重要因素。随着西安市经济的迅猛发展和人口规模的日益扩大,城市空气污染问题日益突出。为此本研究为确定孕前期和孕早期妇女暴露于交通相关的3种空气污染物(NO2、PM10和PM2.5)与出生缺陷的关系,采用病例交叉研究[6],定量评价大气污染对出生缺陷的影响。
对象与方法1.研究对象:为西安市2013年1月至2015年9月怀孕并诊断为胎儿出生缺陷的产妇。胎儿及产妇资料来源于西安市妇幼保健院。数据信息包括产妇基本信息、缺陷儿情况、出生缺陷诊断及家族史等。出生缺陷类型包括无脑、脊柱裂、唇裂、腭裂、先天性心脏病等24种出生缺陷类型。
2.暴露评估方法:2013-2015年西安市空气质量监测数据源于西安市环境监测站,包括全市13个监测点的PM2.5、PM10和NO2的日均浓度[7]。同期气象监测数据源自西安市气象站,监测指标包括气温、风速、气压、相对湿度等[8],并将日平均温度和日相对湿度引入分析。每名产妇个体暴露的污染物浓度是根据产妇个体所提供的详细居住地址,基于百度地图批量查询其所处的经纬度,利用ArcGIS软件的克里格插值模拟的方法给出每个妇女家庭住址所在地的空气污染估计值,插值的网格大小为0.17 km×0.17 km。
3.统计学分析:采用时间分层的病例交叉研究方法。该方法适合于短期暴露急性效应的健康结局[9],是将同一病例在研究暴露期的污染物浓度与对照期的污染物浓度进行比较,避免了对照选择时不同个体间孕妇BMI、年龄、新生儿性别等个体差异的混杂因素影响。考虑到胚胎或胎儿暴露于周围环境污染物中与母亲的暴露可以是同步或非同步[10],且孕早期为胎儿器官发育的关键时期[11]。本研究探讨孕前期和孕早期空气污染物暴露对出生缺陷的影响,其中孕前期指妊娠前3个月,孕早期指妊娠后前3个月。并将整个研究阶段分为妊娠前第3、第2、第1个月及妊娠后第1、第2、第3个月6个不同阶段,分别将上述各阶段作为暴露期,选取回顾性1 : 1的对照期,对照期与暴露期均间隔6个月,即以妊娠前第9个月作为妊娠前第3个月的对照期,以此类推。病例交叉设计参考彭晓武等[12],统计分析采用条件1 : 1配对logistic回归模型,比较同一产妇在暴露期和对照期大气污染暴露的OR值,运用SAS 9.4软件中的Proc Phreg过程实现。空气污染物浓度及气象状况由x±s、百分位数进行描述,相关分析采用Spearman秩相关分析,检验水准为0.05。
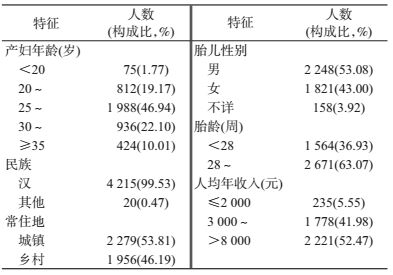
结果1.一般情况:2013-2015年西安市怀孕并诊断为胎儿出生缺陷的产妇共计4 235人,其中99.53%为汉族,53.81%居住在城镇,本次生育时46.94%产妇年龄为25~29岁,娩出男婴占53.08%,63.07%胎龄>28周,52.47%家庭人均年收入>8 000元(表 1)。
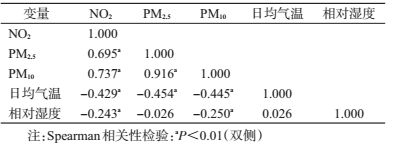
2.空气污染物浓度及气象因素分布特征:分析期间西安市空气污染物日平均值分布情况见表 2。大气污染物浓度与气象因素的Spearman秩相关分析结果显示,NO2、PM2.5和PM10之间呈现显著正相关(P<0.01),且三者均与日均气温和相对湿度负相关(表 3)。提示在研究大气污染物对出生缺陷的影响时,应将温度和相对湿度作为控制因素引入模型。
3.孕前期和孕早期空气污染物暴露对出生缺陷的影响:以是否为出生缺陷作为应变量,孕前期和孕早期污染物(单污染物、双污染物、三污染物)暴露量分别为自变量,采用条件1 : 1配对logistic回归模型进行分析(模型1)。在模型1的基础上调整了气象因素(日均温度、相对湿度),拟合出模型2。结果见表 4。在多污染物模型中,发现在控制了气象因素的影响后,孕前期和孕早期NO2暴露的浓度每升高10 μg/m3,出生缺陷的发生风险可能会增加,OR值(95%CI)分别为1.059(1.048~1.070)、1.042(1.030~1.054)、1.041(1.030~1.053)、1.020(1.011~1.030)、1.017(1.007~1.027)、1.023(1.013~1.034);妊娠前第2、第1个月及妊娠后第1、第3个月PM10浓度每升高10 μg/m3,可能会增加出生缺陷的发生风险,OR值(95%CI)分别为1.012(1.008~1.016)、1.011(1.007~1.015)、1.006(1.003~1.010)和1.019(1.014~1.024);见表 4和图 1。

|
| 注:时间:1~3分别为妊娠前第3、第2、第1个月,4~6分别为妊娠后第1、第2、第3个月 图 1 孕前期和孕早期空气污染物暴露对出生缺陷影响的OR值及其95%CI(多污染物模型) |
孕前期是怀孕的过渡期,在此期间产妇患病或受到危险因素的影响,可能会影响受精卵的质量,从而影响胎儿器官的形成[13];而孕早期为胎儿器官发育的关键时期,是出生缺陷发生的危险时期[10]。因此,本研究选用妊娠前3个月和妊娠后前3个月作为暴露期。
病例交叉研究与传统病例对照研究相比,控制了产妇个体层面差异的影响,现已较多运用到短期暴露急性效应的健康结局评价[14]。本次研究期间,西安市NO2、PM10、PM2.5日均浓度分别为60.83 μg/m3、104.94 μg/m3、103.88 μg/m3。其中,PM2.5日均浓度高于国家二级标准限值(75 μg/m3),说明西安市大气污染较为严重。
研究中发现,3种模型(单污染物模型、双污染物模型、多污染物模型)结果差异较大,说明各污染物之间的相互作用可影响出生缺陷的发生。在多污染物模型中,控制了气象因素的影响后,孕前期和孕早期NO2暴露的浓度每升高10 μg/m3,可能增加了出生缺陷的发生风险。提示污染物对人体的危害存在滞后性。Padula等[15]的研究显示孕早期暴露于高水平的NO2可增加神经管畸形发生的可能,尤其是无脑畸形(OR=1.8,95%CI:1.1~2.8)。亚库甫·艾麦尔等[16]研究显示,在控制了孕妇年龄、分娩次数、不良接触史以及气象条件等因素的影响后,妊娠后3~8周内NO2浓度每升高100 μg/m3,可导致出生缺陷发生的风险增加2.85倍(95%CI:1.08~7.50);可能是妊娠期暴露于NO2使得胎儿和母体体内的脂质过氧化水平增加,从而抑制了机体抗氧化系统的保护作用,结果导致胚胎着床后死亡甚至出生后生长发育异常[17-18]。本研究结果显示,妊娠前第2、第1个月及妊娠后第1、第3个月PM10浓度每升高10 μg/m3,可能会增加出生缺陷的发生风险。Farhi等[19]研究发现整个孕期可吸入颗粒物(PM10)高浓度暴露会影响先天畸形的发生。2013年Agay-Shay等[20]的研究发现孕期暴露PM10每增加10 μg/m3使得先天性心脏病发生风险增加1.05倍(95%CI:1.01~1.10),可能是因为PM10通过呼吸道进入人体循环系统,使得体内DNA加合物含量增加,导致胎儿先天畸形,进而引起出生缺陷[21-22]。而NO2和PM10均为汽车尾气的主要成分。因此,对于计划怀孕或者怀孕早期的妇女,应减少或避免汽车尾气的高水平暴露。
研究中还发现,在孕前期和孕早期PM2.5的暴露水平与出生缺陷的发生可能存在负效应。与Padula等[23]的研究结果类似,该研究发现,当PM2.5暴露水平为10.94~14.82 μg/m3时,先天性脑积水发生风险降低(OR=0.2,95%CI:0.1~0.7)。在Schembari等[24]的一项研究中也发现,在调整了个体差异和空间暴露水平后,室间隔缺损的发生风险降低(OR=0.83,95%CI:0.72~0.97)。这可能是由于胚胎对PM2.5更敏感,极易造成死胎死产;也可能与产前诊断失误、人工引产等原因导致结局信息缺失有关[25]。由于本研究采用的单向回顾性病例交叉设计可能受到暴露时间趋势带来的混杂因素的影响[5],使结果产生偏倚。
总之,孕前期和孕早期空气污染物暴露与出生缺陷存在一定的关系。在孕前3个月至孕后前3个月期间,孕妇暴露于不良环境因素可能导致胎儿发生出生缺陷。此期间孕妇应尽量避免NO2、PM10等交通相关大气污染物高水平暴露,以降低出生缺陷发生的可能性。
利益冲突: 无
| [1] |
李颖, 杨柳, 杨文方.
出生缺陷的相关因素[J]. 中国计划生育学杂志, 2010, 18(12): 755–757.
Li Y, Yang L, Yang WF, et al. Air pollution and congenital heart defects[J]. Chin J Fam Plan, 2010, 18(12): 755–757. DOI:10.3969/j.issn.1004-8189.2010.12.019 |
| [2] |
中华人民共和国卫生部. 中国出生缺陷防治报告[R]. 北京: 中华人民共和国卫生部, 2012.
Ministry of Health of the PRC. Report on the prevention and treatment of birth defects in China[R]. Beijing:Ministry of Health of the PRC, 2012. |
| [3] | Hansen CA, Barnett AG, Jalaludin BB, et al. Ambient air pollution and birth defects in brisbane, australia[J]. PLoS One, 2009, 4(4): e5408. DOI:10.1371/journal.pone.0005408.Epub2009Apr30 |
| [4] |
郑金艳, 惠武利, 兰晓霞, 等.
围妊娠期暴露于空气污染物SO2、NO2与出生缺陷的相关性研究[J]. 国际妇产科学杂志, 2013, 40(1): 71–73.
Zheng JY, Hui WL, Lan XX, et al. Periconceptional exposure to air pollutants SO2, NO2 associated with birth defects[J]. J Int Obstet Gynecol, 2013, 40(1): 71–73. |
| [5] |
朱鹏飞, 张翼, 班婕, 等.
中国空气污染与不良出生结局的研究进展[J]. 中华流行病学杂志, 2017, 38(3): 393–399.
Zhu PF, Zhang Y, Ban J, et al. Air pollution and adverse birth outcome in China:a comprehensive review[J]. Chin J Epidemiol, 2017, 38(3): 393–399. DOI:10.3760/cma.j.issn.0254-6450.2017.03.024 |
| [6] |
张政, 詹思延.
病例交叉设计[J]. 中华流行病学杂志, 2001, 22(4): 304–306.
Zhang Z, Zhan SY. Cass-crossover design[J]. Chin J Epidemiol, 2001, 22(4): 304–306. DOI:10.3760/j.issn:0254-6450.2001.04.022 |
| [7] |
西安市环境监测站. 空气质量指数[EB/OL]. [2016-04-16] [2016-06-15]. http://www.xianemc.gov.cn/.
Xi'an Environmental Monitoring Station. Air quality index[EB/OL].[2016-04-16] [2016-06-15]. http://www.xianemc.gov.cn/. |
| [8] | National Centers for Environmental Information. Climate data online[EB/OL].[2016-04-16] [2016-07-20]. http://www7.ncdc.noaa.gov/CDO/. |
| [9] | Janes H, Sheppard L, Lumley T. Case-crossover analyses of air pollution exposure data:referent selection strategies and their implications for bias[J]. Epidemiology, 2005, 16(6): 717–726. DOI:10.1097/01.ede.0000181315.18836.9d |
| [10] | Somers CM, McCarry BE, Malek F, et al. Reduction of particulate air pollution lowers the risk of heritable mutations in mice[J]. Science, 2004, 304(5673): 1008–1010. DOI:10.1126/science.1095815 |
| [11] |
张璘.
先天性心脏病发病机制[J]. 中国优生与遗传杂志, 2008, 16(3): 1–4.
Zhang L. The pathogenesis of congenital heart disease[J]. Chin J Birth Health Heredity, 2008, 16(3): 1–4. DOI:10.3969/j.issn.1006-9534.2008.03.001 |
| [12] |
彭晓武, 余松林, 相红, 等.
用SAS程序整理病例交叉设计资料[J]. 中国卫生统计, 2012, 29(1): 135–138.
Peng XW, Yu SL, Xiang H, et al. Sorting case-crossover design data by SAS program[J]. Chin J Health Stat, 2012, 29(1): 135–138. DOI:10.3969/j.issn.1002-3674.2012.01.046 |
| [13] |
曹仲辉, 李曼丽, 罗家有, 等.
孕前期和孕早期疾病与先天性心脏病的病例对照研究[J]. 实用预防医学, 2011, 18(8): 1413–1415.
Cao ZH, Li ML, Luo JY, et al. Case-control study on relationship between pre-pregnancy and early pregnancy diseases and congenital heart disease[J]. Pract Prev Med, 2011, 18(8): 1413–1415. DOI:10.3969/j.issn.1006-3110.2011.08.010 |
| [14] | Hernández-Díaz S, Hernán MA, Meyer K, et al. Case-crossover and case-time-control designs in birth defects epidemiology[J]. Am J Epidemiol, 2003, 158(4): 385–391. DOI:10.1093/aje/kwg144 |
| [15] | Padula AM, Tager IB, Carmichael SL, et al. The association of ambient air pollution and traffic exposures with selected congenital anomalies in the San Joaquin Valley of California[J]. Am J Epidemiol, 2013, 177(10): 1074–1085. DOI:10.1093/aje/kws367 |
| [16] |
亚库甫·艾麦尔, 王佳佳, 彭振耀, 等.
北京市大气污染对不良妊娠结局影响的病例对照研究[J]. 环境与健康杂志, 2013, 30(5): 389–393.
Aimaier YKF, Wang JJ, Peng ZY, et al. Case-control study of ambient air pollution and adverse pregnancy outcomes of women in Beijing[J]. J Environ Health, 2013, 30(5): 389–393. DOI:10.16241/j.cnki.1001-5914.2013.05.006 |
| [17] | Sagiv SK, Mendola P, Loomis D, et al. A time-series analysis of air pollution and preterm birth in Pennsylvania, 1997-2001[J]. Environ Health Perspect, 2005, 113(5): 602–606. DOI:10.1289/ehp.7646 |
| [18] | Šrám RJ, Binková B, Dejmek J, et al. Ambient Air Pollution and Pregnancy Outcomes:A Review of the Literature[J]. Environ Health Perspect, 2005, 113(4): 375–382. DOI:10.1289/ehp.6362 |
| [19] | Farhi A, Boyko V, Almagor J, et al. The possible association between exposure to air pollution and the risk for congenital malformations[J]. Environ Res, 2014, 135: 173–180. DOI:10.1016/j.envres.2014.08.024 |
| [20] | Agay-Shay K, Friger M, Linn S, et al. Air pollution and congenital heart defects[J]. Environ Res, 2013, 124: 28–34. DOI:10.1016/j.envres.2013.03.005 |
| [21] | Vinikoor-Imler LC, Davis JA, Meyer RE, et al. Early prenatal exposure to air pollution and its associations with birth defects in a state-wide birth cohort from North Carolina[J]. Birth Defects Res Part A Clin Mol Teratol, 2013, 97(10): 696. DOI:10.1002/bdra.23159 |
| [22] | Anderson JL, Waller DK, Canfield MA, et al. Maternal obesity, gestational diabetes, and central nervous system birth defects[J]. Epidemiology, 2005, 16(1): 87–92. DOI:10.1097/01.ede.0000147122.97061.bb |
| [23] | Padula AM, Tager IB, Carmichael SL, et al. Traffic-related air pollution and selected birth defects in the San Joaquin Valley of California[J]. Birth Defects Res A Clin Mol Teratol, 2013, 97(11): 730–735. DOI:10.1002/bdra.23175 |
| [24] | Schembari A, Nieuwenhuijsen MJ, Salvador J, et al. Traffic-related air pollution and congenital anomalies in Barcelona[J]. Environ Health Perspect, 2014, 122(3): 317–323. DOI:10.1289/ehp.1306802 |
| [25] | Liang ZJ, Wu L, Fan LC, et al. Ambient air pollution and birth defects in Haikou city, Hainan province[J]. BMC Pediatr, 2014, 14(1): 283. DOI:10.1186/s12887-014-0283-6 |
 2017, Vol. 38
2017, Vol. 38