文章信息
- 王奇, 马楠, 司珩, 马彦民, 李宁, 聂玉刚, 孙定勇, 王哲.
- Wang Qi, Ma Nan, Si Heng, Ma Yanmin, Li Ning, Nie Yugang, Sun Dingyong, Wang Zhe.
- 河南省2002-2014年HIV暴露儿童死亡水平及影响因素分析
- Study on the risk of mortality and associated factors among HIV-exposed children in Henan province, 2002-2014
- 中华流行病学杂志, 2017, 38(12): 1629-1633
- Chinese journal of Epidemiology, 2017, 38(12): 1629-1633
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2017.12.009
-
文章历史
收稿日期: 2017-05-14
2. 450016 郑州, 河南省医学科学院
2. Henan Provincial Academy of Medical Science
HIV暴露儿童指的是HIV感染产妇所生的儿童,这些儿童在妊娠、分娩及产后哺乳过程中存在感染HIV可能性。HIV感染儿童通常在感染后第1年即出现临床症状,到2岁时如果未得到有效的抗病毒治疗,死亡率将高于20%[1-2]。河南省是国内最早开展预防AIDS母婴传播(prevention mother-to-child transmission of HIV,PMTCT)工作的地区之一,但开展工作以来缺乏对HIV暴露儿童生存状况的研究,儿童死亡水平、死亡原因及影响因素不清楚,为了解HIV暴露儿童死亡水平的相关影响因素,利用2002-2014年的随访资料,对儿童的死亡水平及影响因素进行了分析。
对象与方法1.研究对象:2002年1月1日至2014年12月31日,全省开展PMTCT工作中发现并报告的HIV暴露儿童1 705例,年龄范围为0~18月龄,存活儿童随访至18月龄。
2.研究方法:分别在孕期及分娩期调查HIV感染母亲产前检测、孕产期药物阻断及免疫状况、孕期并发症、分娩服务、新生儿药物阻断、新生儿体重等情况。在HIV暴露儿童1、3、6、9、12、18月龄时,调查生长发育情况、喂养方式、患病情况(肺炎、腹泻、上呼吸道感染等)及死亡情况。生长发育测量时儿童穿单衣、脱鞋袜,身长和体重均测量2次取平均值,患病情况以医疗机构诊断为准。
3.相关定义:①儿童失访:满18月龄仍无法随访到的儿童,在21月龄时需再进行随访,仍然随访不到。②总死亡率:随访中所有死亡的儿童数/随访到的儿童总数×100%。③不安全助产:HIV感染产妇分娩过程中包括人工破膜、胎吸或产钳、宫内头皮监测等操作。
4.信息收集:查阅HIV暴露儿童各月龄随访卡及住院病例、儿童的死亡登记卡、产妇分娩期间实验室检测记录及产妇治疗信息库等,收集儿童常见传染病发病、死亡及产妇孕期免疫状况检测等信息。相关表格由医疗助产机构首诊医生填写,由统一培训后的CDC信息管理人员进行收集并核实后,录入PMTCT信息数据库,死亡儿童均对其父母及监护人进行调查。
5.统计学分析:采用EpiData 3.0软件建立数据库,双录入进行逻辑质控。应用SPSS 21.0软件进行统计描述和分析;计数资料采用率进行描述,计数资料组间率的比较采用χ2检验或Fisher确切概率法,利用非条件logistic回归模型分析HIV暴露儿童死亡的影响因素。检验水准α=0.05。
结果1.产妇及儿童基本情况:共发现HIV暴露儿童1 705例,随访至18月龄存活1 536例。随访中失访儿童58例,其中50例随父母长期在外务工,5例母亲为外籍妇女返回原籍,3例父母拒绝随访。死亡儿童共111例。最长随访时间为630 d,最短随访时间为2 d,平均随访时间为505.65 d,随访观察总人年数为2 362.01。排除失访后的1 647例儿童中男922例(55.98%),女725例(44.02%)。死亡儿童中男69例(62.16%),女42例(37.84%)。1 647例儿童母亲中,汉族1 562例(94.84%),其他85例(5.16%),小学以下及初中文化程度分别为702例(42.62%)、825例(50.09%),职业以农民为主共1 437例(87.25%),婚姻状况以初婚为主共1 256例(76.26%),分娩时的年龄为(30.94±5.98)岁,产妇中50.73%(836/1 647)为有偿采供血传播,47.41%(781/1 647)为性传播,不详1.82%(30/1 647)。
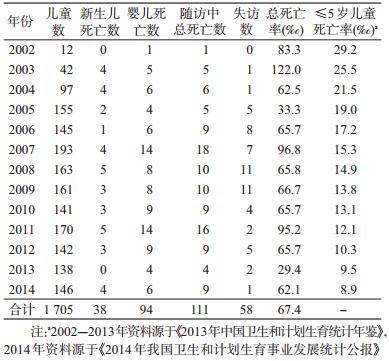
2. HIV暴露儿童死亡情况:新生儿期死亡共38例,占死亡总数的34.23%,新生儿死亡率为23.07‰(38/1 647),婴儿死亡率为57.01‰(94/1 647)。年度儿童死亡率中最高为122‰,累计死亡率67.39‰(111/1 647)。死因构成中肺炎死亡36例(32.43%),报告疑似AIDS死亡18例(16.21%),早产儿死亡14例(12.61%),腹泻死亡13例(11.71%),窒息死亡12例(10.81%),先天异常死亡7例(6.31%),营养不良死亡7例(11.71%),意外死亡4例(3.60%),死亡儿童均未进行过HIV早期检测诊断。各年度死亡率均高于同年度全国儿童的死亡率。见表 1。
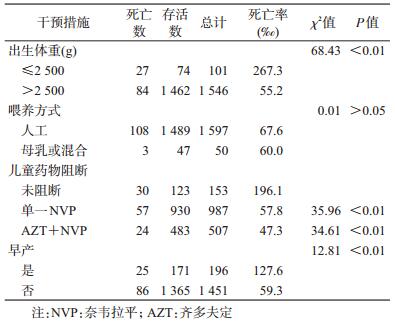
3.儿童出生状况及药物阻断与儿童死亡:按儿童出生体重、服药情况及儿童喂养方式等进行分类比较。低出生体重的新生儿死亡率最高为267.3‰(27/101),未药物阻断的儿童死亡率较高为196.1‰(30/153)。见表 2。
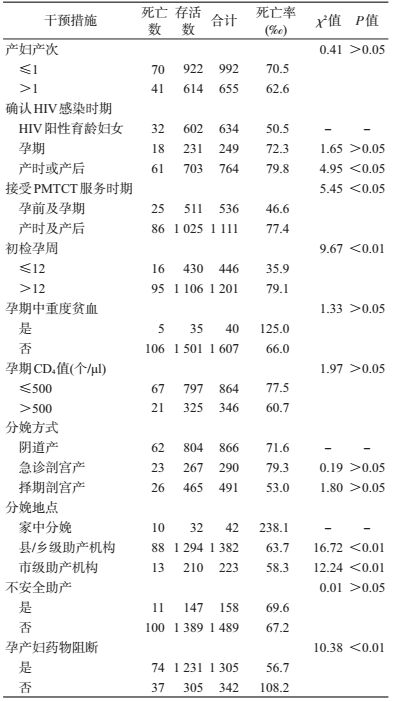
4.感染HIV孕产妇分娩服务及干预情况与儿童死亡:HIV感染产妇中初产妇占60.23%(992/1 647);从发现感染的时机来看,属于既往确认的HIV阳性育龄妇女分娩的产妇占38.49%(634/1 647),产时或产后才确认HIV感染比例较大占46.39%(764/1 647);只有27.08%(446/1 647)的感染产妇在孕早期接受初检;HIV感染产妇CD4+T淋巴细胞(CD4)检测比例为73.47% (1 210/1 647);急诊剖宫产的HIV感染产妇占17.61%(290/1 647);在县级医疗机构分娩占83.91%(1 382/1 647);HIV感染产妇抗病毒药物阻断率为79.3%(1 306/1 647)。9.60%(158/1 647)的HIV感染产妇分娩过程中存在有不安全助产的现象。见表 3。
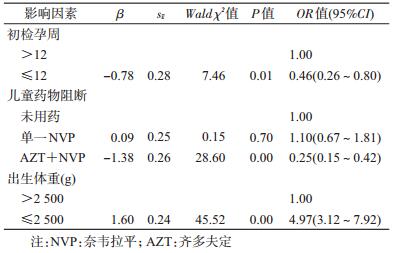
5. HIV暴露儿童死亡的影响因素:以HIV感染产妇的分娩服务、免疫学及生化检查、药物阻断、儿童出生体重、喂养方式等为自变量,儿童是否死亡为因变量,采取逐步向前法进行多因素logistic回归分析,结果显示,儿童低出生体重是儿童死亡的危险因素,孕产妇初检孕周较早、儿童采取联合药物阻断是其保护因素。见表 4。
本研究中HIV暴露儿童的死亡率高达67.4‰,且不同年度死亡率无下降趋势,这一死亡率水平接近于同时期国内其他AIDS高发地区HIV暴露儿童的49.0‰~90.9‰的死亡水平[3-4]。但低于国外发展中国家HIV暴露婴幼儿84.9‰的死亡率[5]。在撒哈拉非洲开展的14项关于HIV暴露儿童死亡的研究显示[6],HIV暴露中未感染儿童12月龄时死亡率为55.0‰与本文接近。朱新义等[7]对河南省2000-2010年妇幼卫生监测数据分析发现,河南省婴幼儿死亡率呈现下降趋势,2010年农村婴幼儿死亡率为8.4‰,远低于河南省HIV暴露儿童死亡水平。与全国≤5岁儿童死亡率相比[8],HIV暴露儿童各年度死亡率均高。Brennan等[9]对22项同类研究Meta分析表明,HIV暴露儿童比未暴露儿童的死亡风险高70%。南非的队列研究发现HIV暴露的儿童中,53%的HIV感染儿童在18月龄前死亡[10]。较高的死亡率充分说明HIV暴露对儿童生存的威胁,HIV暴露儿童面临较高的死亡风险。
国内有关研究显示,HIV暴露儿童的死因构成中因AIDS死亡占比约40%[11],Kulna等[12]研究结果也显示,HIV感染死亡的儿童,绝大多数直接死于HIV感染并发的肺炎、腹泻,在死亡前均有反复腹泻、发热、咳嗽等症状,死亡时常见的诊断是腹泻、肺炎、生长发育障碍等。张蕾丝等[13]研究表明呼吸道疾病是导致我国≤5岁儿童死亡的重要原因,张利等[14]回顾性分析了2001-2005年河南省5岁以下儿童死亡原因,发现肺炎、先天性心脏病、出生窒息、低出生体重是5岁以下儿童死亡的主要原因,本研究HIV暴露儿童中肺炎是第一死因,其次是窒息、先天性疾病和腹泻等,与上述研究保持一致。应该针对死因构成提高HIV暴露儿童的随访保健质量,尤其要重视对呼吸道传染性疾病的预防和控制。
本研究中发现母亲孕早期初检是保护因素,孕产妇孕早期利用孕产期保健服务,尽早进行HIV抗体、CD4、血红蛋白等检测,可以尽早明确感染状况及机体免疫状况,早期规范地使用抗病毒药物,降低产妇病毒载量,从而为胎儿宫内生长提供良好的环境。HIV感染孕妇怀孕期间免疫健康状况会对日后婴幼儿生存产生重要影响[15],在孕期及时监测孕妇免疫健康状况,可降低儿童营养不良率及死亡风险。
本研究中发现低出生体重是儿童死亡的危险因素,低出生体重儿童的死亡风险比正常体重儿童高5.71倍。国外多项研究也均表明低出生体重的HIV暴露儿童死亡风险高于一般儿童[16-17],后期生长发育中HIV暴露的儿童营养不良发病率也较高,也将面临更高的死亡风险。由于HIV感染会破坏人体的免疫系统,导致孕妇各种机会性感染疾病的发生,因此多数HIV感染孕妇自身营养状况较差,而感染产妇孕期的营养状况及健康状况会影响胎儿的生长发育,导致胎儿宫内生长迟缓,使婴儿出生体重、身长和头围较差,因此应加强孕妇的营养监测,合理膳食,平衡营养。
本研究发现HIV暴露儿童联合用药是死亡的保护因素。河南省自2001年开始实施PMTCT工作,儿童药物阻断方案经历了单一NVP、AZT+NVP,目前为单一NVP或AZT的悬浊液,并要求对所有暴露儿童在出生后6 h以内预防性应用抗病毒药物。联合用药指核苷类抗反转录病毒的药物加上非核苷类抗反转录病毒药物,联合用药可以更好的避免药物副反应及耐药反应,达到较好的长期的病毒抑制效果。儿童感染HIV后表现为疾病进展较快、高病毒血症、严重营养不良、高死亡率等特点[11]。Walker等[18]研究显示即便有治疗药物毒性、免疫重建炎性综合征、药物剂量反应时间等因素影响,抗病毒治疗的HIV感染儿童第一年内的死亡率仍可控制到30.3‰,死亡峰值出现在治疗刚开始后30~50 d,之后迅速降低至6个月后保持稳定,开始治疗前的感染儿童的CD4水平与死亡率呈现负相关。曾小良等[19]对22例死亡HIV感染儿童的原因分析中发现即便在AIDS晚期开展治疗,病毒载量仍可以控制到检测阈值以下。众多影响儿童抗病毒治疗效果的因素中,治疗前严重营养不良的HIV感染儿童治疗后早期死亡风险更高[20],因此建议在儿童开展抗病毒治疗之前充分考虑到营养水平,纠正儿童的年龄别BMI。同时治疗前积极服用复方新诺明预防侵袭性细菌感染。
本研究中有部分儿童失访导致生存状况未知,可能会导致死亡率偏低,HIV暴露儿童的年龄范围介于0~18月龄,研究结果外推到大年龄别儿童受限,文中已经死亡的HIV暴露儿童中HIV感染状况不明确导致无法分析HIV感染对生存状况的影响,因此存活的HIV暴露儿童中HIV感染与未感染组的死亡率差异应进一步开展随访研究。
利益冲突: 无
| [1] |
李燕.
艾滋病母婴传播预防进展[J]. 昆明医科大学学报, 2012, 33(11): 1–3.
Li Y. The research progress of prevention mother-to-child transmission of HIV[J]. J Kunming Med Univ, 2012, 33(11): 1–3. DOI:10.3969/j.issn.1003-4706.2012.11.001 |
| [2] |
王陇德.艾滋病学[M]. 北京: 北京出版社, 2010: 488–514.
Wang LD.AIDS[M]. Beijing: Beijing Publication House, 2010: 488–514. |
| [3] |
乔亚萍, 王爱玲, 王临虹, 等.
艾滋病高发地区预防HIV母婴传播项目实施效果分析[J]. 中国性病艾滋病, 2014, 20(5): 343–345.
Qiao YP, Wang AL, Wang LH, et al. Analysis of the effectiveness of program on prevention of mother-to-child transmission of HIV in high HIV-prevalence areas from 2007 to 2010[J]. Chin J Aids Std, 2014, 20(5): 343–345. DOI:10.13419/j.cnki.aids.2014.05.016 |
| [4] |
王临虹, 方利文, 王前, 等.
我国部分地区2005-2007年艾滋病母婴传播水平变化趋势[J]. 中华预防医学杂志, 2009, 43(11): 984–987.
Wang LH, Fang LW, Wang Q, et al. The change trend of mother-to-child transmission rate of HIV-1 during 2005-2007 in some areas of China[J]. Chin J Prev Med, 2009, 43(11): 984–987. DOI:10.3760/cma.j.issn.0253-9624.2009.11.011 |
| [5] | Alvarez-Uria G, Midde M, Pakam R, et al. Effect of formula feeding and breastfeeding on child growth, infant mortality and HIV Transmission in Children Born to HIV-infected pregnant women who received triple antiretroviral therapy in a resource-limited setting:data from an HIV cohort study in India[J]. SRN Pediat, 2012, 2012: 763591. DOI:10.5402/2012/763591 |
| [6] | Arikawa S, Rollins N, Newell ML, et al. Mortality risk and associated factors in HIV-exposed, uninfected children[J]. Trop Med Int Health, 2016, 21(6): 720–734. DOI:10.1111/tmi.12695 |
| [7] |
朱新义, 黄祚军, 刘利容, 等.
河南省2000-2010年婴儿死亡率变化趋势及孕产妇保健影响因素分析[J]. 中华流行病学杂志, 2012, 33(9): 930–932.
Zhu XY, Huang ZJ, Liu LR, et al. Factor analysis on trend of infant mortality and maternal health management in Henan province from 2000 to 2010[J]. Chin J Epidemiol, 2012, 33(9): 930–932. DOI:10.3760/cma.j.issn.0254-6450.2012.09.012 |
| [8] |
黄润龙.
1991-2014年我国婴儿死亡率变化及其影响因素[J]. 人口与社会, 2016, 32(3): 67–72.
Huang RL. Infant mortality rate (1991-2014) and its influencing factors[J]. Populat Soc, 2016, 32(3): 67–72. DOI:10.14132/j.2095-7963.2016.03.007 |
| [9] | Brennan AT, Bonawitz R, Gill CJ, et al. A Meta-analysis assessing all-cause mortality in HIV-exposed uninfected compared with HIV-unexposed uninfected infants and children[J]. AIDS, 2016, 30(15): 2351–2360. DOI:10.1097/QAD.zhlxbxzz-38-12-162901211 |
| [10] | Thea DM, Aldrovandi G, Kankasa C, et al. Post-weaning breast milk HIV-1 viral load, blood prolactin levels and breast milk volume[J]. AIDS, 2006, 20(11): 1539–1547. DOI:10.1097/01.aids.0000237370.49241.dc |
| [11] |
方利文, 邢再玲, 王临虹, 等.
HIV感染孕产妇所生儿童的死亡状况分析[J]. 中国妇幼健康研究, 2009, 20(4): 397–400.
Fang LW, Xing ZL, Wang LH, et al. An analysis of mortality situation of children born by HIV-infected mothers[J]. Chine J Woman Child Health Res, 2009, 20(4): 397–400. DOI:10.3969/j.issn.1673-5293.2009.04.010 |
| [12] | Kulna L, Kasonde P, Sinkala M, et al. Does severity of HIV disease in HIV-infected mothers affect mortality and morbidity among their uninfected infants[J]. Clin Infect Dis, 2005, 41(11): 1654–1661. DOI:10.1086/498029 |
| [13] |
张蕾丝, 姚朗, 李雪捷.
1991-2012年我国5岁以下儿童死亡率变化及死因分析[J]. 中国妇幼保健, 2014, 29(9): 3710–3713.
Zhang LS, Yao L, Li XJ. Factor analysis on mortality trend of children under age five in China from 1991 to 2012[J]. Matrn Child Health Care China, 2014, 29(9): 3710–3713. DOI:10.3969/j.issn.1001-4411.2008.09.028 |
| [14] |
张利, 高清欣, 马葆靖, 等.
5岁以下儿童主要死因分析[J]. 中国妇幼保健, 2008, 23(9): 1225–1226.
Zhang L, Gao QX, Ma BJ, et al. Factor analysis on mortality of children under age five[J]. Matrn Child Health Care China, 2008, 23(9): 1225–1226. DOI:10.3969/j.issn.1001-4411.2008.09.028 |
| [15] | Arpasi S, Fawzy A, AIdrovandi GM, et al. Growth faltering due to breastfeeding cessation in uninfected children born to HIV-infected mothers in Zambia[J]. Am J Clin Nutr, 2009, 90(2): 344–353. DOI:10.3945/ajcn.2009.27745 |
| [16] | Boettiger DC, Aurpibul L, Hudaya DM, et al. Antiretroviral therapy in severely malnourished, HIV-infected children in Asia[J]. Pediatr Infect Dis J, 2016, 35(5): e144–151. DOI:10.1097/INF.zhlxbxzz-38-12-162901074 |
| [17] | Slyker JA, Patterson J, Ambler G, et al. Correlates and outcomes of preterm birth, low birth weight, and small for gestational age in HIV-exposed uninfected infants[J]. BMC Pregnancy Childbirth, 2014: 14. DOI:10.1186/1471-2393-14-7 |
| [18] | Walker AS, Prendergast AJ, Mugyeny P, et al. Mortality in the year following antiretroviral therapy initiation in HIV-infected adults and children in Uganda and Zimbabwe[J]. Clin Infect Dis, 2012, 55(12): 1707–1718. DOI:10.1093/cid/cis797 |
| [19] |
曾小良, 鲁鸿燕, 覃祺, 等.
22例接受抗病毒治疗艾滋病感染儿童死亡原因分析[J]. 应用预防医学, 2016, 22(4): 289–292, 296.
Zeng XL, Lu HY, Qin Q, et al. Analysis of death causes among 22 HIV/AIDS children who received antiretroviral therapy treatment[J]. J Applied Prev Med, 2016, 22(4): 289–292, 296. |
| [20] | Callens SF, Shabani N, Lusiama J, et al. Mortality and associated factors after initiation of pediatric antiretroviral treatment in the Democratic Republic of the Congo[J]. Pediatr Infect Dis J, 2009, 28(1): 35–40. DOI:10.1097/INF.0b013e318184eeb9 |
 2017, Vol. 38
2017, Vol. 38