文章信息
- 胡清海, 丁海波, 虞炎秋, 楚振兴, 徐俊杰, 尚红.
- Hu Qinghai, Ding Haibo, Yu Yanqiu, Chu Zhenxing, Xu Junjie, Shang Hong.
- 沈阳市15~30岁学生HIV/AIDS患者抗病毒治疗相关因素分析
- Factors related to antiretroviral therapy among HIV/AIDS positive students aged 15-30, in a hospital of Shenyang city
- 中华流行病学杂志, 2017, 38(8): 1078-1082
- Chinese journal of Epidemiology, 2017, 38(8): 1078-1082
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2017.08.016
-
文章历史
收稿日期: 2017-03-10
2. 310000 杭州, 感染性疾病诊治协同创新中心
2. Collaborative Innovation Center for Diagnosis and Treatment of Infectious Diseases, Hangzhou 310000, China
近年来我国学生HIV/AIDS患者数量呈快速上升趋势,2015年上半年新报告学生HIV/AIDS患者较2014年同期增长了35% [1-2]。我国艾滋病抗病毒治疗(ART)人数逐年增加,2014年底累积ART人数达36.8万,其中2010-2014年ART新治疗人数占70.4%[3]。很多国家已经将早发现、早治疗作为控制HIV流行的重要手段[4]。然而,关于学生HIV/AIDS患者ART情况及其影响因素则缺乏报道。本研究针对沈阳市中国医科大学附属第一医院2007-2015年收治的学生HIV/AIDS患者进行横断面调查,分析其ART情况及其相关因素,为完善对学生HIV/AIDS患者的医疗关怀政策和控制学生的HIV传播提供参考依据。
对象与方法1.研究对象:本研究为横断面调查,研究现场为中国医科大学附属第一医院(沈阳市艾滋病治疗定点医院,收治HIV/AIDS患者约占沈阳市的70%)。在该院2007-2015年收治的HIV/AIDS患者中,研究对象筛选标准:① 年龄15~30岁;② 职业为学生;③ HIV感染途径非母婴传播;④ 愿意签署书面知情同意书(不足18岁者由其监护人签署)。本研究通过中国医科大学附属第一医院伦理审查委员会批准。
2.研究内容:问卷调查内容包括研究对象HIV确诊时的社会人口学特征、HIV感染方式、吸烟饮酒、CD4+T淋巴细胞计数(CD4)和现症梅毒结果,以及ART开始时间和治疗方案等信息。研究对象在确诊感染HIV时CD4≤350个/μl定义为延迟诊断[5]。梅毒螺旋体抗体初筛采用非特异性快速血浆反应素环状卡片试验(RPR法),对初筛阳性者采用梅毒螺旋体明胶颗粒凝集试验(TPPA法)确诊,RPR法和TPPA法结果均为阳性者判定为现症梅毒感染。
3.统计学分析:采用SAS 9.0软件进行数据分析。计量资料采用x±s描述,计数资料采用例数和百分比描述。采用非条件多因素logistic回归分析接受ART的相关因素,将单因素分析中具有统计学意义的变量纳入多因素模型,采用逐步回归法筛选自变量(自变量的纳入标准为P<0.20,剔除标准为P<0.05)。检验水准α=0.05。
结果1.一般情况:2007-2015年该医院共收治HIV/AIDS患者2 379例,其中15~30岁学生146例,占6.1%。首诊时平均年龄(21.5±2.4)岁,其中18~24岁组占78.1%(114/146);全部为男性;现住址为本市的占82.2%(120/146);汉族占81.5%(119/146);大学及以上文化程度者占77.4%(113/146)。男男性行为感染途径占93.2%(136/146),异性性行为感染途径占4.8%(7/146)。现症梅毒感染率为10.2%(13/128)。有98人接受ART,其中依非韦伦/拉米夫定/替诺福韦治疗方案占72.4%(71/98),奈韦拉平/拉米夫定/齐多夫定治疗方案占16.3%(16/98)。见表 1。
2.延迟诊断及ART情况:学生HIV/AIDS患者总延迟诊断率为52.7%,且由2009年的46.2%分别增长至2012年的55.6%和2015年62.1%。学生HIV/AIDS患者中的ART构成比为67.1%(98/146),且由2009年的38.5%分别增长至2012年的77.8%和2014年的82.6%。HIV确诊1年内开始ART的构成比为61.2%,且由2011年的42.9%上升至2015年的75.0%。见表 2。
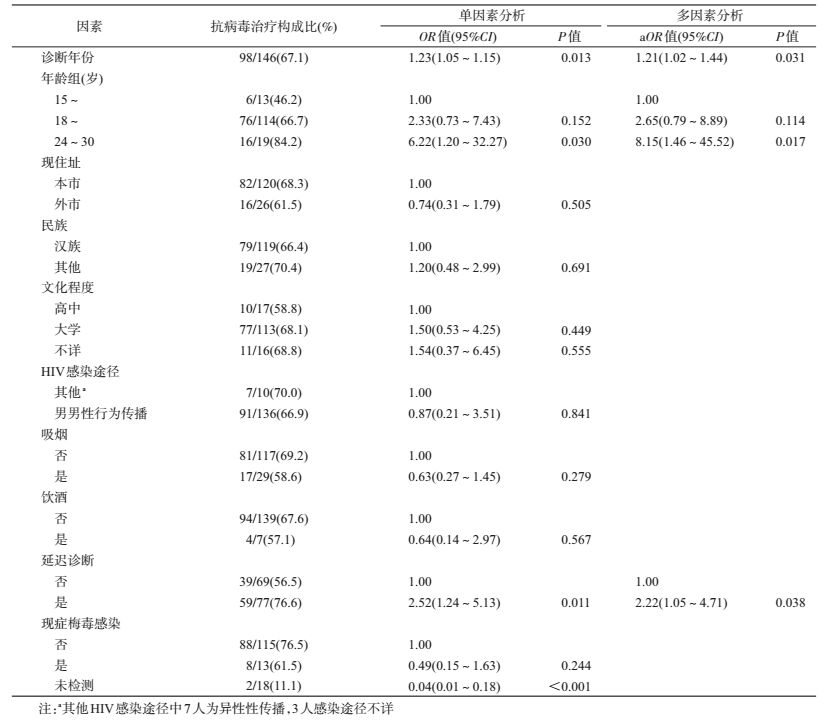
3.影响ART的相关因素分析:以是否ART为因变量,对学生HIV/AIDS患者的人口学特征、延迟诊断以及现症梅毒感染进行单因素分析。结果显示,HIV诊断年份、年龄、延迟诊断和现症梅毒感染是影响ART的相关因素(P<0.05)。根据自变量筛选标准,纳入多因素logistic回归模型,结果显示,影响ART的相关因素包括:HIV诊断年份(aOR=1.21,95%CI:1.02~1.44)、年龄24~30岁(与<18岁年龄组相比,aOR=8.15,95%CI:1.46~45.52)和延迟诊断(aOR=2.22,95%CI:1.05~4.71)。见表 3。
近年我国学生HIV/AIDS患者报告数量逐年上升[6]。本研究结果显示,该艾滋病治疗定点医院收治的学生HIV/AIDS患者逐年增加,占全部收治患者的比例有上升趋势。研究对象中男男性行为途径感染HIV的学生高达93.2%,高于广西壮族自治区(62.5%)[7]和广州市(72.6%)[8],但与南京市(90.2%)[9]类似。说明HIV在学生人群中的传播日益严峻,且学生MSM人群已成为HIV传播的最重要目标群体之一。青年学生,尤其是大学生,在性观念和性行为上日渐开放,但对性病/艾滋病的预防能力却令人担忧[10]。本研究发现,学生HIV/AIDS患者中的现症梅毒感染率高达10.2%,远高于2013年Meta分析获得的中国内地学生MSM合并梅毒患病率(4.7%)[11],亦高于重庆市学生MSM人群梅毒感染率(5.0%)[12]。现症梅毒感染可促进HIV传播,学生HIV/AIDS患者合并梅毒感染后更容易将HIV病毒传播给性伴[13]。有调查结果显示学生MSM人群与男性性伴发生无保护性行为的比例高达64.3%[12]。因此,需在学生中开展安全性行为的健康教育,强调性行为过程中全程使用安全套的重要性。
本研究发现,学生HIV/AIDS患者中延迟诊断比例较高(52.3%),高于广州市和福州市的学生HIV/AIDS患者[8, 14]。究其原因,本研究学生HIV/AIDS患者中MSM占绝大多数,而我国MSM感染HIV后CD4下降速度快于西方国家[15]。另外,学生因高危性行为史较短,容易低估本人感染HIV风险。同时害怕暴露自己HIV感染状况[10],导致学生人群的HIV检测率并不乐观。提高学生人群的HIV感染风险意识,促进HIV感染的早期检测十分必要。有研究发现大学生愿意购买HIV唾液自检试剂[16],提示在学生中应综合开展包括自愿咨询检测和HIV自我检测等多种方式,及时发现学生中的HIV感染者,向其提供关怀治疗服务以遏制HIV在学生中的扩散。
国外研究发现HIV感染者早期ART的收益较大[4]。本研究发现,学生HIV/AIDS患者接受ART比例和HIV确诊1年内接受ART的比例均处于较低水平,远低于UNAIDS提出的2020年诊断的HIV/AIDS患者中治疗90%的目标。多因素分析结果显示,HIV诊断年份晚的学生接受ART的比例更高。这可能与我国近年来艾滋病治疗标准不断更新有关。2014年国家根据WHO抗病毒治疗指南修订了我国ART入选标准(CD4<500个/μl开始治疗),致使我国HIV/AIDS患者治疗人数和ART覆盖率显著上升[3]。同时,年龄<18岁的学生HIV/AIDS患者接受ART比例更低,这部分学生主要集中在高中校园,缺乏HIV预防和ART的相关知识,担心ART会暴露自己身份从而面临歧视[10]。另外,延迟诊断的学生HIV/AIDS患者接受ART比例更高。因为低CD4意味着接受ART的益处更多,更易引起医生的关注,接受ART的可能性越大。上述结果提示,应加强在年轻学生及其监护人中的早期ART宣传和动员活动,减少患者及监护人的顾虑,提高早期ART的接受比例。
本研究学生HIV/AIDS患者的资料中缺乏行为学相关信息,故无法分析行为学因素对ART的影响。另外样本人群仅来自于沈阳的一个定点医院,研究样本量较小。若研究对象迁移至其他地区或省份,则无法获得其后续的治疗相关信息,因此本研究可能会低估ART的比例,分析结果及结论尚不可简单外推。
综上所述,沈阳市学生HIV/AIDS患者延迟诊断比例高。HIV诊断年份越晚、年龄越大及延迟诊断可能增加学生HIV/AIDS患者ART比例。建议对学生开展预防HIV感染的宣传及安全性行为的健康教育,确诊HIV后尽早治疗,遏制HIV在学生中的传播。
利益冲突: 无
| [1] |
吴尊友.
中国防治艾滋病30年主要成就与挑战[J]. 中华流行病学杂志, 2015, 36(12): 1329–1331.
Wu ZY. Achievement of HIV/AIDS program in the past 30 years and challenges in China[J]. Chin J Epidemiol, 2015, 36(12): 1329–1331. DOI:10.3760/cma.j.issn.0254-6450.2015.12.001 |
| [2] |
吴尊友.
我国学校艾滋病防控形势及策略[J]. 中国学校卫生, 2015, 36(11): 1604–1605.
Wu ZY. The situation and strategy of HIV/AIDS prevention and control in Chinese schools[J]. Chin J Sch Health, 2015, 36(11): 1604–1605. |
| [3] |
豆智慧, 张福杰, 赵燕, 等.
2002-2014年中国免费艾滋病抗病毒治疗进展[J]. 中华流行病学杂志, 2015, 36(12): 1345–1350.
Dou ZH, Zhang FJ, Zhao Y, et al. Progress on China's national free antiretroviral therapy strategy in 2002-2014[J]. Chin J Epidemiol, 2015, 36(12): 1345–1350. DOI:10.3760/cma.j.issn.0254-6450.2015.12.005 |
| [4] | Cohen MS, Chen YQ, McCauley M, et al. Prevention of HIV-1 infection with early antiretroviral therapy[J]. N Engl J Med, 2011, 365(6): 493–505. DOI:10.1056/NEJMoa1105243 |
| [5] | Antinori A, Coenen T, Costagiola D, et al. Late presentation of HIV infection:a consensus definition[J]. HIV Med, 2011, 12(1): 61–64. DOI:10.1111/j.1468-1293.2010.00857.x |
| [6] | National Health and Family Planning Commission of the People’s Republic of China. 2015 China AIDS response progress report[EB/OL].[2017-04-01]. http://unaids.org.cn/pics/20160614144959.pdf. |
| [7] |
孟琴, 沈智勇, 周信娟, 等.
2010-2014年广西青年学生艾滋病流行特征[J]. 中国艾滋病性病, 2016, 22(6): 458–459, 467.
Meng Q, Shen ZY, Zhou XJ, et al. Characteristics of young students infected with HIV in Guangxi from 2010 to 2014[J]. Chin J AIDS STD, 2016, 22(6): 458–459, 467. DOI:10.13419/j.cnki.aids.2016.06.17 |
| [8] |
樊莉蕊, 步犁, 秦发举, 等.
2002-2012年广州市学生HIV/AIDS流行情况[J]. 中国艾滋病性病, 2015, 21(3): 194–196, 199.
Fan LR, Bu L, Qin FJ, et al. Epidemiological features of students living with HIV/AIDS in Guangzhou city during 2002-2012[J]. Chin J AIDS STD, 2015, 21(3): 194–196, 199. DOI:10.13419/j.cnki.aids.2015.03.06 |
| [9] |
徐园园, 朱正平, 吴苏姝, 等.
南京市2002-2014年青年学生艾滋病疫情特征分析[J]. 中国艾滋病性病, 2015, 21(10): 893–894.
Xu YY, Zhu ZP, Wu SS, et al. HIV/AIDS epidemic status among young students in Nanjing city during 2002-2014[J]. Chin J AIDS STD, 2015, 21(10): 893–894. DOI:10.13419/j.cnki.aids.2015.10.19 |
| [10] |
马迎华.
青少年与艾滋病[J]. 北京大学学报:医学版, 2016, 48(3): 385–388.
Ma YH. Youth and AIDS[J]. J Peking Univ:Health Sci, 2016, 48(3): 385–388. DOI:10.3969/j.issn.1671-167X.2016.03.001 |
| [11] |
杨中荣, 董正全, 金玫华, 等.
中国内地学生男男性行为者梅毒患病率Meta分析[J]. 中国公共卫生, 2013, 29(11): 1697–1699.
Yang ZR, Dong ZQ, Jin MH, et al. Meta-analysis of the prevalence of syphilis among students men who have sex with me in mainland China[J]. Chin J Public Health, 2013, 29(11): 1697–1699. DOI:10.11847/zgggws2013-29-11-43 |
| [12] |
冯连贵, 丁贤彬, 卢戎戎, 等.
青年学生中男男性行为人群HIV、梅毒感染率及估计HIV发病率的趋势分析[J]. 第三军医大学学报, 2010, 32(24): 2644–2646.
Feng LG, Ding XB, Lu RR, et al. Trend on prevalence of HIV and syphilis and estimated HIV incidence among young male students who have sex with men[J]. Acta Acad Med Mil Tert, 2010, 32(24): 2644–2646. DOI:10.16016/j.1000-5404.2010.24.003 |
| [13] | Li YZ, Xu JJ, Reilly KH, et al. Prevalence of HIV and syphilis infection among high school and college student MSM in China:a systematic review and Meta-analysis[J]. PLoS One, 2013, 8(7): e69137. DOI:10.1371/journal.pone.0069137 |
| [14] |
刘梅艳, 张宏, 陈传刚, 等.
2011-2015年福州市新发现15~24岁HIV/AIDS病例的流行特征分析[J]. 预防医学论坛, 2016, 22(9): 688–691.
Liu MY, Zhang H, Chen CG, et al. Analysis on epidemiological characteristics of HIV/AIDS among newfound cases aged 15-24, Fuzhou city, 2011-2015[J]. Prev Med Trib, 2016, 22(9): 688–691. DOI:10.16406/j.pmt.issn.1672-9153.2016.09.015 |
| [15] | Huang XJ, Lodi S, Fox Z, et al. Rate of CD4 decline and HIV-RNA change following HIV seroconversion in men who have sex with men:a comparison between the Beijing PRIMO and CASCADE cohorts[J]. J Acquir Immune Defic Syndr, 2013, 62(4): 441–446. DOI:10.1097/QAI.0b013e31827f5c9a |
| [16] |
霍俊丽, 施玉华, 李俊杰, 等.
HIV抗体唾液快速检测试剂检测意愿及影响因素[J]. 中华疾病控制杂志, 2015, 19(12): 1260–1264.
Huo JL, Shi YH, Li JJ, et al. Factors associated with willingness to accept and use oral fluid HIV rapid testing[J]. Chin J Dis Control Prev, 2015, 19(12): 1260–1264. DOI:10.16462/j.cnki.zhjbkz.2015.12.019 |
 2017, Vol. 38
2017, Vol. 38