文章信息
- 陈敏, 王继宝, 邢辉, 马艳玲, 杨锦, 陈会超, 姚仕堂, 罗红兵, 段星, 王译葵, 段松, 贾曼红.
- Chen Min, Wang Jibao, Xing Hui, Ma Yanling, Yang Jin, Chen Huichao, Yao Shitang, Luo Hongbing, Duan Xing, Wang Yikui, Duan Song, Jia Manhong.
- 云南省德宏傣族景颇族自治州2015年HIV-1耐药传播警戒线调查
- HIV-1 drug resistance transmission threshold survey in Dehong prefecture of Yunnan province, 2015
- 中华流行病学杂志, 2017, 38(7): 959-962
- Chinese journal of Epidemiology, 2017, 38(7): 959-962
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2017.07.022
-
文章历史
收稿日期: 2016-11-08
2. 678400 芒市, 云南省德宏州疾病预防控制中心艾滋病性病防治科;
3. 102206 北京, 中国疾病预防控制中心性病艾滋病预防控制中心病毒及免疫研究室
2. Department of AIDS/STDs Control and Prevention, Dehong Prefecture Center for Disease Control and Prevention, Mangshi 678400, China;
3. Division of Research on Virology and Immunology, National Center for AIDS/STD Control and Prevention, Chinese Center for Disease Control and Prevention, Beijing 102206, China
HIV耐药株产生后,会传播到新感染人群[1],使尚未开始抗病毒治疗的HIV感染者携带HIV耐药株,影响其参加抗病毒治疗效果。耐药警戒线调查通过在已开展抗病毒治疗的地区对未接受抗病毒治疗的HIV感染者进行HIV耐药检测,判断耐药株的传播水平,为采取相应的防治措施提供科学依据[2]。德宏傣族景颇族自治州(德宏州)是云南省艾滋病高流行地区之一,截止2015年底,累计报告存活感染者8 839人,占云南省的10.2%;抗病毒治疗在治6 940人,占全省在治人数的11.5%。为评价德宏州HIV-1耐药传播水平,保证抗病毒治疗的科学性和可持续性,我们开展了2015年德宏州HIV-1耐药警戒线调查。
对象与方法1.研究对象及样本来源:按照《全国艾滋病病毒耐药性监测指南》[3]的耐药警戒线调查方案要求招募研究对象。研究对象的纳入标准:① 2015年1—7月德宏州新报的HIV感染者;② 年龄在16~25岁。排除标准:① 以前有HIV阳性检测记录;② 以前接受过抗病毒治疗;③ 有WHO规定的艾滋病Ⅲ期或Ⅳ期临床症状;④ CD4+T淋巴细胞(CD4)计数<200个/μl。研究对象均签署知情同意书。最终获得72份满足耐药警戒线调查要求的血浆样品。
2.检测方法:
(1)HIV-1 RNA提取:使用凯杰生物技术(上海)有限公司的QIAamp Viral RNA试剂盒,根据标准操作程序从140 μl血浆样品中提取HIV-1病毒RNA。
(2)巢式PCR扩增pol基因区:使用宝生物工程(大连)有限公司的One Step RNA PCR Kit(AMV)试剂盒,进行反转录及第1轮PCR扩增,反应总体系25 μl,引物为MAW26和RT21[4]。使用天根生化科技(北京)有限公司的2×Taq PCR MasterMix试剂盒,进行第2轮PCR扩增反应,反应体系50 μl,引物为PRO-l和RT20[4]。扩增产物长度为1.3 kb,包括蛋白酶(protease,PR)基因全长(1~99密码子)和反转录酶(reverse transcriptase,RT)基因1~300密码子。扩增设阴性和阳性对照,参加国家艾滋病参比实验室的HIV-1基因耐药检测室间质评。
(3)PCR扩增产物电泳鉴定和测序:使用1%琼脂糖凝胶电泳观察PCR产物条带,阳性样本送北京博迈德基因技术有限公司纯化和测序。测序采用3个正向测序引物PROS3、RTAS、RTB和2个反向测序引物PROC1S、RT20S3[4]。
3.序列分析:使用Gene Codes公司Sequencher 5.0软件进行序列拼接,BioEdit软件进行多序列比对和序列整理。用Mega 5.1软件构建Neighor-joining(NJ)系统进化树。重组分析利用HIV database的RIP 3.0进行分析(http://www.hiv.lanl.gov)。所得序列利用美国HIV耐药数据库(https://hivdb.stanford.edu/)的校正群体耐药分析工具(the calibrated population resistance tool,CPR)在线分析[5]。
4. HIV-1耐药株传播水平分析:根据WHO的HIV耐药警戒线调查方案,采用截断顺序抽样法(truncated sequential sampling,TSS)进行抽样,即将获得的序列按照采样时间排序,计算累计耐药样品数依次填入“耐药警戒线监测抽样表”中,并与“耐药警戒线监测抽样表”中每行的上、下限值进行比较,当小于下限值或大于上限值便可停止抽样,并判断耐药株传播水平[2]。传播水平分为低传播水平(<5%)、中度传播水平(5%~15%)和高度传播水平(>15%)。
5.统计学分析:应用SPSS 19.0软件进行统计学分析,率的比较采用χ2检验(出现理论频数<5时,采用Fisher精确法)。以P<0.05为差异有统计学意义。
结果1. PCR扩增及测序:72份符合要求的样本,经扩增和测序,48份获得可分析的pol区序列,满足耐药警戒线统计分析要求。
48例感染者中,男女性别比为2.2: 1,年龄范围为16~24岁,平均年龄为20.9岁。传播途径分布:异性传播占62.5%(30/48),静脉注射吸毒传播占33.3%(16/48),男男同性传播占4.2%(2/48)。民族分布:景颇族(39.6%,19/48)、傣族(29.2%,14/48)、汉族(16.7%,8/48)和其他民族(14.6%,7/48)。职业分布以农民为主,占66.7%(32/48)。从地区类别来看,48例感染者中,缅甸籍占68.8%(33/48),中国籍占31.2%(15/48)。中国籍和缅甸籍感染者的感染途径构成差异有统计学意义,中国籍感染者以异性传播为主,缅甸籍感染者中异性传播和注射毒品传播并存(表 1)。
2.研究对象基因型:利用pol区序列进行分型,其中URF占52.1%(25/48),CR01_AE占16.7%(8/48),CRF07_BC占10.4%(5/48),B亚型占6.3%(3/48),C亚型占6.3%(3/48),CRF57_BC占6.3%(3/48),CRF08_BC占2.1%(1/48)。检测到的URF包括BC重组(96.0%,24/25)和CRF01_AE/B重组(4.0%,1/25)。见表 2。
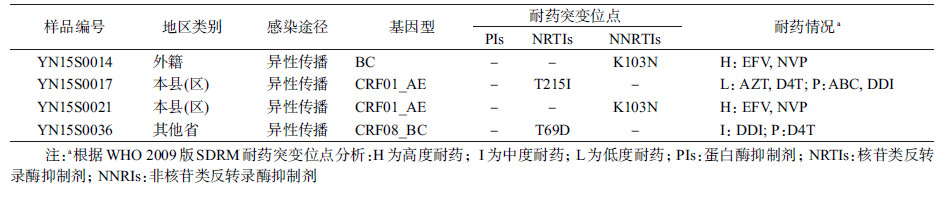
3.耐药相关突变和耐药株的流行率:48例样品中,有4例检测到各携带一个耐药传播相关的突变位点(SDRM),包括T69D、K103N和T215I(表 3)。根据耐药警戒线调查的统计方法,将获得的序列按采样时间排序,第26、27、29和43个序列携带SDRM,计算累计耐药样品数并填入《耐药警戒线监测抽样表》中[2],达到最大样本量47时,停止抽样,此时耐药样品累计数(2)介于上下限之间,属HIV-1耐药株的中度流行水平(5%~15%)。
依据WHO耐药警戒线调查的方法,德宏州从2009年起便开展了耐药传播的调查工作[6]。通过开展综合防治措施,近年来德宏州每年新报告的感染者出现下降,但其中外籍感染者的比例逐年增加,并超过中国籍感染者的比例。本研究对象中缅籍感染者占68.8%,这提示跨境人口的艾滋病防治工作将成为今后当地需要重点解决的问题。目前云南省在边境县已实施边境地区项目,主要通过扩大检测的方式发现潜在的外籍感染者,并加强外籍感染者的管理和随访工作。对常住德宏州的缅甸籍人员开展抗病毒治疗,而且缅甸籍的感染者和中国籍的感染者在治疗过程中无显著性差异,均可获得同质量的抗病毒治疗服务[7]。近年来,性传播已成为中国籍感染者的主要感染途径,而在本调查中发现低年龄组的细籍感染者的感染途径主要为注射吸毒,提示边境地区在加强性传播防治的同时,不能忽略已经取得成效的注射吸毒传播的防治工作。
本次调查发现2种HIV-1亚型和3种流行重组形式(circulating recombinant forms,CRFs),以及多种的独特型重组形式(unique recombinant forms,URFs)。由于流行时间长,德宏州流行的HIV-1基因特征复杂,是国内HIV-1基因重组的一个热点地区。本次调查中URFs占到了第一位,其中96.0%的URFs为URFs_BC,这与B亚型和C亚型最早由注射吸毒人员通过跨境传入该地区密切相关。这些URFs_BC在系统进化树中比较分散,表明这些URFs_BC重组类型的多样。近年来一些新型CRFS从德宏州的感染人群中被鉴定出来,包括CRF57_BC[8]、CRF62_BC[9]、CRF64_BC[10]和CRF65_cpx[11]。本研究发现了CRF57_BC。这些CRFs_BC可能是相应的URFs_BC在人群中传播而形成。
本研究检测到2个序列携带针对NNRTIs的耐药突变位点:K103N。根据往年的调查,在2011—2013年新报告的HIV-1感染者中都检测到了携带该位点的耐药毒株[4, 12-13]。本次调查的结果进一步证实了该耐药位点在当地形成了传播。这2个携带K103N序列的基因型不同,表明其有不同的来源,也提示该位点在当地比较容易形成传播。另外2个序列则携带了针对NRTIs的耐药突变位点(T215I和T69D),两位点在德宏州的治疗人群中也报道过[14]。目前NRTIs和NNRTIs是一线抗病治疗方案的主要药物,耐药传播位点主要针对这两类药物也是与临床治疗实践相吻合的,提示治疗人群主要是在免费抗病毒治疗体系内服药的。
2009—2014年耐药警戒线的调查中耐药株的流行率在低度水平和中度水平之间波动,其中2009年和2012年到达过中度水平[4, 6, 12-13, 15],而本次调查提示德宏州耐药株的流行率达到中度水平。目前全国大部分地区耐药株传播水平尚处于低度水平[16-20]。从我国实施免费抗病毒治疗以来,接受抗病治疗的感染者规模在增加,如何减少耐药株的产生和传播一直都是需要关注的问题,特别在目前实施提前抗病毒治疗的防治措施的情形下。为应对耐药传播上升的趋势,应加强对治疗人群的规范治疗及科学管理以减少耐药株的产生,重视对治疗人群的行为干预,以减少耐药株向新近感染人群的传播。
利益冲突: 无
| [1] | Pham QD, Wilson DP, Law MG, et al. Global burden of transmitted HIV drug resistance and HIV-exposure categories:a systematic review and Meta-analysis[J]. AIDS, 2014, 28(18): 2751–2762. DOI:10.1097/QAD.0000000000000494 |
| [2] | Bennett DE, Myatt M, Bertagnolio S, et al. Recommendations for surveillance of transmitted HIV drug resistance in countries scaling up antiretroviral treatment[J]. Antivir Ther, 2008, 13 Suppl 2: S25–36. |
| [3] |
中国疾病预防控制中心性病艾滋病预防控制中心. 全国艾滋病病毒耐药性检测指南[S]. 北京: 中国疾病预防控制中心, 2012.
National Center for AIDS/STD Control and Prevention, Chinese Center for Disease Control and Prevention. HIV drug resistance testing guide Beijing, Center for Disease Control and Prevention. HIV drug resistance testing guide[S], 2012 |
| [4] |
陈敏, 王继宝, 邢辉, 等.
云南省德宏州2012年HIV-1耐药传播警戒线调查[J]. 中华流行病学杂志, 2014, 35(8): 909–912.
Chen M, Wang JB, Xing H, et al. Study on HIV-1 related genetics and threshold on drug resistance in Dehong prefecture of Yunnan province in 2012[J]. Chin J Epidemiol, 2014, 35(8): 909–912. DOI:10.3760/cma.j.issn.0254-6450.2014.08.008 |
| [5] | Gifford RJ, Liu TF, Rhee SY, et al. The calibrated population resistance tool:standardized genotypic estimation of transmitted HIV-1 drug resistance[J]. Bioinformatics, 2009, 25(9): 1197–1198. DOI:10.1093/bioinformatics/btp134 |
| [6] |
马艳玲, 段松, 陈敏, 等.
云南省德宏州2009年HIV-1耐药株传播水平调查[J]. 中华流行病学杂志, 2011, 32(4): 424–425.
Ma YL, Duan S, Chen M, et al. Survey on HIV drug resistance transmission in Dehong of Yunnan province in 2009[J]. Chin J Epidemiol, 2011, 32(4): 424–425. DOI:10.3760/cma.j.issn.0254-6450.2011.04.022 |
| [7] |
姚仕堂, 陈敏, 李艳玲, 等.
云南省德宏傣族景颇族自治州375例缅甸籍HIV感染者和艾滋病患者抗病毒治疗后HIV基因耐药情况分析[J]. 中华预防医学杂志, 2016, 50(11): 1008–1010.
Yao ST, Chen M, Li YL, et al. HIV drug resistance analysis among Burmese with antiretroviral treatment in Dehong Prefecture, Yunnan Province[J]. Chin J Prev Med, 2016, 50(11): 1008–1010. DOI:10.3760/cma.j.issn.0253-9624.2016.11.016 |
| [8] | Wei HM, Liu YJ, Feng Y, et al. Genome sequence of a novel HIV-1 circulating recombinant form (CRF57_BC) identified from Yunnan, China[J]. AIDS Res Hum Retroviruses, 2014, 30(4): 384–388. DOI:10.1089/AID.2013.0228 |
| [9] | Wei HM, His J, Feng Y, et al. Identification of a novel HIV-1 circulating recombinant form (CRF62_BC) in western Yunnan of China[J]. AIDS Res Hum Retroviruses, 2014, 30(4): 380–383. DOI:10.1089/AID.2013.0235 |
| [10] | Hsi J, Wei HM, Xing H, et al. Genome sequence of a novel HIV-1 circulating recombinant form (CRF64_BC) identified from Yunnan, China[J]. AIDS Res Hum Retroviruses, 2014, 30(4): 389–393. DOI:10.1089/AID.2013.0234 |
| [11] | Feng Y, Wei HM, Hsi J, et al. Identification of a novel HIV type 1 circulating recombinant form (CRF65_cpx) composed of CRF01_AE and subtypes B and C in Western Yunnan, China[J]. AIDS Res Hum Retroviruses, 2014, 30(6): 598–602. DOI:10.1089/AID.2013.0233 |
| [12] |
陈敏, 王继宝, 邢辉, 等.
云南省德宏州2011年HIV-1耐药传播警戒线调查[J]. 中华流行病学杂志, 2012, 33(10): 1096–1097.
Chen M, Wang JB, Xing H, et al. Threshold survey on HIV-1 drug resistance in Dehong of Yunnan province in 2011[J]. Chin J Epidemiol, 2012, 33(10): 1096–1097. DOI:10.3760/cma.j.issn.0254-6450.2012.10.025 |
| [13] |
马艳玲, 王继宝, 邢辉, 等.
云南省德宏州2013年HIV-1耐药毒株传播警戒线调查结果分析[J]. 中华流行病学杂志, 2015, 36(6): 584–588.
Ma YL, Wang JB, Xing H, et al. Analysis on HIV-1 genetics and threshold of drug resistance in Dehong prefecture of Yunnan Province in 2013[J]. Chin J Epidemiol, 2015, 36(6): 584–588. DOI:10.3760/cma.j.issn.0254-6450.2015.06.010 |
| [14] |
杨绍敏, 樊移山, 李惠琴, 等.
云南省德宏和昆明地区高效抗逆转录病毒治疗后HIV-1流行毒株pol区基因变异分析[J]. 中华检验医学杂志, 2011, 34(4): 315–320.
Yang SM, Fan YS, Li HQ, et al. Investigation of pol gene variation of HIV-1 epidemic strains after treatment with HARRT at Dehong prefecture and Kunming in Yunnan province[J]. Chin J Lab Med, 2011, 34(4): 315–320. DOI:10.3760/cma.j.issn.1009-9158.2011.01.006 |
| [15] |
陈敏, 王继宝, 邢辉, 等.
云南省德宏州2014年HIV-1耐药传播警戒线调查[J]. 中华流行病学杂志, 2016, 37(2): 206–209.
Chen M, Wang JB, Xing H, et al. Study on the threshold of HIV-1 drug resistance in Dehong prefecture of Yunnan Province in 2014[J]. Chin J Epidemiol, 2016, 37(2): 206–209. DOI:10.3760/cma.j.issn.0254-6450.2016.02.011 |
| [16] |
刘杨, 邢辉, 孟建彤, 等.
2013年成都市HIV-1耐药警戒线调查[J]. 中国卫生检验杂志, 2014, 24(24): 3611–3613.
Liu Y, Xing H, Meng JT, et al. Drug resistance threshold survey on HIV-1 in Chengdu in 2013[J]. Chin J Health Lab Technol, 2014, 24(24): 3611–3613. |
| [17] |
张娜, 蒋岩, 廖清华, 等.
2013年江西省HIV-1耐药警戒线调查[J]. 中国卫生检验杂志, 2015, 25(3): 425–428.
Zhang N, Jiang Y, Liao QH, et al. Drug resistance threshold survey of HIV-1 in Jiangxi province in 2013[J]. Chin J Health Lab Technol, 2015, 25(3): 425–428. |
| [18] |
邱月锋, 张春阳, 夏品苍, 等.
福建省2013年艾滋病病毒耐药警戒线调查[J]. 中国病毒病杂志, 2016, 6(4): 275–278.
Qiu YF, Zhang CY, Xia PC, et al. HIV drug resistance threshold survey in Fujian Province of China in 2013[J]. Chin J Vrial Dis, 2016, 6(4): 275–278. |
| [19] |
苏玲, 魏东兵, 杨洪, 等.
四川省2014年人类免疫缺陷病毒1型耐药警戒线调查[J]. 中国病毒病杂志, 2016, 6(3): 194–197.
Su L, Wei DB, Yang H, et al. Drug resistance threshould survey of HIV-1 in Sichuan in 2014[J]. Chin J Viral Dis, 2016, 6(3): 194–197. |
| [20] |
周全华, 凌华, 邢辉, 等.
重庆市HIV-1耐药警戒线调查[J]. 现代预防医学, 2013, 40(20): 3860–3862, 3864.
Zhou QH, Ling H, Xing H, et al. Survey on the drug resistance threshold of HIV-1 in Chongqing[J]. Mod Prev Med, 2013, 40(20): 3860–3862, 3864. |
 2017, Vol. 38
2017, Vol. 38