文章信息
- 肖民扬, 陈晓明, 马艳玲, 付丽茹, 牛瑾, 陈志娟, 李洪元, 王芹丽, 宋丽军, 罗红兵.
- Xiao Minyang, Chen Xiaoming, Ma Yanling, Fu Liru, Niu Jin, Chen Zhijuan, Li Hongyuan, Wang Qinli, Song Lijun, Luo Hongbing.
- 云南省大理市大规模社区人群2014-2015年艾滋病队列研究
- A large scale cohort study on AIDS in communities in Dali, Yunnan province, 2014-2015
- 中华流行病学杂志, 2017, 38(7): 916-920
- Chinese journal of Epidemiology, 2017, 38(7): 916-920
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2017.07.014
-
文章历史
收稿日期: 2017-01-17
2. 671099 大理白族自治州疾病预防控制中心;
3. 671099 大理市疾病预防控制中心
2. Dali Bai Autonomous Prefecture Center for Disease Control and Prevention, Dali 671099, China;
3. Dali City Center for Disease Control and Prevention, Dali 671099, China
1985年中国发现首例本土居民感染HIV以来[1],艾滋病疫情不断扩散,目前中国艾滋病疫情仍属于低流行,但是地区差异大,75%以上病例分布在云南省、广西壮族自治区、河南省、四川省、新疆维吾尔自治区和广东省[2]。尤其是云南省的德宏傣族景颇族自治(德宏)州、红河哈尼族彝族自治(红河)州、临沧市、大理白族自治(大理)州等地疫情较为严重,已进入高度流行[3]。云南省最先是云南边境地区注射吸毒人群中大规模发现艾滋病暴发流行[4]。1989-2006年云南省HIV传播途径主要为注射吸毒[5]。2006年后,以注射吸毒传播为主逐渐转为以性传播为主,并向其他人群扩散[5-6]。社区居民,尤其是高流行地区的社区居民,面临着越来越高的艾滋病感染风险[5, 7]。孕产妇HIV感染率从1992年的0.16%上升到2007年的0.5%,义务献血者感染率从0.007 5%上升到了0.084%[7],一般人群HIV感染率成倍增加。全国监测数据显示已发现的存活HIV/AIDS病例数占估计存活HIV/AIDS病例总数的比例,从2004年的22%上升到2013年的54%,但是仍然有接近一半的HIV感染者不知道自己的感染状况[8]。在国家科技重大专项支持下,2009云南省年在艾滋病高流行地区开展大规模社区人群艾滋病筛查并建立队列,以发现社区潜在的HIV感染者,提高艾滋病发现率,实现早检测、早发现和早治疗;同时,通过队列随访了解社区人群新发感染特征和评价防控效果。本研究选择在大理州的大理市疫情较为严重的3个乡镇开展。
对象与方法1.研究对象:选择大理市疫情较重的大理镇、喜洲镇和凤仪镇作为研究现场,3个镇内年龄≥18个月,本地户籍的城市居民、农村村民和在当地居住超过6个月的外来常住人口均作为研究对象,2011年人口普查显示当地共199 436人。
2.研究方法:① 基线调查:2010-2011年,在知情不拒绝的条件下,对研究地区所有符合标准的调查对象进行普查,由培训过的调查员(社区卫生服务中心、乡镇卫生院、村医)采集调查对象的静脉血/指尖血,进行HIV抗体快速检测(所有检测试剂由省级课题组统一购买下发),筛查阳性者进行现场结果单独个人告知,并采集静脉血5 ml进行HIV抗体确证试验,基线调查共计检测146 954人,占当地常住人口的73.7%,其中阴性146 720名。② 随访调查:基线检测时间至2014年6月30日为研究对象自由检测期,阴性结果不进行登记,阳性结果作为观察终点,阳性者所有检测记录通过专项调查进行记录以推算阳转时间;2014年7月1日至2015年6月30日为统一随访期,对所有基线调查中HIV抗体阴性者进行随访,采血进行HIV抗体检测。
3.相关定义:① 队列基线人群:基线调查中检测为阴性的146 720人作为队列基线人群。② 观察终点:发现研究对象感染HIV。截尾事件包括研究对象失访、观察终止时未感染HIV或者死亡。③ 失访:除基线调查外,研究对象未接受过随访调查。④ 观察时间:新发现的HIV抗体阳性者,其实际感染时间位于本次检测阳性时点和上一次检测阴性时点之间的区间内,故取两次时点的中点(或称“中位时间”)来估计其实际感染的时间点,并以该时点为终局时点-进入队列时间点来估计总暴露人时。⑤ HIV新发感染率(发病密度):HIV新发感染例数/观察人年。⑥ 以观察结束时间(2015年6月30日)为结点,计算研究对象年龄。
4.数据录入和质量控制:数据统一录入国家传染病专项示范区项目办研发的国家传染病防治专项示范区项目信息平台,并进行数据质量评价,其内容包括:① HIV抗体阳性者进行逐一的调查,核实检测结果等信息,检测结果准确率100%;② HIV抗体阴性者,首先进行逻辑性校验,对部分数据逻辑性存在错误的档案反馈给数据录入单位进行核查并订正;③ HIV阴性者进行抽样调查,评估数据质量,经调查人口学信息准确性达到95.3%,主要问题为部分研究对象人口学信息缺失,检测结果准确性100%。
5.统计学分析:使用SPSS 19.0软件进行数据统计分析,统计方法主要包括频数分布,不同随访时间的累积HIV感染率估计采用Kaplan-Meier法,不同人群的生存时间比较使用log-rank检验,HIV新发感染的影响因素采用Cox比例风险回归分析方法。检验水准α=0.05。
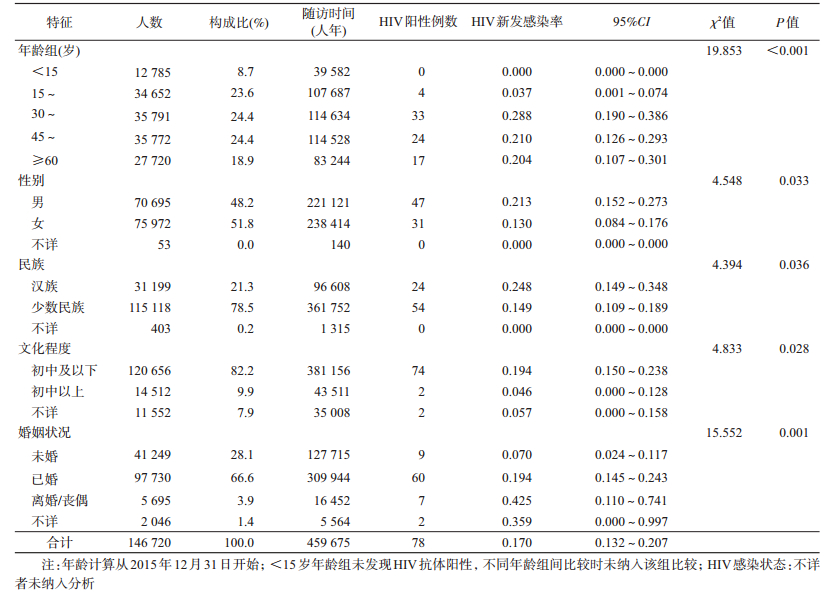
结果1.一般情况:共检测136 356人,失访10 364人,队列随访检测率92.9%。随访检测对象年龄4~89岁,平均年龄(40.9±19.2)岁,以15~59岁为主,占72.4%;男性占48.2%,女性占51.8%;少数民族占78.5%;初中及以下文化程度占82.2%;婚姻状况以已婚为主,占66.6%。见表 1。
2.队列社区人群HIV新发感染率:研究对象的随访时间为0.23~5.4年,随访时间M为3.43年,累积随访时间为459 675人年,发现HIV阳性78例,HIV新发感染率为0.170/1 000人年(95%CI:0.132~0.207)。各年龄组人群新发感染率:15~29岁0.037/1 000人年,30~44岁0.288/1 000人年,45~59岁0.210/1 000人年,≥60岁0.204/1 000人年,差异有统计学意义(P<0.001);男性0.213/1 000人年,女性0.130/1 000人年,差异有统计学意义(P=0.033);汉族0.248/1 000人年,少数民族0.149/1 000人年,差异有统计学意义(P=0.036);初中及以下文化程度0.194/1 000人年,初中以上0.046/1 000人年,差异有统计学意义(P=0.028);未婚0.070/1 000人年,已婚0.194/1 000人年,离婚/丧偶0.425/1 000人年,差异有统计学意义(P=0.001)。见表 1。
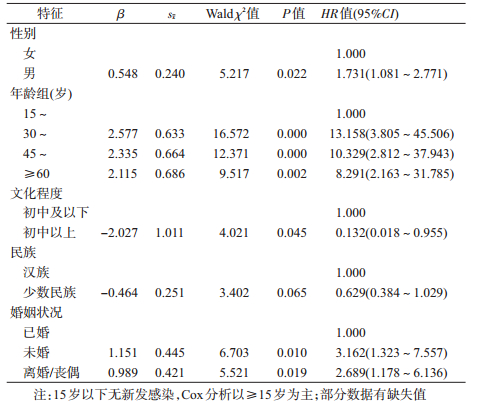
3.队列HIV新发感染的影响因素:以随访HIV检测结果为生存状态,以随访人年为生存时间,以性别、年龄组、文化程度、民族、婚姻状况为自变量,引入Cox比例风险回归模型,对≥15岁人群进行分析,对多分类资料设置哑变量,所有分类与第一分类进行比较。结果显示,与HIV感染有关的因素为性别、年龄、文化程度和婚姻状况。男性(RR=1.731),30~44岁(RR=13.158),45~59岁(RR=10.329),≥60岁年龄组(RR=8.291),未婚(RR=3.162)、离婚/丧偶(RR=2.689)为社区居民HIV新发感染的危险因素;初中以上文化程度(RR=0.132)为社区居民HIV新发感染的保护因素。见表 2。
大理市是云南省艾滋病疫情最严重的地区之一,2011年新报告HIV感染者和病例总数居全省各县(市)第1位[9],鉴于该地区艾滋病疫情的严重性,研究该地区HIV新发感染情况具有重要意义。
HIV新发感染率的评估方法主要有队列研究、数学模型法和实验室方法3种[10]。队列研究是流行病学研究的经典方法,主要用于暗娼人群、MSM人群和注射吸毒人群等HIV感染率相对较高的艾滋病高危人群研究[11]。我国艾滋病疫情总体处于低流行水平[2],尤其是社区人群HIV新发感染率很低,很少有针对社区人群开展队列研究的报道。云南省作为艾滋病高流行区,尤其是德宏州、红河州、大理州和临沧市等地区为重中之重,在艾滋病逐渐向社区一般人群扩散,社区大众人群HIV感染率逐年升高的情况下[5],开展大规模的社区人群筛查并建立队列,研究艾滋病流行特点非常有必要。2010-2015年,在国家科技重大专项的经费支持下,云南省大理市开展了大规模的社区人群队列研究,该队列人群覆盖了73.7%的社区人群,随访率达到92.9%,失访者主要以15~29岁和≥60岁人群为主,其他人口学特征与随访人群相似,队列覆盖率和随访检测率均较高,能较好反映近年来当地艾滋病新发感染状况,对于掌握当地艾滋病流行特点具有重要意义。
通过为期6年的研究,发现大理市“十二五”期间社区人群艾滋病新发感染率为0.170/1 000人年,这是云南省首次在社区人群建立大规模艾滋病队列,获得了社区人群HIV新发感染率,为今后评估艾滋病防治效果提供了基线数据库和基线数据。同时,还发现男性感染HIV的风险是女性的1.731倍,与大理州常规的艾滋病疫情监测结果相一致(2008-2011年新报告病例男女性别比波动在1.53~1.96 : 1之间)[9],也与全省艾滋病男女性别比相一致,男性HIV新发感染率较高可能与社区人群中男性人群发生注射吸毒、男男性行为以及非婚异性性行为的比例较女性高有关;同时,该性别比低于全国水平,可能与其他省份MSM人群更活跃有关[8]。30~44岁社区人群HIV新发感染率最高,达到了0.288/1 000人年,可能与该年龄段人群性活跃程度较高有关;社区人群中初中及以下文化程度、未婚、离婚/丧偶者感染HIV的风险较高,可能与文化程度低,艾滋病知晓水平低,未婚者婚前性行为普遍,离婚/丧偶者易发生商业性行为、性伴不固定等情况,同时自我保护意识差有关,提示在今后的社区人群艾滋病防治工作中,应重点关注针对男性、低文化程度者、未婚、离婚/丧偶者的艾滋病防治知识宣传教育,提高宣教的覆盖率和针对性,尤其是风险行为识别和应对能力,有效控制社区人群新发感染。
利益冲突: 无
| [1] |
吴尊友.
中国防治艾滋病30年主要成就与挑战[J]. 中华流行病学杂志, 2015, 36(12): 1329–1331.
Wu ZY. Achievement of HIV/AIDS program in the past 30 years and challenges in China[J]. Chin J Epidemiol, 2015, 36(12): 1329–1331. DOI:10.3760/cma.j.issn.0254-6450.2015.12.001 |
| [2] |
中华人民共和国卫生部, 联合国艾滋病规划署, 世界卫生组织.
2011年中国艾滋病疫情估计[J]. 中国艾滋病性病, 2012, 18(1): 1–5.
Chinese Ministry of Health, UNAIDS, WHO. 2011 estimates for the HIV/AIDS epidemic in China[J]. Chin J AIDS STD, 2012, 18(1): 1–5. DOI:10.13419/j.cnki.aids.2012.01.005 |
| [3] |
陆林.
云南省艾滋病流行20年[J]. 昆明医科大学学报, 2013, 34(6): 1–4.
Lu L. HIV/AIDS epidemic in Yunnan province for 20 years[J]. J Kunming Med Univ, 2013, 34(6): 1–4. DOI:10.3969/j.issn.1003-4706.2013.06.001 |
| [4] |
汪宁, 钟平.
中国HIV分子流行病学30年[J]. 中华流行病学杂志, 2015, 36(6): 541–546.
Wang N, Zhong P. Molecular epidemiology of HIV in China:1985-2015[J]. Chin J Epidemiol, 2015, 36(6): 541–546. DOI:10.3760/cma.j.issn.0254-6450.2015.06.001 |
| [5] | Lu L, Jia MH, Ma YL, et al. The changing face of HIV in China[J]. Nature, 2008, 455(7213): 609–611. DOI:10.1038/455609a |
| [6] | Xu JJ, An MH, Han XH, et al. Prospective cohort study of HIV incidence and molecular characteristics of HIV among men who have sex with men(MSM) in Yunnan province, China[J]. BMC Infect Dis, 2013, 13: 3. DOI:10.1186/1471-2334-13-3 |
| [7] | Jia M, Luo H, Ma Y, et al. The HIV epidemic in Yunnan province, China, 1989-2007[J]. J Acquir Immune Defic Syndr, 2010, 53(53 Suppl 1): S34–40. DOI:10.1097/QAI.0b013e3181c7d6ff |
| [8] |
郝阳, 崔岩, 孙新华, 等.
"四免一关怀"政策实施十年来中国艾滋病疫情变化及特征分析[J]. 中华疾病控制杂志, 2014, 18(5): 369–374.
Hao Y, Cui Y, Sun XH, et al. A retrospective study of HIV/AIDS situation:a ten-year implementation of "four frees and one care" policy in China[J]. Chin J Dis Control Prev, 2014, 18(5): 369–374. |
| [9] |
黄丽花, 陈志娟, 陆梅泾, 等.
大理州1989-2011年艾滋病流行分析[J]. 卫生软科学, 2013, 27(2): 119–121.
Huang LH, Chen ZJ, Lu MJ, et al. The epidemic characteristics of HIV/AIDS in Dali from 1989 to 2011[J]. Soft Sci Health, 2013, 27(2): 119–121. |
| [10] |
于海英, 蒋岩, 王宇.
用于HIV新发感染检测的亲和力方法的研究进展[J]. 中国艾滋病性病, 2012, 18(8): 575–578.
Yu HY, Jiang Y, Wang Y. The research progress of avidity method for detecting HIV incidence[J]. Chin J AIDS STD, 2012, 18(8): 575–578. DOI:10.13419/j.cnki.aids.2012.08.009 |
| [11] |
高彦杰, 刘英杰, 姜树林.
国内HIV高危人群队列研究现状[J]. 慢性病学杂志, 2013, 14(3): 231–236.
Gao YJ, Liu YJ, Jiang SL. The domestic current cohort study situation of the HIV related high-risk population[J]. Chronic Pathemathol J, 2013, 14(3): 231–236. DOI:10.16440/j.cnki.1674-8166.2013.03.016 |
 2017, Vol. 38
2017, Vol. 38