文章信息
- 蒋曦依, 胡韵清, 叶丁, 李其龙, 陈坤, 金明娟.
- Jiang Xiyi, Hu Yunqing, Ye Ding, Li Qilong, Chen Kun, Jin Mingjuan.
- 浙江省嘉善县1990-2014年恶性肿瘤发病和死亡的性别差异分析
- Disparities of sex on cancer incidence and mortality in Jiashan county, Zhejiang province, 1990-2014
- 中华流行病学杂志, 2017, 38(6): 772-778
- Chinese journal of Epidemiology, 2017, 38(6): 772-778
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2017.06.017
-
文章历史
收稿日期: 2016-11-01
2. 314100 嘉善县肿瘤防治所
2. Jiashan Institute of Cancer Prevention and Treatment, Jiashan 314100, China
随着居民生活习惯、饮食结构等的改变以及人口老龄化加剧,恶性肿瘤已成为威胁人类健康重大疾病之一。据国外文献报道,恶性肿瘤的发病和死亡存在性别差异,男性普遍高于女性[1-2],而我国鲜见系统报道恶性肿瘤发病和死亡的性别差异。浙江省嘉善县于1987年建立肿瘤登记报告系统后,已成为WHO国际癌症研究机构(IARC)恶性肿瘤发病、死亡的登记报告监测点。本研究计划采用当地1990-2014年恶性肿瘤发病和死亡资料,计算所有恶性肿瘤以及各部位恶性肿瘤的分性别发病专率和死亡专率,分析当地居民恶性肿瘤发病和死亡的性别差异。
资料与方法1.资料来源:肿瘤发病与死亡资料源自嘉善县肿瘤登记报告系统。该系统肿瘤登记与报告按《中国恶性肿瘤登记试行规范》执行,具体分类编码在2009年及以前采用国际疾病分类第9版(ICD-9),在2010年及以后采用ICD-10。经比较,ICD-9与ICD-10对恶性肿瘤的编码与分类,除对淋巴瘤及白血病略有不同以外,其他均一致。而嘉善县行政区划在1990-2014年未发生变化,肿瘤登记与报告相应覆盖范围也未发生变化,且当地肿瘤漏报率除2000年较高以外(15.70%),其余年份漏报均较低(0.00%~5.60%)。
2.人口学资料:从嘉善县公安局获得各年末的人口数,并依此估算各年度平均人口数。有关各年度人口的分年龄、性别分布数据,在全国人口普查年份(1990、2000、2010年),按照人口普查结果;非人口普查年份则根据上一次人口普查的性别、年龄构成,采用逐岁移算法估算出各年的各年龄组人口数。
3.统计学分析:分析指标包括粗发病率、标准化发病率、粗死亡率和标准化死亡率。以观察时间内恶性肿瘤发病数和死亡数为分子、同期当地平均人口数为分母,按性别分层,分别计算1990-2014(总),以及1990-1999、2000-2009和2010-2014年分时期男、女性恶性肿瘤的发病率和死亡率。并以2010年中国人口为标准人口,同样按性别、年份分层,分别计算男、女性恶性肿瘤的标准化发病率和标准化死亡率,并计算相应的男、女性发病率比值、死亡率比值及95%CI。恶性肿瘤发病、死亡构成的分析,采用的是各类恶性肿瘤所占的百分比。统计分析采用SAS 9.4和Excel 2007软件。
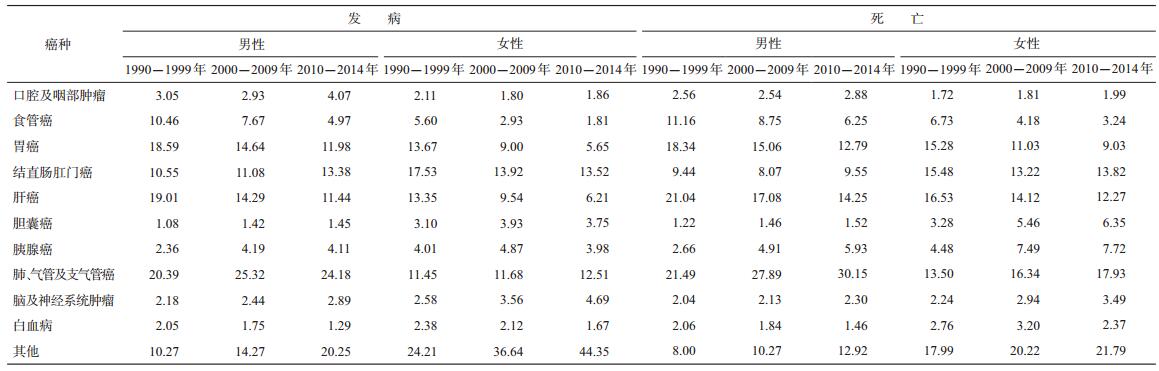
结果1.恶性肿瘤发病及死亡构成:分析1990-1999、2000-2009、2010-2014年男、女性恶性肿瘤的发病构成时发现,男性发病构成比持续上升的恶性肿瘤是结直肠肛门癌、胆囊癌、脑及神经系统肿瘤;持续下降的是食管癌、胃癌、肝癌、白血病;发生波动的是口腔及咽部肿瘤、胰腺癌及肺、气管、支气管癌。女性中发病构成比持续上升的恶性肿瘤是肺、气管及支气管癌、脑及神经系统肿瘤;持续下降的是食管癌、胃癌、结直肠肛门癌、肝癌、白血病;发生波动的是口腔及咽部肿瘤、胆囊癌、胰腺癌。同样,分析1990-1999、2000-2009、2010-2014年男、女性恶性肿瘤死亡构成时发现,男性死亡构成比持续上升的恶性肿瘤是胆囊癌、胰腺癌及肺、气管、支气管癌、脑及神经系统肿瘤;持续下降的是食管癌、胃癌、肝癌、白血病;发生波动的是口腔及咽部肿瘤、结直肠肛门癌。女性中死亡构成比持续上升的恶性肿瘤是口腔及咽部肿瘤、胆囊癌、胰腺癌及肺、气管、支气管癌、脑及神经系统肿瘤;持续下降的是食管癌、胃癌、肝癌;发生波动的是结直肠肛门癌、白血病。进一步分析发现,无论是恶性肿瘤的发病还是死亡,男性前6位及女性前5位占比最大的恶性肿瘤类型保持稳定(表 1)。
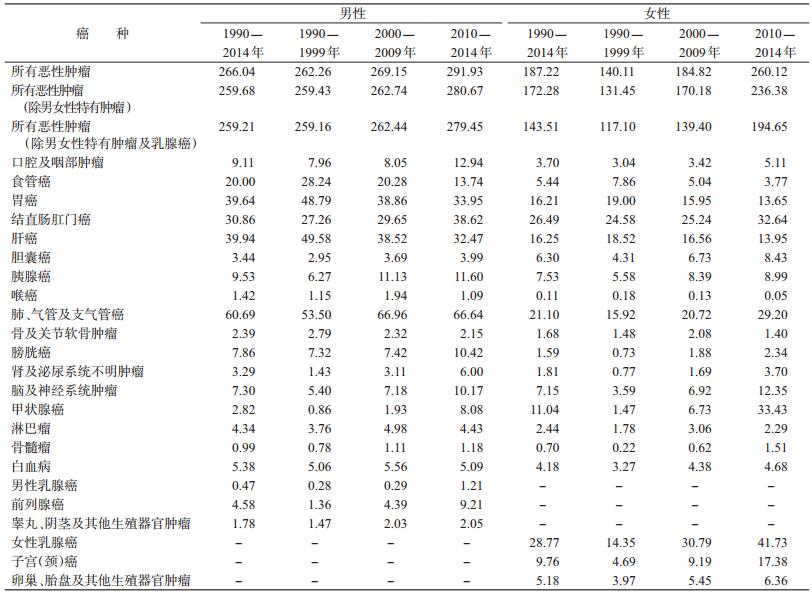
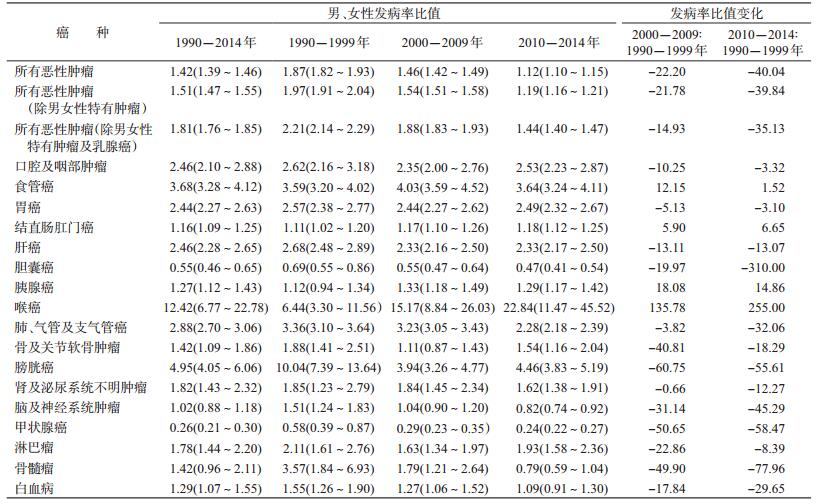
2.恶性肿瘤发病率及其性别差异:1990-2014年所有恶性肿瘤的粗发病率为276.01/10万,标准化发病率为226.13/10万。其中男性粗发病率为331.68/10万,标准化发病率为266.04/10万;女性粗发病率为220.43/10万,标准化发病率为187.22/10万(表 2)。恶性肿瘤男、女性发病率比值为1.42(95%CI:1.39~1.46),在除去男女性特有肿瘤后,男、女性发病率比值为1.51(95%CI:1.47~1.55),在除去男女性特有肿瘤及乳腺癌后,男、女性发病率比值为1.81(95%CI:1.76~1.85),差异均有统计学意义(P<0.05)。在对具体的恶性肿瘤类型进行分析时发现,仅胆囊癌及甲状腺癌的发病率为女性高于男性,男、女性发病率比值分别为0.55(95%CI:0.46~0.65)和0.26(95%CI:0.21~0.30),差异有统计学意义(P<0.05);其余恶性肿瘤的发病率均为男性高于女性,其中除脑及神经系统肿瘤、骨髓瘤外,差异均有统计学意义(P<0.05)。按时期分层后,不同时期恶性肿瘤发病率始终存在性别差异。与1990-1999年相比,2000-2009和2010-2014年男、女性发病率比值分别下降22.20%和40.04%。在对具体的恶性肿瘤部位分析时也发现,男、女性发病率比值普遍下降,仅食管癌、结直肠肛门癌、胰腺癌和喉癌的发病率比值上升(表 3)。
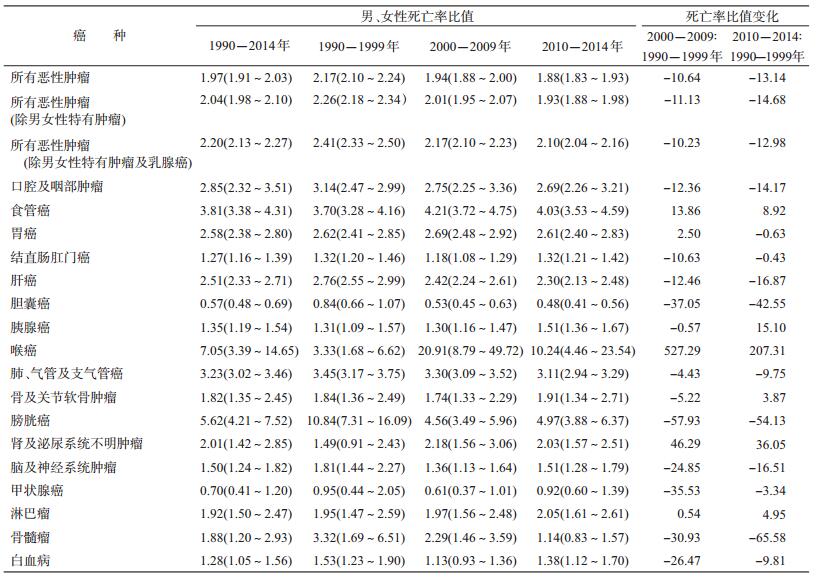
3.恶性肿瘤死亡率及其性别差异:1990-2014年所有恶性肿瘤粗死亡率为195.83/10万,标准化死亡率为155.39/10万,其中男性粗死亡率为260.64/10万,标准化死亡率为206.55/10万;女性粗死亡率为131.12/10万,标准化死亡率为104.98/10万(表 4)。恶性肿瘤男、女性死亡率比值为1.97(95%CI:1.91~2.03),在除去男女性特有肿瘤后,男、女性死亡率比值为2.04(95%CI:1.98~2.10),在除去男女性特有肿瘤及乳腺癌后,男、女性死亡率比值为2.20(95%CI:2.13~2.27),差异均有统计学意义(P<0.05)。在对具体的恶性肿瘤类型进行分析时发现,仅胆囊癌及甲状腺癌的死亡率为女性高于男性,男、女性死亡率比值分别为0.57(95%CI:0.48~0.69)(P<0.05)和0.70(95%CI:0.41~1.20),其余恶性肿瘤的死亡率均为男性高于女性,差异均有统计学意义(P<0.05)。按时期分层后不同时期恶性肿瘤死亡率始终存在性别差异。与1990-1999年相比,2000-2009和2010-2014年男、女性死亡率比值分别下降10.64%和13.19%。在对具体的恶性肿瘤部位分析时也发现,男、女性死亡率比值普遍下降,仅食管癌、喉癌、肾及泌尿系统不明肿瘤和淋巴瘤的死亡率比值上升(表 5)。
本研究采用浙江省嘉善县1990-2014年的恶性肿瘤发病和死亡资料,描述了当地男、女性恶性肿瘤的发病谱与死亡谱,以及相应的粗发病率、粗死亡率、标准化发病率、标准化死亡率,并分析了发病与死亡的性别差异。通过对男、女性恶性肿瘤发病及死亡谱的分析发现,随着时间的推进,恶性肿瘤发病与死亡的构成比仅发生了细微的变化,男性中占比最大的前6位恶性肿瘤、女性中占比最大的前5位恶性肿瘤均未发生改变,但一直存在发病及死亡的性别差异。通过对1990-1999、2000-2009和2010-2014年3个时间段的对比分析发现,随着时间的推移,男、女性恶性肿瘤总发病率和死亡率均逐渐升高。与1990-1999年相比,2000-2009、2010-2014年的恶性肿瘤总发病率男性分别升高了40.69%和90.02%,女性分别升高了66.02%和166.61%;而恶性肿瘤总死亡率男性分别升高了27.01%和52.38%,女性分别升高了33.56%和58.58%。本研究中,无论是恶性肿瘤的发病还是死亡均存在显著的性别差异,总发病率和总死亡率均为男性高于女性。在对具体的恶性肿瘤类型进行分析时发现,除胆囊癌及甲状腺癌以外,其余恶性肿瘤的发病率和死亡率男性均高于女性。其中,差异最为显著的恶性肿瘤依次为喉癌、膀胱癌、食管癌及肺、气管、支气管癌和肝癌。此外,对1990-1999、2000-2009和2010-2014年3个时间段的对比分析发现,随着时间的推移,男、女性恶性肿瘤总发病和死亡的性别差异逐渐缩小。发病率比值由1.87减小至1.46再到1.12,死亡率比值由2.17减小至1.94再到1.88,结果与陈万青等[3]的研究一致。男、女性发病和死亡差异的缩小可能与女性发病率和死亡率的上升速度高于男性有关。
陈万青等[3]分析1989-2008年全国肿瘤登记系统数据中发现,男性发病率高于女性。贺宇彤等[4]分析2009年全国肿瘤登记系统数据也发现,男性发病率高于女性,且在分析具体肿瘤部位时发现,仅甲状腺癌为女性高于男性。本研究采用1990-2014年浙江省嘉善县肿瘤发病与死亡登记资料分析发现,存在与前述两项研究一致的性别差异。而对性别差异分析发现,恶性肿瘤发病与死亡的性别差异大致平行一致,如胃癌男女性发病率比值为2.44,而死亡率比值为2.58;白血病男女性发病率比值为1.29,而死亡率比值为1.28。提示恶性肿瘤死亡的性别差异部分源于发病的性别差异。
恶性肿瘤发病和死亡性别差异的机制至今尚未阐明,这可能与不同性别生活方式(吸烟、饮酒等)、饮食因素、职业、性激素及其受体等差异有关[5-6]。如Zeegers等[7]Meta分析发现50%的男性膀胱癌和35%的女性膀胱癌发病归因于吸烟;Wang等[8]的一项病例对照研究发现,吸烟者发生胰腺癌的风险是从不吸烟者的1.71倍,同时与吸烟量呈正相关;此外,文献报道吸烟还与口腔癌、喉癌等癌症的发生有关[9]。另外,男、女性在饮酒方面也存在差异,男性饮酒者远多于女性。Chuang等[10]的Meta分析发现饮酒者发生肝癌的风险是从不饮酒者的1.29倍,同时与饮酒量呈正相关。而Wang等[11]的Meta分析发现饮酒者发生结直肠癌的风险是不饮酒者的1.13倍,同时与饮酒量呈正相关。此外,Bagnardi等[12]的Meta分析发现大量饮酒还与其他多种癌症的发病有关,如口腔癌(RR=5.13)、食管癌(RR=4.95)、喉癌(RR=2.65)、胆囊癌(RR=2.64)、胃癌(RR=1.21)、胰腺癌(RR=1.19)等。除吸烟、饮酒外,饮食也与恶性肿瘤发病和死亡的性别差异有关。例如,文献报道高红肉摄入、低蔬菜和水果摄入对胃癌发病具有危险效应,而红肉、动物脂肪、胆固醇等饮食因素对结直肠癌发病具有危险效应[13-15]。据文献报道,性激素及其受体也与恶性肿瘤发病的性别差异有关。Newcomb等[16]发现绝经后妇女在使用雌激素替代疗法后,发生结直肠癌的风险降低,提示雌激素可能起保护作用。Horn-Ross等[17]一项随访研究发现<45岁妇女,初潮较晚、青春期月经周期>30 d与甲状腺癌的发病风险有关,提示雌激素在甲状腺癌发生过程中起重要作用。此外,男、女性的职业差异也与恶性肿瘤发病和死亡的性别差异有关。与女性相比,男性更容易在工作中接触致癌物,如化工、金属冶炼等工作。据文献报道,多种恶性肿瘤的发病与长期暴露在含致癌物的环境中有关,如肺癌、膀胱癌、淋巴瘤、白血病等[18]。
本研究中男、女性发病和死亡的差异逐渐缩小,可能与男、女性危险因素暴露率发生变化有关;如女性吸烟人数增加,导致男、女性肺癌发病和死亡的差异缩小。
综上所述,浙江省嘉善县居民恶性肿瘤的发病和死亡均为男性高于女性,且恶性肿瘤发病和死亡的性别差异逐渐缩小,提示应及时调整防治重点,针对不同性别的特殊肿瘤开展防治。
利益冲突: 无
| [1] | Cook MB, Dawsey SM, Freedman ND, et al. Sex disparities in cancer incidence by period and age[J]. Cancer Epidemiol Biomarkers Prev, 2009, 18(4): 1174–1182. DOI:10.1158/1055-9965.EPI-08-1118 |
| [2] | Cook MB, Mcglynn KA, Devesa SS, et al. Sex disparities in cancer mortality and survival[J]. Cancer Epidemiol Biomarkers Prev, 2011, 20(8): 1629–1637. DOI:10.1158/1055-9965.EPI-11-0246 |
| [3] |
陈万青, 郑荣寿, 曾红梅, 等.
1989-2008年中国恶性肿瘤发病性别和城乡差异以及平均年龄趋势分析[J]. 中华肿瘤杂志, 2014, 36(10): 796–800.
Chen WQ, Zheng RS, Zeng HM, et al. Trend analysis of the changes of male/female, urban/rural incidences and average age of cancer patients in China 1989-2008[J]. Chin J Oncol, 2014, 36(10): 796–800. DOI:10.3760/cma.j.issn.0253-3766.2014.10.018 |
| [4] |
贺宇彤, 郑荣寿, 孙喜斌, 等.
中国恶性肿瘤性别发病差异分析[J]. 中国肿瘤, 2013, 22(3): 174–179.
He YT, Zheng RS, Sun XB, et al. The difference of cancer incidence between male and female in China[J]. Chin Cancer, 2013, 22(3): 174–179. DOI:10.11735/j.issn.1004-0242.2013.03.A201302047 |
| [5] | Najari BB, Rink M, Li PS, et al. Sex disparities in cancer mortality:the risks of being a man in the United States[J]. J Urol, 2013, 189(4): 1470–1474. DOI:10.1016/j.juro.2012.11.153 |
| [6] |
王启鸣, 贺春语, 朱辉, 等.
对恶性肿瘤性别差异的再认识[J]. 医学与哲学, 2009, 30(18): 59–60, 70.
Wang QM, He CY, Zhu H, et al. Recognition on the sex disparity of malignant tumor[J]. Med Philoso, 2009, 30(18): 59–60, 70. |
| [7] | Zeegers M, Tan F, Dorant E, et al. The impact of characteristics of cigarette smoking on urinary tract cancer risk:a Meta-analysis of epidemiologic studies[J]. Cancer, 2000, 89(3): 630–639. DOI:10.1002/1097-0142(20000801)89:3<630::AID-CNCR19>3.0.CO;2-Q |
| [8] | Wang Y, Duan H, Yang XW, et al. Cigarette smoking and the risk of pancreatic cancer:a case-control study[J]. Med Oncol, 2014, 31(10): 184. DOI:10.1007/s12032-014-0184-4 |
| [9] | Hecht SS. Cigarette smoking:cancer risks, carcinogens, and mechanisms[J]. Langenbeck's Arch Surg, 2006, 391(6): 603–613. DOI:10.1007/s00423-006-0111-z |
| [10] | Chuang SC, Lee YC, Wu GJ, et al. Alcohol consumption and liver cancer risk:a Meta-analysis[J]. Cancer Causes Control, 2015, 26(9): 1205–1231. DOI:10.1007/s10552-015-0615-3 |
| [11] | Wang Y, Duan H, Yang H, et al. A pooled analysis of alcohol intake and colorectal cancer[J]. Int J Clin Exp Med, 2015, 8(5): 6878–6889. |
| [12] | Bagnardi V, Rota M, Botteri E, et al. Alcohol consumption and site-specific cancer risk:a comprehensive dose-response Meta-analysis[J]. Br J Cancer, 2014, 112(3): 580–593. DOI:10.1038/bjc.2014.579 |
| [13] | Song P, Lu M, Yin Q, et al. Red meat consumption and stomach cancer risk:a Meta-analysis[J]. J Cancer Res Clin Oncol, 2014, 140(6): 979–992. DOI:10.1007/s00432-014-1637-z |
| [14] | Tsugane S, Sasazuki S. Diet and the risk of gastric cancer:review of epidemiological evidence[J]. Gastric Cancer, 2007, 10(2): 75–83. DOI:10.1007/s10120-007-0420-0 |
| [15] | Azeem S, Gillani SW, Siddiqui A, et al. Diet and colorectal cancer risk in Asia-a systematic review[J]. Asian Pac J Cancer Prev, 2015, 16(13): 5389–5396. DOI:10.7314/APJCP.2015.16.13.5389 |
| [16] | Newcomb PA, Zheng Y, Chia VM, et al. Estrogen plus progestin use, microsatellite instability, and the risk of colorectal cancer in women[J]. Cancer Res, 2007, 67(15): 7534–7539. DOI:10.1158/0008-5472.CAN-06-4275 |
| [17] | Horn-Ross PL, Canchola AJ, Ma HY, et al. Hormonal factors and the risk of papillary thyroid cancer in the California Teachers Study Cohort[J]. Cancer Epidemiol Biomarkers Prev, 2011, 20(8): 1751–1759. DOI:10.1158/1055-9965.EPI-11-0381 |
| [18] | Cogliano VJ, Baan R, Straif K, et al. Preventable exposures associated with human cancers[J]. J Natl Cancer Inst, 2011, 103(24): 1827–1839. DOI:10.1093/jnci/djr483 |
 2017, Vol. 38
2017, Vol. 38