文章信息
- 刘凤凤, 赵善露, 陈琦, 常昭瑞, 张静, 郑亚明, 罗莉, 冉陆, 廖巧红.
- Liu Fengfeng, Zhao Shanlu, Chen Qi, Chang Zhaorui, Zhang Jing, Zheng Yaming, Luo Li, Ran Lu, Liao Qiaohong.
- 2015年全国伤寒、副伤寒流行病学特征和空间聚类分析
- Surveillance data on typhoid fever and paratyphoid fever in 2015, China
- 中华流行病学杂志, 2017, 38(6): 754-758
- Chinese journal of Epidemiology, 2017, 38(6): 754-758
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2017.06.013
-
文章历史
收稿日期: 2016-12-28
2. 410005 长沙, 湖南省疾病预防控制中心传染病预防控制科;
3. 430079 武汉, 湖北省疾病预防控制中心 传染病所急性传染病预防控制科
2. Infectious Disease Control and Prevention Department, Hunan Provincial Center for Disease Control and Prevention, Changsha 410005, China;
3. Emerging Infectious Disease Control and Prevention Department, Hubei Provincial Center for Disease Control and Prevention, Wuhan 430079, China
伤寒、副伤寒主要在亚洲和非洲地区饮水卫生条件较差的地区暴发或流行[1],在南亚地区、南非、东南亚地区<5岁儿童伤寒发病率高达1 000/10万[2],病死率高于学龄儿童和青少年[3]。近10年来,我国伤寒、副伤寒整体发病水平呈下降趋势[4],低于非洲、南亚和东南亚地区[5-6],但2004-2014年平均每年报告10起暴发疫情。本文分析2015年全国伤寒、副伤寒监测数据,了解其流行病学和空间聚类分布特征。
资料与方法1.监测数据:伤寒、副伤寒为我国法定报告乙类传染病,按“全国伤寒副伤寒监测方案(试行)”要求病例通过“传染病报告信息管理系统”进行网络直报(数据不含中国香港、澳门、台湾地区和外籍病例)。2015年全国伤寒、副伤寒个案数据包括人口学特征、发病、诊断和报告等情况。人口数据源于《中国疾病预防控制信息系统基础编码手册(2016版)》。
2.病例定义:临床诊断病例为不明原因持续发热或特殊中毒面容,即相对缓脉、皮肤玫瑰疹、肝脾肿大;嗜酸性粒细胞减少或消失、白细胞总数低或正常;肥达反应“O”抗体凝集效价≥1 : 80,“H”抗体凝集效价≥1 : 60。依据“伤寒和副伤寒诊断标准(WS 280-2008)”,确诊病例为符合临床诊断病例定义且血或粪便标本中分离培养出伤寒或副伤寒沙门菌。
3.统计学分析:采用Excel 2007和SAS 9.1软件进行数据清理和描述性分析。采用SaTScan 9.1软件进行回顾性时空扫描分析,探讨伤寒、副伤寒高发省份最大可能聚集区域。SaTscan是以地理面积为底,时间为对应高度的圆柱形窗口在不同地理位置和时间单位移动扫描,每个圆柱形窗口代表一个可能潜在聚集区。假设检验为扫描窗口的发病风险高于窗口外区域[7],P<0.05为差异有统计学意义。当P<0.05,LLR值越大,则表示扫描窗口区域为聚集区的概率越大,选择LLR值最大的窗口为一类聚集区域,其他具有统计学意义的窗口为二类聚集区域。本研究空间分析的基本单元为县(市、区),时间单位为月份,设定最大空间扫描窗口区域为各省总人口数的50%,最大扫描时间段为总体研究的50%。采用ArcGIS 10.0软件绘制地图。
结果1.流行特征:2015年全国共报告伤寒、副伤寒病例11 644例,死亡1例(贵州省伤寒病例)。其中伤寒8 850例(76.00%),发病率为0.65/10万,实验室确诊病例161例(1.82%);副伤寒2 794例(23.99%),发病率为0.21/10万,实验室确诊病例202例(7.23%)。伤寒、副伤寒全年均有发病,伤寒5-10月报告病例数相对较多,累计占全年发病总数59.00%;副伤寒呈明显季节性,4月起疫情呈上升态势,6-8月达高峰,9月起病例数逐渐下降(图 1)。伤寒、副伤寒发病均以农民为主,占总病例数的39.68%,其次为散居儿童(15.89%)和学生(12.01%)。发病男女性别比分别为伤寒1.11 : 1,副伤寒1.07 : 1。分年龄组发病率显示,伤寒、副伤寒均以0~4岁组发病率最高,分别为1.57/10万和0.69/10万,其次伤寒为5~9岁(0.86/10万)和≥60岁组(0.79/10万),副伤寒为25~29岁和≥60岁组,发病率均为0.22/10万。伤寒报告发病率排前5位的省份依次为云南(4.93/10万)、广西(1.87/10万)、贵州(1.33/10万)、湖南(1.32/10万)和广东(1.22/10万),占全国病例数的66.40%;副伤寒报告发病率排前5位的省份依次为云南(1.99/10万)、广西(0.54/10万)、贵州(0.41/10万)、福建(0.29/10万)和广东(0.26/10万),占全国病例数的62.08%(图 2)。
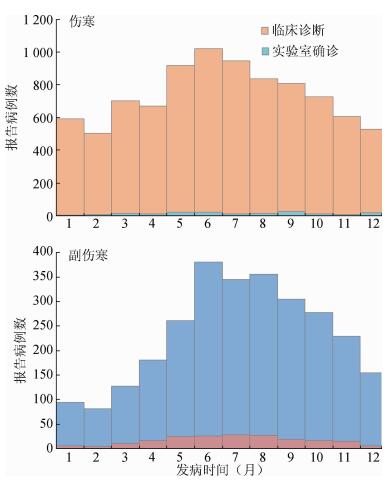
|
| 图 1 2015年我国伤寒、副伤寒发病月分布 |
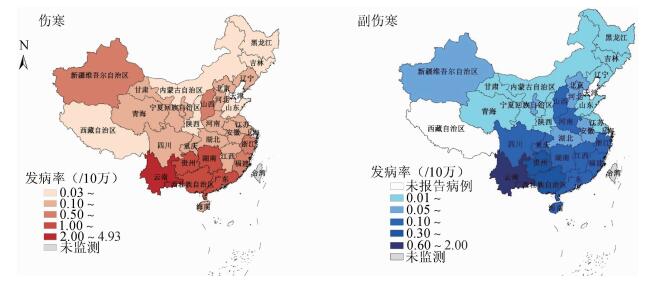
|
| 图 2 2015年我国伤寒、副伤寒报告发病率分布 |
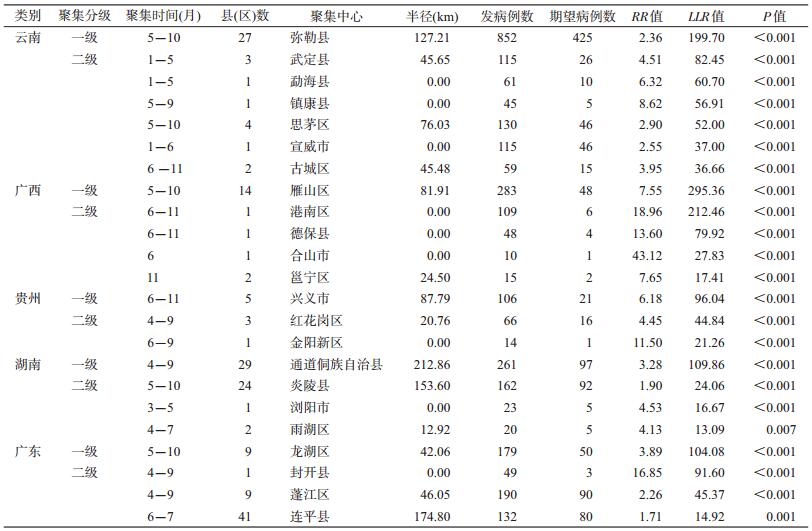
2.发病重点省份时空扫描分析:对伤寒、副伤寒总体发病排前5位省份(云南、广西、贵州、湖南和广东)进行回顾性时空扫描分析显示,云南和湖南一类聚集区域范围大于其他省份。云南一类聚集区域覆盖27个县(市、区),主要分布在以弥勒县为聚集中心的东南部县(区),聚集时间为5-10月(LLR=199.70,RR=2.36,P<0.001);湖南一类聚集区域位于以通道侗族自治县为中心的西南部县(区),共29个县(市、区),聚集时间为4-9月(LLR=109.86,RR=3.28,P<0.001)。其次为广西和贵州,广西一类聚集区域位于以雁山区为聚集中心的东北部地区,覆盖14个县(市、区),聚集时间为5-10月(LLR=295.36,RR=7.55,P<0.001);贵州一类聚集区域分布在以兴义市为聚集中心西南部县(市、区),覆盖5个县(市、区),聚集时间为6-11月(LLR=96.04,RR=6.18,P<0.001)。广东一类聚集区域范围最小,集中在以龙湖区为中心的东部9个县(市、区),聚集时间为5-10月(LLR=104.08,RR=3.89,P<0.001)(表 1)。除云南外,其他高发省份的一类聚集区域均靠近边界县(区)分布,湖南与广西邻省边界县(区)同时出现一类聚集区域(图 3)。

|
| 图 3 2015年我国伤寒、副伤寒高发省份时空扫描 |
二类聚集区域显示云南与广西二级聚集区域散在分布,湖南、广东和贵州二类聚集区域分布相对集中。二类聚集区域数量以云南最多为6个,广西5个,湖南和广东各3个,贵州2个。除广西外,其他省份二类聚集区域也靠近边界县(区)分布,湖南与广东的邻省县(区)同时出现二类聚集区域。云南二类聚集区域边界县(区)与贵州一类聚集区域边界县(区)相邻(表 1、图 3)。
讨论根据WHO对伤寒、副伤寒发病率地区高(>100/10万)、中(10/10万~100/10万)、低(<10/10万)分类[8],2015年我国伤寒、副伤寒疫情整体呈低流行态势,局域性高发流行的特点,病例主要集中在云南、广西、贵州、湖南和广东等高发省份,5-10月发病较高,<5岁儿童发病率最高,发病人群主要为农民、散居儿童和学生,疫情特点和发病人群特征与既往监测结果类似[4, 9]。
对多个高发省份进行空间聚类分析结果显示,高发省份一类聚集区域的聚集时间较接近,均在4-11月之间,高发省份二类聚集区域的聚集时间较一类聚集区域短,除云南与贵州邻县区的二类聚集区域和一类聚集区域的聚集时间不一致外,其他省份边界相邻县区的一类聚集区域和二类聚集区域的聚集时间接近,均在5-10月,提示高发省份边界相邻县(区)发病高峰较一致。高发省份的一类和二类聚集区多分布在靠近各省边界的县(区),邻省边界县(区)病例聚集的现象突出,湖南与广西相邻边界县(区)同时出现一类聚集区域,湖南与广东边界县(区)同时出现二类聚集区域,贵州与云南边界邻县出现一类聚集区域和二类聚集区域,提示高发省份边界区县之间有跨地区传播的可能性。我国伤寒、副伤寒主要通过污染的水源和食物传播[1, 10],区域性干预措施例如健康教育、饮水管理和饮食卫生等对疫情控制具有一定效果[11-12],但区域性疫情高发流行仍持续存在[4, 9, 13],跨越地区流行传播可能为其相关危险因素。此外,伤寒、副伤寒发病与饮水卫生差、个人不良饮食习惯、粪便处理不符合要求及居民对伤寒、副伤寒疾病和预防知识匮乏等危险因素有关[1, 10, 14-20]。地域差异引起的伤寒相关危险因素的等级和分布的差异[21],及气温、降水量、湿度等气候因素也具有一定的影响[22]。边界相邻县区居民生活习惯、环境、气候等较接近。因此,边界相邻县区伤寒、副伤寒集中高发不排除以上危险因素。
本文数据分析时间跨度短,对高发省份间空间聚集特征差异内在原因的探讨具有一定局限性。对高发省份间跨地区传播需进一步开展高发地区跨越地区流动人群监测和相关危险因素的专项调查研究,明确高发地区间跨地区传播原因,降低高发流行区域的疾病负担。另外,个案数据中主要为临床诊断病例,确诊病例比例较低,尚难以全面比较伤寒和副伤寒的流行病学特征差异。
综上所述,2015年我国伤寒、副伤寒疫情仍为区域性高发流行的特点,空间聚类分析结果提示跨地区传播可能为伤寒、副伤寒区域性流行的危险因素,应作为高发省份防控策略参考依据。
利益冲突: 无
| [1] |
王鲁茜, 阚飙.
伤寒、副伤寒的全球流行概况及其预防控制[J]. 疾病监测, 2007, 22(7): 492–494.
Wang LX, Kan B. Global geographical distribution of typhoid and paratyphoid fever and its prevention and control[J]. Dis Surveill, 2007, 22(7): 492–494. DOI:10.3784/j.issn.1003-9961.2007.07.022 |
| [2] | Buckle GC, Walker CLF, Black RE. Typhoid fever and paratyphoid fever:systematic review to estimate global morbidity and mortality for 2010[J]. J Glob Health, 2012, 2(1): 10401. DOI:10.7189/jogh.02.010401 |
| [3] | Azmatullah A, Qamar FN, Thaver D, et al. Systematic review of the global epidemiology, clinical and laboratory profile of enteric fever[J]. J Glob Health, 2015, 5(2): 20407. DOI:10.7189/jogh.05.020407 |
| [4] |
孙军玲, 张静, 马会来, 等.
2012年全国和高发省份伤寒、副伤寒流行特征分析[J]. 中华流行病学杂志, 2013, 34(12): 1183–1188.
Sun JL, Zhang J, Ma HL, et al. Epidemiological features of typhoid/paraty'phoid fever in provinces with high incidence rate and in the whole country, in 2012[J]. Chin J Epidemiol, 2013, 34(12): 1183–1188. DOI:10.3760/cma.j.issn.0254-6450.2013.12.007 |
| [5] | Mogasale V, Mogasale VV, Ramani E, et al. Revisiting typhoid fever surveillance in low and middle income countries:lessons from systematic literature review of population-based longitudinal studies[J]. BMC Infect Dis, 2016, 16: 35. DOI:10.1186/s12879-016-1351-3 |
| [6] | John J, van Aart CJC, Grassly NC. The burden of typhoid and paratyphoid in India:systematic review and Meta-analysis[J]. PLoS Negl Trop Dis, 2016, 10(4): e0004616. DOI:10.1371/journal.pntd.0004616 |
| [7] | Kulldorff M.SaTScan user guide for version 9.0[M]. Boston, MA: Department of Ambulatory Care and Prevention, Harvard Medical School, 2010. |
| [8] | Crump JA, Luby SP, Mintz ED. The global burden of typhoid fever[J]. Bull World Health Organ, 2004, 82(5): 346–353. |
| [9] |
常昭瑞, 张伟东, 闫梅英, 等.
2009年全国伤寒和副伤寒监测分析[J]. 疾病监测, 2011, 26(4): 256–260.
Chang ZR, Zhang WD, Yan MY, et al. Surveillance of typhoid and paratyphoid in China, 2009[J]. Dis Surveill, 2011, 26(4): 256–260. |
| [10] |
高金霞, 张静.
2004-2007年中国大陆地区伤寒、副伤寒暴发疫情流行特征及危险因素分析[J]. 疾病监测, 2008, 23(11): 698–701.
Gao JX, Zhang J. Analysis of the epidemiological characteristics and risk factors of typhoid and paratyphoid outbreak in China, 2004 to 2007[J]. Dis Surveill, 2008, 23(11): 698–701. DOI:10.3784/j.issn.1003-9961.2008.11.012 |
| [11] |
黎慕, 严龙鹏, 曾正, 等.
贵州省平坝县中小学伤寒副伤寒健康教育效果评价[J]. 中国健康教育, 2012, 28(8): 639–641, 656.
Li M, Yan LP, Zeng Z, et al. Effect evaluation on typhoid and paratyphoid health education in schools in Pingba county, Guizhou province[J]. Chin J Health Educat, 2012, 28(8): 639–641, 656. DOI:10.16168/j.cnki.issn.1002-9982.2012.08.009 |
| [12] |
杨进, 廖和壮, 李永红, 等.
桂林地区学校伤寒副伤寒干预效果分析[J]. 应用预防医学, 2013, 19(6): 321–324.
Yang J, Liao HZ, Li YH, et al. Analysis of the interventional effect for typhoid and paratyphoid in Guiling area[J]. J Appl Prev Med, 2013, 19(6): 321–324. |
| [13] |
闫梅英, 梁未丽, 李伟, 等.
1995-2004年全国伤寒副伤寒的流行分析[J]. 疾病监测, 2005, 20(8): 401–403.
Yan MY, Liang WL, Li W, et al. Epidemics of typhoid and paratyphoid fever from 1995 through 2004 in China[J]. Dis Surveill, 2005, 20(8): 401–403. DOI:10.3784/j.issn.1003-9961.2005.08.005 |
| [14] |
王淑媛, 李昆, 李雪梅.
1999-2006年玉溪市红塔区伤寒、副伤寒流行病学分析[J]. 疾病监测, 2008, 23(7): 415–416.
Wang SY, Li K, Li XM. Epidemiological analysis of typhoid and paratyphoid in Hongta district of Yuxi city from 1999 to 2006[J]. Dis Surveill, 2008, 23(7): 415–416. DOI:10.3784/j.issn.1003-9961.2008.07.007 |
| [15] |
姚光海, 游旅, 田克诚, 等.
贵州省紫云县伤寒副伤寒潜在流行因素研究[J]. 预防医学情报杂志, 2007, 23(5): 549–552.
Yao GH, You L, Tian KC, et al. Latent epidemic factors of typhoid and paratyphoid in Ziyun county, Guizhou province[J]. J Prev Med Info, 2007, 23(5): 549–552. DOI:10.3969/j.issn.1006-4028.2007.05.013 |
| [16] |
陶沁, 何平, 谢阳, 等.
贵州省伤寒、副伤寒流行回顾性分析[J]. 中华流行病学杂志, 2003, 24(8): 746.
Tao Q, He P, Xie Y, et al. Retrospectively analysis of typhoid, paratyphoid in Guizhou[J]. Chin J Epidemiol, 2003, 24(8): 746. DOI:10.3760/j.issn.0254-6450.2003.08.038 |
| [17] |
董柏青, 龚健, 林玫, 等.
广西壮族自治区2001-2005年伤寒、副伤寒疫情暴发原因分析及控制对策[J]. 中华流行病学杂志, 2006, 27(8): 734–735.
Dong BQ, Gong J, Lin M, et al. Strategies on epidemiological surveillance and control of typhoid and paratyphoid in 2001-2005[J]. Chin J Epidemiol, 2006, 27(8): 734–735. DOI:10.3760/j.issn.0254-6450.2006.08.027 |
| [18] |
伏晓庆, 古文鹏, 尹建雯, 等.
云南省2003-2012年伤寒副伤寒流行特征分析[J]. 现代预防医学, 2014, 41(14): 2497–2499, 2502.
Fu XQ, Gu WP, Yin JW, et al. Epidemiological analysis of typhus fever in Yunnan province between 2003 and 2012[J]. Mod Prev Med, 2014, 41(14): 2497–2499, 2502. |
| [19] |
曾德唯, 孙军玲, 唐光鹏, 等.
贵州、云南四县区居民伤寒、副伤寒防治知识、态度及行为调查[J]. 中国健康教育, 2009, 25(2): 83–86, 135.
Zeng DW, Sun JL, Tang GP, et al. Survey on KAP of typhoid fever and paratyphoid fever among 4 counties/district in Guizhou and Yunnan provinces[J]. Chin J Health Educat, 2009, 25(2): 83–86, 135. DOI:10.16168/j.cnki.issn.1002-9982.2009.02.001 |
| [20] |
李颖颖, 徐闻, 陈玉娟, 等.
云南省伤寒副伤寒高发地区发病危险因素研究[J]. 职业与健康, 2016, 32(9): 1230–1232.
Li YY, Xu W, Chen YJ, et al. Study on risk factors of typhoid and paratyphoid fever in areas with high morbidity of Yunnan province[J]. Occup Health, 2016, 32(9): 1230–1232. DOI:10.13329/j.cnki.zyyjk.2016.0433 |
| [21] | Lee JS, Mogasale VV, Mogasale V, et al. Geographical distribution of typhoid risk factors in low and middle income countries[J]. BMC Infect Dis, 2016, 16: 732. DOI:10.1186/s12879-016-2074-1 |
| [22] |
王鲁茜, 闫梅英, 方立群, 等.
云南省伤寒副伤寒空间分布特征及其气候影响因素研究[J]. 中华流行病学杂志, 2011, 32(5): 485–489.
Wang LX, Yan MY, Fang LQ, et al. Typhoid and paratyphoid fever in Yunnan province:distributional patterns and the related meteorological factors[J]. Chin J Epidemiol, 2011, 32(5): 485–489. DOI:10.3760/cma.j.issn.0254-6450.2011.05.015 |
 2017, Vol. 38
2017, Vol. 38