文章信息
- 鲍春丹, 孙波, 兰莉, 乔虹, 张典丰, 刘鑫妍, 王建, 赵亚双.
- Bao Chundan, Sun Bo, Lan Li, Qiao Hong, Zhang Dianfeng, Liu Xinyan, Wang Jian, Zhao Yashuang.
- 哈尔滨市血压正常居民糖尿病家族史和高血脂交互作用与糖尿病关系的研究
- Interaction between family history of diabetes and hyperlipidemia on risk of diabetes in population with normotension in Harbin: a cross-sectional study
- 中华流行病学杂志, 2017, 38(5): 611-614
- Chinese Journal of Epidemiology, 2017, 38(5): 611-614
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2017.05.010
-
文章历史
收稿日期: 2016-10-21
2. 150056 哈尔滨市疾病预防控制中心慢性病预防控制所;
3. 150001 哈尔滨医科大学附属第二医院内分泌科
2. Department of Chronic Non-communicable Disease Control and Prevention, Harbin Municipal Center for Disease Control and Prevention, Harbin 150056, China;
3. Department of Endocrinology, The 2nd Affiliated Hospital of Harbin Medical University, Harbin 150001, China
糖尿病的病因符合多基因遗传模式,遗传因素和环境因素及其交互作用均可影响其发病[1]。糖尿病家族史被认为是其遗传易感性的指示剂,有糖尿病家族史的人群罹患该病的风险明显高于一般人群[2]。另外,高血脂症、高血压也是比较明确的糖尿病发病的独立危险因素,但目前关于糖尿病家族史与高血脂症之间的交互作用对于糖尿病发生或者患病影响的研究很少。为此本研究在大样本横断面研究资料中剔除高血压人群[3],评价糖尿病家族史与高血脂症对于糖尿病患病的交互作用及其联合作用,并估计其强度,为糖尿病预防提供新线索。
对象与方法1.调查对象:采用多阶段分层随机整群抽样方法,在哈尔滨市城区内道里、道外、南岗、香坊、平房5个行政区抽取年龄为20~74岁的当地常住居民[3]。共获得有效样本7 913人。本研究分析范围为有效样本中非糖尿病前期的血压正常人群,其中血压正常的糖尿病376例,血压、FPG、口服葡萄糖耐量试验(OGTT)2 h血糖(OGTT 2 h PG)均正常的人群3 692人。
2.调查方法:调查对象签署知情同意书后进行问卷调查、体格检查[3],维持正常饮食3 d,空腹抽血测定FPG、TC、TG,所有调查对象均获得2 h PG数据。
3.相关定义:糖尿病定义为既往有糖尿病史或本次调查FPG≥7.0 mmol/L和/或OGTT 2 h PG≥11.1 mmol/L[4],不包括妊娠糖尿病。血糖正常定义为FPG<6.1 mmol/L且OGTT 2 h PG<7.8 mmol/L且无糖尿病既往史者。糖尿病家族史定义为祖父母、外祖父母、父母、兄弟姐妹至少有一人患有糖尿病。高血脂症定义为空腹静脉血TC≥5.72 mmol/L或TG≥1.70 mmol/L。血压正常定义为本次调查血压测量SBP<140 mmHg/DBP<90 mmHg(1 mmHg=0.133 kPa)且无高血压既往史者。
4.统计学分析:组间比较时,计量资料用Wilcoxon检验,计数资料用χ2检验。多因素非条件logistic回归模型,计算调整现患优势比(prevalence odds ratio,POR)及95%CI,即病例人群与非病例人群之间暴露率的比值。叉生分析获得糖尿病家族史与高血脂症的联合作用。基于相加模型分析交互作用。以交互作用相对超额危险度(RERI)、交互作用归因比(AP)和交互作用指数(S)对相加交互作用进行定量描述[5]。当RERI的95%CI不包括0或S的95%CI不包括1时,表明存在统计学意义的相加交互作用。应用SAS 9.2软件进行数据分析。P<0.05作为显著性检验标准。
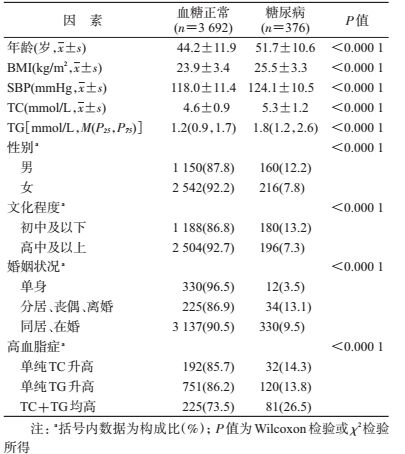
结果1.样本特征:样本人群糖尿病患病率为9.2%。糖尿病人群的糖尿病家族史患病率(26.1%,98/376)显著高于血糖正常者(13.1%,483/3 692),高血脂的患病率(62.0%,233/376)亦高于血糖正常者(31.6%,1 168/3 692),均P<0.001(表 1)。
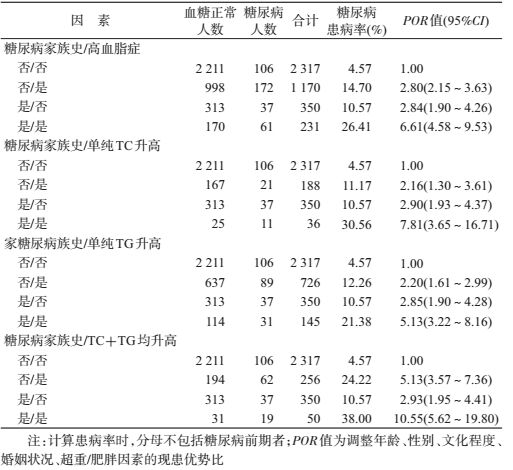
2.叉生分析:多因素logistic回归分析发现,调整年龄、性别、文化程度、婚姻状态后,超重/肥胖、高血脂、有糖尿病家族史是糖尿病患病的危险因素。应用叉生分析,调整年龄、性别、文化程度、婚姻状况、超重/肥胖因素后,糖尿病家族史与高血脂症及其亚型对糖尿病患病的单独作用效应、联合作用效应均具有统计学意义(表 2)。糖尿病家族史的单独作用效应低于TC+TG均高的单独作用效应(2.93<5.13),略高于单纯TC升高(2.90>2.16)、单纯TG升高的单独作用效应(2.85>2.20);糖尿病家族史与高血脂症各亚型联合作用效应从大到小依次为TC+TG均升高(10.55)、单纯TC升高(7.81)、单纯TG升高(5.13)。
3.交互作用分析:调整年龄、性别、文化程度、婚姻状况、超重/肥胖因素后,糖尿病家族史与高血脂症交互作用相关指标RERI、AP、S分别为1.97(95%CI:-0.32~4.26)、0.30(95%CI:0.03~0.57)、1.54(95%CI:0.96~2.47),见表 3。
本文利用横断面研究获得调查对象,减少了样本的选择性偏倚,同时检测FPG与OGTT 2 h PG,避免了诊断遗漏和错分(在我国成年人群中,近一半的新诊断糖尿病呈现单纯OGTT 2 h PG升高[6]),且研究中糖尿病以新病例为主(66.2%),减少了奈曼偏倚。但糖尿病起病隐匿,多无明显症状,常在体检中发现,因而无法精确判定何时发病,而横断面研究无法确定各因素间的因果关系,此外研究中获得高脂血症信息,无法断定在糖尿病发生前,还是同时,或之后。因此需要进行队列研究进一步验证这种交互作用关系。
目前,关于糖尿病家族史交互作用的研究较少。国外研究发现糖尿病家族史与肥胖能够协同增加男性患2型糖尿病的风险[7]。对长沙地区农村人群研究发现,糖尿病家族史与中心性肥胖、年龄≥45岁、文化程度低、高脂饮食对于糖尿病存在正相加交互作用[8]。在青岛市人群中研究发现,糖尿病家族史与高血压、肥胖对2型糖尿病患病有正相加交互作用[2, 9]。可见危险因素之间的交互作用对糖尿病患病所起的作用不容忽视。我国糖尿病的患病率达到9.7%[6],本课题组既往研究发现哈尔滨市城区的糖尿病患病水平高于全国平均水平[3],且哈尔滨是我国最北的省会城市,气候寒冷,与其他地区居民相比具有高热量、高脂肪、高盐的饮食习惯,推测其高血脂暴露与糖尿病家族史暴露相对较高,可能存在二者发生交互作用的现象。
大量研究证明,环境和遗传因素及其之间的相互作用可能与某些疾病的发生有关,尤其是慢性疾病。研究报道,男性、年龄大、高血压、高TG水平、超重/肥胖、糖尿病家族史等是糖尿病的危险因素[4, 10-11],与本研究结果一致。
本研究应用叉生分析和相加模型发现,调整混杂因素后,对于糖尿病的患病风险,糖尿病家族史的单独作用低于TC+TG均升高的单独作用效应,略高于单纯TC升高、单纯TG升高的单独作用;糖尿病家族史与TC+TG均升高的联合作用,高于与单纯TC升高、单纯TG升高的联合作用,S=1.54(95%CI:0.96~2.47)。从RERI值推测,糖尿病家族史与TC+TG均升高、单纯TC升高的交互作用可能大于单纯TG升高(3.74,3.49>1.08)。由于研究中检测交互作用的例数有限,可能导致探讨关联所需的样本量不足,故未发现有显著统计学意义的交互作用。
总之,本研究结果表明,在血压正常人群中,糖尿病家族史与高血脂症共存时,可能会产生相对较强的生物学交互作用,尤其以TC+TG均升高、单纯TC升高为著。因而,具有糖尿病家族史的人群,即使血压正常,如果患有高血脂,也可能会具有相对较大额外的糖尿病患病风险,应及早发现与控制该类人群的高血脂,可能会带来更多获益。
利益冲突: 无
| [1] |
成金罗, 沈默宇, 周玲, 等.
125个家族高发性2型糖尿病的危险因素研究[J]. 中华流行病学杂志, 2004, 25(2): 162–164.
Cheng JL, Shen MY, Zhou L, et al. A study on risk factors among 125 type 2 diabetes mellitus with familial tendency[J]. Chin J Epidemiol, 2004, 25(2): 162–164. DOI:10.3760/j.issn.0254-6450.2004.02.019 |
| [2] |
刘丽, 邵宇涵.
糖尿病家族史和高血压与2型糖尿病患病风险性的关联分析[J]. 山东大学学报:医学版, 2014, 52(12): 64–68.
Liu L, Shao YH. Correlation analysis of type 2 diabetes with diabetes family history and hypertension[J]. J Shandong Univ:Health Sci, 2014, 52(12): 64–68. DOI:10.6040/j.issn.1671-7554.0.2014.406 |
| [3] | Bao CD, Zhang DF, Sun B, et al. Optimal cut-off points of fasting plasma glucose for two-step strategy in estimating prevalence and screening undiagnosed diabetes and pre-diabetes in Harbin, China[J]. PLoS One, 2015, 10(3). DOI:10.1371/journal.pone.0119510 |
| [4] | World Health Organization, International Diabetes Federation. Definition and diagnosis of diabetes mellitus and intermediate hyperglycaemia:report of a WHO/IDF consultation[DB/OL]. Geneva:World Health Organization, 2006.[2016-11-05]. Http://www.who.int/diabetes/publications/diagnosis_diabetes2006/en/ |
| [5] |
邱宏, 余德新, 王晓蓉, 等.
logistic回归模型中交互作用的分析及评价[J]. 中华流行病学杂志, 2008, 29(9): 934–937.
Qiu H, Yu DX, Wang XR, et al. Study on the interaction under logistic regression modeling[J]. Chin J Epidemiol, 2008, 29(9): 934–937. DOI:10.3321/j.issn.0254-6450.2008.09.019 |
| [6] | Yang WY, Lu JM, Weng JP, et al. Prevalence of diabetes among men and women in China[J]. N Engl J Med, 2010, 362(12): 1090–1101. DOI:10.1056/NEJMoa0908292 |
| [7] | Wikner C, Gigante B, Hellénius ML, et al. The risk of type 2 diabetes in men is synergistically affected by parental history of diabetes and overweight[J]. PLoS One, 2013, 8(4): e61763. DOI:10.1371/journal.pone.0061763 |
| [8] |
宋爽, 徐慧兰, 肖水源, 等.
糖尿病家族史、饮食及肥胖与糖尿病交互作用[J]. 中国公共卫生, 2012, 28(2): 159–160.
Song S, Xu HL, Xiao SY, et al. Interactive effects of family history of diabetes, diet and obesity on type 2 diabetes mellitus[J]. Chin J Public Health, 2012, 28(2): 159–160. DOI:10.11847/zgggws2012-28-02-14 |
| [9] |
刘丽, 逄增昌, 汪韶洁, 等.
家族史与肥胖对2型糖尿病协同作用[J]. 中国公共卫生, 2012, 28(3): 305–306.
Liu L, Pang ZC, Wang SJ, et al. Synergistic effect of diabetes family history and obesity on incidence of type 2 diabetes[J]. Chin J Public Health, 2012, 28(3): 305–306. DOI:10.11847/zgggws2012-28-03-21 |
| [10] | Wei W, Liu SY, Zeng FF, et al. Type 2 diabetes and impaired glucose tolerance in North-China-based rural community adults[J]. Public Health, 2010, 124(10): 593–601. DOI:10.1016/j.puhe.2010.05.014 |
| [11] |
赵景波, 赵玉娟, 傅世英, 等.
哈尔滨市南岗区社区居民空腹血糖受损和糖尿病的横断面研究[J]. 中华流行病学杂志, 2009, 30(2): 110–114.
Zhao JB, Zhao YJ, Fu SY, et al. A cross-sectional study on impaired fasting glycaemia and diabetes mellitus in residents from Nangang district, Harbin city[J]. Chin J Epidemiol, 2009, 30(2): 110–114. DOI:10.3760/cma.j.issn.0254-6450.2009.02.002 |
 2017, Vol. 38
2017, Vol. 38