文章信息
- 郑棒, 林丽玲, 余灿清, 吕筠, 郭彧, 卞铮, 谭云龙, 裴培, 陈君石, 陈铮鸣, 李立明.
- Zheng Bang, Lin Liling, Yu Canqing, Lyu Jun, Guo Yu, Bian Zheng, Tan Yunlong, Pei Pei, Chen Junshi, Chen Zhengming, Li Liming.
- 中国成年人睡眠时长、午睡与失眠症状的分布及关联研究
- Distributions and associations between duration of sleep, daytime naps and insomnia symptoms among Chinese adults
- 中华流行病学杂志, 2017, 38(4): 452-456
- Chinese journal of Epidemiology, 2017, 38(4): 452-456
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2017.04.008
-
文章历史
收稿日期: 2016-11-03
2. 100730 北京, 中国医学科学院;
3. 100022 北京, 国家食品安全风险评估中心;
4. OX12JD 牛津大学临床试验中心和流行病研究中心/纳菲尔德人群健康部
2. Chinese Academy of Medical Sciences, Beijing 100730, China;
3. China National Center for Food Safety Risk Assessment, Beijing 100022, China;
4. Clinical Trial Service Unit and Epidemiological Studies Unit, Nuffield Department of Population Health, University of Oxford, Oxford OX12JD, UK
睡眠是人体昼夜节律的重要环节,具有维持机体内环境稳态、保护脑功能、增强学习记忆能力、调节免疫系统等重要的生理作用。睡眠时间异常或睡眠质量差均会对人体健康产生不良影响[1-2]。近年来大量前瞻性研究发现,成年人睡眠因素与一系列不良健康结局有关,包括全死因死亡、心血管疾病、糖尿病、癌症和精神障碍等[3-6]。随着人们生活方式的改变,睡眠问题日益严重,成年人每天睡眠时长呈现下降趋势[7-8]。2002年中国居民营养与健康状况调查显示,我国居民睡眠时间不足和睡眠过多的情况同时存在,且存在年龄、城乡差异[9]。2002年全球成年人失眠流行病学调查显示,28.0%的中国成年人患有失眠障碍[10]。目前国内尚缺乏针对睡眠因素的人群分布特征及相互关联的大样本研究证据。本研究旨在利用中国慢性病前瞻性研究(China Kadoorie Biobank,CKB)项目的基线调查数据,分析中国成年人的睡眠时长、午睡习惯、失眠症状的人群分布及关联。
对象与方法1.研究对象:CKB项目于2004-2008年在中国5个城市和5个农村地区招募研究对象并完成基线调查[11-12],共512 891名30~79岁的研究对象有完整基线调查信息,剔除患有冠心病、脑卒中、COPD或恶性肿瘤者共60 062人,最终纳入452 829人进行分析。
2.研究内容:一般人口社会学信息(性别、年龄、受教育程度、家庭年收入、婚姻状况等)和睡眠因素通过调查员面对面询问获得。本研究涉及的睡眠因素包括:通常情况下平均每天的睡眠时长(以小时为单位,包括午休);午睡习惯(一年四季均有,通常仅在夏季或没有);最近1个月的失眠症状(入睡困难):每周至少有3 d需要0.5 h以上方可入睡,包括半夜醒来后(入睡困难),每周至少有3 d早上很早醒来并难以重新入睡(早醒),每周至少有3 d因睡眠不佳在白天难于保持清醒的头脑(日间功能障碍)。CKB项目基线调查后平均17 d内随机抽取约3%的研究对象进行质量控制调查,共调查15 722人。两次调查中,自报睡眠时长的组内相关系数(Intra-class correlation coefficients,ICC)为0.78,表明调查数据具有较好的信度。
3.统计学分析:本研究参照既往文献及数据分布将每天睡眠时长分为≤4、5、6、7、8、9和≥10 h共7组[13]。首先估计调整性别、年龄、项目地区后的睡眠时长、午睡习惯和失眠症状的人群分布,对于连续变量(即睡眠时长作为因变量)使用线性回归进行调整,对于分类变量(即午睡习惯、失眠症状作为因变量)使用logistic回归进行调整。分性别使用二项logistic回归分析睡眠时长与失眠症状、午睡习惯与失眠症状间的关联(分别以3种失眠症状为因变量),使用多项logistic回归分析睡眠时长与午睡习惯间的关联(以午睡习惯为因变量),模型均同时调整年龄、10个项目地区(青岛、哈尔滨、海口、苏州、柳州、彭州、天水、辉县、桐乡、浏阳)、受教育程度(小学及以下,初中,高中及以上)、家庭年收入(<10 000元,10 000~19 999元,≥20 000元)和婚姻状况(已婚或其他)。数据分析使用SAS 9.3软件,以P<0.05为差异有统计学意义。
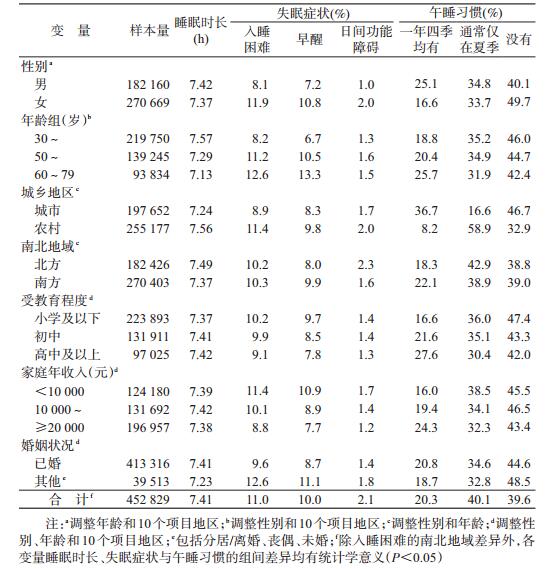
结果1.基本情况:本研究纳入452 829名研究对象,平均年龄为(50.5±10.4)岁;男性182 160人(占40.2%);城市居民197 652人(占43.6%)。调查对象中受教育程度在小学及以下者占49.5%,初中占29.1%,高中(包括中专/技校)及以上占21.4%;家庭年收入<20 000元者占56.5%;已婚者占91.3%。
2.睡眠因素的人群分布特征:研究对象平均每天睡眠时长为(7.41±1.34)h;20.3%的研究对象一年四季均有午睡习惯,40.1%仅在夏季午睡,39.6%没有午睡习惯;研究对象自报“入睡困难”、“早醒”、“日间功能障碍”频率分别为11.0%、10.0%和2.1%(表 1)。不同性别、年龄、地区、受教育程度、家庭收入、婚姻状况的人群中,上述睡眠因素的分布差异均有统计学意义(P<0.05)。与男性相比,女性的睡眠时间更短,更易出现失眠症状,更倾向于不午睡;与城市居民相比,农村居民睡眠时间更长,但更易出现失眠症状,更倾向于仅在夏季午睡;与北方地区相比,南方地区居民睡眠时间更短,更倾向于一直有午睡习惯;年龄越大者,睡眠时间越短,越易出现失眠症状,越倾向于午睡(趋势检验P<0.05);受教育程度、家庭年收入越低者,越易出现失眠症状,越倾向于不午睡(趋势检验P<0.05);已婚者睡眠时间更长,失眠症状风险更低,更倾向于午睡(表 1)。
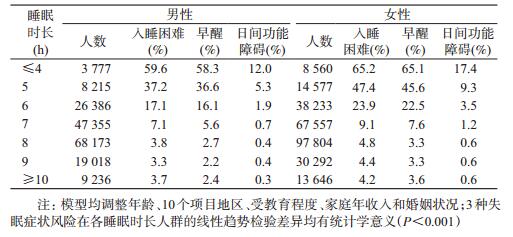
3.睡眠因素间的关联分析:调整可能的混杂因素后,男性和女性中不同睡眠时长人群的失眠症状风险差异均有统计学意义(P<0.001),并且随着睡眠时长增加,3种失眠症状风险均呈下降趋势(趋势检验P<0.001)。但是,与睡眠时长为9 h的人群相比,男性中睡眠时长≥10 h者入睡困难、早醒的风险略有增加(前者差异有统计学意义,后者差异无统计学意义);女性中≥10 h者的早醒风险也略有增加(P<0.05),见表 2。
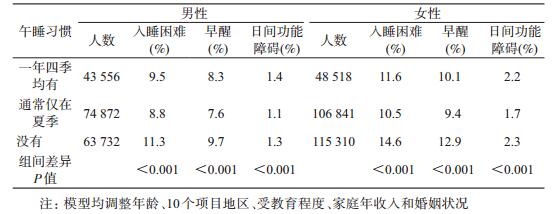
不同午睡习惯人群的失眠症状风险也存在差异(P<0.001)。与一年四季均有午睡习惯的人群相比,没有午睡习惯的男性和女性入睡困难、早醒的风险均更高(P<0.001),见表 3。男性与女性的睡眠时长与午睡习惯也存在关联(P<0.001)。睡眠时间越长的人群中,有午睡习惯者所占比重越大(趋势检验P<0.001),关联趋势见图 1~2。

|
| 图 1 男性睡眠时长与午睡习惯的关联趋势 |
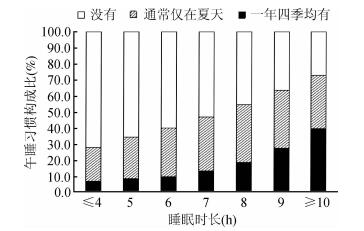
|
| 图 2 女性睡眠时长与午睡习惯的关联趋势 |
本研究利用覆盖我国10个地区近50万成年人群的调查数据发现,睡眠时长、午睡习惯与失眠症状在不同社会人口学特征人群中的分布存在差异。随着睡眠时长的增加,男性与女性的失眠症状风险整体呈下降趋势;午睡习惯与睡眠时长、午睡习惯与失眠症状之间也存在关联。
总体上,我国10个地区30~79岁成年人的平均睡眠时长(包括午睡)为7.41 h,与以往调查研究结果相比有所下降[9]。2002年中国居民营养与健康状况调查[9]显示,18~44岁、45~59岁和≥60岁居民每天的平均睡眠时长分别为8.2、7.9和7.8 h。睡眠质量方面,本研究结果显示“入睡困难”、“早醒”、“日间功能障碍”症状的发生率分别为11.0%、10.0%和2.1%。而2007年中国慢性病及其危险因素监测数据显示[14],15~69岁居民中35.7%自报睡眠质量不好;2002年全球成年人失眠流行病学调查显示[10],28.0%的中国成年人患有失眠障碍。其结果差异可能是由于本研究对于失眠症状的定义较为严格,参考失眠障碍临床诊断标准[15],规定最近1个月失眠症状发生频率需在每周3次及以上;也可能是由于本研究排除了患有重要慢性疾病的个体,导致失眠症状率偏低。此外,本研究结果显示20.3%的研究对象一年四季均有午睡习惯,40.1%仅在夏季午睡,39.6%没有午睡习惯。2007年中国慢性病及其危险因素监测结果同样表明我国居民午睡习惯较少[16],60.7%的个体没有午睡习惯。
本研究结果提示,性别、年龄、地区、受教育程度、家庭收入和婚姻状况等人口社会学因素是我国成年人睡眠时长、失眠症状及午睡习惯的重要影响因素。中国慢性病及其危险因素监测结果与本研究一致[16],我国15~69岁居民每天的总睡眠时长男性高于女性,农村高于城市,随着年龄增大睡眠时长下降;而午睡人群的比例在男性、城市人口、老年人群中较高。本研究发现,与城市居民相比,农村居民更倾向于仅在夏季午睡,可能与农忙时段、作息习惯、环境因素等有关。睡眠质量方面,本研究与中国慢性病及其危险因素监测研究均发现[14],失眠障碍或睡眠质量差在女性、老年人群及低教育程度人群中更为普遍。一篇Meta分析结果同样显示[17],2000-2013年中国60岁以上老年人群中,女性、农村、丧偶和身体伴有其他疾患的老年人睡眠障碍患病率均更高,且患病率随年龄增大而升高。不同特征人群的睡眠因素分布差异,可能是生理状态和心理因素的不同导致的,也可能与所处社会经济地位、工作压力、医疗条件、生活习惯等因素有关。
本研究探索了睡眠因素之间的关联,发现调整混杂因素后,随着睡眠时长增加,男性和女性的失眠症状风险均呈下降趋势。中国慢性病及其危险因素监测研究结果同样显示[14],睡眠时间长是睡眠质量的保护因素。然而美国睡眠基金会2001年的全国睡眠调查结果显示[13],失眠症状与自报睡眠时长之间呈现U形关联,即睡眠时间过长或过短均与失眠风险增加有关。值得注意的是,本研究中睡眠时长≥10 h的人群入睡困难或早醒的风险略有增加,可能也提示了这一现象的存在;但也可能是由于失眠者需要补充睡眠所致。近年来许多前瞻性研究发现,睡眠时间过长也与多种不良健康结局有关[3],因而逐渐受到重视。而将睡眠时长与失眠障碍结合考虑,虽然有研究表明失眠且睡眠时间过短会带来更大的健康风险[18],但是睡眠时间正常或过长且伴有失眠这一现象应得到更多的关注。
此外,本研究发现午睡习惯与失眠症状、睡眠时长之间也存在关联。其中,没有午睡习惯者入睡困难、早醒风险更高,提示在一般人群中提倡午睡或许有助于预防失眠的发生。然而,另一方面,也可能是由于已经失眠的患者倾向于不午睡,所以导致了上述关联的出现。本研究为横断面设计,两者的因果顺序难以阐明,所得结论仅为相关关系,有待进一步研究证明。午睡通常被认为是消除日间困倦、减轻疲惫的健康生活方式之一,然而近年来的研究提示,午睡与全死因死亡、糖尿病等的风险增加有关[4, 19]。其中具体的关联机制尚不明确,但不排除是由于老年人群或慢性疾病的混杂作用所致。也有研究建议,将午睡与夜间睡眠综合考虑,有助于更好地揭示其所带来的健康效应[20]。总之,午睡与睡眠因素及健康结局的关联及其代表的实际临床意义仍值得进一步研究。
本研究具有一定局限性。首先,CKB队列成员的招募采用非概率抽样的方法[12],因此本研究结果的代表性和外推性受到一定的限制。其次,本研究对于失眠障碍的测量并未完全按照临床诊断标准[15],但是参照标准严格定义了几种失眠症状;由于条件所限,本研究的睡眠时长为自报所得,并未使用客观仪器测量,且未调查午睡的具体时长。此外,在研究睡眠因素之间的关联时,虽然控制了混杂因素,且在分析前排除了患有重要慢性疾病的个体,但仍有残余混杂的可能。最后,横断面研究仅能确定变量之间的统计学关联,难以判定其因果顺序,因此还需要通过深入的随访研究进一步阐明。
睡眠是影响人们身心健康的重要因素。根据本研究所得结果,在今后制定睡眠干预措施、相关政策或临床诊疗方法时,应更加重视人口社会学因素的影响,以及不同睡眠因素之间的相互关联,从而更好的改善人群睡眠习惯、提高睡眠质量。
志谢: 所有参加CKB项目的队列成员和各项目地区的现场调查队调查员及项目管理委员会、国家项目办公室、牛津协作中心和10个项目地区办公室的工作人员利益冲突: 无
| [1] | Alvarez GG, Ayas NT. The impact of daily sleep duration on health:a review of the literature[J]. Prog Cardiovasc Nurs, 2004, 19(2): 56–59. DOI:10.1111/j.0889-7204.2004.02422.x |
| [2] | Fernandez-Mendoza J, Vgontzas AN. Insomnia and its impact on physical and mental health[J]. Curr Psychiatry Rep, 2013, 15(12): 418. DOI:10.1007/s11920-013-0418-8 |
| [3] | Cappuccio FP, Cooper D, D'Elia L, et al. Sleep duration predicts cardiovascular outcomes:a systematic review and Meta-analysis of prospective studies[J]. Eur Heart J, 2011, 32(12): 1484–1492. DOI:10.1093/eurheartj/ehr007 |
| [4] | Zhong GC, Wang Y, Tao TH, et al. Daytime napping and mortality from all causes, cardiovascular disease, and cancer:a Meta-analysis of prospective cohort studies[J]. Sleep Med, 2015, 16(7): 811–819. DOI:10.1016/j.sleep.2015.01.025 |
| [5] | Von Ruesten A, Weikert C, Fietze I, et al. Association of sleep duration with chronic diseases in the European Prospective Investigation into Cancer and Nutrition (EPIC)-Potsdam study[J]. PLoS One, 2012, 7(1): e30972. DOI:10.1371/journal.pone.0030972 |
| [6] | Han X, Liu B, Wang J, et al. Long sleep duration and afternoon napping are associated with higher risk of incident diabetes in middle-aged and older Chinese:the Dongfeng-Tongji cohort study[J]. Ann Med, 2016, 48(4): 216–223. DOI:10.3109/07853890.2016.1155229 |
| [7] | Knutson KL, van Cauter E, Rathouz PJ, et al. Trends in the prevalence of short sleepers in the USA:1975-2006[J]. Sleep, 2010, 33(1): 37–45. DOI:10.1093/sleep/33.1.37 |
| [8] | Luckhaupt SE, Tak S, Calvert GM. The prevalence of short sleep duration by industry and occupation in the National Health Interview Survey[J]. Sleep, 2010, 33(2): 149–159. DOI:10.1093/sleep/33.2.149 |
| [9] |
马冠生, 崔朝辉, 胡小琪, 等.
中国居民的睡眠时间分析[J]. 中国慢性病预防与控制, 2006, 14(2): 68–71.
Ma GS, Cui CH, Hu XQ, et al. Analysis on sleeping time among Chinese population[J]. Chin J Prev Contr Chron Non-Commun Dis, 2006, 14(2): 68–71. DOI:10.3969/j.issn.1004-6194.2006.02.002 |
| [10] | Soldatos CR, Allaert FA, Ohta T, et al. How do individuals sleep around the world?Results from a single-day survey in ten countries[J]. Sleep Med, 2005, 6(1): 5–13. DOI:10.1016/j.sleep.2004.10.006 |
| [11] | Chen Z, Lee L, Chen J, et al. Cohort profile:the Kadoorie Study of Chronic Disease in China (KSCDC)[J]. Int J Epidemiol, 2005, 34(6): 1243–1249. DOI:10.1093/ije/dyi174 |
| [12] |
李立明, 吕筠, 郭彧, 等.
中国慢性病前瞻性研究:研究方法和调查对象的基线特征[J]. 中华流行病学杂志, 2012, 33(3): 249–255.
Li LM, Lyu J, Guo Y, et al. The China Kadoorie Biobank:related methodology and baseline characteristics of the participants[J]. Chin J Epidemiol, 2012, 33(3): 249–255. DOI:10.3760/cma.j.issn.0254-6450.2012.03.001 |
| [13] | Grandner MA, Kripke DF. Self-reported sleep complaints with long and short sleep:a nationally representative sample[J]. Psychosom Med, 2004, 66(2): 239–241. DOI:10.1097/01.PSY.0000107881.53228.4D |
| [14] |
殷鹏, 张梅, 李镒冲, 等.
中国15~69岁居民睡眠质量影响因素研究[J]. 中国慢性病预防与控制, 2011, 19(3): 224–225.
Yin P, Zhang M, Li YC, et al. A study on risk factors for poor sleep quality among Chinese residents aged 15-69 years[J]. Chin J Prev Contr Chron Non-Commun Dis, 2011, 19(3): 224–225. |
| [15] | Sateia MJ. International classification of sleep disorders-third edition[J]. Chest, 2014, 146(5): 1387–1394. DOI:10.1378/chest.14-0970 |
| [16] |
殷鹏, 张梅, 李镒冲, 等.
中国15~69岁居民睡眠状况分析[J]. 中国慢性病预防与控制, 2011, 19(2): 152–153.
Yin P, Zhang M, Li YC, et al. Analysis on characteristics of sleeping in Chinese population aged 15-69 years[J]. Chin J Prev Contr Chron Non-Commun Dis, 2011, 19(2): 152–153. |
| [17] |
刘芸, 董永海, 李晓云, 等.
中国60岁以上老年人睡眠障碍患病率的Meta分析[J]. 现代预防医学, 2014, 41(8): 1442–1445.
Liu Y, Dong YH, Li XY, et al. Meta-analysis of the prevalence of sleep disorder among Chinese elderly aged 60 years and over[J]. Mod Prev Med, 2014, 41(8): 1442–1445. |
| [18] | Vgontzas AN, Fernandez-Mendoza J, Liao DP, et al. Insomnia with objective short sleep duration:The most biologically severe phenotype of the disorder[J]. Sleep Med Rev, 2013, 17(4): 241–254. DOI:10.1016/j.smrv.2012.09.005 |
| [19] | Yamada T, Shojima N, Yamauchi T, et al. J-curve relation between daytime nap duration and type 2 diabetes or metabolic syndrome: a dose-response Meta-analysis[J]. Sci Rep, 2016, 6: 38075. DOI:10.1038/srep38075 |
| [20] | Devine JK, Wolf JM. Integrating nap and night-time sleep into sleep patterns reveals differential links to health-relevant outcomes[J]. J Sleep Res, 2016, 25(2): 225–233. DOI:10.1111/jsr.12369 |
 2017, Vol. 38
2017, Vol. 38