文章信息
- 王奇, 孙定勇, 樊盼英, 马彦民, 马楠, 司珩, 李宁, 王哲.
- Wang Qi, Sun Dingyong, Fan Panying, Ma Yanmin, Ma Nan, Si Heng, Li Ning, Wang Zhe.
- 河南省2002-2013年HIV母婴阻断效果分析
- Effectiveness of prevention of mother to child HIV transmission in Henan province, 2002-2013
- 中华流行病学杂志, 2017, 38(3): 359-363
- Chinese journal of Epidemiology, 2017, 38(3): 359-363
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2017.03.017
-
文章历史
收稿日期: 2016-09-01
2. 450016 郑州, 河南省医学科学院
2. Henan Provincial Academy of Medical Science, Zhengzhou 450016, China
HIV母婴传播是指感染HIV的孕产妇在妊娠、分娩及产后哺乳过程中将HIV传染给婴幼儿的过程,不采取干预措施的情况下HIV的母婴传播率为15%~45%,有效的综合干预措施可使纯母乳喂养的婴儿母婴传播率控制在5%以下,人工喂养的婴儿母婴传播率控制在2%以下[1]。截止目前,一些国家经认证后已经达到消除HIV母婴传播的水平[2]。为掌握河南省HIV母婴传播水平,评价预防艾滋病母婴传播(PMTCT)综合干预措施的效果,找出HIV母婴阻断工作中存在的问题与差距,进而达到消除HIV母婴传播的目标,我们对河南省2002年1月至2013年12月监测发现的HIV感染孕产妇及其所分娩的婴儿进行了干预及随访研究。
对象与方法1.研究对象:2002年1月1日至2013年12月31日,河南省各区(县)在开展预防艾滋病母婴传播工作中发现的HIV感染孕产妇及其分娩婴儿,共发现1 530例阳性产妇分娩的婴儿,婴儿年龄范围为0~1.5岁。
2. PMTCT综合干预:对接受围产期保健的孕妇提供HIV咨询检测,对发现HIV感染的孕产妇提供免疫学检测及抗逆转录病毒治疗,对分娩的产妇提供安全助产服务,对婴儿提供抗逆转录病毒药物阻断、喂养指导及生长发育监测,对满18月龄的婴儿进行HIV抗体检测以明确感染状况。
3.相关定义:孕产妇HIV检测阳性率=(孕妇HIV阳性数+产妇HIV阳性数)/孕产妇检测数×100%;校正的HIV母婴传播率[3]=(婴儿阳性数+婴儿死亡数×0.4)/分娩婴儿数×100%。
4.信息收集:通过“预防艾滋病母婴传播工作月报表”、“HIV感染孕产妇基本情况登记卡”、“HIV感染孕产妇妊娠及所生婴儿登记卡”、“HIV感染孕产妇所生儿童随访登记卡”收集孕产妇HIV抗体检测情况、基本人口学特征、感染途径、药物干预、婴儿随访检测等信息。相关登记卡由接受统一培训的省、市、县三级工作人员逐级审核后,通过中国CDC预防艾滋病、梅毒和乙肝母婴传播管理信息系统进行上报。
5.统计学分析:采用Excel 2010软件对数据进行逻辑校验。应用SPSS 17.0统计软件进行统计描述和分析;计数资料采用率进行描述,计数资料组间率的比较采用χ2检验或Fisher确切概率法,利用非条件logistic回归模型探索发生母婴传播的相关因素。以P<0.05为差异统计学意义。
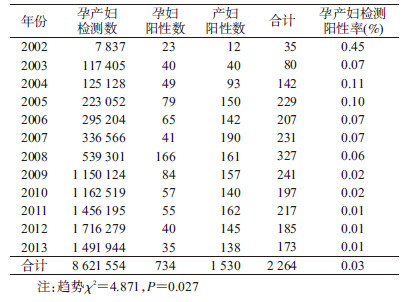
结果1.孕产妇检测情况:孕产妇HIV抗体检测数呈现逐年递增趋势,以2009年为拐点检测数成倍增加,同时自2009年开始检测发现的阳性病例数开始呈现逐年递减趋势。孕产妇HIV抗体检测阳性率呈现逐年递减趋势,尤其自2009年开始呈现快速降低趋势,到2013年检测阳性率稳定在0.01。见表 1。
2. HIV母婴传播率情况:HIV感染产妇分娩的婴儿均在12月龄或18月龄进行随访及HIV抗体检测,18月龄检测不确定的婴儿在21月龄进一步进行HIV抗体检测,以确认HIV感染状况。1 530例婴儿经随访后,1 384例存活并确认了感染状况,92例婴儿死亡,失访54例。存活婴儿HIV母婴传播率为4.34%(60/1 384)。对死亡婴儿进行校正后累计母婴传播率为6.33%,累计死亡率6.23%(92/1 476),见表 2。
3.药物阻断及婴儿喂养方式与母婴传播:存活满18月龄并检测的婴儿中,按孕产妇抗病毒药物阻断及婴儿喂养方式进行分类比较。孕产妇抗病毒药物阻断率为76.37%(1 057/1 384),喂养方式中人工喂养率为99.06%(1 371/1 384)。见表 3。
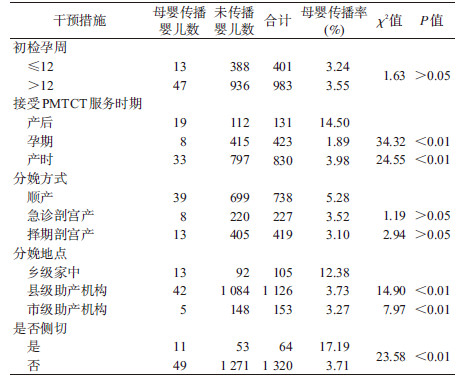
4.孕产妇孕产期服务情况与母婴传播:1 384例产妇中54.41%(753/1 384)为有偿采供血传播,45.59%(631/1 384)产妇的感染途径为性传播。孕早期进行HIV抗体检测占28.97%(401/1 384),产时才接受PMTCT的占59.97%(830/1 384),急诊剖宫产占16.40%(227/1 384),较多产妇选择在县级医疗助产机构分娩,占81.36%(1 126/1 384)。不同分娩服务的母婴传播率比较。见表 4。
5. HIV母婴传播的影响因素:以产妇的人口学特征、药物阻断、喂养方式及孕产期服务等为自变量,婴儿是否发生艾滋病母婴传播为因变量,进行多因素logistic回归分析(逐步进入法,纳入标准=0.1,退出标准=0.15)。结果提示:HIV母婴传播的影响因素中人工喂养、孕期接受PMTCT服务、孕产妇及分娩婴儿服用抗病毒药物是PMTCT保护因素,分娩过程中侧切操作是其危险因素。见表 5。
河南省自2001年开始在两个疫情较重的试点区(县)(上蔡县与浉河区)开展了包括孕产妇HIV检测咨询、药物阻断等干预措施的母婴阻断工作,到2007年逐步扩展到31个重点县,2009年全省全面开展该项工作,要求所有的CDC、医疗助产及妇幼保健机构进行孕产妇的HIV检测咨询及干预工作。2009年以前非重点县区的孕产妇HIV检测覆盖率受政策等因素影响会低于已开展PMTCT的区(县),而检测覆盖率低于100%,都会有HIV阳性孕产妇的漏检及漏报,未采取干预措施会导致漏检的HIV阳性产妇有更高的母婴传播率,因此提高孕产妇的检测覆盖率及时发现HIV感染孕产妇是PMTCT工作的关键之一。同时本研究也表明随着河南省2009年全面开展孕产妇HIV检测咨询工作,发现的阳性孕产妇数及检测阳性率呈现降低趋势。
在对分娩的1 530名婴儿随访中,发现死亡婴儿92例。按照国内研究报告,HIV产妇分娩婴儿的死亡原因中,疑似艾滋病占比40%,校正死亡影响后河南省HIV母婴传播率为6.33%,这与国内有关研究中采取干预措施后的母婴传播水平接近(4.5%~6.8%)[4-5],但高于云南省2010-2012年分娩婴儿的母婴传播率1.9%[6]。且与泰国、古巴等已经消除HIV母婴传播的国家及其他欧美发达国家母婴传播率在2%以下的结果仍有一定差距。
本研究显示孕产妇及早接受HIV母婴阻断服务是PMTCT的保护因素,这是因为孕早期的咨询检测服务,可尽早明确HIV感染状况,从而可选择合适的抗病毒治疗方案及分娩方式,影响艾滋病治疗效果的因素很多,晚期治疗的感染者因其机体免疫系统已经严重受损,此时治疗不能使免疫功能有效重建[7]。本研究中分娩产妇平均药物阻断率仅有76.37%,低于亚洲的一些欠发达地区的HIV感染产妇的药物阻断率[8],WHO从2010年开始推荐HIV感染的孕产妇除了服药以阻断母婴传播外应终生进行抗逆转录病毒治疗[9]。河南省的HIV母婴阻断药物方案从最初的单一药物开始,经过预防性与治疗性药物阻断方案阶段,到目前对所有发现的HIV感染孕产妇采取“发现即治疗”的三联药物的方案。诸多研究表明,HIV感染产妇及分娩的婴儿及时进行药物阻断,可以有效降低HIV的母婴传播率,本研究数据显示联合抗病毒药物阻断方案预防HIV母婴传播效果最佳,未使用抗病毒药物阻断孕产妇的HIV母婴传播率最高为10.69%;单一药物和联合药物阻断方案的孕产妇其母婴传播率远低于未应用抗病毒药物的HIV感染孕产妇,分别为2.49%和2.26%。国内王前等[10]2005-2009年在新疆维吾尔自治区、广西壮族自治区、贵州省进行的前瞻性观察队列研究显示预防性三联药物阻断方案的母婴传播率最低为2.75%,单一药物方案的母婴传播率为6.92%,与本次研究结果接近。
因母体绒毛血管破裂、产道挤压等因素母体血可混入胎儿体内,而导致婴儿感染。顺产分娩过程中的手术操作如会阴侧切、产钳助产和胎头吸引助产等,可能造成母体出血增加及胎儿皮肤的损伤,增加HIV母婴传播概率,这与本研究的发现一致,即顺产中的侧切操作是PMTCT母婴传播的危险因素。本研究中不同的分娩方式母婴传播率的差异没有统计学意义。这与国内外有关研究一致,即如果在孕早期接受高效的抗逆转录病毒治疗,剖宫产预防HIV母婴传播的作用已不明显[11],不再把HIV作为剖宫产的指证。
2010年WHO在HIV感染产妇分娩婴儿的喂养策略中推荐AFASS评估,即如果当地风俗可以接受(Acceptable)、适应可行(Feasible)、经济上可负担(Affordable)、并可以持续喂养(sustainable)、水质安全(Safe)的情况下,HIV暴露的婴儿应采取纯人工喂养[12],这是因为HIV可以存在阳性产妇的乳汁中,腹泻是婴儿常见的消化道疾病,如采取母乳喂养或混合喂养,HIV有可能通过新生儿口腔及消化道进入血液而导致婴儿感染。
本研究虽然对死亡的婴儿进行了校正,但是仍有部分婴儿因在18月龄前失访导致感染状况未知,可能会对母婴传播率有一定影响;不同年度的孕产妇HIV检测覆盖范围及艾滋病治疗标准的变化,会对HIV的母婴传播率有影响,可以结合艾滋病疫情报告中的母婴传播病例报告情况进行进一步研究。本研究中同时发现婴儿死亡率高达6.23%,远高于2010年全国平均婴儿死亡率[13],提示HIV暴露婴儿死亡风险较高,应进一步对此开展相关研究。积极开展婴儿早期诊断(HIV DNA检测)工作,可以在婴儿6周到3个月龄时明确感染状况,从而可最大程度避免失访导致的感染状况不明。
利益冲突: 无
| [1] | Ruton H, Mugwaneza P, Shema N, et al. HIV-free survival among nine-to 24-month-old children born to HIV-positive mothers in the Rwandan national PMTCT programme:a community-based household survey[J]. Int AIDS Soc, 2012, 15(1): 4. DOI:10.1186/1758-2652-15-4 |
| [2] | Sidibé M, Singh PK. Thailand eliminates mother-to-child transmission of HIV and syphilis[J]. Lancet, 2016, 387(10037): 2488–2489. DOI:10.1016/S0140-6736(16)30787-5 |
| [3] |
方利文, 邢再玲, 王临虹, 等.
HIV感染孕产妇所生儿童的死亡状况分析[J]. 中国妇幼健康研究, 2009, 20(4): 397–400.
Fang LW, Xing ZL, Wang LH, et al. An analysis of mortality situation of children born by HIV-infected mothers[J]. Chine J Woman Child Health Res, 2009, 20(4): 397–400. DOI:10.3969/j.issn.1673-5293.2009.04.010 |
| [4] |
王临虹, 方利文, 王前, 等.
我国艾滋病母婴传播水平传播时期及干预效果研究[J]. 中国性病艾滋病, 2008, 14(5): 435–438.
Wang LH, Fang LW, Wang Q, et al. The rate and stages of HIV mother to child transmission in some areas of China with relatively high HIV/AIDS prevalence and evaluation of the effectiveness of relevant interventions[J]. Chin J AIDS STD, 2008, 14(5): 435–438. DOI:10.3969/j.issn.1672-5662.2008.05.001 |
| [5] |
王临虹, 方利文, 王前, 等.
我国部分地区2005-2007年艾滋病母婴传播水平变化趋势[J]. 中华预防医学杂志, 2009, 43(11): 984–987.
Wang LH, Fang LW, Wang Q, et al. The change tend of mother-to-child transmission rate of HIV-1 during 2005-2007 in some areas of China[J]. Chin J Prev Med, 2009, 43(11): 984–987. DOI:10.3760/cma.j.issn.0253-9624.2009.11.011 |
| [6] | WHO. Regional Office for the Western Pacific. Towards eliminating perinatal transmission of HIV, syphilis and hepatitis B in Yunnan:a case study, 2005-2012[EB/OL].(2015-07-25)[2016-08-25]. http://apps.who.int/iris/handle/10665/208191. |
| [7] |
孙定勇, 王奇, 杨文杰, 等.
河南省2003-2009年艾滋病抗病毒治疗患者生存状况分析[J]. 中华流行病学杂志, 2012, 33(2): 181–184.
Sun DY, Wang Q, Yang WJ, et al. Survival analysis on AIDS antiretroviral therapy in Henan province during 2003-2009[J]. Chin J Epidemiol, 2012, 33(2): 181–184. DOI:10.3760/cma.j.issn.0254-6450.2012.02.012 |
| [8] | Sovannarith S, Sokleng S, Romaing T, et al. Uptake of interventions for preventing mother-to-child HIV transmission in 11 operational districts in Cambodia[J]. Western Pac Surveill Response, 2012, 3(3): 22–28. DOI:10.5365/WPSAR.2012.3.2.009 |
| [9] | Van Lettow M, Bedell R, Mayuni I, et al. Towards elimination of mother-to-child transmission of HIV:performance of different models of care for initiating lifelong antiretroviral therapy for pregnant women in Malawi (Option B+)[J]. J Int AIDS Soc, 2014, 17(1): 18994. DOI:10.7448/IAS.17.1.18994 |
| [10] |
王前, 王临虹, 方利文, 等.
HIV感染孕产妇应用不同抗病毒药物方案对母婴传播的影响[J]. 中国妇幼健康研究, 2013, 24(3): 279–282.
Wang Q, Wang LH, Fang LW, et al. Influence of different anti-retroviral drugs used by HIV infected pregnant women on mother-to-child transmission[J]. Chin J Woman Child Health Res, 2013, 24(3): 279–282. DOI:10.3969/j.issn.1673-5293.2013.03.001 |
| [11] | European Collaborative Study. Mode of delivery in HIV-infected pregnant women and prevention of mother-to-child transmission:changing practices in western Europe[J]. HIV Med, 2010, 11(6): 368–378. DOI:10.1111/j.1468-1293.2009.00800.x |
| [12] | World Health Organization (WHO). PMTCT strategic vision 2010-2015 Preventing mother-to-child transmission of HIV to reach the UNGASS and Millennium Development Goals[EB/OL]. (2010-01-01)[2016-08-25]. http://www.who.int/maternal_child_adolescent/documents/9789241599030/en. |
| [13] |
中华人民共和国卫生部.2011年中国卫生统计年鉴[M]. 北京: 中国协和医科大学出版社, 2011.
National Health and Family Planning Commission of the People's Republic of China.China health statistics yearbook in 2011[M].Beijing: Peking Union Medical College Press, 2011. |
 2017, Vol. 38
2017, Vol. 38