文章信息
- 曾静, 刘淼, 吴蕾, 王建华, 杨姗姗, 王义艳, 姚尧, 何耀 .
- Zeng Jing, Liu Miao, Wu Lei, Wang Jianhua, Yang Shanshan, Wang Yiyan, Yao Yao, He Yao .
- 中国社区老年人睡眠质量影响因素的系统评价
- A systematic review and Meta-analysis on influencing factors related to the quality of sleep among community population aged 60 and older, in China
- 中华流行病学杂志, 2016, 37(12): 1670-1677
- Chinese journal of Epidemiology, 2016, 37(12): 1670-1677
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2016.12.022
-
文章历史
收稿日期: 2016-07-25
2010年我国第六次人口普查显示,≥60岁老年人群约有1.78亿,占总人口的13.26%[1]。随着年龄增长,老年人睡眠的质和量逐渐下降,老年人的睡眠问题愈发常见。已有的Meta分析显示我国近半数≥60岁老年人的睡眠质量较差[2]。不理想的睡眠会严重影响情绪,增加心血管病、糖尿病、肥胖和癌症等的发病和死亡风险[3]。目前关于老年人群睡眠质量影响因素的研究较多,但存在研究人群局限、样本含量相差大、影响因素分散和结果不相一致等问题。为此本研究采用系统评价方法综合已发表的我国≥60岁老年人睡眠质量影响因素的结果,了解现阶段影响我国老年人睡眠质量的主要因素。
资料与方法1.文献检索:系统检索中国生物医学文献数据库(CBM)、万方数据知识服务平台和中国知网(CNKI)等中文数据库,PubMed、荷兰医学文摘(EMbase)和Medline等英文数据库中收录的有关中国人群睡眠质量影响因素的研究文献。中文检索主题词为“睡眠障碍”、“入睡和睡眠障碍”和“危险因素”,关键词为“睡眠障碍”、“失眠”、“睡眠”、“影响因素”、“危险因素”等;英文检索主题词为“Sleep Disorder”、“Sleep initiation and Maintenance”、“Sleep Apnea Syndromes”、“Risk Factors”、“Cross-Sectional Studies”、“Case-Control studies”、“Cohort studies”等,关键词为sleep quality,并限定在中老年人群(≥45岁)和中英文献,并辅以手工检索。检索时间为各数据库建库至2015年11月。
2.睡眠质量的定义:采用国际公认的匹兹堡睡眠质量指数量表(PSQI)评价最近1个月的睡眠质量,量表由参与计分的18个条目组合成7个成分(睡眠质量、入睡时间、睡眠时间、睡眠效率、睡眠障碍、催眠药物和日间功能)构成。每个成分按0~3计分,累计各成分得分为PSQI总分(0~21分),分数越高睡眠质量越差。西方人群的研究以5为临界值,东方人群参考相关文献和已有研究并咨询专家意见后,以7为临界值,CPSQI > 7分为睡眠质量较差,CPSQI≤7分为睡眠质量良好[4-6]。
3.文献纳入和排除标准:纳入标准:①研究对象为年龄≥45岁;②研究现场限定为社区;③采用PSQI量表评估睡眠质量方法;④研究类型为观察性研究(队列、病例对照和横断面研究)并提供有关影响因素的结果或相关推算指标(单因素或多因素)。排除标准:①低睡眠质量由睡眠呼吸障碍(SDB)或药物引起;②研究现场为医院、机构等;③样本量 < 300;④文献质量过低;⑤综述、系统评价及个案报道等;⑥重复发表或延展性报道的文献;⑦无法计算相关指标。
4.文献质量评价与数据提取:病例对照研究和队列研究采用NOS量表[7]进行文献质量评价。横断面研究的评价采用包含11个条目的AHRQ横断面研究评价标准[8],根据每个条目内容判定为“是”、“否”或“不清楚”,并用Cochrane评价工具进行整理和展示,依次替代为“low risk”、“high risk”和“unclear risk”。自拟数据提取表,提取纳入研究的一般情况,文献质量评价条目、研究对象、方法学和影响因素(单因素和多因素)情况等。提取多分类的影响因素(如年龄、教育程度等)时,根据已提的常见分组方式进行提取或以最小组分为参照组。对于按连续变量进行分析睡眠质量或影响因素的研究,仅提取结果进行定性分析。文献评价和信息提取时,由2名评价者独立完成,如不一致则由第3名评价者进一步确定。整个过程使用Note Express和Excel 2010软件。
5.统计学分析:睡眠质量影响因素区分单因素和多因素两部分进行定性和定量Meta分析。定性分析时,将每篇研究提取的影响因素划分为社会人口学特征、健康状况、生活方式、社会支持和心理因素五类,并按照保护因素、危险因素和无影响三种情况归纳总结。定量Meta分析时,研究间异质性用χ2检验,并用I2评估异质性大小。若研究间无异质性(P≥0.1,I2≤50%),采用固定效应模型M-H法进行合并;若研究间存在统计学异质性(P < 0.1,I2 > 50%),则应用随机效应模型D-L法进行合并[9-10]。合并的效应值为OR值和95%CI。发表偏倚采用Egger’s线性回归法来估计,存在则使用剪补法进行检验。同时,通过随机效应模型和固定效应模型结果比较进行敏感性分析。
结果1.文献检索与纳入:初检并排除重复文献后余2 093篇阅读标题和摘要,初筛后余123篇阅读全文。根据纳入排除标准纳入27篇文献,其中18篇文献的研究对象主要为老年人群(中国:非洲地区国家[11]:法国[12]=16:1:1);9篇包含中老年人群(中国:韩国[13]:德国[14]:美国[15]=6:1:1:1),但不能对中年和老年进行拆分,且6篇中国人群的研究主要提供年龄因素。鉴于研究异质性,最终纳入16篇中国社区老年人睡眠质量影响因素的横断面研究进行系统评价。筛选流程见图 1。
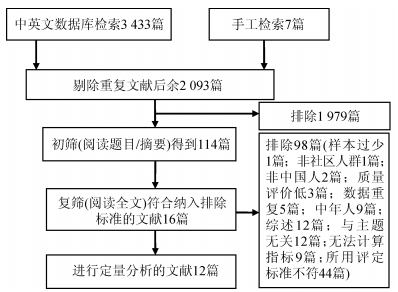
|
| 图 1 文献筛选流程 |
2.质量评价:图 2显示了AHRQ评价的文献质量情况,评定含9个“是”的文献有2篇;评定含8个“是”的有8篇,其余6篇含7个“是”。评定为“不清楚”的条目主要为分析中剔除样本的解释,缺省值的处理方式和随访情况,评定为“否”的条目主要为应答率的报告。
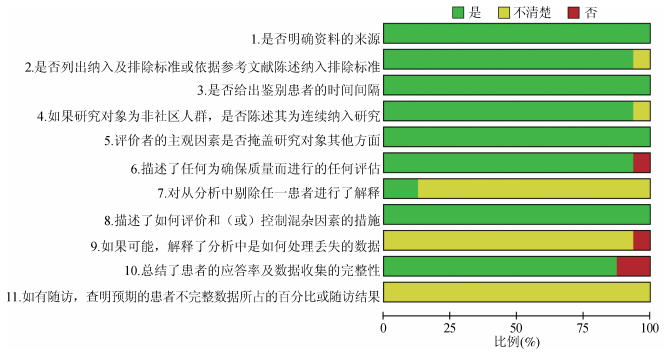
|
| 图 2 文献质量评价 |
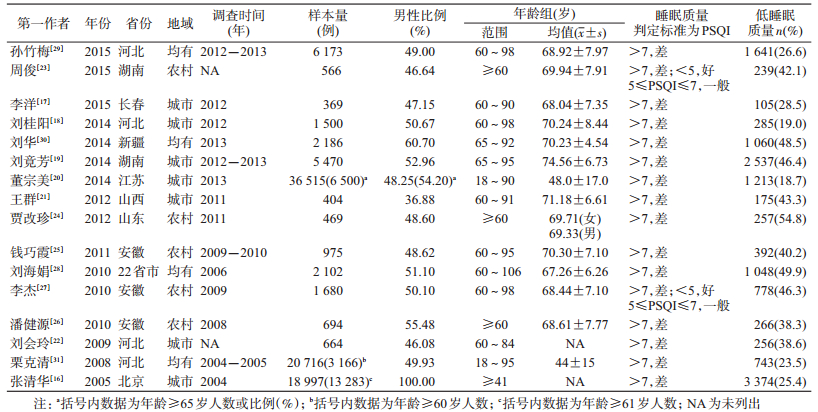
3.定性分析:纳入16篇文献的研究发表时间为2005-2015年,调查时间为2004-2013年。除1篇仅针对男性外[16],多数文献的男女比例较为均衡,研究对象年龄大多覆盖整个老龄范围;调查地点仅在城市的有7篇[16-22],仅在农村的有5篇[23-27];样本量差异较为明显,最少369例[17],最多有13 282例[16]。低睡眠质量的评定标准均为PSQI > 7,检出率范围为18.7%[20]~49.9%[28],有2篇研究[23, 27]额外划分出一般睡眠质量(5≤PSQI≤7)。见表 1。
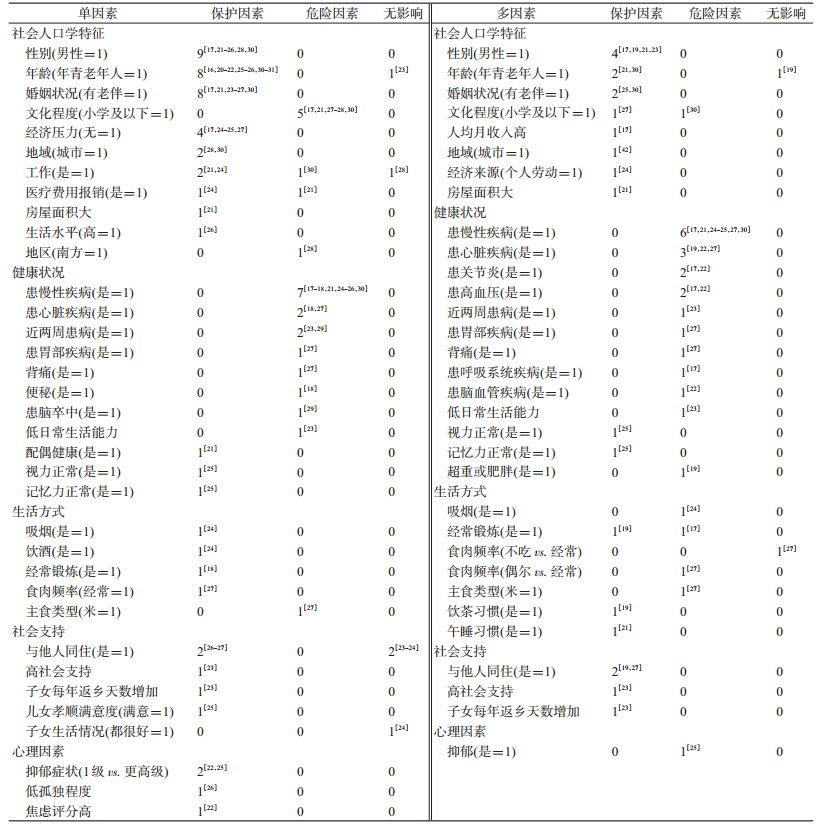
单因素分析得到35个影响因素,社会人口学特征、健康状况、生活方式、社会支持和心理因素构成情况依次为11、11、5、5和3个,其中仅1项研究涉及22个因素,2项研究涉及5个因素,≥3项研究涉及8个因素,且大多来自社会人口学特征类(如性别、年龄和婚姻状况等)(表 2)。在13个有≥2项研究涉及的因素中,已婚、无经济压力、城市和抑郁症状较轻(相比症状严重)为保护因素,各研究间的文化程度为小学及以下、患慢性疾病、患心脏疾病为危险因素,男性、年青老年人、目前仍在工作、有医疗保险、吸烟、饮酒、有锻炼习惯和与他人(配偶或子女等)同住的影响情况不相一致。
多因素分析得到32个影响因素,社会人口学特征、健康状况、生活方式、社会支持和心理因素构成情况依次为8、13、7、3和1个,其中仅1项研究涉及22个因素,2项研究涉及6个因素,≥3项研究涉及4个因素(表 2)。在10个有≥2项研究涉及的因素中,男性、已婚和与他人(配偶或子女等)同住为保护因素,患慢性疾病、患心脏疾病、患关节炎和患高血压为危险因素,各研究间的年龄增加、文化程度为小学及以下、肥胖或超重和有锻炼习惯的影响情况不相一致。单因素和多因素分析结果相符的保护因素有已婚,危险因素有患慢性疾病和患心脏疾病;各研究间情况均不相一致的因素有低龄老年人和有锻炼习惯;不存在结果相悖的因素。
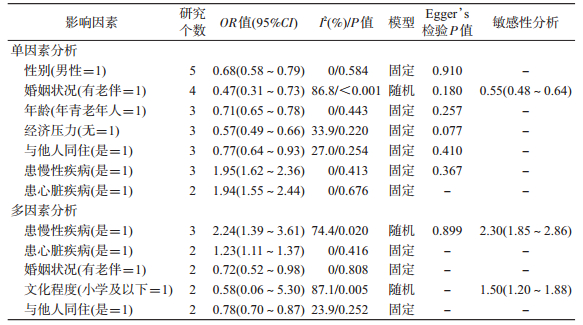
4.定量Meta分析:共12个因素纳入定量分析,其中异质性较大者为单因素分析中的“婚姻状况”(I2=86.8%)与多因素分析中的“患慢性疾病”(I2=74.4%)与“文化程度”(I2=87.1%),均采用随机模型进行合并;其余异质性尚可(I2 < 50%)(表 3)。经定量Meta合并,单因素和多因素分析均得到的保护因素为已婚和与他人(配偶或子女等)同住,调整后合并OR值(95%CI)依次为0.72(0.52~0.98)和0.78(0.70~0.87),危险因素为患慢性疾病,调整后合并OR值(95%CI)为2.24(1.39~3.61)(表 3)。单因素分析合并后还得到的保护因素有男性、低龄老年人和无经济压力,合并的OR值(95%CI)分别为0.68(0.58~0.79)、0.71(0.65~0.78)和0.57(0.49~0.66);危险因素有患心脏疾病,合并的OR值(95%CI)为1.94(1.55~2.44)(图 3)。此外,文化程度对老年人睡眠质量的影响情况尚不明确,调整后合并的OR值(95%CI)为0.58(0.06~5.30)(图 4)。敏感性分析显示,除文化程度外,其余因素的结果均较为稳健。同时,对2个以上研究所涉及的因素进行Egger’s检验,未发现发表偏倚(P > 0.05)。
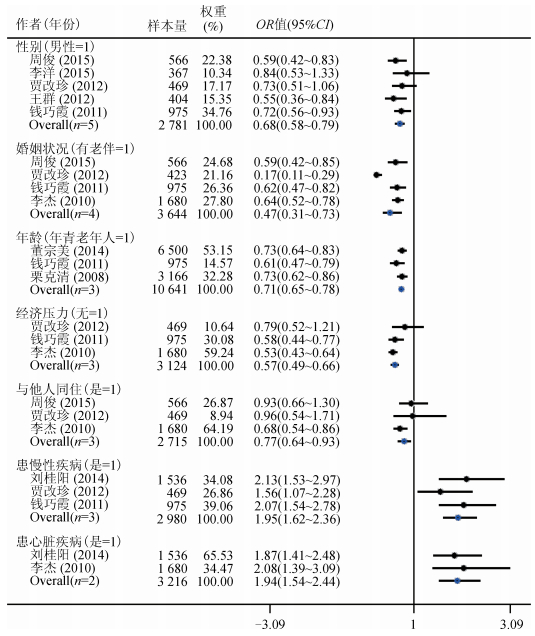
|
| 图 3 中国老年人群低睡眠质量影响因素的单因素Meta分析 |
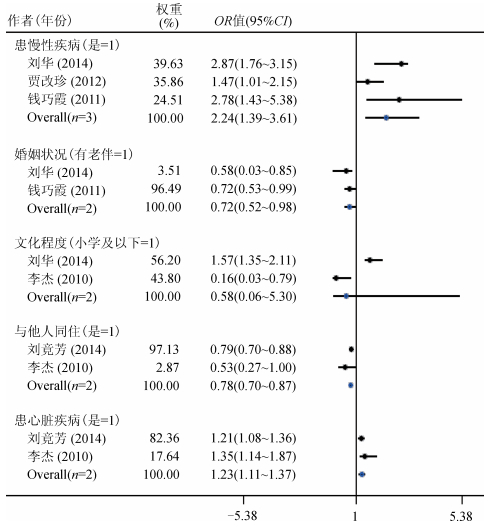
|
| 图 4 中国老年人群低睡眠质量影响因素的多因素Meta分析 |
国外≥60岁老年人睡眠障碍患病率约为36%~69%[32],我国相关Meta分析显示为47.2%(95%CI:35.8%~58.5%)[2]。影响老年人睡眠的原因错综复杂[33],本研究运用系统评价方法分析影响我国≥60岁老年人睡眠质量的因素。定性和定量分析均显示,已婚和与他人(配偶或子女等)同住是睡眠质量的保护因素,患慢性疾病是睡眠质量的危险因素。
独居老年人容易发生睡眠障碍。张清华等[16]调查表明,离异或丧偶的老年男性有43.1%主诉睡眠不佳。而有人员同住的老年人其日常生活得以照料,益于减轻不安和孤独感,利于提高睡眠质量[34]。相关研究显示,丧偶老年人的孤独感相较配偶健在者高,独居老年人相较与子女或配偶同住者高[26]。此外,与配偶同住老年人的睡眠质量还可能与婚姻质量呈正相关[13]。
老年人睡眠质量与身体状况密切相关,与Smagula等[35]前瞻性研究的综述结果一致。老年人以共病现象多见[36],由于身体不适而影响睡眠质量。本研究定性分析结果显示,患心脏疾病、关节炎、高血压、胃部疾病、背痛、呼吸系统疾病、脑血管疾病的老年人睡眠质量较差。另外,老年人多重用药情况严重[37-38],部分药物的副作用亦可致睡眠质量下降。
国外研究显示,男性的主观睡眠质量优于女性[35]。本研究多因素定性分析和单因素定量分析结果与之一致,但受数据局限,在多因素定量分析中并未计算其性别间的差异。而部分针对亚洲人群的研究亦未得到睡眠质量的性别差异[1, 13, 39]。年龄与性别的情况类似,定性和单因素定量分析显示年龄增长是睡眠质量的危险因素,但亦未能在多因素定量分析中获得具体数据。已有国外研究显示,年龄并非影响睡眠质量的主要因素,即随年龄增长同时睡眠质量下降的现象可能与年龄之外的因素关系更为密切[32, 40-41]。年龄和性别作为最常见的社会人口学特征,与我国老年人睡眠质量的关系及机制有待进一步探明。
生活方式、社会支持和心理因素等作为临床上常用的非药物治疗手段,对睡眠障碍的防治意义重大。如体育锻炼能有效减少睡眠障碍,并在一定程度上能治疗慢性失眠[42]。有研究认为,抑郁症是最重要地预测老年人睡眠问题发生和持续存在的因素[43]。然而本研究定性分析结果显示,目前国内尚缺少有关生活方式、社会支持和心理因素等对睡眠质量影响的研究。
本研究有局限性。首先,存在发表偏倚。文献检索中发现国内外关于社区老年人睡眠质量影响因素的前瞻性研究和病例对照研究偏少,更未发现符合标准的中国老年人的相关研究,而本文纳入的均为横断面研究,病因推断受限;其次,目前PSQI量表的评定标准较多,西方人群的临界值为5,我国人群临界值多定为7,但亦有以5为临界值的报道,本文鉴于研究的异质性,未将其纳入分析;此外,可进行定量Meta分析的研究有限,本文仅对有 > 2个研究数据的影响因素进行合并,但未能进行亚组分析。
利益冲突: 无
| [1] | Luo JF, Zhu GX, Zhao QH, et al. Prevalence and risk factors of poor sleep quality among Chinese elderly in an urban community:results from the Shanghai aging study[J]. PLoS One , 2013, 8(11) : e81261. DOI:10.1371/journal.pone.0081261 |
| [2] |
刘芸, 董永海, 李晓云, 等.
中国60岁以上老年人睡眠障碍患病率的Meta分析[J]. 现代预防医学 , 2014, 41(8) : 1442–1445, 1449.
Liu Y, Dong YH, Li XY, et al. Meta-analysis of the prevalence of sleep disorder among Chinese elderly aged 60 years and over[J]. Mod Prev Med , 2014, 41(8) : 1442–1445, 1449. |
| [3] | Jackson CL, Redline S, Emmons KM. Sleep as a potential fundamental contributor to disparities in cardiovascular health[J]. Annu Rev Public Health , 2015, 36(1) : 417–440. DOI:10.1146/annurev-publhealth-031914-122838 |
| [4] |
路桃影, 李艳, 夏萍, 等.
匹兹堡睡眠质量指数的信度及效度分析[J]. 重庆医学 , 2014, 43(3) : 260–263.
Lu TY, Li Y, Xia P, et al. Analysis on reliability and validity of the Pittsburgh sleep quality index[J]. J Chongqing Med , 2014, 43(3) : 260–263. DOI:10.3969/j.issn.1671-8348.2014.03.002 |
| [5] | Tsai PS, Wang SY, Wang MY, et al. Psychometric evaluation of the Chinese version of the Pittsburgh Sleep Quality Index (CPSQI) in primary insomnia and control subjects[J]. Qual Life Res , 2005, 14(8) : 1943–1952. DOI:10.1007/s11136-005-4346-x |
| [6] |
刘贤臣, 唐茂芹, 胡蕾, 等.
匹兹堡睡眠质量指数的信度和效度研究[J]. 中华精神科杂志 , 1996, 29(2) : 103–107.
Liu XC, Tang MQ, Hu L, et al. Reliability and validity of the Pittsburgh sleep quality index[J]. Chin J Psychiatry , 1996, 29(2) : 103–107. |
| [7] | Stang A. Critical evaluation of the Newcastle-Ottawa scale for the assessment of the quality of nonrandomized studies in meta-analyses[J]. Eur J Epidemiol , 2010, 25(9) : 603–605. DOI:10.1007/s10654-010-9491-z |
| [8] |
曾宪涛, 刘慧, 陈曦, 等.
Meta分析系列之四:观察性研究的质量评价工具[J]. 中国循证心血管医学杂志 , 2012, 4(4) : 297–299.
Zeng XT, Liu H, Chen X, et al. Meta-analysis series four:quality evaluation tool for observational studies[J]. Chin J Evid Based Cardiovasc Med , 2012, 4(4) : 297–299. DOI:10.3969/j.1674-4055.2012.04.004 |
| [9] | Field AP, Gillett R. How to do a meta-analysis[J]. Br J Math Stat Psychol , 2010, 63(3) : 665–694. DOI:10.1348/000711010X502733 |
| [10] | Higgins JPT, Thompson SG, Deeks JJ, et al. Measuring inconsistency in meta-analyses[J]. BMJ , 2003, 327(7414) : 557–560. DOI:10.1136/bmj.327.7414.557 |
| [11] | Abdel Rahman TT, El Gaafary MM. Nocturia among elderly men living in a rural area in Egypt, and its impact on sleep quality and health-related quality of life[J]. Geriatr Gerontol Int , 2014, 14(3) : 613–619. DOI:10.1111/ggi.12145 |
| [12] | Martin MS, Sforza E, Barthélémy JC, et al. Sleep perception in non-insomniac healthy elderly:a 3-year longitudinal study[J]. Rejuvenation Res , 2014, 17(1) : 11–18. DOI:10.1089/rej.2013.1457 |
| [13] | Yang HC, Suh S, Kim H, et al. Testing bidirectional relationships between marital quality and sleep disturbances:a 4-year follow-up study in a Korean cohort[J]. J Psychosom Res , 2013, 74(5) : 401–406. DOI:10.1016/j.jpsychores.2013.01.005 |
| [14] | Anders MP, Breckenkamp J, Blettner M, et al. Association between socioeconomic factors and sleep quality in an urban population-based sample in Germany[J]. Eur J Public Health , 2014, 24(6) : 968–973. DOI:10.1093/eurpub/ckt175 |
| [15] | Phelan CH, Love GD, Ryff CD, et al. Psychosocial predictors of changing sleep patterns in aging women:a multiple pathway approach[J]. Psychol Aging , 2010, 25(4) : 858–866. DOI:10.1037/a0019622 |
| [16] |
张清华, 蒋知新, 孙宇, 等.
北京市城区18997名中老年男性睡眠状况及其影响因素调查[J]. 中国临床康复 , 2005, 9(31) : 1–3.
Zhang QH, Jiang ZX, Sun Y, et al. A survey on sleeping status and its influencing factors in 18997 middle-aged and elderly men in Beijing[J]. Chin J Clin Rehabil , 2005, 9(31) : 1–3. DOI:10.3321/j.issn.1673-8225.2005.31.001 |
| [17] |
李洋, 钟玉杰, 吴悠, 等.
长春市老年人睡眠质量及其影响因素[J]. 中国老年学杂志 , 2015, 35(13) : 3725–3727.
Li Y, Zhong YJ, Wu Y, et al. Sleep quality and its influencing factors of the elderly in Changchun[J]. Chin J Gerontol , 2015, 35(13) : 3725–3727. DOI:10.3969/j.issn.1005-9202.2015.13.113 |
| [18] |
刘桂阳, 陈长香, 张燕, 等.
唐山市社区老年人睡眠状况的相关因素[J]. 中国老年学杂志 , 2014, 34(1) : 162–163.
Liu GY, Chen CX, Zhang Y, et al. Related factors of sleep status of the elderly in Tangshan city community[J]. Chin J Gerontol , 2014, 34(1) : 162–163. DOI:10.3969/j.issn.1005-9202.2014.01.073 |
| [19] |
刘竟芳, 陈哲, 何新平, 等.
长沙市社区老年人睡眠质量及影响因素[J]. 中国老年学杂志 , 2014, 34(13) : 3731–3733.
Liu JF, Chen Z, He XP, et al. Sleep quality and its influencing factors of the elderly in Changsha[J]. Chin J Gerontol , 2014, 34(13) : 3731–3733. DOI:10.3969/j.issn.1005-9202.2014.13.103 |
| [20] |
董宗美, 娄培安, 张盼, 等.
2013年徐州市18岁及以上居民睡眠质量调查及其影响因素分析[J]. 中国慢性病预防与控制 , 2014, 22(6) : 654–658.
Dong ZM, Lou PA, Zhang P, et al. Sleep quality and influencing factors in residents (≥18 years old) of Xuzhou city in 2013[J]. Chin J Prev Control Chron Dis , 2014, 22(6) : 654–658. |
| [21] |
王群, 李小妹.
西安市社区老年人睡眠质量及其影响因素研究[J]. 护理研究 , 2012, 26(7) : 591–594.
Wang Q, Li XM. Study on sleep quality of elderly in communities in Xi'an city and its influencing factors[J]. Chin Nurs Res , 2012, 26(7) : 591–594. DOI:10.3969/j.issn.1009-6493.2012.07.007 |
| [22] |
刘会玲, 张瑞丽, 徐冬梅.
社区老年人睡眠质量及影响因素的相关分析[J]. 全科护理 , 2009, 7(31) : 2823–2825.
Liu HL, Zhang RL, Xu DM. Correlation analysis of sleep quality and influencing factors of the elderly in the community[J]. Chin Cent Nurs , 2009, 7(31) : 2823–2825. DOI:10.3969/j.issn.1674-4748.2009.31.002 |
| [23] |
周俊, 谢丽琴, 陈晓岗.
湖南省农村留守老年人睡眠状况及其影响因素研究[J]. 中国护理管理 , 2015, 15(4) : 437–440.
Zhou J, Xie LQ, Chen XG. Study on the sleep quality and its influencing factors of rural left-behind elderly in Hunan province[J]. Chin Nurs Manag , 2015, 15(4) : 437–440. DOI:10.3969/j.issn.1672-1756.2015.04.015 |
| [24] |
贾改珍, 张晴晴, 林林, 等.
农村老年人睡眠障碍与生活质量的现况调查[J]. 中国老年学杂志 , 2012, 32(13) : 2824–2827.
Jia GZ, Zhang QQ, Lin L, et al. A cross-sectional survey of sleep disorders and quality of life in the rural elderly population[J]. Chin J Gerontol , 2012, 32(13) : 2824–2827. DOI:10.3969/j.issn.1005-9202.2012.13.072 |
| [25] |
钱巧霞, 方云, 毛伟, 等.
安徽省农村老年人睡眠障碍现状及其影响因素分析[J]. 中华老年医学杂志 , 2011, 30(8) : 690–692.
Qian QX, Fang Y, Mao W, et al. Prevalence and influencing factors of sleep disorders in the rural elderly in Anhui[J]. Chin J Geriatr , 2011, 30(8) : 690–692. DOI:10.3760/cma.j.issn.0254-9026.2011.08.023 |
| [26] |
潘健源, 张敏, 王敏, 等.
安徽省部分地区农村老年人孤独与睡眠状况及其影响因素[J]. 中华疾病控制杂志 , 2010, 14(4) : 335–337.
Pan JY, Zhang M, Wang M, et al. Study on sleeping quality and loneliness among elderly people in rural area of Anhui province[J]. Chin J Dis Control Prev , 2010, 14(4) : 335–337. |
| [27] |
李杰, 董青, 刘娟娟, 等.
安徽省农村老年人睡眠与生活质量现况调查[J]. 中华流行病学杂志 , 2010, 31(4) : 405–408.
Li J, Dong Q, Liu JJ, et al. Sleep and quality of life among rural elderly in Anhui province[J]. Chin J Epidemiol , 2010, 31(4) : 405–408. DOI:10.3760/cma.j.issn.0254-6450.2010.04.010 |
| [28] |
刘海娟, 陈长香, 郝习君.
老年人睡眠障碍及其影响因素[J]. 中国老年学杂志 , 2010, 30(15) : 2198–2200.
Liu HJ, Chen CX, Hao XJ. Sleep disorders and its influencing factors in the elderly[J]. Chin J Gerontol , 2010, 30(15) : 2198–2200. DOI:10.3969/j.issn.1005-9202.2010.15.051 |
| [29] |
孙竹梅, 陈长香, 陈乃玲.
河北省城乡脑卒中老年人睡眠状况分析[J]. 中华现代护理杂志 , 2015, 21(14) : 1648–1650.
Sun ZM, Chen CX, Chen NL. Analysis on sleep state of urban and rural elderly stroke patients in Hebei Province[J]. Chin J Mod Nurs , 2015, 21(14) : 1648–1650. DOI:10.3760/cma.j.issn.1674-2907.2015.14.009 |
| [30] |
刘华.
新疆克拉玛依市老年人睡眠障碍调查[J]. 中国公共卫生 , 2014, 30(5) : 586–589.
Liu H. Sleep disorder among elderly population in Kelamayi of Xinjiang Uygur Autonomous Region:a cross-sectional study[J]. Chin J Public Health , 2014, 30(5) : 586–589. DOI:10.11847/zgggws2014-30-05-14 |
| [31] |
栗克清, 孙秀丽, 崔利军, 等.
河北省18岁以上居民睡眠质量及相关因素[J]. 中国心理卫生杂志 , 2008, 22(4) : 302–305, 318.
Li KQ, Sun XL, Cui LJ, et al. A survey on sleep quality of the people aged over 18-years-old in Hebei province[J]. Chin Mental Health J , 2008, 22(4) : 302–305, 318. DOI:10.3321/j.issn.1000-6729.2008.04.017 |
| [32] | Foley D, Ancoli-Israel S, Britz P, et al. Sleep disturbances and chronic disease in older adults:results of the 2003 National Sleep Foundation Sleep in America Survey[J]. J Psychosom Res , 2004, 56(5) : 497–502. DOI:10.1016/j.jpsychores.2004.02.010 |
| [33] |
刘会玲, 张瑞丽.
老年人睡眠质量的研究进展[J]. 中国老年学杂志 , 2009, 29(5) : 637–639.
Liu HL, Zhang RL. Research progress of sleep quality in the elderly[J]. Chin J Gerontol , 2009, 29(5) : 637–639. DOI:10.3969/j.issn.1005-9202.2009.05.058 |
| [34] | McHugh JE, Lawlor BA. Perceived stress mediates the relationship between emotional loneliness and sleep quality over time in older adults[J]. Br J Health Psychol , 2013, 18(3) : 546–555. DOI:10.1111/j.2044-8287.2012.02101.x |
| [35] | Smagula SF, Stone KL, Fabio A, et al. Risk factors for sleep disturbances in older adults:evidence from prospective studies[J]. Sleep Med Rev , 2016, 25 : 21–30. DOI:10.1016/j.smrv.2015.01.003 |
| [36] | Diederichs C, Berger K, Bartels DB. The measurement of multiple chronic diseases-a systematic review on existing multimorbidity indices[J]. J Gerontol A Biol Sci Med Sci , 2011, 66A(3) : 301–311. DOI:10.1093/gerona/glq208 |
| [37] |
石秀锦, 蔡郁, 陈峥.
老年患者多重用药现状及研究进展[J]. 中国临床医生 , 2011, 39(8) : 29–31.
Shi XJ, Cai Y, Chen Z. Current situation and research progress of multiple drug use in elderly patients[J]. J Chin Phys , 2011, 39(8) : 29–31. DOI:10.3969/j.issn.1008-1089.2011.08.011 |
| [38] | Qato DM, Alexander GC, Conti RM, et al. Use of prescription and over-the-counter medications and dietary supplements among older adults in the United States[J]. JAMA , 2008, 300(24) : 2867–2878. DOI:10.1001/jama.2008.892 |
| [39] | Yang CY, Chiou AF. Predictors of sleep quality in community-dwelling older adults in Northern Taiwan[J]. J Nurs Res , 2012, 20(4) : 249–260. DOI:10.1097/jnr.0b013e3182736461 |
| [40] | Ancoli-Israel S. Sleep and its disorders in aging populations[J]. Sleep Med , 2009, 10 Suppl 1 : S7–11. DOI:10.1016/j.sleep.2009.07.004 |
| [41] | Vitiello MV, Moe KE, Prinz PN. Sleep complaints cosegregate with illness in older adults:clinical research informed by and informing epidemiological studies of sleep[J]. J Psychosom Res , 2002, 53(1) : 555–559. DOI:10.1016/S0022-3999(02)00435-X |
| [42] | Passos GS, Poyares DL, Santana MG, et al. Is exercise an alternative treatment for chronic insomnia?[J]. Clinics , 2012, 67(6) : 653–659. DOI:10.6061/clinics/2012(06)17 |
| [43] | Fok M, Stewart R, Besset A, et al. Incidence and persistence of sleep complaints in a community older population[J]. Int J Geriatr Psychiatry , 2010, 25(1) : 37–45. DOI:10.1002/gps.2295 |
 2016, Vol. 37
2016, Vol. 37