文章信息
- 吴楠楠, 殷玥琪, 袁瑞, 王蓓 .
- Wu Nannan, Yin Yueqi, Yuan Rui, Wang Bei .
- 我国HIV亚型与耐药性Meta分析
- HIV genetic subtypes and HIV drug resistance in China: a Meta-analysis
- 中华流行病学杂志, 2016, 37(11): 1546-1554
- Chinese journal of Epidemiology, 2016, 37(11): 1546-1554
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2016.11.022
-
文章历史
收稿日期: 2016-05-23
高效抗反转录病毒疗法(highly active antiretroviral therapy,HAART)被认为是现今治疗HIV/AIDS最行之有效的方法,能够大大降低艾滋病患者的死亡率以及并发症的发生,但是耐药性的产生却严重制约着其抗病毒治疗的效果。由于HIV基因变异度很大,使其生物学特性和免疫特性发生相应的改变,最终导致耐药性的产生,而不同的HIV亚型对药物的耐药性也是不同的[1]。我国是HIV-1亚型最多的国家之一,不同地区流行的HIV亚型不甚相同,不同的地域及特定地域的不同人群各具有其优势亚型,各亚型耐药率也互不相同[2]。目前在我国发现较多的HIV亚型主要为CRF01_AE、B/B’、C、CRF07_BC和CRF08_BC亚型,相关研究表明HIV亚型与耐药相关[3-4],目前,各地研究者发表的有关HIV基因亚型分布以及HIV耐药影响因素的文献日渐增多,但是关于HIV亚型与耐药之间关联的系统综述研究甚少,因此本文应用循证医学的方法来系统的探究两者之间的关系,以了解不同亚型耐药现状,为进一步完善我国HIV感染者抗病毒治疗策略以及艾滋病防治工作提供理论依据。
1、 资料与方法1.检索策略:计算机检索维普中文科技期刊全文数据库(VIP)、万方数据库(Wangfang Data)、中国期刊全文数据库(CNKI)、PubMed、Web of Science等数据库,再用文献追溯和人工查阅文献等方法作为辅助。检索词包括艾滋病病毒、耐药、病毒亚型、HIV、drug resistance、viral subtype等,检索年限为2005-2015年。
2.文献筛选:入选文献必须同时满足:①2005-2015年公开发表在国内外杂志的有关中国人群HIV亚型与耐药的研究;②文献的研究对象均为HIV阳性病例,各文献研究方法类似,对耐药性的诊断和亚型的测定方法基本相同;③样本量明确,数据完整,提供各亚型耐药、非耐药例数;④有开展研究的时间和地点。符合以下任意一条者被删除:①重复报道,报道信息太少等无法利用的文献;②综述,系统评价,会议摘要及据不完整的文章;③无法得到原始数据的资料;④内容未涉及所需研究内容或研究目的不同的文章。统一筛选标准。分别阅读文献的标题、摘要进行初筛。根据纳入与排除标准阅读全文确定入选文献。若同一文献包含不同亚组的耐药信息,需将其拆分为多个研究进行统计分析。文献筛选过程均有2名研究者分别独立地完成并交叉核对,如有分歧,可通过讨论或者参考第三者意见达成一致。
3.文献质量评价:本次研究纳入的文献类型均为横断面研究资料,目前缺乏公认的质量评价标准,故参考美国医疗保健研究与质量局(The Agency for Healthcare Research and Quality,AHRQ)标准,制定了4条标准对纳入文献进行质量评价:①研究对象明确,纳入、排除标准清晰;②耐药检测方案详细;③耐药判断依据明确;④成功测序>70%。每符合一项条目计1分,≥3分即认为文献质量较高。
4.数据提取:由2名研究人员提取资料录入专门设计的数据提取表并进行交叉核对,意见不同时与第三者讨论解决。资料提取内容包括:作者、发表时间、开展研究的地区、研究类型、不同亚型在耐药及非耐药人群中的分布等。
5.统计学分析:采用Stata 12.0软件进行耐药率的Meta分析,采用Freeman-Tukey双反正弦变换法对原始数据进行转换,获得每种亚型合并耐药率。根据Cochran’sQ以及I2检验法判断纳入文章之间是否存在异质性,若P>0.1,则不存在异质性,使用固定效应模型对耐药率进行合并;反之,各研究结果之间存在异质性,用随机效应模型对耐药率进行合并。按照亚型(治疗/未治疗感染者)、区域以及人群三个因素进行亚组分析,并对未接受治疗的HIV感染者的不同亚型进行区域亚组分析,探索异质性的来源(区域划分参考中国行政区域划分,华北地区:北京、天津、河北、山西、内蒙古;东北地区:辽宁、吉林、黑龙江;华东地区:上海、江苏、浙江、安徽、福建、江西、山东;中南地区:河南、湖北、湖南、广东、海南;西南地区:云南、贵州、四川、重庆、西藏、广西)。若分层后还存在异质性,而这些文章又具有临床上的同质性,则可采用随机效应模型对耐药率进行合并,并运用专业知识对结果做出合理的解释。采用漏斗图和Egger线性回归分析方法估计发表偏倚,判断纳入文献是否存在发表偏倚。每一亚组内率的差异通过χ2检验的结果鉴别。通过剔除文献质量较差的文献研究,来比较其合并效应量的差异,对纳入的文献进行敏感性分析。
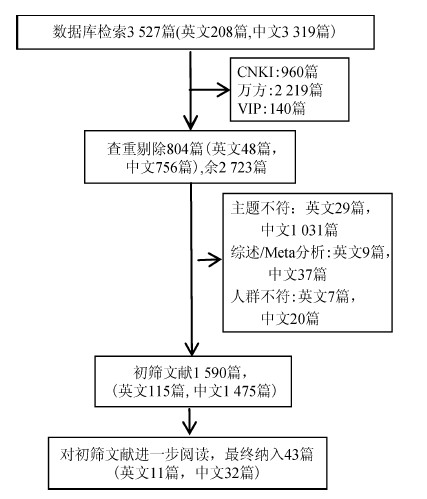
2、 结果1.文献检索:共搜索出相关文献3 527篇,去除重复文献804篇后,对剩余2 723篇文献进行标题和摘要的阅读,初步筛选出1 590篇文献,最后通过评估全文获得43篇文献,其中英文文献11篇[5-14],中文文献32篇[15-44],文献检索流程及结果见图 1。
|
| 图 1 文献检索流程及结果 |
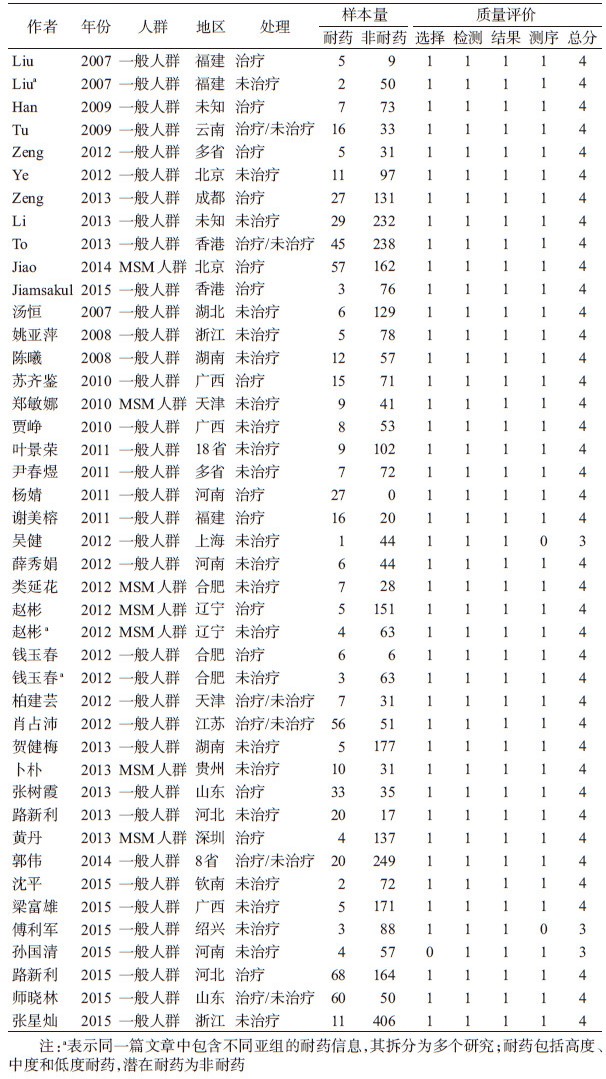
2.基本特征及质量评价:纳入的43篇文献均为横断面研究,研究时间2005-2015年,总计成功测序4 551例,其中耐药病例数661例。研究地区涵盖全国18个省份和8个省份的文献有2篇[15-16],个别省份报道包括广西4篇[17-20],福建、安徽、河南、浙江各3篇[21-29],河北、湖南、辽宁、山东、天津各2篇[30-38],香港特别行政区2篇[7, 11],北京2篇[12-13],四川、贵州、湖北、江苏、上海、广州、云南各1篇[5, 10, 39-43],其余地区4篇[8-9, 14, 44]。纳入文献质量均较高,质量评分均在3分以上,入选文献的基本情况以及质量评价结果见表 1。
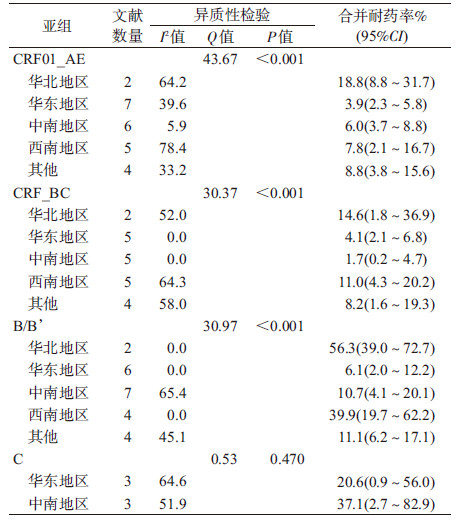
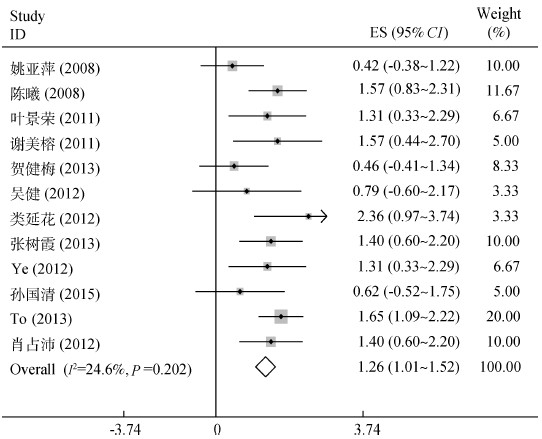
3. Meta分析:①异质性检验:在本研究中,HIV耐药率包括了HIV感染者整体耐药率、治疗人群HIV耐药率以及未治疗人群原发耐药率3种,其合并耐药率分别为15.1%、28.4%、9.5%;与HIV相关的亚型主要有5种亚型,分别为CRF01_ AE、CRF07_ BC、CRF08_BC、B/B’和C亚型;C亚型(P>0.1)合并耐药率用固定效应模型进行合并,其余亚型合并耐药率均使用随机效应模型进行合并(P<0.1),具体异质性检验结果见表 2。②不同HIV-1亚型的耐药率:CRF01_AE、CRF07_BC、CRF08_BC、B/B’和C亚型是我国目前主要流行的亚型,在整个人群中,各亚型合并耐药率分别为12.8%、7.4%、14.3%、25.7%、34.9%,治疗人群各亚型合并耐药率分别为25.4%、19.6%、11.4%、40.8%、42.1%,而在未治疗人群中,各亚型的合并耐药率分别为7.3%、5.7%、11.5%、15.5%、23.9%。图 2为C亚型Meta分析森林图。
|
| 图 2 C亚型整体耐药率Meta分析森林图 |
4.亚组分析:以不同的亚型、区域和人群为亚组对成功测序的HIV感染者进行分析,在亚型亚组中,治疗人群以及未治疗人群各亚型合并耐药率之间的差异均具有统计学意义(P<0.05),且治疗人群合并耐药率高于未治疗人群合并耐药率(表 2);在区域亚组中,各区域差异具有统计学意义(P<0.05),华北地区合并耐药率最高(24.9%)(表 2);人群亚组中,不同人群合并耐药率差异无统计学意义(P>0.05)(表 2)。对未接受抗病毒治疗的HIV感染者按照不同亚型以区域为亚组进行分析,其中CRF01_ AE、CRF_BC、B/B’亚型区域亚组内差异有统计学意义(P<0.05),C亚型区域亚组内差异无统计学意义(P>0.05)(表 3)。
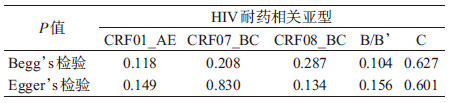
5.发表偏倚及敏感性分析:各亚型漏斗图无明显不对称,Egger线性回归分析结果见表 4,P值均>0.1,均提示各亚型耐药率均无明显发表偏倚;敏感性分析中,去除质量评分较低(≤3分)的3篇文献后,其异质性仍然较高(I2>80%,P<0.001),表明这3篇文献对合并效应值无影响。
随着近年来HAART在发展中国家不断普及,HIV/AIDS病例的总病死率呈下降趋势,我国艾滋病性病疫情报告指出,截至2015年11月30日,全国累计458 417例成年HIV/AIDS接受了抗病毒治疗,正在治疗的370 804例,占累计治疗人数的80.9%[45]。然而由于HIV本身变异性很大,亚型种类繁多,加之在药物选择压力以及服药时间延长条件下,耐药毒株便不断出现,并且有大量的研究表明,在未接受抗病毒治疗的人群中存在较多的传播性耐药株,并且直接影响到抗病毒治疗的效果[46-48]。我国1989年首次在云南瑞丽静脉吸毒人群中发现HIV流行以来,新的亚型/重组体不断出现,经历了20多年演化,HIV亚型的分布发生了变化,据我国2006年开展的第三次艾滋病分子流行病学调查结果显示,中国已成为HIV亚型种类最多的国家之一,且不同亚型在我国分布也不平衡,其中CRF01_AE、CRF07_ BC、CRF08_ BC、B、B’和C亚型为主要流行亚型,尤其以CRF01_AE亚型和C亚型的流行区域最广,几乎见于所有调查地区[49-50]。
本次研究第一次对HIV感染者不同病毒亚型与HIV耐药之间的关系做了系统的综述,共纳入文献43篇,且敏感性分析未提示存在发表偏倚,即研究中的合并耐药率稳定。研究中涉及我国华北地区(6篇),东北地区(2篇),华东地区(13篇),中南地区(7篇),西南地区(7篇),以及港澳台地区(2篇),剩余6篇涉及多个省份。43篇文献中CRF01_AE亚型40篇、CRF07_BC亚型29篇、CRF08_ BC亚型18篇、B/B’亚型38篇、C亚型12篇。
本研究所得2005-2015年HIV感染者总的亚型合并耐药率为15.1%,具体亚型主要有CRF01_AE、CRF07_BC、CRF08_ BC、B/B’和C亚型,其合并耐药率分别为12.8%、7.4%、14.3%、25.7%、34.9%。在Xing等[51-52]开展的一项研究中发现,2004-2006年国内HIV感染者总的耐药率为19.2%,2008-2012年的耐药率为5.4%,与本研究所得结果差异较大,原因是Xing等的研究中是以HIV感染者为总的样本例数,而在本研究中样本总数是基于能够被成功测序并获得亚型的样本数,因此导致本研究所得的耐药率相对较高,但是我们还是要对此引起重视。在未接受HIV抗病毒治疗的人群中总的耐药率为9.5%,吴静和汪宁[53]及刘大锦等[54]研究发现我国2002-2013年HIV原发耐药率为3.23%~4.70%,这表明近两年来我国HIV原发耐药率有所上升,而鉴于研究对象均未接受抗病毒治疗,提示在近年来各亚型间耐药毒株传播较为严重,因此要更加关注我国HIV原发耐药情况,在今后的抗病毒治疗过程中,注意对新发感染人群进行耐药性检测,这对于提高治疗效率,减少耐药毒株的积累具有重要意义。
按照不同区域以及人群对成功测序的HIV感染者进行亚组分析时发现,区域亚组中组内差异均具有统计学意义(P<0.05),而人群亚组组内差异无统计学意义(P>0.05)。在区域亚组中,耐药率呈现华东、华北地区高于中南、西南地区,而港澳台以及其他地区HIV耐药率均低于以上地区,Zhang等[55]、Zhao等[56]研究发现,不同地区HIV耐药率不同,呈现华北、华东和东北地区耐药率较高,与本次研究结果一致。在对治疗/未治疗HIV感染者的亚型亚组分析中,治疗人群以及未治疗人群亚型亚组内差异均具有统计学意义(P<0.05),表明不同亚型的整体耐药率以及原发耐药率均不同。
2000-2011年我国HIV基因亚型时空分布研究发现[50],CRF01_AE亚型主要分布于我国福建、浙江等华东沿海城市,在本次研究中,CRF01_AE亚型在华东地区的原发耐药率最低(3.9%),华北地区的原发耐药率(18.8%),表明虽然该亚型在华东地区较为流行,但是耐药毒株间的传播却表现为华北地区最为严重,其次是中南、西南地区。近年来,相关研究表明CRF01_AE亚型相对于其他HIV亚型具有更高比例的X4细胞噬性和较低的CD4+T细胞,感染后病程较短进展较快[57-58],因此我们更应加强对CRF01_AE亚型的动态监测,尤其是华北西南地区,以防止耐药毒株间的重组以及传播,最大限度的降低CRF01_AE亚型毒株在该区域的原发耐药性,从而保证我国目前抗病毒治疗的有效性。
CRF_BC亚型是我国特有的HIV基因亚型,也是我国最主要的HIV重组亚型,包括CRF07_BC和CRF08_BC两种亚型,是由B’亚型与C亚型重组形成的,最早出现在我国云南、广西和新疆地区的吸毒人群中,然后沿着吸毒传播链传播至北京、广西、黑龙江、辽宁等地[59-62]。本研究发现,CRF_BC亚型在我国华北(北京、天津)和西南地区(四川、广西、贵州)的原发耐药率均较高(11.0%~14.6%),提示该地区耐药毒株的传播较为严重,而考虑到吸毒与无保护性行为之间存在交叉感染,CRF_BC亚型耐药毒株很快会随着性传播途径向普通人群传播[60, 63],因此我们必须制定相应的有效干预措施来遏制毒品交易活动以及阻止商业性行为人群中毒品的使用。
B/B’亚型在不洁输血或卖血人群中占主导[64-65],本研究中B/B’以及C亚型在各亚型中的原发耐药率均处在较高水平,其原发耐药率最高的地区也是华北地区(56.3%),但是发现例数较少,可能是近年来该地区单亚型B与其他亚型之间重组形成的重组型毒株所致[66];据统计,在2004-2007年间,C亚型占了接近HIV全球感染总量的一半(48%)[67],且在本次研究中C亚型的耐药率在所有亚型中位居第一,在未治疗人群中,区域耐药性差异无统计学意义(P>0.05),因此,虽然近几年亚型之间的重组速度加快,但是C亚型的原发耐药率仍然处在较高状态,必须加以重视。
本次研究也存在一定局限性。首先,纳入的研究之间的异质性较大,且在亚组分析后仍然存在较大异质性,这可能与本次研究中纳入研究的样本量大小有关;其次,Xing等[51-52]、刘大锦等[54]的研究中发现,不同样本量以及不同抗病毒治疗时间的耐药率之间差异有统计学意义,提示样本量大小和治疗时间对于耐药率也有一定的影响,赵斌[35]研究发现,CRF01_AE亚型与B/B’亚型例数差异较大,其耐药率分别为2.9%和10.0%,提示亚型例数差异较大可能导致耐药性差异较大;另外,虽然在敏感性分析中无明显的发表偏倚,仍难免除其他偏倚,比如多重发表偏倚、引用偏倚、时滞偏倚等。
总之,我国多个地区都存在多种亚型以及亚型重组体,加上不同地区重组体的易变异性较高,使得病毒的耐药性也相应的发生了变化,提示我们要更加注重HIV亚型的监测,采取综合有效的措施,尽可能避免亚型之间的重组以及耐药毒株的传播,预防和控制艾滋病流行,为降低各亚型原发耐药发挥积极作用。对我国未接受抗病毒治疗的HIV感染者进行耐药毒株监测,掌握我国传播性HIV耐药毒株的流行特点和规律,对于制定合理的耐药毒株检测监测策略、指导个体抗病毒治疗方案的选择以及完善我国抗病毒治疗方案等都具有重要的意义。
利益冲突: 无| [1] | Bobkova M. Current status of HIV-1 diversity and drug resistance monitoring in the former USSR[J]. AIDS Rev , 2013, 15(4) : 204–212. |
| [2] | He X, Xing H, Ruan YH, et al. A comprehensive mapping of HIV-1 genotypes in various risk groups and regions across China based on a nationwide molecular epidemiologic survey[J]. PLoS One , 2012, 7(10) : e47289. DOI:10.1371/journal.pone.0047289 |
| [3] | Bhargava M, Cajas JM, Wainberg MA, et al. Do HIV-1 non-B subtypes differentially impact resistance mutations and clinical disease progression in treated populations? Evidence from a systematic review[J]. J Int AIDS Soc , 2014, 17 : 18944. DOI:10.7448/IAS.17.1.18944 |
| [4] | Sui HS, Gui T, Jia L, et al. Different frequencies of drug resistance mutations among HIV-1 subtypes circulating in China:a comprehensive study[J]. PLoS One , 2014, 9(3) : e91803. DOI:10.1371/journal.pone.0091803 |
| [5] | Zeng PB, Liu Y, He M, et al. HIV-1 genotypic diversity and prevalence of drug resistance among treatment naïve HIV-infected individuals in Chengdu of China[J]. Virus Genes , 2013, 47(3) : 408–413. DOI:10.1007/s11262-013-0958-3 |
| [6] | Liu J, Yue J, Wu S, et al. Polymorphisms and drug resistance analysis of HIV-1 CRF01_AE strains circulating in Fujian Province, China[J]. Arch Virol , 2007, 152(10) : 1799–1805. DOI:10.1007/s00705-007-1019-9 |
| [7] | To SWH, Chen JHK, Wong KH, et al. Performance comparison of an in-house integrase genotyping assay versus the ViroSeqTM Integra 48, and study of HIV-1 integrase polymorphisms in Hong Kong[J]. J Clin Virol , 2013, 58(1) : 299–302. DOI:10.1016/j.jcv.2013.06.040 |
| [8] | Zeng PB, Wang JX, Huang Y, et al. The human immunodeficiency virus-1 genotype diversity and drug resistance mutations profile of volunteer blood donors from Chinese blood centers[J]. Transfusion , 2012, 52(5) : 1041–1049. DOI:10.1111/j.1537-2995.2011.03415.x |
| [9] | Li ZP, Huang Y, Ouyang YB, et al. Mutation covariation of HIV-1 CRF07_BC reverse transcriptase during antiretroviral therapy[J]. J Antimicrob Chemother , 2013, 68(11) : 2521–2524. DOI:10.1093/jac/dkt228 |
| [10] | Tu YQ, Wang MJ, Yao J, et al. Human immunodeficiency virus-1 genotypic drug resistance among volunteer blood donors in Yunnan, China[J]. Transfusion , 2009, 49(9) : 1865–1873. DOI:10.1111/j.1537-2995.2009.02219.x |
| [11] | Jiamsakul A, Sirivichayakul S, Ditangco R, et al. Transmitted drug resistance in recently infected HIV-positive Individuals from four urban locations across Asia (2007-2010)-TASER-S[J]. AIDS Res Ther , 2015, 12 : 3. DOI:10.1186/s12981-015-0043-1 |
| [12] | Jiao Y, Li SM, Li ZP, et al. HIV-1 transmitted drug resistance-associated mutations and mutation co-variation in HIV-1 treatment-naïve MSM from 2011 to 2013 in Beijing, China[J]. BMC Infect Dis , 2014, 14(1) : 689. DOI:10.1186/s12879-014-0689-7 |
| [13] | Ye JR, Lu HY, Wang WS, et al. The prevalence of drug resistance mutations among treatment-naive HIV-infected individuals in Beijing, China[J]. AIDS Res Hum Retroviruses , 2012, 28(4) : 418–423. DOI:10.1089/aid.2011.0097 |
| [14] | Han J, Wang L, Jiang Y, et al. Resistance mutations in HIV-1 infected pregnant women and their infants receiving antiretrovirals to prevent HIV-1 vertical transmission in China[J]. Int J STD AIDS , 2009, 20(4) : 249–254. DOI:10.1258/ijsa.2008.008480 |
| [15] |
叶景荣, 郭蕾, 卢红艳, 等.
北京市未经抗病毒治疗的HIV感染者耐药突变流行性调查[J]. 中华医学杂志 , 2011, 91(21) : 1453–1456.
Ye JR, Guo L, Lu HY, et al. Genotypic resistance mutations to antiretroviral drugs in newly confirmed human immunodeficiency virus infectors in Beijing[J]. Natl Med J China , 2011, 91(21) : 1453–1456. DOI:10.3760/cma.j.issn.0376-2491.2011.21.004 |
| [16] |
郭伟. HIV-1特定基因突变的耐药性鉴定及其对病毒复制的影响[D].北京:中国人民解放军军事医学科学院, 2014.
Guo W. Identification of specific HIV-1 mutations on drug resistance and replication capacity[D]. Beijing:Academy of Military Medical Sciences, 2014. http://cdmd.cnki.com.cn/article/cdmd-90106-1014347828.htm |
| [17] |
贾峥. HIV-1表型耐药以及基因型耐药的检测与分析[D].北京:北京协和医学院, 2010.
Jia Z. Detection and analysis of HIV-1 phenotype resistance and genotypic resistance[D]. Beijing:Peking Union Medical College, 2010. |
| [18] |
苏齐鉴, 周平, 闭志友, 等.
抗病毒治疗艾滋病患者HIV-1耐药性影响因素[J]. 中国公共卫生 , 2010, 26(4) : 438–441.
Su QJ, Zhou P, Bi ZY, et al. Factors correlated with HIV-1 drug reslstance in patients with antiretrovtral treatment[J]. Chin J Public Health , 2010, 26(4) : 438–441. |
| [19] |
梁富雄, 梁淑家, 张晶, 等.
广西柳州16~25岁HIV-1感染者中流行毒株亚型及耐药分析[J]. 中国艾滋病性病 , 2015, 21(7) : 554–557.
Liang FX, Liang SJ, Zhang J, et al. Distribution of HIV-1 subtypes and prevalence of transmitted drug resistance among HIV-1 infected people at 16-25 years of age in Liuzhou of Guangxi[J]. China J AIDS STD , 2015, 21(7) : 554–557. DOI:10.13419/j.cnki.aids.2015.07.03 |
| [20] |
沈平, 苏齐鉴, 黄毅毅, 等.
钦州市钦南区HIV-1原发性耐药及其影响因素的研究[J]. 中国热带医学 , 2015, 15(10) : 1181–1185.
Shen P, Su QJ, Huang YY, et al. Study of primary drug resistance and its influencing factors in antiretroviral treatment-naïve HIV-1 patients of South district of Qinzhou city[J]. China Trop Med , 2015, 15(10) : 1181–1185. DOI:10.13604/j.cnki.46-1064/r.2015.10.07 |
| [21] |
钱玉春, 类延花, 沈月兰, 等.
合肥市HIV-1感染者基因亚型和耐药性突变调查与研究[J]. 中华疾病控制杂志 , 2012, 16(6) : 513–516.
Qian YC, Lei YH, Shen YL, et al. A study of HIV-1 subtype diversity and drug resistance in Hefei City[J]. Chin J Dis Control Prev , 2012, 16(6) : 513–516. |
| [22] |
杨婧.我国长期抗病毒治疗失败艾滋病患者基因型耐药和表型耐药研究[D].沈阳:中国医科大学, 2011.
Yang J. Study on genotypic and phenotypic drug resistance of AIDS patients experienced long-term HAART and failure in China[D]. Shenyang:China Medical University, 2011. |
| [23] |
谢美榕.福建省HIV-1耐药基因变异现况及MSM HIV-1感染者流行毒株亚型分析研究[D].福州:福建医科大学, 2011. DOI:10.7666/d.d152292.
Xie MR. Study on HIV-1 drug-resistant mutation status in Fujian province and subtype analysis of HIV-1 strains circulated in HIV-1 infected MSM[D]. Fuzhou:Fujian Medical University, 2011. DOI:10.7666/d.d152292. |
| [24] |
孙国清, 韩婧婉, 崔海燕, 等.
河南驻马店市性传播HIV感染者中流行的HIV亚型分析[J]. 中国艾滋病性病 , 2015, 21(10) : 839–842.
Sun GQ, Han JW, Cui HY, et al. Investigation on subtype of HIV epidemic in sexual transmitted population in Zhumadian area of Henan province[J]. Chin J AIDS STD , 2015, 21(10) : 839–842. DOI:10.13419/j.cnki.aids.2015.10.03 |
| [25] |
张星灿, 吴琼海, 沈伟伟, 等.
浙江省台州地区新确诊HIV感染者耐药突变研究[J]. 中华疾病控制杂志 , 2015, 19(2) : 107–110.
Zhang XC, Wu QH, Shen WW, et al. HIV drug resistance among newly-diagnosed HIV-infected patients in Taizhou prefecture of Zhejiang Province[J]. Chin J Dis Control Prev , 2015, 19(2) : 107–110. DOI:10.16462/j.cnki.zhjbkz.2015.02.001 |
| [26] |
薛秀娟, 邢辉, 崔为国, 等.
河南省2010-2011年新确证病例HIV-1耐药毒株传播调查[J]. 中华流行病学杂志 , 2012, 33(9) : 989–990.
Xue XJ, Xing H, Cui WG, et al. Prevalence of HIV-1 drug-resistance from those newly confirmed cases in Henan province, 2010-2011[J]. Chin J Epidemiol , 2012, 33(9) : 989–990. DOI:10.3760/cma.j.issn.0254-6450.2012.09.026 |
| [27] |
姚亚萍, 郭志宏, 杨介者, 等.
浙江省HIV/AIDS未治疗人群耐药基因特征研究[J]. 中国卫生检验杂志 , 2008, 18(1) : 29–32.
Yao YP, Guo ZH, Yang JZ, et al. Study of HIV-1 drug-resistance mutation among antiretroviral treatment-naïve patients in Zhejiang Province[J]. Chin J Health Lab Technol , 2008, 18(1) : 29–32. DOI:10.3969/j.issn.1004-8685.2008.01.012 |
| [28] |
傅利军, 何婷婷, 赵丹燕, 等.
绍兴市HIV-1未治疗人群潜在耐药性研究[J]. 中国卫生检验杂志 , 2015, 25(23) : 4153–4156.
Fu LJ, He TT, Zhao DY, et al. Analysis of potential drug resistance among untreated population with HIV-1 in Shaoxing[J]. Chin J Health Lab Technol , 2015, 25(23) : 4153–4156. |
| [29] |
类延花, 胡中旺, 王海, 等.
合肥市男男性行为人群HIV-1感染者原发耐药性分析[J]. 中国病毒病杂志 , 2012, 2(6) : 450–454.
Lei YH, Hu ZW, Wang H, et al. Primary drug resistance of HIV-1 in MSM population of Hefei, China[J]. Chin J Viral Dis , 2012, 2(6) : 450–454. DOI:10.16505/j.2095-0136.2012.06.013 |
| [30] |
路新利, 康现江, 赵宏儒, 等.
不同感染途径HIV患者治疗后的耐药突变及影响因素分析[J]. 解放军医学杂志 , 2015, 40(7) : 591–594.
Lu XL, Kang XJ, Zhao HR, et al. Drug resistance mutations and their influencing factors in the patients infected with HIV-1 through different routes after antiretroviral therapy[J]. Med J Chin People's Liber Army , 2015, 40(7) : 591–594. DOI:10.11855/j.issn.0577-7402.2015.07.16 |
| [31] |
柏建芸.天津市艾滋病高危人群的行为特征和HIV-1感染状况研究[D].天津:天津医科大学, 2012.
Bai JY. Investigation of behavioral characteristics and infection status of HIV-1 among the high-risk population in Tianjin[D]. Tianjin:Tianjin Medical University, 2012. |
| [32] |
师晓林.山东省HIV感染者/艾滋病患者HIV-1耐药流行状况及其影响因素的研究[D].济南:山东大学, 2015.
Shi XL. Prevalence and influence factors of HIV-1 drug resistance in HIV/AIDS patients in Shandong province[D]. Jinan:Shandong University, 2015. |
| [33] |
路新利, 赵宏儒, 张玉琪, 等.
经输血感染的HIV/AIDS患者HIV-1耐药基因突变研究[J]. 解放军医学杂志 , 2013, 38(3) : 230–234.
Lu XL, Zhao HR, Zhang YQ, et al. Drug resistance mutation of HIV-1 in HIV/AIDS patients infected by blood transfusion[J]. Med J Chin People's Liber Army , 2013, 38(3) : 230–234. |
| [34] |
贺健梅, 邢辉, 陈曦, 等.
2009-2012年湖南省HIV-1耐药状况分析[J]. 中华预防医学杂志 , 2013, 47(11) : 1065–1067.
He JM, Xing H, Chen X, et al. Analysis of drug resistance of HIV-1 in Hunan Province during 2009-2012[J]. Chin J Prev Med , 2013, 47(11) : 1065–1067. DOI:10.3760/cma.j.issn.0253-9624.2013.11.021 |
| [35] |
赵彬.辽宁省MSM人群HIV感染者基因型耐药以及与流行毒株相关的社会网络特征研究[D].中国医科大学, 2012. DOI:10.7666/d.y2091284.
Zhao B. Research on the genetic drug resistance characteristics and the relationship of the HIV epidemic strains and social netword in MSM of Liaoning province, China[D]. Shenyang:China Medical University, 2012. DOI:10.7666/d.y2091284. |
| [36] |
郑敏娜, 于茂河, 宁铁林, 等.
天津市男男性接触人群人类免疫缺陷病毒-1感染者亚型与耐药性分析[J]. 中华传染病杂志 , 2010, 28(5) : 303–308.
Zheng MN, Yu MH, Ning TL, et al. Subtype and drug resistance of human immunodeficiency virus-1 infection in men who have sex with men in Tianjin[J]. Chin J Infect Dis , 2010, 28(5) : 303–308. DOI:10.3760/cma.j.issn.1000-6680.2010.05.014 |
| [37] |
陈曦, 邢辉, 贺健梅, 等.
湖南省HIV-1耐药警戒线调查[J]. 中华流行病学杂志 , 2008, 29(8) : 787–789.
Chen X, Xing H, He JM, et al. Study on the threshold of HIV-I drug resistance in Hunan province[J]. Chin J Epidemiol , 2008, 29(8) : 787–789. |
| [38] |
张树霞. HIV耐药毒株在山东省艾滋病抗病毒治疗人群中的流行现状及相关因素分析[D].济南:济南大学, 2013.
Zhang SX. The epidemic status and related factors o analysis of drugresistant strain in HIV antiretroviral treatment of AIDS in Shandong province[D]. Jinan:University of Jinan, 2013. |
| [39] |
吴健, 薛以乐, 康来仪.
上海市卢湾区人免疫缺陷病毒-1型分子流行病学和耐药监测[J]. 诊断学理论与实践 , 2012, 11(3) : 278–282.
Wu J, Xue YL, Kang LY. Molecular epidemiology and drug resistance:survey on human immunodeficiency virus type 1 in Luwan District of Shanghai[J]. J Diagn Concepts Pract , 2012, 11(3) : 278–282. DOI:10.3969/j.issn.1671-2870.2012.03.017 |
| [40] |
肖占沛.我国部分HIV低流行区耐药发生及影响因素的研究[D].南京:东南大学, 2012.
Xiao ZP. Incidence of drug resistance and the associated factors in partial region of HIV low prevalence areas in China[D]. Nanjing:Southeast University, 2012. |
| [41] |
黄丹, 李玉锋, 谭唯, 等.
深圳市2010年感染HIV的男男性接触者原发耐药基因突变监测[J]. 现代预防医学 , 2013, 40(3) : 521–522, 525.
Huang D, Li YF, Tan W, et al. Surveillance of primary drug resistance gene mutation for HIV infected men who have sex with men in Shenzhen in 2010[J]. Mod Prev Med , 2013, 40(3) : 521–522, 525. |
| [42] |
汤恒, 占发先, 彭国平, 等.
湖北省未经抗病毒治疗的HIV-1感染者的耐药基因变异分析[J]. 中国热带医学 , 2007, 7(9) : 1505–1507.
Tang H, Zhan FX, Peng GP, et al. Analysis of mutations of drug-resistant HIV-1 protease and reverse transcriptase genes in treatment-naïve patients in Hubei Province[J]. China Trop Med , 2007, 7(9) : 1505–1507. DOI:10.3969/j.issn.1009-9727.2007.09.002 |
| [43] |
卜朴, 邢辉, 李志坚, 等.
贵州省MSM中HIV原发耐药分析[J]. 中国艾滋病性病 , 2013, 19(5) : 328–330.
Bu P, Xing H, Li ZJ, et al. Analysis of primary drug resistance in HIV infected men who have sex with men in Guizhou Province[J]. Chin J AIDS STD , 2013, 19(5) : 328–330. DOI:10.13419/j.cnki.aids.2013.05.007 |
| [44] |
尹春煜, 卢洪洲, 黄潇潇, 等.
中国部分地区未经抗病毒治疗的HIV-1感染者耐药性突变分析[J]. 中华临床感染病杂志 , 2011, 4(4) : 201–205.
Yin CY, Lu HZ, Huang XX, et al. HIV-1 drug-resistance mutations in treatment-naïve patients in China[J]. Chin J Clin Infect Dis , 2011, 4(4) : 201–205. DOI:10.3760/cma.j.issn.1674-2397.2011.04.004 |
| [45] |
中国疾病预防控制中心, 性病艾滋病预防控制中心, 性病控制中心.
2015年11月全国艾滋病性病疫情及主要防治工作进展[J]. 中国艾滋病性病 , 2016, 22(1) : 1.
National Center for AIDS/STD Control and Prevention, National Center for STD Control, Chinese Center for Disease Control and Prevention. Update on the AIDS/STD epidemic in China and main response in control and prevention in November, 2015[J]. Chin J AIDS STD , 2016, 22(1) : 1. DOI:10.13419/j.cnki.aids.2016.01.01 |
| [46] | Lai CC, Hung CC, Chen MY, et al. Trends of transmitted drug resistance of HIV-1 and its impact on treatment response to first-line antiretroviral therapy in Taiwan[J]. J Antimicrob Chemother , 2012, 67(5) : 1254–1260. DOI:10.1093/jac/dkr601 |
| [47] | Ndembi N, Hamers RL, Sigaloff KCE, et al. Transmitted antiretroviral drug resistance among newly HIV-1 diagnosed young individuals in Kampala[J]. AIDS , 2011, 25(7) : 905–910. DOI:10.1097/QAD.0b013e328346260f |
| [48] | Soria J, Bull M, Mitchell C, et al. Transmitted HIV resistance to first-line antiretroviral therapy in Lima, Peru[J]. AIDS Res Hum Retroviruses , 2012, 28(4) : 333–338. DOI:10.1089/aid.2011.0131 |
| [49] |
苏迎盈, 刘慧鑫, 吴静, 等.
中国HIV-1基因亚型分布及流行趋势[J]. 中华流行病学杂志 , 2014, 35(10) : 1164–1168.
Su YY, Liu HX, Wu J, et al. Distribution of HIV-1 genotypes in China:a systematic review[J]. Chin J Epidemiol , 2014, 35(10) : 1164–1168. DOI:10.3760/cma.j.issn.0254-6450.2014.10.020 |
| [50] |
陶艳琳, 赵雪涛, 汤宇帆, 等.
2000-2012年中国HIV基因亚型时空分布的系统综述[J]. 中华疾病控制杂志 , 2013, 17(12) : 1073–1082.
Tao YL, Zhao XT, Tang YF, et al. A systematic review of temporal and geographical distributions of HIV genotypes in China during 2000-2012[J]. Chin J Dis Control Prev , 2013, 17(12) : 1073–1082. |
| [51] | Xing H, Ruan YH, Li JY, et al. HIV drug resistance and its impact on antiretroviral therapy in Chinese HIV-infected patients[J]. PLoS One , 2013, 8(2) : e54917. DOI:10.1371/journal.pone.0054917 |
| [52] | Xing H, Ruan YH, Hsi JH, et al. Reductions in virological failure and drug resistance in Chinese antiretroviral-treated patients due to lamivudine-based regimens, 2003-12[J]. J Antimicrob Chemother , 2015, 70(7) : 2097–2103. DOI:10.1093/jac/dkv078 |
| [53] |
吴静, 汪宁.
中国MSM中HIV原发耐药的Meta分析[J]. 中国艾滋病性病 , 2014, 20(7) : 470–473.
Wu J, Wang N. The prevalence of HIV primary drug resistance among men who have sex with men in China:a meta-analysis[J]. China J AIDS STD , 2014, 20(7) : 470–473. |
| [54] |
刘大锦, 冯孟贤, 刘民.
中国未接受抗病毒治疗的人类免疫缺陷病毒/获得性免疫缺陷综合征(HIV/AIDS)人群HIV原发耐药的Meta分析[J]. 北京大学学报:医学版 , 2015, 47(3) : 474–482.
Liu DJ, Feng MX, Liu M. Primary drug resistance of human immunodeficiency virus (HIV) among the treatment-naive individuals with HIV in China:a meta-analysis[J]. J Peking Univ:Health Sci , 2015, 47(3) : 474–482. DOI:10.3969/j.issn.1671-167X.2015.03.020 |
| [55] | Zhang XY, Li SW, Li XP, et al. Characterization of HIV-1 subtypes and viral antiretroviral drug resistance in men who have sex with men in Beijing, China[J]. AIDS , 2007, 21(Suppl 8) : S59–65. DOI:10.1097/01.aids.0000304698.47261.b1 |
| [56] | Zhao B, Han XX, Dai D, et al. New trends of primary drug resistance among HIV type 1-infected men who have sex with men in Liaoning Province, China[J]. AIDS Res Hum Retroviruses , 2011, 27(10) : 1047–1053. DOI:10.1089/aid.2010.0119 |
| [57] | Li YJ, Han Y, Xie J, et al. CRF01_AE subtype is associated with X4 tropism and fast HIV progression in Chinese patients infected through sexual transmission[J]. AIDS , 2014, 28(4) : 521–530. DOI:10.1097/QAD.0000000000000125 |
| [58] | Li XS, Xue YL, Zhou LM, et al. Evidence that HIV-1 CRF01_AE is associated with low CD4+T cell count and CXCR4 co-receptor usage in recently infected young men who have sex with men (MSM) in Shanghai, China[J]. PLoS One , 2014, 9(2) : e89462. DOI:10.1371/journal.pone.0089462 |
| [59] | Lin YT, Lan YC, Chen YJ, et al. Molecular epidemiology of HIV-1 infection and full-length genomic analysis of circulating recombinant form 07_BC strains from injection drug users in Taiwan[J]. J Infect Dis , 2007, 195(9) : 1283–1293. DOI:10.1086/513437 |
| [60] | Tee KK, Pybus OG, Li XJ, et al. Temporal and spatial dynamics of human immunodeficiency virus type 1 circulating recombinant forms 08_BC and 07_BC in Asia[J]. J Virol , 2008, 82(18) : 9206–9215. DOI:10.1128/JVI.00399-08 |
| [61] | Ma LY, Guo YF, Yuan L, et al. Phenotypic and genotypic characterization of human immunodeficiency virus type 1 CRF07_BC strains circulating in the Xinjiang Uigur Autonomous Region of China[J]. Retrovirology , 2009, 6(1) : 45. DOI:10.1186/1742-4690-6-45 |
| [62] |
叶景荣, 董晓根, 卢红艳, 等.
北京市HIV-1 B'/C重组型分子流行特征分析[J]. 中华医学杂志 , 2013, 93(29) : 2301–2304.
Ye JR, Dong XG, Lu HY, et al. Molecular epidemiological characteristics of HIV-1 B'/C strains in Beijing[J]. Natl Med J China , 2013, 93(29) : 2301–2304. DOI:10.3760/cma.j.issn.0376-2491.2013.29.015 |
| [63] | Chen YJ, Huang YH, Chuang SY, et al. Molecular epidemiology of HIV-1 subtype B, CRF01_AE, and CRF07_BC infection among injection drug users in Taiwan[J]. JAIDS , 2010, 53(4) : 425–439. DOI:10.1097/QAI.0b013e3181ccba1a |
| [64] |
赵翠英, 李保军, 陈素良, 等.
输血后感染的HIV-1流行株分子流行病学调查[J]. 中华疾病控制杂志 , 2011, 15(1) : 36–38.
Zhao CY, Li BJ, Chen SL, et al. Molecular epidemiological investigation of HIV-1 circulating strain infected after blood receiving[J]. Chin J Dis Control Prev , 2011, 15(1) : 36–38. |
| [65] |
赵翠英, 赵宏儒, 李保军, 等.
有偿供血者HIV感染分子流行病学研究[J]. 中国卫生检验杂志 , 2010, 20(12) : 3136–3137, 3140.
Zhao CY, Zhao HR, Li BJ, et al. Molecular epidemiology study on HIV infection among paid blood donors[J]. Chin J Health Lab Technol , 2010, 20(12) : 3136–3137, 3140. |
| [66] | Li L, Sun GQ, Zhong P, et al. HIV-1 Thai B strain has spread out of former plasma donors into general population through sexual contact in Henan, China[J]. J Med Virol , 2016, 88(4) : 614–621. DOI:10.1002/jmv.v88.4 |
| [67] |
李喆.人类免疫缺陷病毒B亚型在中国的起源与传播过程研究[D].天津:南开大学, 2012.
Li Z. The Oirgin and Spread of HIV-1 Subtype B' in China[D]. Tianjin:Nankai University, 2012. |
 2016, Vol. 37
2016, Vol. 37