文章信息
- 朱立国, 姜洁, 宋词, 邹艳, 徐建芳, 刘红建, 彭红, 胡志斌, 朱凤才, 沈洪兵, 翟祥军 .
- Zhu Liguo, Jiang Jie, Song Ci, Zou Yan, Xu Jianfang, Liu Hongjian, Peng Hong, Hu Zhibin, Zhu Fengcai, Shen Hongbing, Zhai Xiangjun .
- 江苏省2012-2014年HBV携带者进展为慢性乙型肝炎患者的队列特征分析
- A cohort study of hepatitis B virus carriers progressing to chronic hepatitis in Jiangsu province, 2012-2014
- 中华流行病学杂志, 2016, 37(11): 1463-1467
- Chinese journal of Epidemiology, 2016, 37(11): 1463-1467
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2016.11.006
-
文章历史
收稿日期: 2016-06-02
2. 210029 南京, 南京医科大学公共卫生学院;
3. 210029 南京, 南京医科大学医药实验动物中心;
4. 215600 张家港, 张家港市疾病预防控制中心防疫科;
5. 212310 丹阳市疾病预防控制中心防疫科;
6. 225400 泰兴, 泰兴市疾病预防控制中心重大专项执行办公室
2. School of Public Health;
3. Animal Care Facility, Nanjing Medical University, Nanjing 210029, China;
4. Epidemic Prevention Section, Zhangjiagang City Center for Disease Control and Prevention, Zhangjiagang 215600, China;
5. Epidemic Prevention Section, Danyang City Center for Disease Control and Prevention, Danyang 212310, China;
6. Major Project Executive Office, Taixing City Center for Disease Control and Prevention, Taixing 225400, China
慢性HBV感染是一种严重危害人类健康的传染性疾病。据WHO估计,全球约有20亿人曾感染过HBV,慢性HBV感染者约3.5亿。慢性HBV感染者可出现HBV携带、慢性乙型肝炎(慢性乙肝)、乙肝肝硬化、原发性肝细胞癌等病程演变。国外和中国台湾地区早在1980年代开展了慢性HBV感染自然史及影响因素相关研究[1-3]。在国家科技重大专项基金资助下,江苏省传染病防治示范区在2010年建立了乙肝携带者队列,组织定期随访,开展乙肝相关疾病发生及其影响因素研究,现将HBV携带者到慢性乙肝患者转归特征及其影响因素研究情况报告如下。
对象与方法1.研究对象:江苏省传染病防治示范区选择经济、卫生和疾病流行水平不同的张家港、丹阳和泰兴市为研究现场。2009年9月至2010年3月14.9万人参加了社区人群乙肝感染率横断面调查,发现1.1万例HBsAg阳性者。在2010年对HBsAg阳性者进行二次调查,共8 006人参加。将二次调查HBsAg仍阳性、抗-HCV阴性、抗病毒治疗史信息齐全的7 250例定为总体研究对象,建立江苏省传染病防治示范区社区慢性HBV感染者前瞻性队列,2012-2014年每年随访1次。2012年有4 380例HBV携带者,剔除311例(254例未参加2013年、2014年的调查;5例随访未满1年死亡,52例基线年龄<20岁,该年龄段人数比其他年龄段明显偏少,且免疫系统尚未完善,引起携带者发病的因素可能与20岁以上人群不一致)。现以2012年4 069例≥20岁HBV携带者作为研究对象。基线年龄为2012年调查对象的年龄。在参加调查之前,发放体检通知单,说明调查项目、体检内容以及其他注意事项,并签署知情同意书。本研究方案通过江苏省CDC伦理审查委员会批准。
2.流行病学调查:流行病学调查内容主要包括人口学特征、生活方式、乙肝诊断治疗史等信息。调查问卷主要参考2006年全国乙肝流行病学调查和重大专项《重大传染病社区综合防治实施方案和操作规程(试行版)》,并在预调查后进行了完善。
3. B超检查和实验室检测:由有资质的B超检查医师经统一培训后负责体检对象的肝脏B超检查。在随访时,对研究对象采集空腹5 ml静脉血。实验室检测包括ALT、乙肝血清学标志物(HBsAg、抗-HBe、HBeAg),自2012年起增加乙肝病毒核酸(HBV DNA)定量检测。运用速率法检测ALT,其判断标准为<40 U/L,采用上海科华生物工程股份有限公司试剂盒,以ELISA方法检测HBsAg、抗-HBe、HBeAg。运用PCR-荧光探针法检测HBV DNA,检测下限为100 IU/ml。
4.病例定义[4-5]:携带者为HBsAg阳性、HBeAg阳性/阴性、ALT<40 U/L,B超正常,无抗病毒治疗史;慢性乙肝为HBsAg阳性、HBeAg阳性/阴性、ALT≥40 U/L,或B超提示慢性肝炎,或有抗病毒治疗。携带者慢性乙肝进展率,在HBV携带者队列中,观察100人年进展为慢性乙肝的人数。
5.统计学分析:应用EpiData 3.1软件对流行病学资料和实验室数据进行录入和管理,资料分析采用SPSS 18.0软件分析。性别、年龄、饮酒史、HBeAg状态、HBV DNA与携带者进展为慢性乙肝的关联关系通过Cox比例风险模型计算风险比值比(HR)及其95%CI,Cox分析风险模型采用基于最大似然估计的向前逐步回归法,逐步回归分析模型选入变量的显著性水平为P<0.05,剔除变量为P>0.10。分析携带者进展为慢性乙肝时HBeAg变化特征与HBV DNA的关系通过方差分析和配对t检验计算。统计学检验均为双侧概率检验,P<0.05为差异有统计学意义。
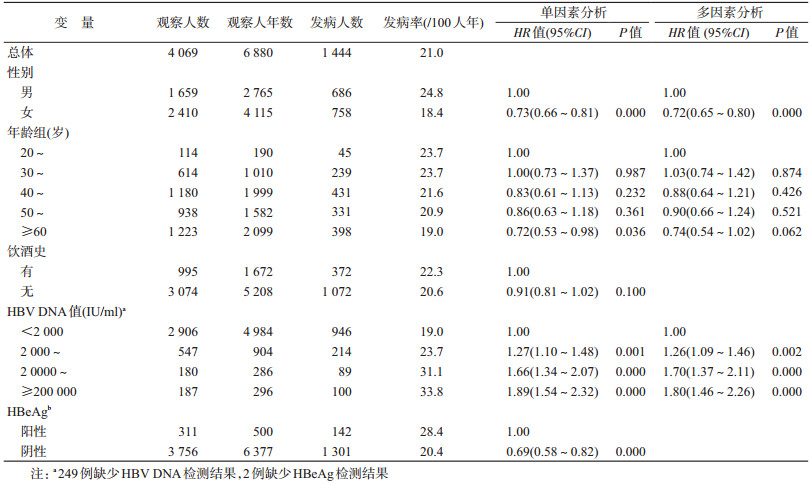
结果1.基本情况:2012年4 069例成年人乙肝携带者,男性1 659例,占40.8%;平均年龄为(52.0±12.8)岁,20~29岁、30~39岁、40~49岁、50~59岁、≥60岁分别占2.8%、15.1%、29.0%、23.1%和30.0%;24.5%有饮酒史,7.6% HBeAg阳性,ALT在1~39 U/L,平均值(20.0±7.7)U/L,HBV DNA(IU/ml)<2 000、2 000~19 999、20 000~199 999和≥200 000者分别占携带者的71.4%、13.4%、4.4%和4.6%。
2.进展为慢性乙肝的特征及影响因素:2012年4 069例成年人乙肝携带者随访到2014年时1 444例进展为慢性乙肝,观察6 880人年,进展率为21.0/100人年。男性携带者慢性乙肝进展率(24.8/100人年)高于女性(18.4/100人年)。不同年龄段携带者慢性乙肝进展率随年龄增加逐渐下降,从20~29岁年龄组的23.7/100人年下降到≥60岁年龄组的19.0/100人年。HBeAg阴性携带者慢性乙肝进展率为20.4/100人年,低于HBeAg阳性者(28.4/100人年)。HBV DNA<2 000 IU/ml的携带者慢性乙肝进展率为19.0/100人年,低于2 000~19 999 IU/ml者(23.7/100人年)、20 000~199 999 IU/ml者(31.1/100人年)和≥200 000 IU/ml者(33.8/100人年)。
单因素Cox回归分析,相对于男性,女性携带者进展为慢性乙肝的风险降低(HR=0.73,95%CI:0.66~0.81,P=0.000)。相对于20~29岁组,≥60岁组携带者进展为慢性乙肝的风险降低(HR=0.72,95%CI:0.53~0.98,P=0.036)。相对于HBeAg阳性者,HBeAg阴性携带者进展为慢性乙肝的风险降低(HR=0.69,95%CI:0.58~0.82,P=0.000)。相对于HBV DNA<2 000 IU/ml者,HBV DNA在2 000~19 999 IU/ml、20 000~199 999 IU/ml和≥200 000 IU/ml的携带者进展为慢性乙肝的风险增高(HR=1.27,95%CI:1.10~1.48,P=0.001;HR=1.66,95%CI:1.34~2.07,P=0.000和HR=1.89,95%CI:1.54~2.32,P=0.000)。见表 1。
Cox多元回归分析显示,患者性别和HBV DNA是进展为慢性乙肝的影响因素。相对于男性,女性携带者进展为慢性乙肝的风险仍降低(HR=0.72,95%CI:0.65~0.80,P=0.000);相对于HBV DNA<2 000 IU/ml者,HBV DNA在2 000~19 999 IU/ml、20 000~199 999 IU/ml和≥200 000 IU/ml的携带者进展为慢性乙肝的风险增高(HR=1.26,95%CI:1.09~1.46,P=0.002;HR=1.70,95%CI:1.37~2.11,P=0.000和HR=1.80,95%CI:1.46~2.26,P=0.000)。
3. HBV携带者进展为慢性乙肝的HBeAg不同变化特征与HBV DNA水平的关系:140例HBeAg阳性携带者进展为慢性乙肝时,发生HBeAg阴转(HBeAg阴性、抗HBe阳性或阴性)的占50.7%,发生HBeAg转换(HBeAg阴性、抗HBe阳性)的占40.7%。这四组HBeAg和抗-HBe不同变化特点的对象中,在2012年和进展为慢性乙肝时,HBV DNA(log IU/ml)经方差分析差异有统计学意义(P=0.000),发生HBeAg转换组均最低(表 2)。经过配对t检验分析,在携带者进展为慢性乙肝前后,各组HBV DNA(log IU/ml)虽均略有下降,但差异无统计学意义(P>0.05)(表 3)。
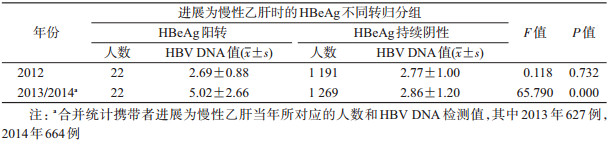
1 291例HBeAg阴性携带者进展为慢性乙肝时,22例发生HBeAg阳转,占1.7%。HBeAg不同变化特点的对象,2012年HBV DNA(log IU/ml)经方差分析差异无统计学意义(P=0.732),进展为慢性乙肝时差异有统计学意义(P=0.000),发生HBeAg阳转组的较高(表 4)。经配对t检验分析,在HBeAg阴性携带者进展为慢性乙肝前后(表 3),两组HBV DNA(log IU/ml)均有上升,但发生HBeAg阳转者上升更为明显(P=0.001)。
HBV感染后病程演变经历多个疾病状态,携带者进展为慢性乙肝的数据只能依托队列研究才能获得。本队列研究显示乙肝携带者发生慢性乙肝的进展率为21.0/100人年,尽管部分转归为慢性乙肝的对象尚达不到抗病毒治疗的指证,也无明显的肝炎症状体征,但经常性的低水平炎性活动对肝脏也会造成损伤[6],因此有必要对乙肝携带者开展定期随访,随访监测ALT和B超[4],早期发现慢性乙肝,早期干预。
研究显示相对于男性,女性携带者进展为慢性乙肝的风险较低,与“启东乙型肝炎干预研究”结果相近[7]。通过多因素分析排除饮酒因素影响后,这种风险的性别差异可能与雌性激素有关[8],但需要进一步考虑其他先天和后天暴露因素。HBV DNA载量高是携带者进展为慢性乙肝状态的独立危险因素,建议对乙肝携带者,定期检查HBV DNA,可提高早发现慢性乙肝患者的可能性。
处于免疫清除期的乙肝携带者,ALT常升高或波动,易发生HBeAg血清学转换[9],伴随HBV DNA水平的下降[10]。本研究中HBeAg阳性携带者进展为慢性乙肝时,40.7%的对象发生了HBeAg血清学转换,HBeAg血清学转换前HBV DNA水平常处于较低水平,在发病时HBV DNA水平虽有下降,但与发病前比较差异无统计学意义。本研究中14例HBeAg阳性携带者发病时,单独出现HBeAg的消失而不伴有抗-HBe的出现,病毒被抑制[从发病前的(4.12±1.88)log IU/ml下降到(3.47±1.53)log IU/ml],但不代表免疫功能的好转[11]。本研究中发现4例HBeAg阳性携带者发病时,HBeAg尚未消失而伴有抗-HBe的出现,可能正处于HBeAg转换的阶段,需要进一步随访。HBeAg阴性携带者中有20.4/100人年进展为慢性乙肝,成为HBeAg阴性的慢性乙肝,高于文献报道的5%~15%[5]。随访中,观察到有1.7%的HBeAg阴性乙肝携带者进展为慢性乙肝并发生HBeAg阳转,这部分对象的HBV DNA比携带状态时平均增加2 log IU/ml以上,会加剧肝脏炎症反应[12]。HBeAg阴性携带者进展为慢性乙肝,也可能与病毒发生了前C区或基本核心启动子区突变有关[13],这需要进一步开展分子流行病学研究。
本研究存在不足。本次调查采用队列随访方式,2012-2014年每年的随访调查对于调查对象而言,仅是一次检测,无法达到乙肝防治指南和临床的“ALT持续或反复异常”的检测频次要求,可能导致将ALT一次性升高的对象认定为慢性乙肝感染,导致进展率可能偏高,这是本研究的局限之一。部分调查对象发生失访,但通过反复动员、及时反馈体检报告和提供健康处方等措施,将失访率控制在15%以内。由于无法准确获得调查者的感染时间,没有将感染时长纳入分析,但已有研究显示我国乙肝感染主要发生在学龄前[14],本研究假设调查对象的感染时间相似。HBV基因型别是影响乙肝相关疾病转归的重要因素[15],研究对象感染HBV的基因型别对携带者发病的影响将是课题组下一步的研究方向。
通过本课题的实施,基本阐明了江苏省传染病防治示范区HBV携带者进展为慢性乙肝的总体特征,分析了影响疾病转归的宏观因素和常见医学观察指标,研究结果对建立HBV携带者的人群管理模式,进而为制定HBV携带者的管理策略提供流行病学依据。
志谢: 本研究得到张家港市、丹阳市、泰兴市CDC和基层医疗卫生机构工作人员以及南京市第二医院张小玉、冯艳红主任医师的大力支持利益冲突: 无
| [1] | Yu MW, Hsu FC, Sheen IS, et al. Prospective study of hepatocellular carcinoma and liver cirrhosis in asymptomatic chronic hepatitis B virus carriers[J]. Am J Epidemiol , 1997, 145(11) : 1039–1047. DOI:10.1093/oxfordjournals.aje.a009060 |
| [2] | Iloeje UH, Yang HI, Chen CJ. Natural history of chronic hepatitis B:what exactly has REVEAL revealed?[J]. Liver Int , 2012, 32(9) : 1333–1341. DOI:10.1111/j.1478-3231.2012.02805.x |
| [3] | Nien HC, Sheu JC, Kao JH, et al. Aboriginal Taiwanese hepatitis B carriers have more favorable viral factors than Han Chinese carriers[J]. J Med Virol , 2011, 83(8) : 1326–1331. DOI:10.1002/jmv.22135 |
| [4] | Invernizzi F, Viganò M, Grossi G, et al. The prognosis and management of inactive HBV carriers[J]. Liver Int , 2016, 36(Suppl 1) : 100–104. DOI:10.1111/liv.13006 |
| [5] |
中华医学会肝病学分会, 中华医学会感染病学分会.
慢性乙型肝炎防治指南(2015年版)[J]. 中华实验和临床感染病杂志:电子版 , 2015, 9(5) : 570–589.
Chinese Medical Association Branch of Liver Disease, Infection Epidemiology Branch of Chinese Medical Association. Guidelines for chronic hepatitis B prevention (2015)[J]. Chin J Exp Clin Infect Dis:Electron , 2015, 9(5) : 570–589. DOI:10.3877/cma.j.issn.1674-1358.2015.05.001 |
| [6] | Chen JD, Yang HI, Iloeje UH, et al. Carriers of inactive hepatitis B virus are still at risk for hepatocellular carcinoma and liver-related death[J]. Gastroenterology , 2010, 138(5) : 1747–1754. DOI:10.1053/j.gastro.2010.01.042 |
| [7] |
陈陶阳, 曲春枫, 姚红玉, 等.
启东乙型肝炎干预研究:2013年随访人群HBV感染及慢性肝病现患调查[J]. 中华流行病学杂志 , 2016, 37(1) : 64–67.
Chen TY, Qu CF, Yao HY, et al. Long-term efficacy of neonatal hepatitis B vaccination against chronic hepatitis B virus infection and chronic liver disease:a cross-sectional study based on Qidong Hepatitis B Intervention Study[J]. Chin J Epidemiol , 2016, 37(1) : 64–67. DOI:10.3760/cma.j.issn.0254-6450.2016.01.013 |
| [8] | Baig S. Gender disparity in infections of Hepatitis B virus[J]. J Coll Physicians Surg Pak , 2009, 19(9) : 598–600. |
| [9] | World Health Organization. Guidelines for the prevention, care and treatment of persons with chronic hepatitis B infection[EB/OL]. Geneva:World Health Organization, 2015[2016-05-31]. http://www.who.int/hiv/pub/hepatitis/hepatitis-b-guidelines/en/. |
| [10] | Ganem D, Prince AM. Hepatitis B virus infection-natural history and clinical consequences[J]. N Engl J Med , 2004, 350(11) : 1118–1129. DOI:10.1056/NEJMra031087 |
| [11] |
赵克开, 缪晓辉.
乙型肝炎病毒DNA定量检测临床应用的若干问题与思考[J]. 中华传染病杂志 , 2014, 32(6) : 321–324.
Zhao KK, Miao XH. Problems and thinking of the hepatitis B virus DNA quantitative detection in clinical application[J]. Chin J Infect Dis , 2014, 32(6) : 321–324. DOI:10.3760/cma.j.issn.1000-6680.2014.06.001 |
| [12] | Locarnini S, Hatzakis A, Chen DS, et al. Strategies to control hepatitis B:public policy, epidemiology, vaccine and drugs[J]. J Hepatol , 2015, 62(1 Suppl) : S76–86. DOI:10.1016/j.jhep.2015.01.018 |
| [13] |
高春芳, 吴孟超.
乙型肝炎病毒感染标志物的检测现状和思考[J]. 中华检验医学杂志 , 2015, 38(3) : 145–147.
Gao CF, Wu MC. Markers of hepatitis B virus infection:current application and prospect[J]. Chin J Lab Med , 2015, 38(3) : 145–147. DOI:10.3760/cma.j.issn.1009-9158.2015.03.001 |
| [14] | Xia GL, Liu CB, Cao HL, et al. Prevalence of Hepatitis B and C virus infections in the general Chinese population[J]. Results from a nationwide cross-sectional seroepidemiologic study of hepatitis A, B, C, D, and E virus infections in China , 1992, 5(1) : 62–73. DOI:10.1016/S0928-4346(96)82012-3 |
| [15] | Kawabe N, Hashimoto S, Harata M, et al. The loss of HBeAg without precore mutation results in lower HBV DNA levels and ALT levels in chronic hepatitis B virus infection[J]. J Gastroenterol , 2009, 44(7) : 751–756. DOI:10.1007/s00535-009-0061-7 |
 2016, Vol. 37
2016, Vol. 37