文章信息
- 代正燕, 刘丹, 李润, 王玥, 张琚, 刘婧, 周容, 曾果 .
- Dai Zhengyan, Liu Dan, Li Run, Wang Yue, Zhang Ju, Liu Jing, Zhou Rong, Zeng Guo .
- 孕期增重及总增重与妊娠期糖尿病关系的队列研究
- Association between gestational weight gain per trimester/total gestational weight gain and gestational diabetes mellitus
- 中华流行病学杂志, 2016, 37(10): 1336-1340
- CHINESE JOURNAL OF EPIDEMIOLOGY, 2016, 37(10): 1336-1340
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2016.10.004
-
文章历史
收稿日期: 2016-02-26
2. 610045 成都, 四川省妇幼保健院保健部;
3. 610091 成都市妇女儿童中心医院妇女保健科;
4. 610041 成都, 四川大学华西第二医院产科/华西妇产儿童医院产科
2. Department of Health Care, Maternity and Child Health Care Central Hospital of Sichuan, Chengdu 610045, China;
3. Department of Women Health Care, Women and Children's Central Hospital of Chengdu, Chengdu 610091, China;
4. Department of Obstetrics, West China Second University Hospital/West China Women's and Children's Hospital, Chengdu 610041, China
妊娠期糖尿病(GDM)是指妊娠期首次发现的不同程度的糖代谢异常,可严重威胁母婴近远期健康[1]。GDM 孕妇于分娩后其血糖代谢大部分可恢复正常,但再次妊娠时GDM复发率高达33%~69%[2]。国内调查显示,GDM发生率存在明显的地区差异,呈逐渐增加趋势[3-4]。近年来,孕期增重作为GDM的影响因素之一,受到广泛关注。大多数研究证据表明孕期总增重过多可增加GDM发生风险[5],但考虑到GDM孕妇患病后饮食结构和生活方式发生改变,二者关系的真实性需进一步论证。此外,现有研究尚无法证实孕期是否存在体重变化的敏感或关键时期,而该时期不适宜增重对GDM影响较大。为此本研究通过前瞻性队列研究,分析孕早、中、晚期增重和孕期总增重对GDM的影响,以发现影响GDM体重变化的敏感时期,为围产期保健及营养干预提供参考依据。
对象与方法1. 研究对象:2013年3-9月以成都市妇幼医疗机构产前门诊 829名6~12周孕妇作为基线调查对象,获得孕妇身高、孕前体重、出生日期、孕产次等基本信息; 2013年6月至2014年4月分别对调查对象进行 5 次随访,随访时间包括孕第(12±1)、(28±1)、(36±1)周及分娩前后,最终共随访到682名孕妇(失访率为17.7%,147/829)。纳入标准为孕6~12周单胎健康孕妇,排除早产(孕周<37周)、多胎及慢性疾病者。样本量估算公式:N=[μα2×π(1-π)]/δ2,π采用妇产科学第8版“世界各国妊娠期糖尿病患病率14%(1%~14%)”,δ=0.05,α=0.05,μα=1.96。根据上述公式计算得样本量为185人,按孕前BMI分为3层,样本量为555人,考虑15%失访率,预计样本量为638人。本研究通过四川大学伦理委员会审查,所有对象均签署知情同意书。
2. 研究方法:
(1)问卷调查:采用自行设计的问卷对孕妇进行面对面访谈式调查,收集孕妇孕前体重、糖尿病家族史、高血压家族史、孕产次、受教育程度及家庭人均月收入等基线资料,并于孕第(12±1)、(28±1)及(36±1)周时分别收集孕期锻炼、孕期膳食摄入情况等信息,分娩后收集孕周、GDM等分娩信息。膳食摄入情况采用24 h回顾法,利用标准餐具法定量,以中国CDC营养与食品安全所设计的营养计算器(V2.70.80)分析各孕期膳食总能量。
(2)人体测量:采用立柱式身高计于首次纳入时测量孕妇身高,误差在0.1 cm及以内,连续测2次取均值。采用欧姆龙HN-287体重秤按标准方法测量孕第(12±1)、(28±1)、(36±1)周及分娩前体重,测量时要求孕妇排便,脱鞋帽和外衣,测量值误差≤±0.1 kg,连续测2次取均值。
(3)相关定义及诊断标准:孕前体重指怀孕前1个月内的体重;分娩前体重指分娩前1周内的体重;孕早期增重(kg)=孕12周体重-孕前体重;孕中期增重(kg)=孕28周体重-孕12周体重;孕晚期增重(kg)=孕36周体重-孕28周体重;孕期总增重(kg)=分娩前体重-孕前体重。
采用 WHO 成年人体重标准[5]按孕前 BMI(kg/m2)水平分为三组:<18.5为消瘦组,18.5~24.9为体重正常组,≥25.0为超重/肥胖组。
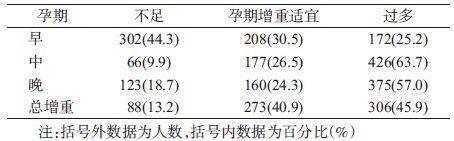
采用2009 年美国 IOM 孕期增重指南将孕期总增重和孕早、中、晚期增重分组[6],孕早期增重推荐范围均为0.5~2.0 kg,孕前消瘦、体重正常、超重、肥胖妇女孕中、晚期增重速率(kg/wk)推荐范围分别为0.44~0.58、0.35~0.50、0.23~0.33、0.17~0.27,增重(增重速率)在推荐范围内为增重适宜,低于推荐下限值为增重不足,高于推荐上限值为增重过多。
测量孕妇孕24~28周糖耐量试验(OGTT),GDM诊断参考中国妊娠合并糖尿病防治指南(2014)标准,即服糖前及后1、2 h,血糖值分别低于5.1、10.0、8.5 mmol/L即诊断为GDM。
3. 统计学分析:利用 EpiData 3.02 软件建立数据库,数据统一为双人双录入,并由专人核查。利用 Excel 2003 软件整理数据、SPSS 17.0 软件分析数据。正态分布的计量资料以x±s表示,计数资料用百分比或率表示。GDM影响因素单因素分析采用χ2检验和t检验,采用多因素logistic回归分析孕早、中、晚增重和孕期总增重与GDM的关系。双侧检验水准α=0.05。
结果1. 样本特征:共随访到682名单胎足月活产孕妇。以中国妊娠合并糖尿病诊治指南(2014)为依据,成都地区孕妇GDM发生率为17.0%。孕妇生育年龄平均为(29.2±4.0)岁,分娩孕周平均为(38.8±1.3)周,孕次平均为(2.0±1.1)次,初产妇和经产妇比例分别为85.3%(582/682)和14.7%(100/682)。孕早、中、晚期增重和孕期总增重分布见表 1。
2. GDM影响因素分析:
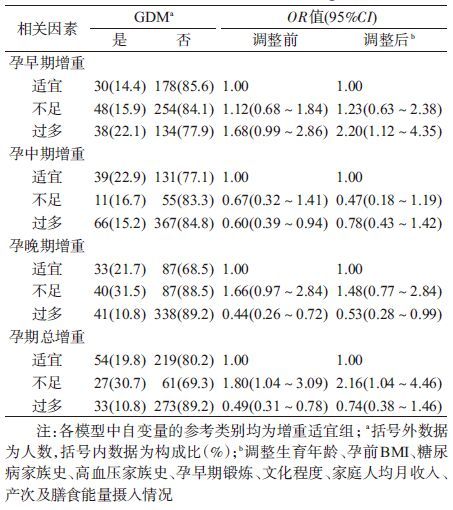
(1)单因素分析:经 χ2检验,GDM与孕前BMI、生育年龄、糖尿病家族史、高血压家族史4个因素有关,差异有统计学意义(P<0.05)。经t检验,GDM组孕妇孕晚期每日膳食总能量低于非GDM组孕妇,差异有统计学意义(P<0.05),见表 2。
(2)多因素logistic回归分析:以GDM发生与否作为因变量,以孕早期增重、孕中期增重、孕晚期增重及孕期总增重为自变量,建立logistic回归模型,控制混杂因素包括生育年龄、孕前BMI、糖尿病家族史、高血压家族史、孕早期锻炼、文化程度、家庭人均月收入、产次、膳食能量。结果显示,以孕早期增重适宜组为参照,孕早期增重不足组孕妇GDM发生风险为1.23(P>0.05),孕早期增重过多组孕妇GDM发生风险为2.20(P<0.05)。以孕中期增重适宜组为参照,孕中期增重不足组孕妇GDM发生风险为0.47(P>0.05),增重过多组孕妇GDM发生风险为0.78(P>0.05)。以孕晚期增重适宜组为参照,孕晚期增重不足组孕妇GDM发生风险为1.48(P>0.05),增重过多组孕妇GDM发生风险为0.53(P<0.05)。以孕期总增重适宜组为参照,孕期总增重不足组孕妇GDM发生风险为2.16(P<0.05);孕期总增重过多组孕妇GDM发生风险为0.74(P>0.05)。见表 3。
孕期增重在一定程度上可影响GDM的发生,但孕期总增重与GDM的相关性尚存在争议[5-7]。本研究不仅观察了孕期总增重对GDM影响,还观察到各孕期增重对GDM的影响。
孕早期不仅是胎儿器官发育的关键期,也是孕妇“怀孕应激”状态调整和过渡期。研究表明孕期增重的组成成分随孕期进展发生变化,其中孕早期增重表现为不成比例的脂肪增加,可能增加孕妇胰岛素抵抗的发生风险[8]。本研究发现孕早期增重过多可增加发生GDM的风险(OR=2.20)。与美国加利福尼亚州一项多种族巢式病例对照研究结果相似,即孕期体重增长速率过快显著增加GDM发生风险,且该风险主要归因于怀孕前3个月的体重增加[9]。本研究同时发现,孕早期增重不足亦使GDM发生风险增加(OR=1.23),虽无统计学意义,但仍具有一定提示作用。国外也有研究提示,孕早期(孕前至孕12~14周)体内脂肪的增加与胰岛素抵抗呈负相关,即孕早期增重不足也可能增加GDM发生风险[10]。可见,孕早期增重过多和不足在一定程度上均可以预测GDM的发生。
孕中、晚期是胎儿生长发育及大脑发育迅速的阶段,此时孕妇妊娠反应开始减轻或消失,食欲好转,母体自身贮存脂肪和蛋白质能力增加,体重增长变化较快。本研究发现,孕中、晚期增重过多可降低GDM发生风险。导致以上结果有多方面的原因。一方面孕期增重不足使胎儿在子宫内生长受限,影响11β-羟基类固醇脱氢酶Ⅱ型基因的表达并影响母体胎盘屏障作用,导致对糖皮质激素的保护作用减弱,继而增加产妇糖皮质激素的暴露风险,增加产妇心血管系统疾病和代谢疾病的发生风险,最终可能增加GDM的发生风险[11]。另一方面,随着孕期保健系统的不断完善,进入孕中期后具有GDM高危因素的孕妇可能接受来自围产期营养医师合理膳食及适当运动的指导,从而限制GDM孕妇孕期体重的增长。目前少量关于GDM孕妇的体重动态监测结果也提示[12],GDM孕妇孕期增重与非GDM孕妇孕期增重差异较小。因此,GDM孕妇确诊后的体重变化是否因膳食及运动方式的改变而发生变化需要进一步研究。
本研究还发现,孕期总增重过多可降低GDM发生风险,孕期总增重不足可增加GDM发生风险,这与以往多数研究结果存在差异[13]。尽管多数研究表明孕期总增重过多增加了发生GDM的风险,但考虑到GDM孕妇后期饮食和生活方式的改变,二者关系的真实性尚需进一步论证。过去的研究往往忽视了GDM筛查和诊断的时间这一重要因素,目前在我国,一般情况下,孕妇在孕24~28周进行糖尿病筛查后,GDM孕妇将纳入围产管理系统,其体重增长很大程度上受到人为干预,建议今后重点应观察GDM诊断之前孕期体重的变化。
综上所述,本研究显示孕早期增重不足和过多均可能增加GDM的发生风险,孕早期可能是影响GDM发生的关键时期,而孕中晚期及孕期总增重对GDM的影响还有待进一步的论证。
| [1] | 杨慧霞. 妊娠合并糖尿病诊治指南(2014)[J]. 中华妇产科杂志 , 2014, 49 (8) : 561–569 DOI:10.3760/cma.j.issn.0529-567x.2014.08.001 Yang HX. The guideline for diagnosis and management of diabetes and pregnancy[J]. Chin J Obstet Gynecol , 2014, 49 (8) : 561–569 DOI:10.3760/cma.j.issn.0529-567x.2014.08.001 |
| [2] | Tan HH, Tan HK, Lim HS, et al. Gestational diabetes mellitus:a call for systematic tracing[J]. Ann Acad Med Singapore , 2002, 31 (3) : 281–284 |
| [3] | 毛雷婧, 葛星, 徐叶清, 等. 孕前体重指数和孕中期体重增加对妊娠期糖尿病发病影响的队列研究[J]. 中华流行病学杂志 , 2015, 36 (5) : 416–420 DOI:10.3760/cma.j.issn.0254-6450.2015.05.002 Mao LJ, Ge X, Xu YQ, et al. Pregestational body mass index,weight gain during first half of pregnancy and gestational diabetes mellitus:a prospective cohort study[J]. Chin J Epidemiol , 2015, 36 (5) : 416–420 DOI:10.3760/cma.j.issn.0254-6450.2015.05.002 |
| [4] | 魏玉梅, 郭琼, 孙伟杰, 等. 不同孕前体质指数孕妇葡萄糖耐量试验血糖值的特点及妊娠期糖尿病的检出率[J]. 中华妇产科杂志 , 2015, 50 (11) : 830–833 DOI:10.3760/cma.j.issn.0529-567x.2015.11.007 Wei YM, Guo Q, Sun WJ, et al. Characteristics of oral glucose tolerance test in 9803 pregnant women of different pre-pregnancy body mass index and its relationship with the incidence of gestational diabetes mellitus[J]. Chin J Obstet Gynecol , 2015, 50 (11) : 830–833 DOI:10.3760/cma.j.issn.0529-567x.2015.11.007 |
| [5] | Kabiru W, Raynor BD. Obstetric outcomes associated with increase in BMI category during pregnancy[J]. Am J Obstet Gynecol , 2004, 191 (3) : 928–932 DOI:10.1016/j.ajog.2004.06.051 |
| [6] | Murakami M, Ohmichi M, Takahashi T, et al. Prepregnancy body mass index as an important predictor of perinatal outcomes in Japanese[J]. Arch Gynecol Obstet , 2005, 271 (4) : 311–315 DOI:10.1007/s00404-004-0629-7 |
| [7] | Seghieri G, De Bellis A, Anichini R, et al. Does parity increase insulin resistance during pregnancy?[J]. Diabet Med , 2005, 22 (11) : 1574–1580 DOI:10.1111/j.1464-5491.2005.01693.x |
| [8] | van Raaij JM, Peek ME, Vermaat-Miedema SH, et al. New equations for estimating body fat mass in pregnancy from body density or total body water[J]. Am J Clin Nutr , 1988, 48 (1) : 24–29 |
| [9] | Hedderson MM, Gunderson EA, Ferrara A. Gestational weight gain and risk of gestational diabetes mellitus[J]. Obstet Gynecol , 2010, 115 (3) : 597–604 DOI:10.1097/AOG.0b013e3181cfce4f |
| [10] | Catalano PM, Roman-Drago NM, Amini SB, et al. Longitudinal changes in body composition and energy balance in lean women with normal and abnormal glucose tolerance during pregnancy[J]. Am J Obstet Gynecol , 1998, 179 (1) : 156–165 DOI:10.1016/S0002-9378(98)70267-4 |
| [11] | Börzsönyi B, Demendi C, Pajor A, et al. Gene expression patterns of the 11β-hydroxysteroid dehydrogenase 2 enzyme in human placenta from intrauterine growth restriction:the role of impaired feto-maternal glucocorticoid metabolism[J]. Eur J Obstet Gynecol Reprod Biol , 2012, 161 (1) : 12–17 DOI:10.1016/j.ejogrb.2011.12.013 |
| [12] | 蔡李倩, 范岩峰, 许榕仙, 等. 孕期营养及糖尿病筛查对妊娠期糖尿病发病的预测[J]. 中国妇幼保健 , 2011, 26 (11) : 1616–1619 Cai LQ, Fan YF, Xu RX, et al. Gestational nutrition and diabetes mellitus screening in prognosis of the occurrence of gestational diabetes mellitus[J]. Mater Child Health Care of China , 2011, 26 (11) : 1616–1619 |
| [13] | Chu SY, Callaghan WM, Kim SY, et al. Maternal obesity and risk of gestational diabetes mellitus[J]. Diabetes Care , 2007, 30 (8) : 2070–2076 DOI:10.2337/dc06-2559a |
 2016, Vol. 37
2016, Vol. 37