文章信息
- 李玥伶, 冯斐, 燕锦, 陈莉玲, 李晓玲, 刘文辉, 杨艳芳.
- Li Yueling, Feng Fei, Yan Jin, Chen Liling, Li Xiaoling, Liu Wenhui, Yang Yanfang.
- 腌腊肉制品摄入及与其他饮食习惯、生活方式的交互作用和结直肠癌发生风险的探讨
- Association between cured meat consumption and risk of colorectal cancer in people with different dietary habits and lifestyles
- 中华流行病学杂志, 2016, 37(7): 1006-1011
- Chinese Journal of Epidemiology, 2016, 37(7): 1006-1011
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2016.07.020
-
文章历史
- 投稿日期: 2015-12-30
2. 611130 成都市温江区妇幼保健院;
3. 610041 成都, 四川省肿瘤医院肠道外科;
4. 644000 宜宾市第一人民医院预防保健科;
5. 510000 广州市疾病预防控制中心
2. Child Health Hospital of Wenjiang District, Chengdu 611130, China;
3. Department of Intestinal Surgery, Sichuan Cancer Hospital, Chengdu 610041, China;
4. Department of Prevention and Health Care, The First People's Hospital of Yibin, Yibin 644000, China;
5. Guangzhou Municipal Center for Disease Control and Prevention, Guangzhou 510000, China
结直肠癌是常见的消化系统恶性肿瘤之一,在欧美及澳洲地区高发[1],我国属低发国家,但随着饮食生活习惯的改变,其发病率呈逐年上升趋势[2]。根据中国肿瘤登记地区2009-2011年恶性肿瘤发病和死亡数据估计,2015年西南地区结直肠癌发病人数达4.29万,死于该疾病者达2.91万[3]。
腌腊肉属盐渍、烟熏加工肉制品[4]。WHO国际癌症研究署(IARC)已将其定义为一类致癌物[5]。腌腊肉制品制作过程中常加入硝酸钠或亚硝酸钠作为发色剂和抑菌剂,存在添加硝酸钠、亚硝酸钠超标情况[6]。过量的亚硝酸盐与蛋白质分解产生的胺反应形成亚硝胺等N-亚硝基化合物(NOC)致癌物,且经过烟熏的肉可产生致癌物多环芳烃(PAH),均可引起多类型肿瘤。本研究旨在探讨腌腊肉制品摄入,及其与其他饮食因素、生活方式之间的交互作用与结直肠癌发生风险的关系,为人群病因预防提供参考依据。
对象与方法1. 研究对象:收集四川省肿瘤医院肠道外科2010年7月至2012年5月经组织病理学确诊的400例原发性结直肠癌患者为病例组,收集同期成都市中和社区卫生服务中心健康体检者400例为对照组,按照与病例组性别相同且年龄相差≤3岁进行1 ∶ 1匹配。入组条件皆为汉族,既往无肿瘤病史,且在四川地区居住>10年。所有研究对象皆签署知情同意书,本研究通过四川大学华西第四医院(华西公共卫生学院)伦理委员会审查。
2. 调查内容与方法:采用自行编制的调查问卷,由经统一培训的调查员对研究对象面对面访问,如遇病情严重等特殊情况,则访问其亲属。调查内容包括一般人口学特征(性别、年龄、婚姻状况、文化程度、家庭人均年收入、身高、体重等),发病或调查前10年内的生活习惯及个人嗜好[吸烟(每天吸烟≥1支且持续≥6个月定义为经常吸烟[7])、饮酒(每周饮酒≥1次且持续≥6个月定义为经常饮酒[8])、饮茶(每天饮茶≥1次且持续≥6个月定义为经常饮茶[9])、每日静坐时间等],发病或调查前10年内的饮食情况[腌腊肉制品(本研究将摄入量>30 g定义为摄入腌腊肉制品1次[10])、红肉(猪、牛、羊肉等,根据中国居民膳食宝塔推荐的每日标准为50~75 g,本研究将摄入量>50 g定义为摄入红肉1次,将红肉摄入>7次/周定义为高摄入组)、腌泡菜、新鲜水果、新鲜蔬菜、辣椒等]和肿瘤家族史。
3. 统计学分析:采用EpiData 3.1软件双录入数据建立数据库,应用SPSS 19.0软件分析数据。将腌腊肉制品按每年食用次数的四分位数间距分类。采用 χ2检验分析病例组与对照组一般人口学特征及饮食习惯和生活方式的差异。采用条件logistic回归模型分析腌腊肉制品与结直肠癌发生的关系及腌腊肉制品与其他饮食习惯、生活方式危险因素之间的交互作用。在相加交互作用分析中,需要研究变量为二分类,故在分析时将腌腊肉制品按每年食用次数的中位数分类;且食用新鲜水果、新鲜蔬菜、经常饮茶为结直肠癌发生保护因素,为避免理解混乱,将高风险一类(即食用新鲜水果<3次/周、食用新鲜蔬菜≤7次/周、未经常饮茶)编码为暴露组。采用广义多因子降维法(GMDR)分析腌腊肉制品与红肉、经常饮茶、腌泡菜、新鲜水果、每日静坐时间、新鲜蔬菜、经常饮酒、经常吸烟、辣椒危险因素之间的高阶交互作用。选择P<0.05,检验平衡准确率最大的模型作为最优的模型,交叉验证一致性越大越好[11]。
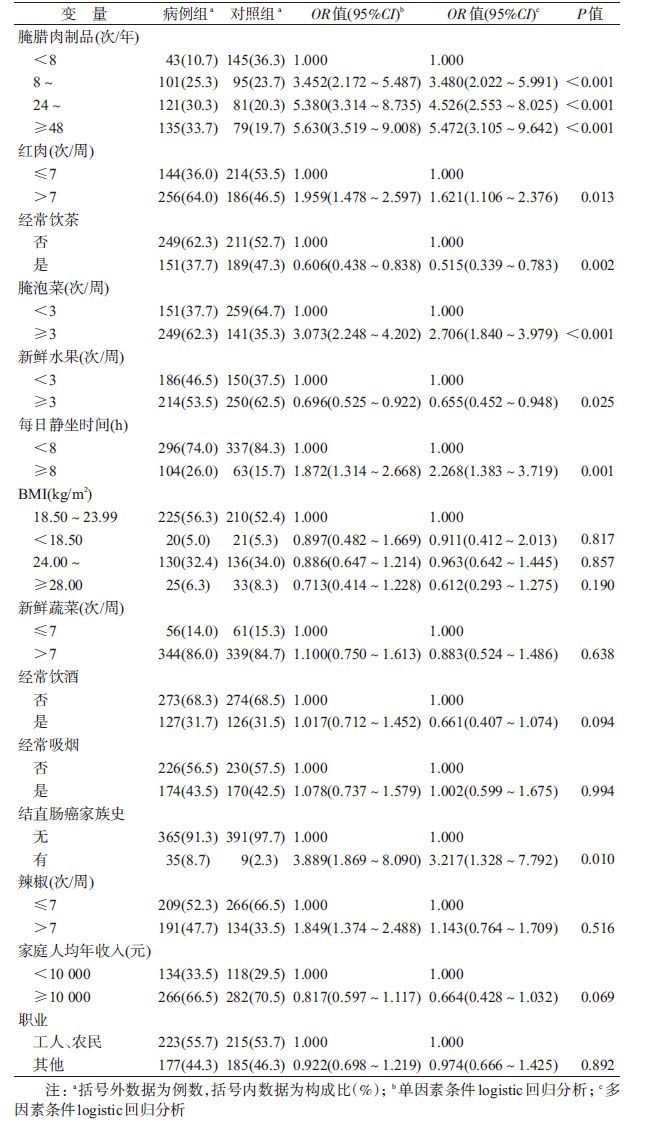
结 果1. 一般情况:两组皆为男性233例(58.2%),女性167例(41.8%)。病例组直肠癌268例(67.0%),结肠癌132例(33.0%);年龄22~75岁,平均(55.73±11.08)岁;对照组年龄22~79岁,平均(55.74±11.19)岁。两组在腌腊肉制品摄入频次、红肉摄入频次、是否饮茶、腌泡菜摄入频次、新鲜水果摄入频次、每日静坐时间、结直肠癌家族史、辣椒摄入频次分布的差异有统计学意义(P<0.05),其余的差异均无统计学意义。
2. 结直肠癌相关因素分析:多因素条件logistic 回归分析显示,结直肠癌家族史(OR=3.217,95%CI:1.328~7.792)、每日静坐时间≥8 h(OR=2.268,95%CI:1.383~3.719)、每周红肉摄入>7 次(OR=1.621,95%CI:1.106~2.376)、每周摄入腌泡菜≥3次(OR=2.706,95%CI:1.840~3.979)为结直肠癌的危险因素;而经常饮茶(OR=0.515,95%CI:0.339~0.783)、每周摄入新鲜水果≥3次(OR=0.655,95%CI:0.452~0.948)为结直肠癌的保护因素。未见BMI、新鲜蔬菜、饮酒、吸烟、辣椒、家庭人均年收入、职业与结直肠癌发生相关(P>0.05),见表1。
3. 腌腊肉制品摄入与结直肠癌发生的关系:单因素条件logistic回归分析结果显示,随着腌腊肉制品食用次数的增多,结直肠癌发病危险度逐渐增高(P<0.001)。腌腊肉制品与结直肠癌相关趋势 χ2检验结果也显示腌腊肉制品食用频次与结直肠癌发生风险之间存在剂量-反应关系( χ2=64.320,P<0.001)。将单因素条件logistic回归分析中P≤0.10的变量及BMI值、新鲜蔬菜、经常饮酒、经常吸烟纳入多因素条件logistic回归分析,显示调整每周红肉摄入频次、经常饮茶、每周腌泡菜摄入频次、每周新鲜水果摄入频次、每日静坐时间、BMI值、每周新鲜蔬菜摄入频次、经常饮酒、经常吸烟、每周辣椒摄入频次、结直肠癌家族史因素后,随腌腊肉制品食用频次的增多,结直肠癌发病危险度仍逐渐增高(与每年食用腌腊肉制品<8次者相比,8~23次:OR=3.480,95%CI:2.022~5.991,P<0.001;24~47次:OR=4.526,95%CI:2.553~8.025,P<0.001;≥48次:OR=5.472,95%CI:3.105~9.642,P<0.001),见表1。
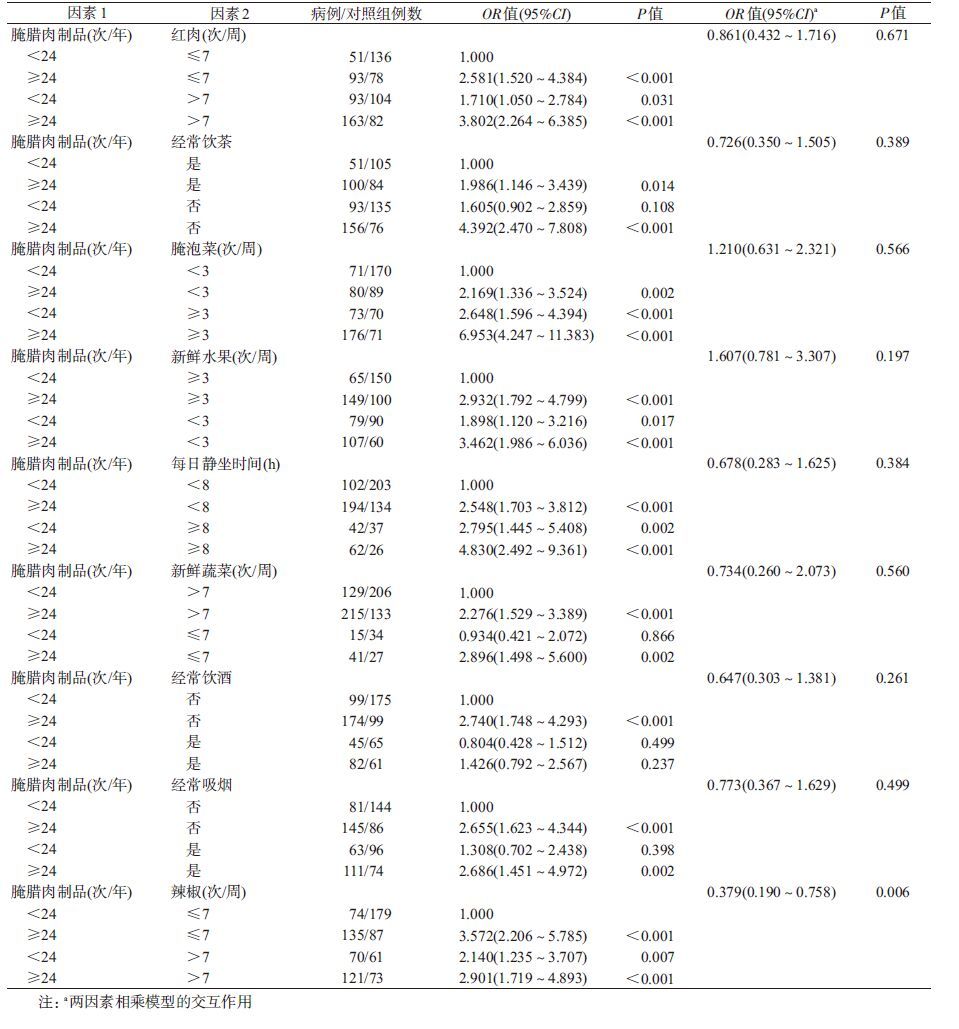
4. 腌腊肉制品与其他饮食因素及生活方式之间的交互作用:多因素条件logistic回归分析腌腊肉制品与红肉、经常饮茶、腌泡菜、新鲜水果、每日静坐时间、新鲜蔬菜、经常饮酒、经常吸烟、辣椒的相乘交互作用,结果显示腌腊肉制品与辣椒的相乘交互作用有统计学意义(OR=0.379,95%CI:0.190~0.758,P=0.006),其余皆无统计学意义(P>0.05),见表2。
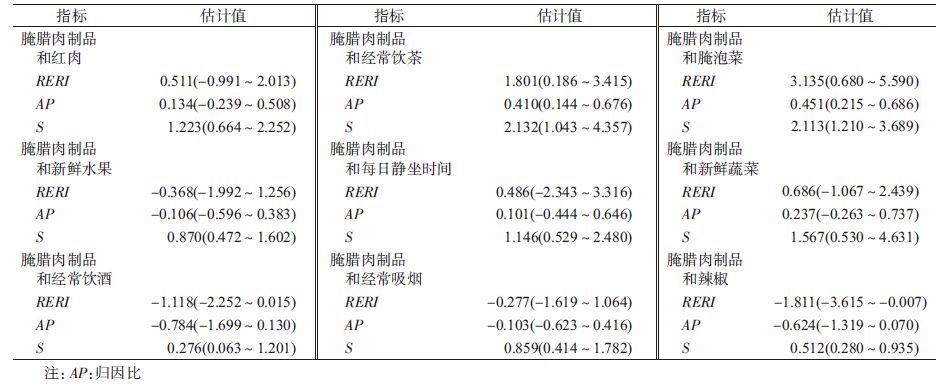
分析腌腊肉制品与红肉、经常饮茶、腌泡菜、新鲜水果、每日静坐时间、新鲜蔬菜、经常饮酒、经常吸烟、辣椒之间的相加交互作用结果显示,腌腊肉制品与饮茶之间相加交互作用有统计学意义,且为拮抗作用,全部结直肠癌病例中归因于两因素交互作用的病例占41.0%(95%CI:0.144~0.676),归因于相加交互作用的相对超危险度比(RERI)为1.801(95%CI:0.186~3.415),交互作用指数(S)为2.132(95%CI:1.043~4.357);腌腊肉制品与腌泡菜之间相加交互作用有统计学意义,且为协同作用,全部结直肠癌病例中归因于两因素交互作用的病例占45.1%(95%CI:0.215~0.686),归因于相加交互作用的RERI=3.135(95%CI:0.680~5.590),S=2.113(95%CI:1.210~3.689);腌腊肉制品与红肉、新鲜水果、每日静坐时间、新鲜蔬菜、经常饮酒、经常吸烟、辣椒之间的相加交互作用皆无统计学意义(表3)。
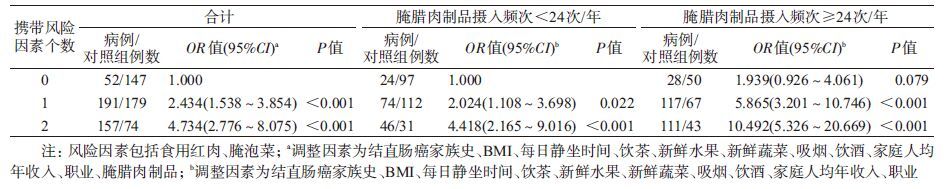
运用GMDR法分析腌腊肉制品每年摄入频次与其他饮食生活方式风险因素之间的高阶交互作用,包含红肉、腌泡菜和腌腊肉制品3个因素的模型具有最高的检验平衡准确率(TBA)0.665 0及交叉验证一致性(CVC)达10/10,置换检验的P值具有统计学意义(P=0.001),为最优模型,提示红肉、腌泡菜和腌腊肉制品三者之间可能存在交互作用(表4)。
将红肉、腌泡菜、腌腊肉制品定为结直肠癌发生饮食风险因素,条件logistic 回归分析结果显示,与不具有任何饮食风险因素相比,同时具有食用红肉>7次/周和食用腌泡菜≥3次/周风险因素者发病危险度为其4.734倍(95%CI:2.776~8.075,P<0.001);与不具有任何饮食风险因素者相比,同时具有食用红肉>7次/周、食用腌泡菜≥3次/周且腌腊肉制品摄入≥24 次/周者结直肠癌发病危险度为其10.492倍(95%CI:5.326~20.669,P<0.001),进一步提示红肉、腌泡菜和腌腊肉制品三者之间可能存在交互作用(表5)。
本研究结果显示,随腌腊肉制品食用次数的增多,结直肠癌发病危险度逐渐增高。Chan等[12]研究发现摄入加工肉制品量与结直肠癌发生风险之间存在剂量-反应关系;Pierre等[13]和Squires等[14]的研究同样表明腌腊肉制品摄入与结直肠癌发病风险增加有关。但Knekt等[15]的研究结果未显示食用腌腊肉制品与结直肠癌发生有关。我国学者的研究也显示腌制、烟熏食品可能是结直肠癌的危险因素[16, 17]。
四川地区居民广泛食用腌腊肉制品、腌泡菜、辣椒、红肉以及新鲜水果和蔬菜等,这些饮食因素可能与腌腊肉制品发生交互作用,共同影响结直肠癌的发生。本研究相乘交互作用分析显示,腌腊肉制品与辣椒之间存在相乘交互作用,此为拮抗作用。相加交互作用分析显示,腌腊肉制品与腌泡菜之间存在协同作用;腌腊肉制品与饮茶之间存在拮抗作用。提示腌腊肉制品与腌泡菜,及与饮茶之间可能存在生物学交互作用。GMDR法分析结果显示红肉、腌泡菜和腌腊肉制品3个因素的模型为最优模型。运用条件logistic 回归分析饮食风险因素累积效应对结直肠癌发生的影响,该结果对GMDR法分析结果起到了很好的补充作用。
本研究存在不足。如收集的饮食习惯及生活方式资料为研究对象发病/调查前10年内的资料,易发生回忆偏倚;仅分析了腌腊肉制品摄入频次与结直肠癌发病风险,今后的研究可深入探讨腌腊肉制品及其他加工肉制品的每日摄入量与结直肠癌发生风险的剂量-反应关系。
| [1] Torre LA,Bray F,Siegel RL,et al. Global cancer statistics,2012[J]. CA Cancer J Clin,2015,65(2):87-108. DOI:10.3322/caac.21262. |
| [2] 张玥,石菊芳,黄慧瑶,等. 中国人群结直肠癌疾病负担分析[J]. 中华流行病学杂志,2015,36(7):709-714. DOI:10.3760/cma.j.issn.0254-6450.2015.07.010. Zhang Y,Shi JF,Huang HY,et al. Burden of colorectal cancer in China[J]. Chin J Epidemiol,2015,36(7):709-714. DOI:10. 3760/cma.j.issn.0254-6450.2015.07.010. |
| [3] Chen WQ,Zheng RS,Baade PD,et al. Cancer statistics in China,2015[J]. CA Cancer J Clin,2016,66(2):115-132. DOI:10.3322/caac.21338. |
| [4] 中华人民共和国卫生部. GB 2730-2005腌腊肉制品卫生标准[S]. 北京:中国标准出版社,2005. Ministry of Health of the PRC. GB 2730-2005 Hygienic standard for cured meat products[S]. Beijing:China Standard Press,2005. |
| [5] Bouvard V,Loomis D,Guyton KZ,et al. Carcinogenicity of consumption of red and processed meat[J]. Lancet Oncol,2015,16(16):1599-1600. DOI:10.1016/S1470-2045(15)00444-1. |
| [6] 黄燕,刘力,王小健,等. 肉制品卫生质量调查研究[J]. 中国动物检疫,2010,27(3):19-20. DOI:10.3969/j.issn.1005-944X. 2010.03.008. Huang Y,Liu L,Wang XJ,et al. Meat hygiene quality investigation[J]. Chin Anim Health Inspect,2010,27(3):19-20. DOI:10.3969/j.issn.1005-944X.2010.03.008. |
| [7] Grisso JA,Kelsey JL,O'Brien LA,et al. Risk factors for hip fracture in men[J]. Am J Epidemiol,1997,145(9):786-793. DOI:10.1093/oxfordjournals.aje.a009171. |
| [8] Wang JM,Xu B,Rao JY,et al. Diet habits,alcohol drinking,tobacco smoking,green tea drinking,and the risk of esophageal squamous cell carcinoma in the Chinese population[J]. Eur J Gastroenterol Hepatol,2007,19(2):171-176. DOI:10.1097/MEG.0b013e32800ff77a. |
| [9] Wu M,Liu AM,Kampman E,et al. Green tea drinking,high tea temperature and esophageal cancer in high-and low-risk areas of Jiangsu province,China:a population-based case-control study[J]. Int J Cancer,2009,124(8):1907-1913. DOI:10.1002/ijc. 24142. |
| [10] Norat T,Lukanova A,Ferrari P,et al. Meat consumption and colorectal cancer risk:dose-response meta-analysis of epidemiological studies[J]. Int J Cancer,2002,98(2):241-256. DOI:10.1002/ijc.10126. |
| [11] Lou XY,Chen GB,Yan L,et al. A generalized combinatorial approach for detecting gene-by-gene and gene-by-environment interactions with application to nicotine dependence[J]. Am J Hum Gen,2007,80(6):1125-1137. DOI:10.1086/518312. |
| [12] Chan DSM,Lau R,Aune D,et al. Red and processed meat and colorectal cancer incidence:meta-analysis of prospective studies[J]. PLoS One,2011,6(6):e20456. DOI:10.1371/journal.pone.0020456. |
| [13] Pierre FH,Martin OC,Santarelli RL,et al. Calcium and α-tocopherol suppress cured-meat promotion of chemically induced colon carcinogenesis in rats and reduce associated biomarkers in human volunteers[J]. Am J Clin Nutrit,2013,98(5):1255-1262. DOI:10.3945/ajcn.113.061069. |
| [14] Squires J,Roebothan B,Buehler S,et al. Pickled meat consumption and colorectal cancer (CRC):a case-control study in Newfoundland and Labrador,Canada[J]. Cancer Causes Control,2010,21(9):1513-1521. DOI:10.1007/s10552-010-9580-z. |
| [15] Knekt P,Järvinen R,Dich J,et al. Risk of colorectal and other gastro-intestinal cancers after exposure to nitrate,nitrite and N-nitroso compounds:a follow-up study[J]. Int J Cancer,1999,80(6):852-856. |
| [16] 刘成义,党彤. 内蒙古地区生活、饮食因素对结直肠息肉的影响[J]. 胃肠病学,2015,20(5):287-291. DOI:10.3969/j.issn.1008-7125.2015.05.007. Liu CY,Dang T. Impact of lifestyle and dietary factors on colorectal polyps in Inner Mongolia Area[J]. Chin J Gastroenterol,2015,20(5):287-291. DOI:10.3969/j.issn.1008-7125.2015.05.007. |
| [17] 詹陈菊,应晓艳,陈晓清. 闽东地区畲族人群结直肠癌发病危险因素病例对照研究[J]. 护理学报,2010,17(23):16-20. DOI:10.3969/j.issn.1008-9969.2010.23.005. Zhan CJ,Ying XY,Chen XQ. Case-control study on the risk factors for colorectal cancer among population of She Minority in east Fujian[J]. Chin J Nurs,2010,17(23):16-20. DOI:10.3969/j.issn.1008-9969.2010.23.005. |
 2016, Vol. 37
2016, Vol. 37