文章信息
- 陈方方, 王岚, 金杉杉, 徐芳, 王璐.
- Chen Fangfang, Wang Lan, Jin Shanshan, Xu Fang, Wang Lu.
- 河南省驻马店市2008-2014年艾滋病单阳家庭抗病毒治疗原阳者死亡率及影响因素分析
- Mortality rate and influencing factors among index partners of HIV discordant couples in the context of antiretroviral therapy, Zhumadian, Henan province, 2008-2014
- 中华流行病学杂志, 2016, 37(7): 955-959
- Chinese Journal of Epidemiology, 2016, 37(7): 955-959
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2016.07.010
-
文章历史
- 投稿日期: 2016-04-20
2. 102206 北京, 中国疾病预防控制中心传染病预防控制所
2. National Institute for Communicable Disease Control and Prevention, Chinese Center for Disease Control and Prevention, Beijing 102206, China
作为提高HIV感染者生存质量的一项重要手段,抗病毒治疗药物能够抑制病毒活性、减缓病程发展,从而减少感染后的致病率和死亡率。对治疗者生存状况的研究不仅可以客观反映治疗效果,还能有效提示感染者耐药、医疗服务支持不足等一系列治疗相关问题[1]。河南省驻马店市是既往采血浆、输血及使用血制品途径感染HIV较为集中的地区。20世纪90年代中期,我国中部一些省份(主要在河南及其周边的安徽、山东、湖北、山西等)因非法采供血曾造成局部地区有偿献血人群中HIV感染快速播散流行。2003 年3月,国家率先在这些疫情较严重地区建立了首批艾滋病综合防治示范区,并免费向示范区的感染者提供抗病毒治疗。作为最早开展抗病毒治疗的地区之一[2],本研究对河南省驻马店市单阳家庭中接受抗病毒治疗原阳者的生存分析,了解治疗者的生存状况并识别可能的影响因素,为广泛治疗条件下深入开展防治工作提供依据。
对象与方法1. 研究对象:2008-2014年在驻马店市开展的开放式单阳家庭队列,选择4 196例接受抗病毒治疗的原阳者(治疗者)为研究对象。基线调查为治疗者在观察期内接受抗病毒治疗的首次随访记录。
2. 研究方法:采用面对面调查方式,在当地医疗机构咨询室进行一对一问卷调查。所有治疗者在基线调查时均需完成原阳者调查问卷,并采集静脉血进行CD4+T淋巴细胞(CD4)计数和病毒载量检测。调查员为当地CDC、乡卫生院、艾防门诊和村卫生室的医务工作者。实验室检测由驻马店市CDC和研究对象所属辖区医疗机构具有一定检测条件并通过相关检测资质认证的实验室完成。CD4计数:采用单平台绝对计数法(德国Partec公司)进行CD4检测。病毒载量检测:采用“人类免疫缺陷病毒1型(HIV-1)核酸定量检测试剂盒(巢式PCR-荧光探针法)”(中山大学达安基因股份有限公司)进行病毒载量测定。
3. 研究结局:以观察期内治疗者发生死亡为结局事件,由当地CDC核实信息,确认治疗者在观察期内的死亡结局和死亡日期。观察人年的计算:以治疗者个体为单位,精确计算每个治疗者从基线调查时间至出现结局事件(死亡)、删失(失访、拒访、离异等事件)或2014年12月31日调查结束的时间间隔。死亡率(死亡密度)=死亡人数/观察人年。
4. 统计学分析:将调查问卷和血清学检测结果录入EpiData 3.1软件,随后导入SPSS 19.0软件进行统计学分析。连续性变量的描述,使用x±s(正态分布)、M(QR);分类变量则使用构成比,不同组之间构成比差别的比较用 χ2检验(α=0.05)。采用寿命表法分析生存概率、死亡概率、生存率。基于Cox比例风险模型,对治疗原阳者死亡率的影响因素进行单因素和多因素分析,单因素分析的α检验水准取0.10,多因素分析时用逐步法(stepwise)筛选变量(α入=0.05、α出=0.10)。
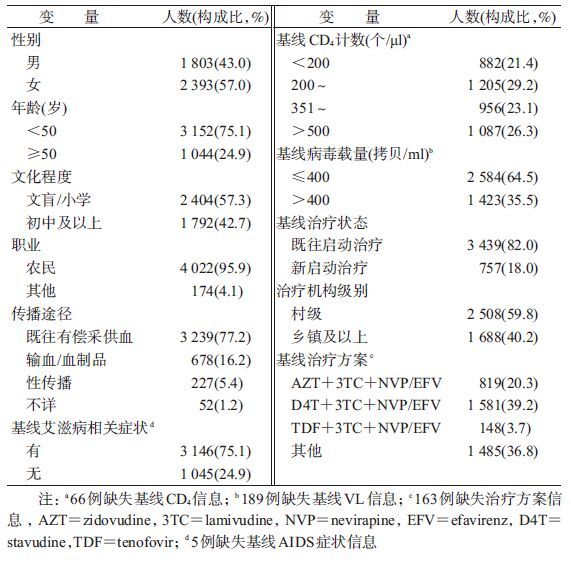
结 果1. 一般特征:4 196例接受抗病毒治疗的原阳者中,男性占43.0%、女性占57.0%;平均年龄为(44.65±8.36)岁;57.3%为文盲或小学文化程度;农民占90%以上;传播途径以既往有偿采供血为主占77.2%。
75.1%在基线时有艾滋病相关症状;基线CD4的M=207(QR:114~332)个/μl,其中,<200个/μl的占21.4%,200~350个/μl的占29.2%,351~500个/μl的占23.1%,>500个/μl的占26.3%;基线病毒载量≤400拷贝/ml的占64.5%。
治疗机构以村卫生室为主占59.8%;82.0%的治疗者在进入队列前启动抗病毒治疗(既往启动治疗者),18.0%则在基线时启动治疗(新启动治疗者);基线治疗方案主要有3种,其分布见表1。
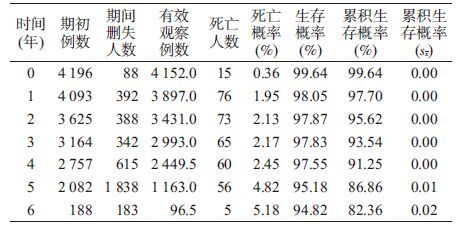
2. 随访情况:2008-2014年4 196例接受过抗病毒治疗的原阳者累计观察18 598.01人年,人均观察时间的M=5.00(QR:3.02~5.88)人年。其中,350例发生死亡,死亡率(密度)为1.88/100人年(95%CI:1.86/100人年~1.90/100人年)。随访期间1年生存率为99.64%,2年生存率为97.70%,3年生存率为95.62%,4年生存率为93.54%,5年生存率为91.25%,6年生存率为86.86%,7年生存率为82.36%。见表2。
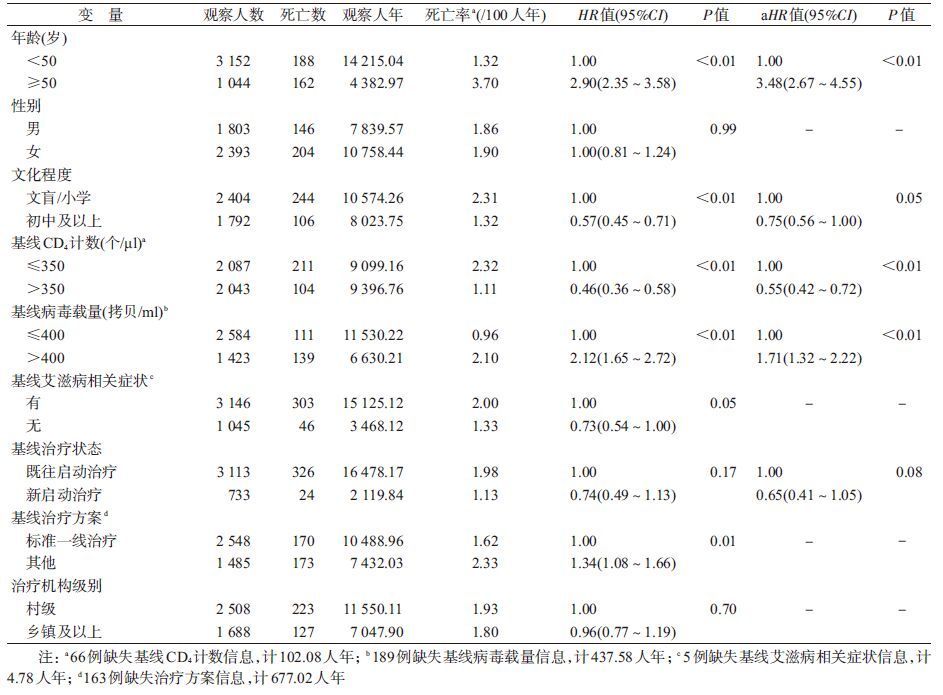
3. 死亡率的单因素分析:从基线人口学特征、基线免疫状态、基线治疗特征等方面对4 196例治疗原阳者的死亡率进行单因素分析,见表3。
(1)基线人口学特征:年龄在≥50岁治疗者的死亡风险高于<50岁者(HR=2.90,95%CI:2.35~3.58);不同性别治疗者的死亡率差异无统计学意义(HR=1.00,95%CI:0.81~1.24);初中及以上文化程度者的死亡率低于文盲/小学文化程度者(HR=0.57,95%CI:0.45~0.71)。
(2)基线免疫状态:基线CD4水平>350个/μl者的艾滋病相关死亡率低于≤350个/μl组(HR=0.46,95%CI:0.36~0.58);基线病毒载量>400拷贝/ml者的死亡率高于≤400拷贝/ml组(HR=2.12,95%CI:1.65~2.72);基线无艾滋病相关症状者与有症状者的死亡率差异尚未达到统计学检验水准(HR=0.73,95%CI:0.54~1.00)。
(3)基线治疗特征:既往启动治疗者的死亡率和新启动治疗者相比,差异无统计学意义(HR=0.74,95%CI:0.49~1.13);使用其他方案治疗者的死亡率高于使用标准一线治疗方案者(HR=1.34,95%CI:1.08~1.66);在不同级别医疗机构治疗者的死亡率差异无统计学意义(HR=0.96,95%CI:0.77~1.19)。
既往启动治疗与新启动治疗者相比,前者中血液途径传播比例(93.8% vs. 91.4%,P<0.01)、基线有艾滋病相关症状者比例(80.5% vs. 50.6%,P<0.01)、病毒载量>400拷贝/ml比例(36.9% vs. 29.5%,P<0.01)和基线使用非标准一线治疗方案比例(43.7% vs. 5.8%,P<0.01)均高于后者。
4. 死亡率的多因素分析:将单因素分析中所有变量均纳入多因素Cox回归模型,采用逐步法筛选变量。年龄≥50岁者的死亡风险高于<50岁者(aHR=3.48,95%CI:2.67~4.55);文化程度在初中及以上者的死亡风险低于文盲/小学文化程度者(aHR=0.75,95%CI:0.56~1.00);基线CD4水平≥350个/μl者的死亡率低于≤350个/μl组(aHR=0.55,95%CI:0.42~0.72);基线病毒载量水平>400拷贝/ml者的死亡率高于≤400拷贝/ml组(aHR=1.71,95%CI:1.32~2.22)。见表3。
讨 论本研究通过对驻马店市4 196例接受抗病毒治疗原阳者随访,得到这些治疗原阳者2008-2014年的死亡率为1.88/100人年。随访第1~7年生存率依次为99.64%、97.70%、95.62%、93.54%、91.25%、86.86%和82.36%,略高于云南省德宏傣族景颇族自治州、四川省凉山彝族自治州一般治疗者对应时期的生存率[3, 4],可能与研究地区和研究人群的特殊性有关。驻马店市是我国最早开展抗病毒治疗的地区之一[5],抗病毒治疗开展时间较长,覆盖率高,有比较完备的抗病毒治疗网络,包括密集的基层抗病毒治疗点和来自国家级、省级专家队伍的常年艾滋病防治技术支持,治疗体系较为成熟。同时,研究对象为当地单阳家庭随访管理的原阳者,其感染时间和感染途径较为集中,多为既往有偿采供血途径感染HIV,便于组织管理,同时该地区早在2005年便建立了单阳家庭随访管理制度[6],其在宣传预防夫妻间HIV传播的同时,注重原阳者治疗依从性的教育,并强化阴性配偶对原阳者治疗依从性的监督提醒,在一定程度上对原阳者的抗病毒治疗效果起到间接作用。
本研究中影响治疗原阳者生存状况的因素有年龄、文化程度、基线CD4水平、基线病毒载量以及基线治疗状态。
人口学特征中,年龄大的治疗者死亡风险较高,与既往研究结果一致,可能与其免疫状况差,延迟治疗率较高有关[7, 8, 9]。本研究中≥50岁治疗者使用一线标准治疗方案比例较低,推测其可能因早期治疗所使用治疗方案副作用较大、长期治疗过程中多已发生耐药等不良反应。2003年开展抗病毒治疗初期,治疗管理体系不很完善,显现出诸多治疗弊端[5]。文化程度较低者可能医疗常识相对缺乏,对疾病的认识和日常维护不足,使其治疗效果也相对较差,提示在宣传治疗正面效应的同时,也应积极应对治疗实际操作中可能因不规范、不适宜、不依从等衍生的问题。
CD4水平、病毒载量均为反映治疗者免疫状况、疾病进程的重要指标。本研究中,基线CD4水平≤350个/μl和病毒载量>400拷贝/ml的治疗者有较高的死亡率。由于感染者基线免疫状况较差,其治疗过程中预后也较差,因而死亡风险更高。Zhang等[10]研究也显示,启动抗病毒治疗时CD4水平越高,感染者的治疗效果越好,死亡率较低,提示应重视HIV检测咨询,尽早发现并诊断病例,及时启动抗病毒治疗,使机体维持在较高的免疫水平,将有助于改善感染者生存状况。
药物流行病学中,队列研究基线纳入的既往治疗者和新治疗者因其不同启动治疗时点对累积暴露风险的影响,往往其结局事件的发生风险有所不同[11]。为控制原阳者基线治疗状态不同对研究结局的影响,尝试在分析中纳入该变量加以控制。多因素分析中既往治疗者的死亡风险高于新治疗者,但差异无统计学意义(P=0.08),这可能与既往治疗者感染和治疗时间较长,存在较高比例的艾滋病相关症状、病毒载量未抑制,药物治疗方案也多为非标准一线治疗方案等特征有关。
治疗机构级别是治疗条件的反映。尽管既往有研究指出,在较低级别的医疗机构进行治疗,因其医疗资源和技术水平有限影响感染者的治疗效果[12],然而,本研究未能得出这一结论。在一定程度上反映了随着当地治疗体系的完善,治疗经验的长期积累,各级医疗机构治疗效果上的差距有所减小。
鉴于研究人群多为农民,感染时间、感染途径较为集中和统一,人口流动性较小[13, 14],抗病毒治疗在社区中的推行和实施较其他人群相对容易,使研究结果在外推至更广泛治疗人群时受限。但本研究可以反映当地既往采供血感染者在长期治疗环境下的整体生存状况,体现抗病毒治疗策略在资源有限地区推行的防治成效。
志谢 本研究得到中国CDC性病艾滋病预防控制中心流行病学室和驻马店市CDC的大力支持,在此表示感谢
利益冲突 无
| [1] Sieleunou I,Souleymanou M,Schonenberger AM,et al. Determinants of survival in AIDS patients on antiretroviral therapy in a rural centre in the Far-North Province,Cameroon[J]. Trop Med Int Health,2009,14(1):36-43. DOI:10.1111/j.1365-3156.2008.02183.x. |
| [2] 陈方方,王岚,韩娟,等. 河南省驻马店市HIV单阳家庭阴性配偶抗体阳转率及其影响因素研究[J].中华流行病学杂志,2013,34(1):10-14. DOI:10.3760/cma.j.issn.0254-6450.2013. 01.003. Chen FF,Wang L,Han J,et al. HIV sero-conversion rate and risk factors among HIV discordant couples in Zhumadian city Henan province[J]. Chin J Epidemiol,2013,34(1):10-14. DOI:10. 3760/cma.j.issn.0254-6450.2013.01.003. |
| [3] 姚仕堂,段松,项丽芬,等. 云南省德宏州3103例艾滋病患者抗病毒治疗后生存分析[J]. 中华流行病学杂志,2010,31(11):1215-1218. DOI:10.3760/cma.j.issn.0254-6450.2010.11.003. Yao ST,Duan S,Xiang LF,et al. Survival analysis on 3103 HIV/AIDS patients receiving antiretroviral treatment in Dehong prefecture,Yunnan province[J]. Chin J Epidemiol,2010,31(11):1215-1218. DOI:10.3760/cma.j.issn.0254-6450.2010.11.003. |
| [4] 邓玲,刘中夫,张石则,等. 四川省凉山州2008-2013年艾滋病患者生存时间及影响因素分析[J]. 中华流行病学杂志,2015,36(6):569-575. DOI:10.3760/cma.j.issn.0254-6450.2015.06. 007. Deng L,Liu ZF,Zhang SZ,et al. Survival time and related influencing factors of AIDS patients in Liangshan prefecture,Sichuan province,during 2008-2013[J]. Chin J Epidemiol,2015,36(6):569-575. DOI:10.3760/cma.j.issn.0254-6450.2015. 06.007. |
| [5] 豆智慧,赵燕,何云,等. 免费抗病毒治疗降低获得性免疫缺陷综合征患者病死率回顾性队列研究[J]. 中华预防医学杂志,2009,43(12):1091-1095. DOI:10.3760/cma.j.issn.0253-9624. 2009.12.010. Dou ZH,Zhao Y,He Y,et al. A retrospective cohort study on reduction of AIDS mortality among patients enrolled in national-free antiretroviral treatment programme in two cities in China[J].Chin J Prev Med,2009,43(12):1091-1095. DOI:10.3760/cma.j.issn.0253-9624.2009.12.010. |
| [6] 李洁,马彦民,孙定勇,等. 河南省2006-2010年艾滋病单方阳性配偶阳转状况分析[J]. 中华流行病学杂志,2012,33(1):71-74. DOI:10.3760/cma.j.issn.0254-6450.2012.01.016. Li J,Ma YM,Sun DY,et al. Analysis on sero-conversion status of HIV-discordant spouse from 2006-2010 in Henan province[J]. Chin J Epidemiol,2012,33(1):71-74. DOI:10.3760/cma.j.issn.0254-6450.2012.01.016. |
| [7] 韩志刚,程伟彬,钟斐,等. 广州市1991-2013年艾滋病相关死亡影响因素分析[J]. 中华流行病学杂志,2015,36(12):1406-1409. DOI:10.3760/cma.j.issn.0254-6450.2015.12.020. Han ZG,Cheng WB,Zhong F,et al. Influencing factors on AIDS-related deaths in Guangzhou 1991-2013[J]. Chin J Epidemiol,2015,36(12):1406-1409. DOI:10.3760/cma.j.issn.0254-6450.2015.12.020. |
| [8] Zhang FJ,Dou ZH,Ma Y,et al. Effect of earlier initiation of antiretroviral treatment and increased treatment coverage on HIV-related mortality in China:a national observational cohort study[J]. Lancet Infect Dis,2011,11(7):516-524. DOI:10.1016/S1473-3099(11)70097-4. |
| [9] Dias SS,Andreozzi V,Martins MO,et al. Predictors of mortality in HIV-associated hospitalizations in Portugal:a hierarchical survival model[J]. BMC Health Serv Res,2009,9:125. DOI:10.1186/1472-6963-9-125. |
| [10] Zhang FJ,Dou ZH,Yu L,et al. The effect of highly active antiretroviral therapy on mortality among HIV-infected former plasma donors in China[J]. Clin Infect Dis,2008,47(6):825-833. DOI:10.1086/590945. |
| [11] Ray WA. Evaluating medication effects outside of clinical trials:new-user designs[J]. Am J Epidemiol,2003,158(9):915-920. DOI:10.1093/aje/kwg231. |
| [12] Liu HX,Ma Y,Su YY,et al. Emerging trends of HIV drug resistance in Chinese HIV-infected patients receiving first-line highly active antiretroviral therapy:a systematic review and meta-analysis[J]. Clin Infect Dis,2014,59(10):1495-1502. DOI:10.1093/cid/ciu590. |
| [13] Wang L,Wang L,Smith MK,et al. Heterosexual transmission of HIV and related risk factors among serodiscordant couples in Henan province,China[J]. Chin Med J:Engl,2013,126(19):3694-3700. DOI:10.3760/cma.j.issn.0366-6999.20123311. |
| [14] Smith MK,Westreich D,Liu H,et al. Treatment to Prevent HIV Transmission in Serodiscordant Couples in Henan,China,2006 to 2012[J]. Clin Infect Dis,2015,61(1):111-119. DOI:10.1093/cid/civ200. |
 2016, Vol. 37
2016, Vol. 37