文章信息
- 杨跃诚, 张玉成, 曹艳芬, 唐仁海, 杨世江, 李林, 姚仕堂, 叶润华, 王继宝, 段松, 何纳.
- Yang Yuecheng, Zhang Yucheng, Cao Yanfen, Tang Renhai, Yang Shijiang, Li Lin, Yao Shitang, Ye Runhua, Wang Jibao, Duan Song, He Na.
- 云南省德宏州艾滋病病毒感染者/艾滋病患者阴性配偶HIV新发感染研究
- Incidence and risk factors of HIV infection among sero-negative spouses of people living with HIV/AIDS in Dehong prefecture, Yunnan province
- 中华流行病学杂志, 2016, 37(4): 512-516
- Chinese Journal of Epidemiology, 2016, 37(4): 512-516
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2016.04.014
-
文章历史
- 投稿日期: 2015-10-10
2. 200032 上海, 复旦大学公共卫生学院流行病学教研室
2. Department of Epidemiology, School of Public Health, and the Key Laboratory of Public Health Safety of Ministry of Education, Fudan University, Shanghai 200032, China
自1989年在云南省德宏傣族景颇族自治州(德宏州)注射吸毒人群中暴发艾滋病疫情以来,2014年全州累计报告艾滋病病毒感染者/艾滋病患者(HIV/AIDS)21 050人,属于艾滋病疫情高流行区。段松等[1]报告2006-2008年该地区HIV感染者阴性配偶HIV的发病密度为2.58/100人年;He等[2]报告2009-2011年该地区阴性配偶人群HIV的发病密度为1.5/100人年,其中接受过抗病毒治疗与未接受抗病毒治疗的感染者阴性配偶的发病密度分别为0.8/100人年和2.4/100人年。为了解近几年云南省德宏州HIV/AIDS阴性配偶HIV新发感染情况及影响因素,开展本队列研究。
对象与方法1.研究对象:为HIV/AIDS的阴性配偶。纳入标准:①HIV阴性;②配偶(含固定性伴)HIV阳性;③年龄≥16岁;④现住址为德宏州;⑤知情同意。本研究至2014年12月31日,共纳入阴性配偶2 091例。排除166例缺失社会人口学特征的阴性配偶后,最终纳入1 925例进行分析。
2.研究方法:本研究为开放性队列研究。根据艾滋病综合防治数据信息系统病例报告数据库,筛选德宏州HIV/AIDS的阴性配偶,按照知情同意原则纳入本研究。由接受过专门培训的德宏州各县/市CDC工作人员及村医开展面访问卷调查,基线和随访的内容相同,收集社会人口学信息、性行为及艾滋病相关信息,并采集静脉血标本,HIV检测参照《全国艾滋病检测技术规范》。阴性配偶新发HIV感染定义:在随访开始前其HIV阴性,在随访期间感染HIV,抗体检测阳性,并经Western Blot确认阳性。
观察终点为发现阴性配偶HIV感染。截尾事件包括失访、离异、死亡。失访定义为除基线调查外,研究对象从未接受过随访调查。
随访期间未发生HIV感染的阴性配偶,观察时间为最近一次随访为HIV阴性的时点与基线调查时点的差值,以人年表示;随访期间发生HIV新发感染的阴性配偶,观察时间为以最近一次随访为HIV阳性的时点与上一次随访为HIV阴性的时点的差值,两者的中间时点作为阴性配偶发生感染的时点,以此时间点与基线调查时间的差值为观察时间,以人年表示。
3.质量控制:①正式调查前,先进行预调查;调查员主要为德宏州下辖各县/市CDC工作人员及村医,熟悉当地情况,并在调查前均经过系统培训。②问卷调查选在较为私密的地点,由调查员指导进行,调查员对问卷的完整性及真实性进行核查;HIV检测试剂为同一厂家、同一批次产品;血液样本低温储存运输,实验室检测遵循相应国家标准并严格进行。③调查问卷实行双录入并进行校对,如有错误则通过电话或者村医上门询问进行核实。
4.统计学分析:采用EpiData 3.0软件录入数据;采用Excel 2013软件建立数据库,整理、核对数据库;使用SPSS 22.0软件进行统计学分析。对于分类资料构成比的比较采用χ2检验;使用Cox比例风险模型对影响阴性配偶HIV新发感染的因素进行分析。以P<0.05为差异有统计学意义。
结果1.一般情况:在1 925例阴性配偶中,男性472例(24.52%),女性1 453例(75.48%);汉族674例(35.01%),傣族684例(35.53%),景颇族446例(23.17%);初中以下文化程度1 347例(69.97%),初中及以上578例(30.02%)。
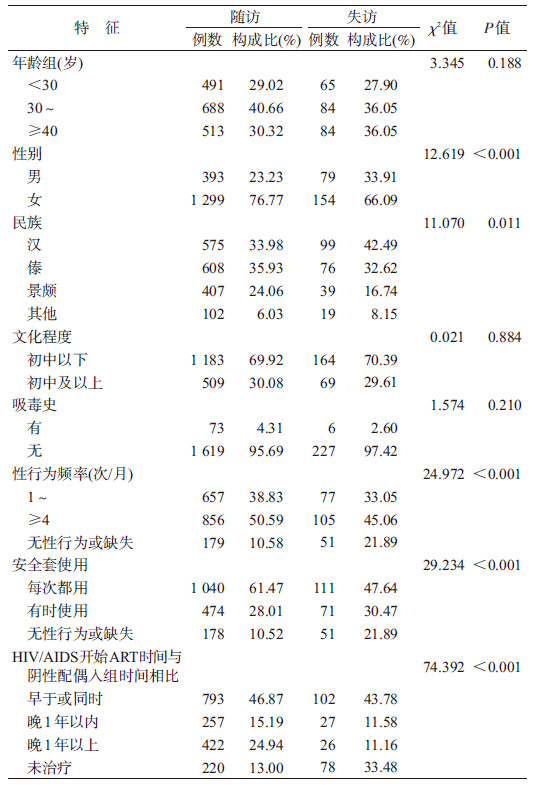
2.随访对象与失访对象基线情况:共有1 692例阴性配偶,随访次数中位数为3次,最少1次,最多6次,中位随访时间为3.56人年。阴性配偶最大81岁,最小16岁,平均年龄(35.9±9.5)岁。男性393例(23.23%),女性1 299例(76.77%);汉族575例(33.98%),傣族608例(35.93%),景颇族407例(24.06%);初中以下文化程度1 183例(69.92%)。1 925例阴性配偶中,有233例失访。男性79例(33.91%),女性154例(66.09%);汉族99例(42.48%),傣族76例(32.62%),景颇族39例(16.74%);初中以下文化164例(70.39%)。
失访者与随访者在年龄组(χ2=3.345,P=0.188)、文化程度(χ2=0.021,P=0.884)、吸毒史(χ2=1.574,P=0.210)构成方面差异无统计学意义;在性别(χ2=12.619,P<0.001)、民族(χ2=11.070,P=0.011)、性行为频率(χ2=24.972,P<0.001)、安全套使用频率(χ2=29.234,P<0.001)及阴性配偶入组时HIV/AIDS接受抗病毒治疗(ART)情况(χ2=74.392,P<0.001)构成方面差异有统计学意义。见表 1。
3.HIV新发感染率:1 692例阴性配偶共累积观察时间5 494.52人年,期间共有34例阴性配偶发生HIV新发感染,感染率为0.62/100人年。其中,2009-2010年,新发感染率为0.79/100人年;2011-2012年,新发感染率为0.62/100人年;2013-2014年,新发感染率为0.47/100人年。见表 2。
男性新发感染率为0.57/100人年,女性为0.63/100人年;汉族新发感染率为0.31/100人年,傣族为0.81/100人年,景颇族为0.86/100人年。见表 3。
4.HIV新发感染的危险因素:运用Cox比例风险模型对HIV感染的危险因素进行分析。单因素分析结果显示,傣族阴性配偶感染HIV风险高于汉族(HR=2.56,95%CI:1.00~6.54,P=0.050);不坚持使用安全套的阴性配偶感染HIV风险高于每次都用安全套的阴性配偶(HR=5.44,95%CI:2.25~13.15,P<0.001);HIV/AIDS开始ART时间晚于阴性配偶入组1年以上的、HIV/AIDS未进行ART的阴性配偶感染HIV的风险均高于HIV/AIDS早于或者与阴性配偶入组同时接受ART的阴性配偶(HR=5.07,95%CI:2.01~12.79,P=0.001;HR=4.15,95%CI:1.34~12.92,P=0.014)。
将单因素分析中P<0.2的因素,以及年龄组、性别、文化程度、吸毒史、性行为频率强制纳入多因素分析。结果显示,不坚持使用安全套的阴性配偶感染HIV风险显著高于每次都用安全套的阴性配偶(HR=4.64,95%CI:1.89~11.40,P=0.001);HIV/AIDS开始ART时间晚于阴性配偶入组1年以上的、HIV/AIDS未进行ART的阴性配偶感染HIV的风险均高于HIV/AIDS早于或者与阴性配偶入组同时进行ART的阴性配偶(HR=3.70,95%CI:1.44~9.49,P=0.007;HR=3.62,95%CI:1.14~11.51,P=0.029)。见表 3。
讨论2009-2014年,德宏州HIV感染者阴性配偶人群HIV新发感染率为0.62/100人年。与段松、He等[1,2]在该地区以往研究中的结果相比,该地区阴性配偶人群HIV新发感染率呈现较为明显的下降趋势,并处于该地区近年来最低的水平。国内其他地区的类似研究中,李洁等[3]报告2006-2010年河南省阴性配偶人群HIV抗体阳转率分别为(1.94、1.79、0.59、0.41)/100人年;陈方方等[4]报告2006-2011年河南省驻马店市4 813户单阳家庭总HIV抗体阳转率为0.63/100人年;陈琳等[5]报告2009-2013年浙江省2 575对HIV单阳夫妻配偶HIV抗体总阳转率为3.56/1 000人年;倪明健等[6]在新疆伊宁市和库车县2009-2010年进行的一项干预研究中报告,368例阴性配偶中HIV发病密度为1.71/100人年。综合近年来我国东部、中部、西部地区阴性配偶人群的研究来看,2009-2014年德宏州阴性配偶人群HIV总发病率处于相对较低水平。
单因素分析显示,HIV新发感染的危险因素有傣族、不能每次性行为坚持使用安全套、HIV/AIDS开始ART时间晚于阴性配偶入组时间1年以上、HIV/AIDS未进行ART。多因素分析显示,HIV新发感染的危险因素为不坚持使用安全套、HIV/AIDS开始ART时间晚于阴性配偶入组1年以上、HIV/AIDS未进行ART。安全套的物理隔断作用,使得HIV无法通过性传播途径感染阴性配偶。不能每次性行为坚持使用安全套使得阴性配偶处于HIV高暴露状态,因而有较高的感染风险。每次性行为都坚持使用安全套可降低感染HIV的风险早已成为研究者的共识[7,8,9]。HIV/AIDS ART时间较晚或者未进行ART,体内HIV不能被有效抑制,病毒载量较高,传染性较强,因此其阴性配偶感染HIV的风险也高。
在本研究中,有6例研究对象虽然报告每次都用安全套,但仍然感染了HIV,可能的原因包括但不局限于以下情况:①存在非阴道性交,如:口交、肛交等;②未能正确使用安全套或者出现安全套破损等情况;③研究对象担心受到调查人员的责备,或者知道调查人员希望研究对象能够坚持使用安全套,因而谎报安全套使用情况。
阴性配偶除与配偶有性行为外,还可能存在商业性行为或者临时性行为。在本研究能随访的1 692例阴性配偶中,47例报告曾经有过商业性行为,其中7例报告近一年发生过商业性行为;30例报告曾经有过临时性伴,其中11例报告近一年有过临时性伴。由于有商业性行为或者临时性伴的阴性配偶均未感染HIV,且人数较少,因此未将商业性行为或临时性行为纳入分析。
本研究存在不足:①虽然为前瞻性研究,但阴性配偶的性行为信息均为回忆过去一年所得,不可避免地存在回忆偏倚;②部分阴性配偶失访,可能在一定程度上影响HIV新发感染率;③由于随访时间较长,研究对象较多,工作量大,在问卷填写、数据录入、数据库整理等诸多环节均可能出现错误。
与可随访阴性配偶相比,失访的阴性配偶中拥有接受ART较晚、未接受ART的HIV/AIDS所占比例较高,根据本研究的分析结果,HIV/AIDS接受ART较晚、未接受ART,是阴性配偶HIV新发感染的危险因素。因此本研究报告的总发病率可能在一定程度上被低估。
另外,本研究仅对阴性配偶的社会人口学特征、性行为、吸毒史、其HIV/AIDS接受ART等因素进行了分析,并未涉及到一些其他的因素,如:阴性和HIV/AIDS的免疫状况、感染者的病毒载量、艾滋病相关知识等,后续研究可在此基础上进一步深入分析。
综上所述,2009-2014年云南省德宏州HIV感染者阴性配偶人群HIV发病率较低,当地卫生部门在现有工作的基础上,仍需在阴性配偶人群中继续强调使用安全套的重要性,并对HIV/AIDS及早进行抗病毒治疗。
利益冲突 无| [1] 段松,杨跃诚,项丽芬,等. 云南省德宏州HIV感染者的阴性配偶中新发感染率研究[J]. 中华流行病学杂志,2010,31(9):996-1000. DOI:10.3760/cma.j.issn.0254-6450.2010.09.009. Duan S,Yang YC,Xiang LF,et al. Incidence and risk factors of HIV infection among sero-negative spouses of HIV patients in Dehong prefecture of Yunnan province[J]. Chin J Epidemiol,2010,31(9):996-1000. DOI:10.3760/cma.j.issn.0254-6450. 2010.09.009. |
| [2] He N,Duan S,Ding YY,et al. Antiretroviral therapy reduces HIV transmission in discordant couples in rural Yunnan,China[J]. PLoS One,2013,8(11):e77981. DOI:10.1371/journal.pone. 0077981. |
| [3] 李洁,马彦民,孙定勇,等. 河南省2006-2010年艾滋病单方阳性配偶阳转状况分析[J]. 中华流行病学杂志,2012,33(1):71-74. DOI:10.3760/cma.j.issn.0254-6450.2012.01.016. Li J,Ma YM,Sun DY,et al. Analysis on sero-conversion status of HIV-discordant spouse from 2006-2010 in Henan province[J]. Chin J Epidemiol,2012,33(1):71-74. DOI:10.3760/cma.j.issn.0254-6450.2012.01.016. |
| [4] 陈方方,王岚,韩娟,等. 河南省驻马店市HIV单阳家庭阴性配偶抗体阳转率及其影响因素研究[J]. 中华流行病学杂志,2013,34(1):10-14. DOI:10.3760/cma.j.issn.0254-6450.2013. 01.003. Chen FF,Wang L,Han J,et al. HIV sero-conversion rate and risk factors among HIV discordant couples in Zhumadian city,Henan province[J]. Chin J Epidemiol,2013,34(1):10-14. DOI:10. 3760/cma.j.issn.0254-6450.2013.01.003. |
| [5] 陈琳,潘晓红,杨介者,等. 浙江省2009-2013年单阳家庭配偶HIV血清学阳转率分析[J]. 中华流行病学杂志,2015,36(8):857-861. DOI:10.3760/cma.j.issn.0254-6450.2015.08.019. Chen L,Pan XH,Yang JZ,et al. Incidence rate of HIV transmission in HIV discordant couples in Zhejiang province,2009-2013[J]. Chin J Epidemiol,2015,36(8):857-861. DOI:10.3760/cma.j.issn.0254-6450.2015.08.019. |
| [6] 倪明健,陈学玲,王吉亮,等. 新疆艾滋病单阳配偶性传播综合干预效果评价[J]. 中国公共卫生,2012,28(12):1552-1554. Ni MJ,Chen XL,Wang JL,et al. Evaluation of comprehensive prevention among HIV serodiscordant couples in Xinjiang[J]. Chin J Public Health,2012,28(12):1552-1554. |
| [7] Nelson KE,Celentano DD,Eiumtrakol S,et al. Changes in sexual behavior and a decline in HIV infection among young men in Thailand[J]. N Engl J Med,1996,335(5):297-303. DOI:10.1056/NEJM199608013350501. |
| [8] Weller S,Davis-Beaty K. Condom effectiveness in reducing heterosexual HIV transmission[J]. Cochrane Database Syst Rev,2002. DOI:10.1002/14651858.CD003255. |
| [9] Del Romero J,Castilla J,Hernando V,et al. Combined antiretroviral treatment and heterosexual transmission of HIV-1:cross sectional and prospective cohort study[J]. BMJ,2010,340:c2205. DOI:10.1136/bmj.c2205. |
 2016, Vol. 37
2016, Vol. 37