文章信息
- 刘青青, 余灿清, 高文静, 曹卫华, 吕筠, 王胜锋, 逄增昌, 丛黎明, 董忠, 吴凡, 汪华, 吴先萍, 王德征, 王滨有, 李立明.
- Liu Qingqing, Yu Canqing, Gao Wenjing, Cao Weihua, Lyu Jun, Wang Shengfeng, Pang Zengchang, Cong Liming, Dong Zhong, Wu Fan, Wang Hua, Wu Xianping, Wang Dezheng, Wang Binyou, Li Liming.
- 中国18岁以下双生子出生体重与超重/肥胖的关联分析
- A co-twin control study on birth weight, overweight and obesity among children younger than 18 years old in China
- 中华流行病学杂志, 2016, 37(4): 464-468
- Chinese Journal of Epidemiology, 2016, 37(4): 464-468
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2016.04.005
-
文章历史
- 投稿日期: 2015-09-06
2. 266033 青岛市疾病预防控制中心;
3. 310051 杭州, 浙江省疾病预防控制中心;
4. 100013 北京市疾病预防控制中心慢性病防治所;
5. 200336 上海市疾病预防控制中心;
6. 210009 南京, 江苏省疾病预防控制中心;
7. 610041 成都, 四川省疾病预防控制中心;
8. 300011 天津市疾病预防控制中心非传染病预防控制所;
9. 150081 哈尔滨医科大学公共卫生学院流行病学教研室
2. Qingdao Center for Disease Control and Prevention, Qingdao 266033, China;
3. Zhejiang Provincial Center for Disease Control and Prevention, Hangzhou 310051, China;
4. Department of Chronic and Non-communicable Disease Control and Prevention, Beijing Center for Disease Control and Prevention, Beijing 100013, China;
5. Shanghai Center for Disease Control and Prevention, Shanghai 200336, China;
6. Jiangsu Provincial Center for Disease Control and Prevention, Nanjing 210009, China;
7. Sichuan Provincial Center for Disease Control and Prevention, Chengdu 610041, China;
8. Department of Chronic and Non-communicable Disease Control and Prevention, Tianjin Center for Disease Control and Prevention, Tianjin 300011, China;
9. Department of Epidemiology, School of Public Health, Harbin Medical University, Harbin 150081, China
儿童青少年超重/肥胖作为多种慢性病的主要危险因素之一,是导致早死、残疾及影响生命质量的重要公共卫生问题[1, 2, 3, 4]。很多研究发现肥胖的发生可能与生命早期宫内生长发育环境有关[5, 6],由于胎儿时期的生长发育状况不易直接测量,国内外研究中多使用出生体重作为胎儿宫内生长发育状况的指示性指标[7]。胎儿宫内生长发育状况与儿童期超重/肥胖间的关系可能受到遗传因素和社会经济状况等环境混杂因素的影响,而双生子生命早期多为共同抚养,具有相同的生活环境,因此通过对双生子对的匹配可以控制出生后早期环境因素对儿童期慢性病发病结局之间的影响[8]。目前针对出生体重与儿童超重/肥胖关联的研究主要来自欧美国家,国内相关研究较少,且尚未得到一致结论[9]。为此本研究以中国双生子登记系统基线调查项目<18岁双生子作为研究对象,探讨出生体重与儿童期BMI及超重/肥胖间的关联。
对象与方法1. 研究对象:利用中国双生子登记系统(Chinese National Twin Registry,CNTR)中2012 年北京市、上海市、天津市、黑龙江省、江苏省、浙江省、四川省、山东省青岛市8个项目点<18岁参与基本登记的双生子为研究对象[10]。研究对象为自愿参加,并签署知情同意书,调查方案通过北京大学医学部伦理委员会审批。
2. 研究方法:
(1)卵型判断:根据问卷和建模结合的方法判断双生子的卵型。性别相异的双生子认为是异卵双生子,对于性别相同的双生子对,利用性别、年龄和“是否长得像”建模决定双生子对的卵型。该模型的判断结果与金标准“基因法”的一致性达0.88(95%CI:0.82~0.92)[11]。
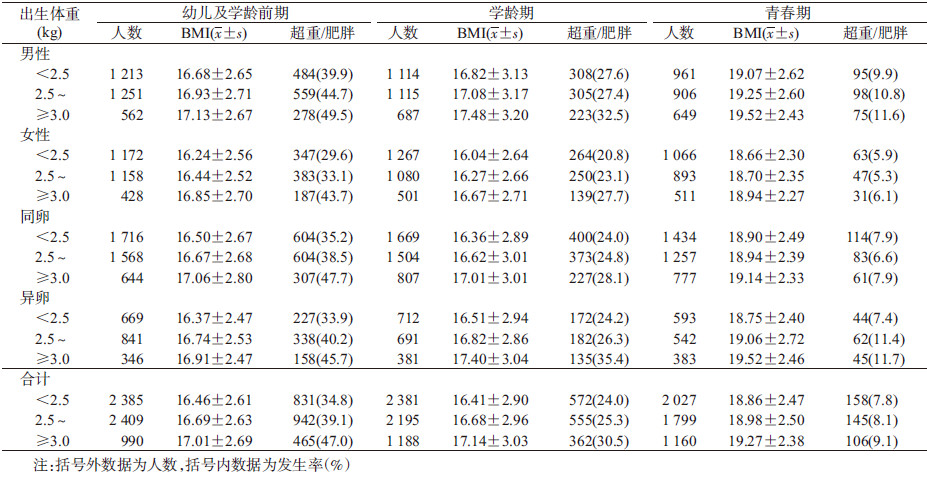
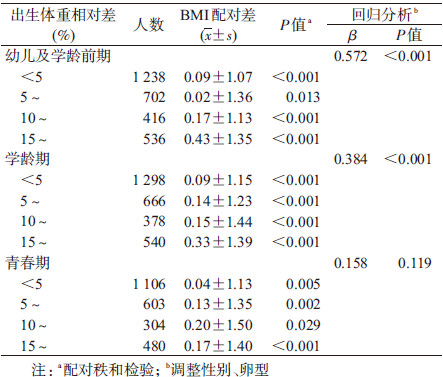
(2)评价指标:① 出生体重(kg)通过自报方式获得,本研究依此分为 “<2.5”、“≥2.5且<3.0”、“≥3.0” 3组。同一对双生子的出生体重之差为其中体重重者减轻者;出生体重相对差(%)=优势方出生体重-劣势方出生体重)/优势方出生体重×100%。按出生体重相对差标准分为 “<5%”、“≥5%且<10%”、“≥10%且<15%”、“≥15%” 4组。②身高、体重分别为自调查时过去3个月内的自报身高(cm)和体重(kg)。依据中国肥胖问题工作组2~18岁儿童超重/肥胖BMI筛查标准判定超重和肥胖[12]。③双生子年龄为登记日期减阳历出生日期,根据我国现行的儿科年龄分段以及各年龄段特点将研究对象分为幼儿及学龄前期(≥2且<6岁)、学龄期(≥6且<12岁)和青春期(≥12且<18岁)3组。
3. 统计学分析:本文将双生子作为成对的个体,描述研究人群在不同年龄组及不同出生体重分组的BMI、超重/肥胖的分布情况。其中数值变量采用均值±标准差(x±s),分类变量采用频数(构成比,%)。配对分析中将双生子对之间出生体重的差异作为暴露因素,BMI的差异和超重/肥胖率的差异作为结局指标。利用配对的Wilcoxon符号秩和检验出生体重优势方BMI与劣势方BMI的差异;将出生体重相对差作为连续变量,利用回归分析判断出生体重相对差与儿童各年龄组BMI差值之间的关联效应的方向及大小。利用条件logistic回归分析不同出生体重组对超重/肥胖风险的影响及其效应,以出生体重最低组作为对照进行趋势性检验,以出生体重作为连续变量,判断双生子对内(配对组)出生体重差异对于结局变量的线性效应。统计分析采用SPSS 20.0软件。
结果1. 一般情况:共纳入8 267对性别相同的双生子,平均年龄(8.94±4.70)岁,平均出生体重(2.55±0.48) kg。其中男性4 229对(51.2%),同卵双生子5 688对(68.8%),见表 1。调整性别和卵型的影响后,出生体重与不同时期的BMI为正相关,出生体重对幼儿及学龄前期、学龄期、青春期BMI的偏回归系数分别为0.46(P<0.001)、0.59(P<0.001)、0.33(P<0.001)。随着年龄的增加,超重/肥胖率降低。各年龄段中男性超重/肥胖率均高于女性。出生体重<2.5 kg的异卵双生子超重/肥胖率小于同组的同卵双生子;出生体重>3.0 kg的异卵双生子超重/肥胖率大于同组的同卵双生子(P<0.05)。
2. 出生体重与儿童青少年BMI关联的配对分析:不同出生体重相对差值分组中,出生体重优势方的BMI在3个儿童青少年时期均高于劣势方(P<0.05)。随着出生体重相对差值的增大,BMI配对差也逐渐增大(表 2)。幼儿及学龄前期组出生体重相对差>15%的双生子对的BMI配对差为(0.40±1.35) kg/m2,高于<5%组(P<0.001)。调整性别和卵型后,出生体重相对差每增加1%,双生子BMI配对差增加0.57 kg/m2。其他年龄组也有相同趋势,但对BMI配对差的影响有所降低,该变化趋势在不同性别、不同卵型间的差异无统计学意义(P>0.05)。
3. 出生体重与儿童青少年超重/肥胖结局的病例对照分析:为进一步分析出生体重与不同时期儿童超重/肥胖之间的关联,选择3个年龄组超重/肥胖结局不一致的730对双生子作为研究对象,按照1:1匹配的病例对照研究进行分析(表 3)。出生体重每增加0.5 kg,幼儿及学龄前期组超重/肥胖的风险增加0.87倍,学龄期组超重/肥胖的风险增加0.69倍,青春期组超重/肥胖的风险增加0.28倍。分层分析显示幼儿及学龄前期组有统计学意义,异卵双生子的出生体重每增加0.5 kg,发生超重/肥胖风险增加0.87倍,大于同卵双生子(OR=1.86,95%CI:1.24~2.81);出生体重每增加0.5 kg,男性双生子发生超重/肥胖风险增加1.12倍,大于女性双生子(OR=1.65,95%CI:1.11~2.44)。
出生体重是反映胎儿宫内生长发育的一个简单而可靠的指标,国内外研究表明该指标与儿童肥胖密切相关。本研究发现,儿童青少年双生子的超重/肥胖率随年龄增长而呈下降趋势。出生体重越大,儿童青少年超重/肥胖的风险越大,两者的关联随年龄而减小。可能的解释是婴幼儿期脂肪细胞数量基本达到最大值,青春期后仅有少量增加[13],故幼儿和学龄期是超重和肥胖的高发时期。
有研究认为出生体重与后天肥胖及代谢性疾病的关系呈“U”或“J”形分布[14, 15]。本研究发现无论幼儿期、学龄期还是青少年期,较高出生体重组的超重/肥胖率均高于较低出生体重组,与2015年上海地区的调查结果相似[16]。双生子在儿童早期其宫内环境因素比追赶生长期的影响更大[17],较高出生体重的个体在其生长发育中仍可超过较低出生体重的同胞,因此出生体重与双生子超重/肥胖呈正相关。
本研究未发现低出生体重对儿童期超重/肥胖的影响。一项对儿童时期生长发育状况的追踪研究发现[18],与出生时具有正常或较高出生体重的个体相比,较低出生体重的个体在整个儿童时期体型指标较低,且两者体重之间的差异主要在于肌肉组织,出生时低出生体重的个体更倾向于发生腹部及躯干脂肪的堆积[19],由于本研究仅采用BMI判断超重/肥胖,可能低估低出生体重儿导致的超重/肥胖,使两者的关联趋于弱化。同时在本研究中,由于双生子出生体重比单胞胎偏低,巨大儿(出生体重>4.0 kg)的样本量较小,因此无法得到巨大儿与超重/肥胖的关系。
一些队列研究虽然已经验证出生体重与超重/肥胖关系的因果假说[20],但往往不能同时控制常见混杂因素的影响,例如母亲怀孕年龄、胎龄、宫内营养状况以及其他目前未知的相关因素[5, 6],或者无法对上述指标进行准确测量,导致得到的关联强度并非准确。而本研究采用双生子对内对照设计,可有效匹配上述因素的混杂作用[21],其超重/肥胖可归因于:①加性遗传效应(该效应在同卵双生子中完全一致,而在异卵双生子中有50%相似);②早期环境效应(该效应无论同卵双生子或异卵双生子所受影响均相同);③非共享环境效应(例如成年后的家庭经济状况影响等),该效应无论同卵双生子或异卵双生子都是独有的。普通单胞胎的超重/肥胖结局可能会不同程度地受到以上3种因素的影响,而双生子对内对照设计,尤其是同卵双生子,可以同时控制加性遗传效应(异卵双生子为50%)及早期环境效应的影响,从而更好地判断暴露、结局的因果关联[8]。
本研究通过双生子配对分析,在同卵双生子中得到的结果是独立于上述混杂因素影响的出生体重与超重/肥胖的关联(OR=1.74),与Yu等[22]的Meta分析结果和Péter等[23]的研究结果基本一致。此外,本研究还对比异卵双生子和同卵双生子中的效应,在异卵双生子中观察到的出生体重与幼儿期超重/肥胖关联在同卵双生子中减弱,说明遗传可能对该关联产生了混杂影响,即存在同时影响出生体重与超重/肥胖的混杂因素,提示分析出生体重与超重/肥胖两者间共享的遗传度可以进一步量化遗传因素对两者关联的混杂影响。
本研究存在局限性。首先,CNTR在基线登记时未收集孕周信息,因此本研究暂无法分类讨论孕周对出生体重及生后早期体格发育的影响;其次,双生子出生体重以及体格测量信息均为自报。随着双生子年龄的增长,这种回忆偏倚造成的影响可能会更大,尤其对于同卵双生子,父母倾向于报告相似的出生体重,导致出生体重相对差偏低,低估关联强度的大小。同时,双生子人群的早期生长发育模式不同于一般人群,生长发育速度慢于单胞胎,平均出生体重普遍低于单胞胎[24],这将会影响双生子人群研究结论的推广。另外,本研究采用CNTR的基线资料,结果显示不同年龄组的出生体重与超重/肥胖的关联强度不同,而非年龄的变化趋势,因此不能排除出生队列效应。但丹麦一项20万人的出生队列研究并未发现儿童出生体重与超重的关联在48年间存在长期趋势[23],且无论男女,高出生体重(>4.0 kg)与超重的RR值从7岁的2.0降至13岁的1.5,从一定程度上支持本研究的结论。
综上所述,双生子出生体重与幼儿及学龄期超重/肥胖存在正向关联,但在指导实施公共卫生干预措施时仍需谨慎。由于降低出生体重会一定程度上增加新生儿死亡风险,以及成年期高血压、心脑血管疾病的患病风险[25],因此要充分衡量降低出生体重对改善儿童期超重/肥胖的利与弊,需要进一步开展大样本前瞻性研究,对母体妊娠、胚胎生长发育以及儿童青少年体格指标进行精确测量,以确定更为科学合理的出生体重范围,达到在生命早期预防慢性病的目标。
利益冲突 无| [1] Li CY,Ford ES,Zhao GX,et al. Prevalence of pre-diabetes and its association with clustering of cardiometabolic risk factors and hyperinsulinemia among U.S. adolescents:National Health and Nutrition Examination Survey 2005-2006[J]. Diabetes Care,2009,32(2):342-347. DOI:10.2337/dc08-1128. |
| [2] Centers for Disease Control and Prevention. National diabetes fact sheet:national estimates and general information on diabetes and prediabetes in the United States[R]. Atlanta,GA:U.S. Department of Health and Human Services,Centers for Disease Control and Prevention,2011. |
| [3] Freedman DS,Mei ZG,Srinivasan SR,et al. Cardiovascular risk factors and excess adiposity among overweight children and adolescents:the Bogalusa Heart Study[J]. J Pediatr,2007,150(1):12-17.e2. DOI:10.1016/j.jpeds.2006.08.042. |
| [4] Kushi LH,Byers T,Doyle C,et al. American Cancer Society Guidelines on Nutrition and Physical Activity for cancer prevention:reducing the risk of cancer with healthy food choices and physical activity[J]. CA Cancer J Clin,2006,56(5):254-281. DOI:10.3322/canjclin.56.5.254. |
| [5] 阮慧娟,汤庆娅,沈秀华,等. 儿童肥胖与出生体重、胎龄及宫内营养的关系[J]. 中华围产医学杂志,2009,12(4):253-256. DOI:10.3760/cma.j.issn.1007-9408.2009.04.004. Ruan HJ,Tang QY,Shen XH,et al. Birth weight,gestational age at birth and intrauterine nutrition affect the incidence of childhood obesity[J]. Chin J Perinat Med,2009,12(4):253-256. DOI:10.3760/cma.j.issn.1007-9408.2009.04.004. |
| [6] Rogers I,the EURO-BLCS Study Group. The influence of birth weight and intrauterine environment on adiposity and fat distribution in later life[J]. Int J Obes Relat Metab Disord,2003,27(7):755-777. DOI:10.1038/sj.ijo.0802316. |
| [7] Wilcox AJ. On the importance-and the unimportance-of birth weight[J]. Int J Epidemiol,2001,30(6):1233-1241. DOI:10.1093/ije/30.6.1233. |
| [8] Öberg S,Cnattingius S,Sandin S,et al. Birth weight predicts risk of cardiovascular disease within dizygotic but not monozygotic Twin Pairs:a large population-based co-twin-control study[J]. Circulation,2011,123(24):2792-2798. DOI:10.1161/CIRCULATIONAHA.110.987339. |
| [9] Rossi CE,de Assis Guedes de Vasconcelos F. Birth weight and obesity in children and adolescents:a systematic review[J]. Rev Bras Epidemiol,2010,13(2):246-258. DOI:10.1590/S1415-790X2010000200007. |
| [10] Li LM,Gao WJ,Yu CQ,et al. The Chinese National Twin Registry:an update[J]. Twin Res Hum Genet,2013,16(1):86-90. DOI:10.1017/thg.2012.148. |
| [11] Zhou B,Gao WJ,Lv J,et al. Genetic and environmental influences on obesity-related phenotypes in Chinese twins reared apart and together[J]. Behav Genet,2015,45(4):427-437. DOI:10.1007/s10519-015-9711-0. |
| [12] 李辉,宗心南,季成叶,等. 中国2-18岁儿童青少年超重和肥胖筛查体重指数界值点的研究[J]. 中华流行病学杂志,2010,31(6):616-620. DOI:10.3760/cma.j.issn.0254-6450.2010.06. 004. Li H,Zong XN,Ji CY,et al. Body mass index cut-offs for overweight and obesity in Chinese children and adolescents aged 2-18 years[J]. Chin J Epidemiol,2010,31(6):616-620. DOI:10.3760/cma.j.issn.0254-6450.2010.06.004. |
| [13] Ong KK,Ahmed ML,Emmett PM,et al. Association between postnatal catch-up growth and obesity in childhood:prospective cohort study[J]. BMJ,2000,320(7240):967-971. DOI:10.1136/bmj.320.7240.967. |
| [14] Johnsson IW,Haglund B,Ahlsson F,et al. A high birth weight is associated with increased risk of type 2 diabetes and obesity[J]. Pediatr Obes,2015,10(2):77-83. DOI:10.1111/ijpo.230. |
| [15] 戎芬,武俊青,李玉艳,等. 出生体重与儿童期超重肥胖的关系[J]. 中国儿童保健杂志,2011,19(11):989-991. Rong F,Wu JQ,Li YY,et al. Relationship between birth weight and overweight or obesity in childhood[J]. Chin J Child Health Care,2011,19(11):989-991. |
| [16] 张钰,宋艾云,范玉娟,等. 出生体重与5至8岁儿童超重和肥胖关联的队列研究[J]. 中国循证儿科杂志,2015,10(1):46-51. DOI:10.3969/j.issn.1673-5501.2015.01.008. Zhang Y,Song AY,Fan YJ,et al. Cohort study on the association of overweight and obesity among children aged 5 to 8 years with birth weight[J]. Chin J Evid Based Pediatr,2015,10(1):46-51. DOI:10.3969/j.issn.1673-5501.2015.01.008. |
| [17] Pietiläinen KH,Kaprio J,Räsänen M,et al. Genetic and environmental influences on the tracking of body size from birth to early adulthood[J]. Obes Res,2002,10(9):875-884. DOI:10.1038/oby.2002.120. |
| [18] Hediger ML,Overpeck MD,Kuczmarski RJ,et al. Muscularity and fatness of infants and young children born small-or large-for-gestational-age[J]. Pediatrics,1998,102(5):e60. |
| [19] Negrato CA,Gomes MB. Low birth weight:causes and consequences[J]. Diabetol Metab Syndr,2013,5:49. DOI:10.1186/1758-5996-5-49. |
| [20] Loaiza S,Coustasse A,Urrutia-Rojas X,et al. Birth weight and obesity risk at first grade in a cohort of Chilean children[J]. Nutr Hosp,2011,26(1):214-219. |
| [21] Victoria A,Mora G,Arias F. Perinatal outcome,placental pathology,and severity of discordance in monochorionic and dichorionic twins[J]. Obstet Gynecol,2001,97(2):310-315. DOI:10.1016/S0029-7844(00)01111-X. |
| [22] Yu ZB,Han SP,Zhu GZ,et al. Birth weight and subsequent risk of obesity:a systematic review and meta-analysis[J]. Obes Rev,2011,12(7):525-542. DOI:10.1111/j.1467-789X.2011.00867.x. |
| [23] Péter S,Bíró L,Németh A,et al. Association between birth weight and childhood obesity in a Budapest metropolitan survey[J]. Orv Hetil,2008,149(9):407-410. DOI:10.1556/OH.2008. 28251. |
| [24] Morley R. Can we generalise from findings in twins?[J]. Paediatr Perinat Epidemiol,2005,19 Suppl 1:54-59. DOI:10. 1111/j.1365-3016.2005.00610.x. |
| [25] Rugholm S,Baker JL,Olsen LW,et al. Stability of the association between birth weight and childhood overweight during the development of the obesity epidemic[J]. Obes Res,2005,13(12):2187-2194. DOI:10.1038/oby.2005.271. |
 2016, Vol. 37
2016, Vol. 37