文章信息
- 赵宇倩, 赵方辉, 胡尚英, 陈汶, 陈凤, 崔剑锋, 刘彬, 章文华, 张询, 潘秦镜, 乔友林. 2015.
- Zhao Yuqian, Zhao Fanghui, Hu Shangying, Chen Wen, Chen Feng, Cui Jianfeng, Liu Bin, Zhang Wenhua, Zhang Xun, Pan Qinjing, Qiao Youlin. 2015.
- 中国女性人群宫颈人乳头瘤病毒感染及型别分布的多中心横断面研究
- Multi-center cross-sectional study on type-specific human papillomavirus infection among Chinese women
- 中华流行病学杂志, 2015, 36(12): 1351-1356
- Chinese Journal of Epidemiology, 2015, 36(12): 1351-1356
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2015.12.006
-
文章历史
- 收稿日期: 2015-04-21
2. 100021 北京协和医学院中国医学科学院肿瘤医院 妇瘤科;
3. 100021 北京协和医学院中国医学科学院肿瘤医院病理科;
4. 100021 北京协和医学院中国医学科学院肿瘤医院细胞室
2. Department of Gynecology, Cancer Hospital, Chinese Academy of Medical Sciences and Peking Union Medical College, Beijing 100021, China;
3. Department of Pathology, Cancer Hospital, Chinese Academy of Medical Sciences and Peking Union Medical College, Beijing 100021, China;
4. Department of Cytology, Cancer Hospital, Chinese Academy of Medical Sciences and Peking Union Medical College, Beijing 100021, China
高危型人乳头瘤病毒(hrHPV)持续感染是宫颈癌的主要病因[1, 2]。目前HPV疫苗已作为预防宫颈癌及癌前病变的首选,但在我国还处于临床研究阶段。由于接种疫苗的获益与HPV感染流行程度及型别有重要关系,而不同人群、国家和地区的HPV感染流行情况与型别分布特征存在不同,我国目前尚缺乏全国范围内具有代表性的人群HPV型别分布数据。为此本研究通过分析我国不同人群和地区的HPV感染流行情况及型别分布特征,为我国宫颈癌的预防提供参考。
对象与方法1. 研究人群: 2004年5月至2007年4月由中国医学科学院肿瘤医院与美国克里夫兰医学中心、世界卫生组织国际肿瘤研究署(WHO/IARC)合作开展以人群为基础的多中心横断面研究。该研究根据容许误差为0.15 P,预计人群HPV感染率为15%,各点样本量约为1 000人,分别选择4个城市(北京、上海、深圳、沈阳)和4个农村(山西襄垣、阳城,河南新密,新疆和田)地区,采用整群抽样方法,选取非妊娠期或产后>3个月无宫颈癌病史及宫颈炎治疗史的17~59岁性活跃期并自愿签署知情同意书的妇女。本研究获得中国医学科学院肿瘤医院伦理委员会批准。
2. 初筛及复检方法:
(1)液基细胞学:由当地妇科医生刷取(德国Qiagen公司,Valencia,CA)宫颈脱落细胞,病理科医生采用Bethesda诊断系统诊断。包括未见上皮内病变细胞和恶性细胞(NILM);非典型鳞状细胞未明确意义(ASC-US)、非典型鳞状细胞不除外高度病变 (ASC-H);鳞状上皮内低度病变(LSIL)、鳞状上皮内高度病变(HSIL)、鳞状细胞癌(SCC)及非典型腺细胞(AGC)。由中国医学科学院肿瘤医院细胞病理专家盲法复阅ASC-US及以上随机抽取的阴性标本,并作为细胞学最终诊断。
(2)HPV检测及分型:采用第二代杂交捕获(hybrid capture 2,HC2)检测hrHPV 和低危型人乳头瘤病毒(lrHPV)。北京、上海、襄垣、新密及和田地区标本采用QIA amp 96 DNA血液检测试剂盒(德国Qiagen公司,Valencia,CA)提取剩余标本中的DNA,Linear Array (Roche,Pleasanton,CA)技术进行分型(可检测37种HPV基因型);深圳、沈阳和阳城地区标本采用2个混合HPV寡聚探针酶联免疫试验分型(可检测44种型别)。作为实验室操作质量控制,分型检测首先采用β球蛋白PCR分析,以排除β球蛋白阴性标本。
(3)阴道镜检及病理诊断:HPV检测阳性,或细胞学诊断为LSIL及以上,或细胞学ASC-US且HPV阳性妇女进行阴道镜检查。如有病变直接取活检,同时在阴性象限的鳞/柱状细胞交界处取随机活检[3, 4],并由中国医学科学院肿瘤医院病理专家诊断。根据WHO最新妇科病理诊断分类[5],以宫颈上皮内瘤变(CIN)进行转换,即CIN1为LSIL,CIN2及CIN3为HSIL。
3. 统计学分析:数据统计使用SPSS 19.0软件。采用中国第五次人口普查数据直接标化法(中标)计算HPV感染率[6]。将各年龄组、不同细胞学和组织学诊断的感染率分层。年龄、月经初潮年龄、初次性行为年龄的比较采用方差分析;率的比较及趋势性检验采用χ2检验;使用非条件logistic回归进行单因素分析、OR值及其95%CI计算。P<0.05为差异有统计学意义。
结 果1. 一般特征:8个地区调查11 778名适龄妇女,剔除不符合入组条件者共筛查6 816人,参与率约为57.9%。其中10例HC2结果无效或缺失,83例β球蛋白阴性或标本缺失,共计6 723名纳入统计分析(表1)。研究对象平均年龄(37.9±9.95)岁,月经初潮年龄(14.7±1.84)岁,初次性行为年龄(21.8±3.57)岁,差异均无统计学意义(分别P=0.488,P=0.687,P=0.220);怀孕≥2次者感染HPV的风险是0~1次者的1.28倍(95%CI:1.08~1.51,P=0.004); 有≥2名性伴者的感染风险是仅1名者的1.86倍(95%CI: 1.36~1.84,P<0.001);目前吸烟者是从未吸烟者的1.62倍(95%CI:1.06~2.46,P=0.023)。共发现6例宫颈癌(SCC),116例HSIL,199例LSIL。HSIL+病变检出率为1.8%。
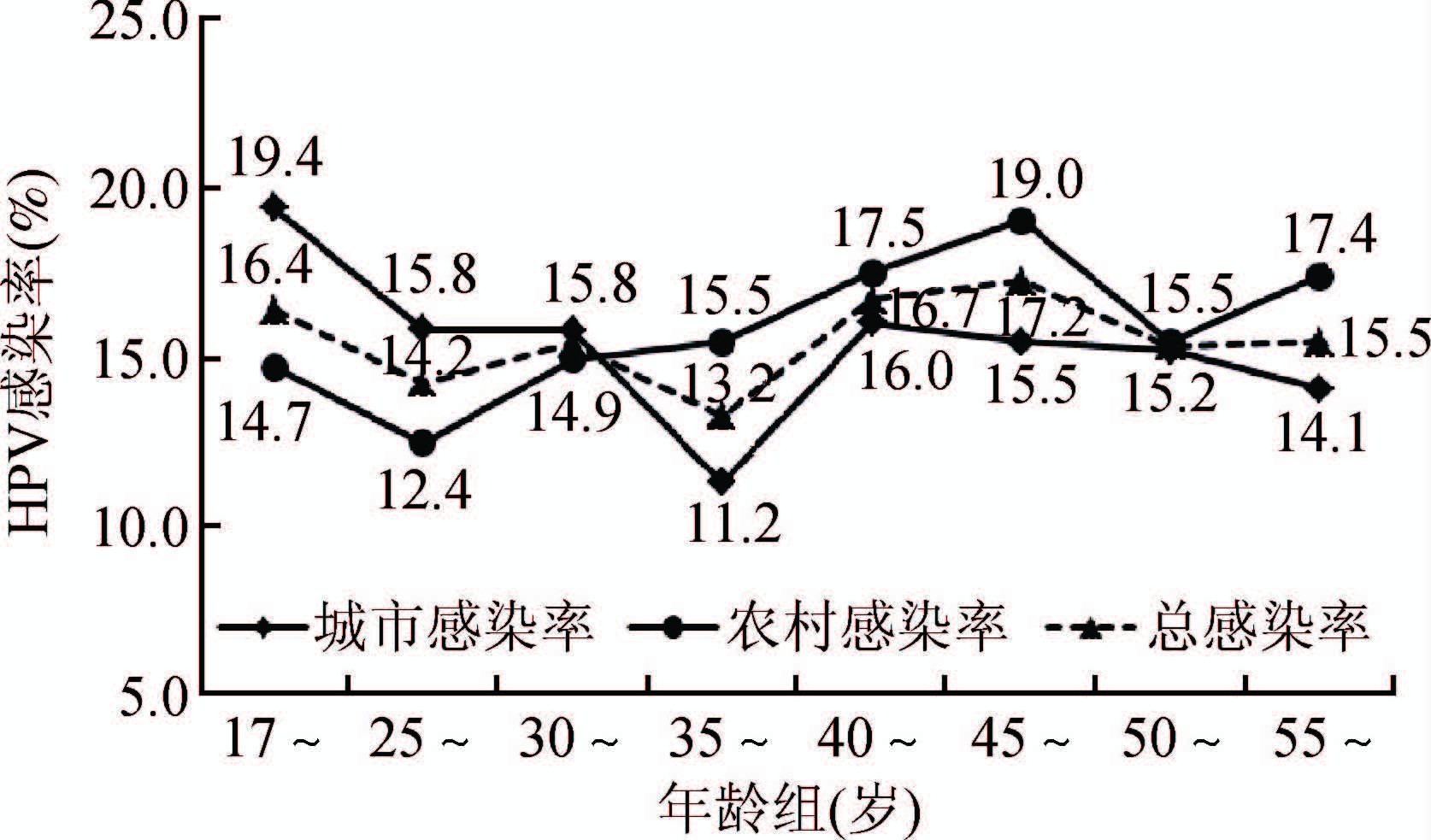
2. HPV感染率:筛查人群HPV总感染率为15.5%。其中城市粗感染率为15.2%,中标率为15.7%;农村粗感染率为15.7%,中标率为15.5%。HPV感染率随年龄变化呈双峰状态(图1)。城市感染率在17~24岁组达到高峰后持续下降,在35~39岁组下降至最低水平后缓慢上升,于40~44岁组再次出现一个高峰后保持较平稳状态;农村感染率在17~24岁组达高峰,但低于城市,25~29岁后持续上升并在45~49岁达到第二个峰值,并超过城市。城乡妇女各年龄组感染率的差异均无统计学意义。7.0%为混合感染,且城乡差异无统计学意义(3.2% vs. 3.8%;χ2=2.051,P=0.152),见表2。4个农村点的HPV感染率差异有统计学意义(χ2=21.284,P<0.05),两两比较发现和田地区(新疆)HPV感染率显著低于襄垣和阳城(山西)(χ2=16.876,χ2=13.940,P<0.000 1);4个城市点的HPV感染率的差异亦存在统计学意义(χ2=10.631,P<0.05),沈阳HPV感染率高于深圳,差异有统计学意义(χ2=9.976,P=0.002)。
|
| 图 1 城乡筛查点HPV感染率的年龄组分布 |
3. HPV型别:
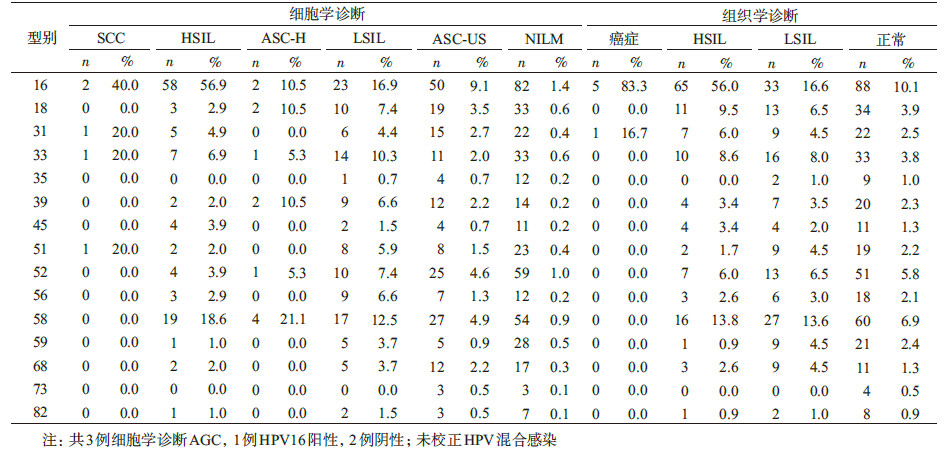
(1)在感染人群中的分布:共检出39种HPV型别,包括15种高危型和24种其他型,见表2。HPV16是城乡人群最常见的高危型(3.2%),其次为58(1.8%)、 52(1.5%)、18(1.0%)以及33(1.0%)。城乡人群中HPV16、35、59三种型别感染率的差异有统计学意义(分别χ2=4.696,χ2=5.070,χ2=3.953,均P<0.05)。HPV66(0.64%)、42(0.58%)、53(0.46%)、11(0.40%)和55(0.34%)是常见的其他型别,城乡人群除HPV11、55和62感染率的差异有统计学意义(χ2=4.156,χ2=15.152,χ2=8.499,均P<0.05) 外,其他型别的差异均无统计学意义。调整混合感染后,九价疫苗相关型别(HPV6、11、16、18、31、33、45、52、58)在一般人群中的总感染率为8.9%,占HPV阳性人群的70%。
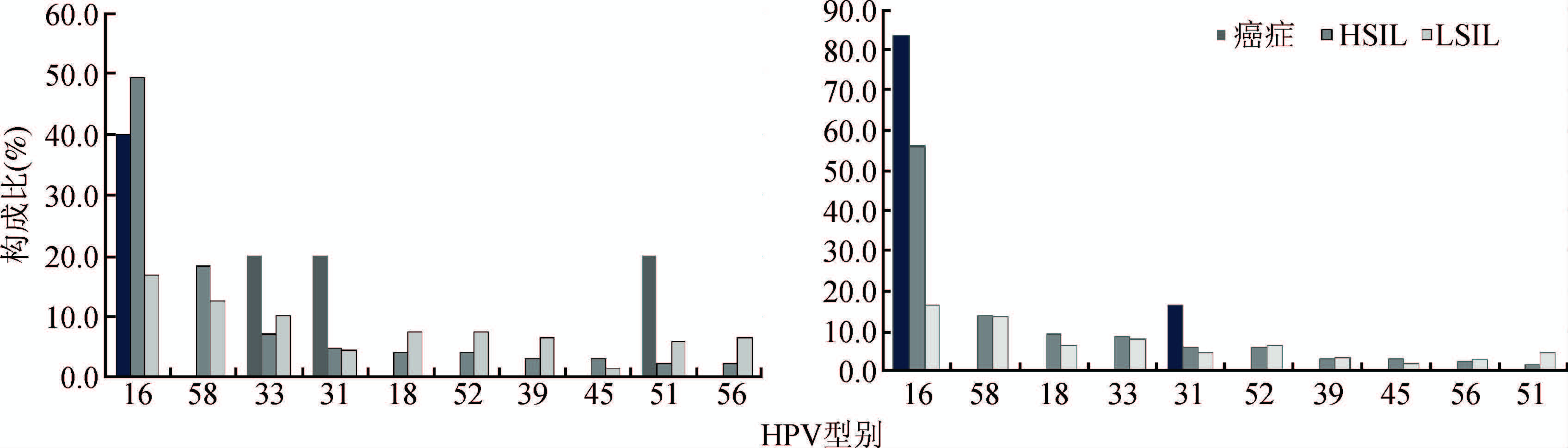
(2)在病理诊断的分布:液基细胞学诊断548例(8.2%)ASC-US,136例(2.0%)LSIL,102例(1.5%) HSIL,19例(0.3%)ASC-H,3例(0.04%)AGC以及5例(0.07%)SCC。病理学诊断199例(3.0%)LSIL,116例(17% ) HSIL,6例(0.9%)宫颈鳞癌。HPV感染者组织病理学确诊HSIL+病变的OR=55.26(95%CI: 25.64~119.1)。无论是细胞学还是组织学诊断,病变程度越严重,hrHPV的感染率越高(χ2=62.857,χ2=22.113,均P<0.001)。如表3和图2所示,细胞学HSIL+(包括SCC、HSIL、ASC-H)病变中以HPV16、58、33、31、18较为常见,合计占细胞学HSIL+的83.3%;组织学诊断HSIL+(包括SCC和HSIL)病变中以HPV16、58、18、33、31多见,共94.3%的组织学诊断HSIL+标本中检测出上述5种型别。调整混合感染后,九价HPV疫苗相关高危型别在细胞学诊断为HSIL+人群中达74.4%,组织学诊断的HSIL+病变中占86.1%。
|
| 图 2 不同级别细胞学(左)和组织学(右)病变中HPV型别构成比 |
1999年在我国宫颈癌高发区人群调查表明,hrHPV感染妇女发生高度宫颈病变的风险升高254倍[7]。本研究城乡女性HPV感染随年龄变化呈双峰状态,尤以农村地区更加明显。农村HPV感染率45~49岁组高于17~24岁组,并达到最高峰,且从40岁开始超过同年龄段城市妇女,与Kang等[8]报道结果一致,均符合WHO/IARC发表的研究中全球不发达地区HPV感染年龄变化的趋势[9]。我国城市女性感染特点与美国相似,即小年龄组HPV感染达到最高峰后持续下降[10],但大年龄组的感染率有所回升且高于美国同龄段妇女。因此,在制定HPV相关疾病的预防策略,例如确定筛查起始年龄时,应兼顾两种分布类型的特点。本研究中新疆和田地区的HPV感染率较低(8.7%),与郑义[11]的研究接近,考虑与维吾尔族女性的宗教信仰和生活方式有关[12]。
HPV16、18、31、58和52为全球最常见的5种HPV型别,其感染率存在地区差异。本文一般人群最常见型别为HPV16、58、52、18及33。其中58型的检出率高于52型,排在第二位;31型略低于33型,排在第六位,与WHO/IARC的研究略有区别。我国HPV感染型别的分布也存在地区、人群差异,如农村妇女一般人群HPV16感染率高于城市,而北京地区HPV52感染率略高于HPV16。研究报道[13, 14],我国广东、浙江等地HPV52的流行超过HPV16,与我国台湾地区和日本相似。
本研究与其他研究一致[15],即无论细胞学还是组织学诊断,病变程度越严重,hrHPV感染率越高。其中HPV16和58均为最常见型别。94.3%的HSIL+组织病变中检出HPV16、58、18、33、31五种型别。Chen等[16]分析了宫颈浸润癌医院病例的HPV型别分布,表明HPV16、18、31、52、58是中国女性宫颈鳞癌组织中最主要型别(92.1%),与WHO/IARC开展的全球研究基本吻合,且型别分布更为集中。WHO/IARC研究中报道HPV16、18、45占腺癌的94%,其中以18和45型在鳞癌中更常见[17]。本研究中九价HPV疫苗所覆盖的7种高危型和2种低危型别在宫颈病变的比例为86.1%,意味着中国妇女可通过疫苗接种预防86%的宫颈癌及高度癌前病变[18]。
综上所述,中国女性HPV总感染率为15.5%,HPV感染率随年龄变化呈双峰状态且存在城乡差异。城市妇女感染高峰年龄在17~24岁组和40~44岁组,农村妇女感染高峰年龄在17~24岁组和45~49岁组。不同地区人群HPV感染率存在差异。HPV感染率随宫颈细胞学和组织学病变严重程度呈上升趋势。HPV16、58、52、18、33为一般人群中常见的高危型别,其他还包括HPV66、42、53,其中以HPV16和58为细胞学及组织学病变中较常见的型别。
| [1] Doorbar J,Quint W,Banks L,et al. The biology and life-cycle of human papillomaviruses [J]. Vaccine,2012,30 Suppl 5:55-70. |
| [2] Muñoz N,Bosch FX,de Sanjosé S,et al. Epidemiologic classification of human papillomavirus types associated with cervical cancer [J]. N Engl J Med,2003,348(6):518-527. |
| [3] Wu EQ,Liu B,Cui JF,et al. Prevalence of type-specific human papillomavirus and pap results in Chinese women:a multi-center,population-based cross-sectional study [J]. Cancer Causes Control,2013,24(4):795-803. |
| [4] Zhang R,Velicer C,Chen W,et al. Human papillomavirus genotype distribution in cervical intraepithelial neoplasia grades 1 or worse among 4 215 Chinese women in a population-based study [J]. Cancer Epidemiol,2013,37(6):939-945. |
| [5] Kurman RJ,Carcangiu ML,Herrington CS,et al. WHO classification of tumours of female reproductive organs [M]. 4th ed. 2014. |
| [6] Zhu ZX,Zhu XD,Zhang WM,et al. Nationwide census data of Chinese population in the year 2000[DB/OL]. [2014-01-12]. National Bureau of Statistics of China. http://www.stats.gov.cn/tjsj/pcsj/rkpc/5rp/index.htm. (in Chinese) 朱之鑫,朱向东,张为民,等. 中国2000年全国人口普查资料[DB/OL]. [2014-01-12]. 国家统计局. http://www.stats.gov.cn/tjsj/pcsj/rkpc/5rp/index.htm. |
| [7] Zhao FH,Li N,Ma JF,et al. Study of the association between human papillomavirus infection and cervical cancer in Xiangyuan county,Shanxi province [J]. Chin J Epidemiol,2001,22(5):375-378. (in Chinese) 赵方辉,李楠,马俊飞,等.山西省襄垣县妇女人乳头状瘤病毒感染与宫颈癌关系的研究[J]. 中华流行病学杂志,2001,22(5):375-378. |
| [8] Kang LN,Castle PE,Zhao FH,et al. A prospective study of age trends of high-risk human papillomavirus infection in rural China [J]. BMC Infect Dis,2014,14:96. |
| [9] de Sanjose S,Diaz M,Castellsague X,et al. Worldwide prevalence and genotype distribution of cervical human papillomavirus DNA in women with normal cytology:a meta analysis [J]. Lancet Infect Dis,2007,7(7):453-459. |
| [10] Dunne EF,Unger ER,Sternberg M,et al. Prevalence of HPV infection among females in the United States[J]. JAMA,2007,297(8):813-819. |
| [11] Zheng Y. Study of HPV types distribution among Uygur women in Xiapu Taole town,Kashi county,Xinjiang [D]. Shihezi University,2009. (in Chinese) 郑义. 新疆伽师县夏普吐勒乡维族妇女感染的HPV型别分布的研究[D]. 石河子大学,2009. |
| [12] Li L,Niyazi M,Chen F,et al. A cross-sectional study:the prevalence and distribution characteristic of HPV infection in Uygur women in Xinjing[J]. Oncol Prog,2010,8(2):114-119. (in Chinese) 李丽,玛依努尔·尼亚孜,陈凤,等. 新疆维吾尔族女性HPV感染状况及其分布特征研究[J]. 癌症进展,2010,8(2):114-119. (in Chinese) |
| [13] Lin M,YANG LY,Li LJ,et al. Genital human papillomavirus screening by gene chip in Chinese women of Guangdong province[J]. Aust NZ J Obstet Gynaecol,2008,48(2):189-194. |
| [14] Ye J,Cheng XD,Chen XJ,et al. Prevalence and risk profile of cervical human papillomavirus infection in Zhejiang province,southeast China:a population-based study [J]. Virol J,2010,7:66. |
| [15] Li YJ,Yang MZ,Qin WZ. Clinical analysis of human papillomavirus infection status in different grade cervical lesion[J]. Chin J Lab Diagn,2015,19(1):71-74. (in Chinese) 李亚军,杨明珠,秦文芝. 不同级别宫颈病变中HPV感染状态的临床分析[J]. 中国实验诊断学,2015,19(1):71-74. |
| [16] Chen W,Zhang X,Molijn A,et al. Human papillomavirus type-distribution in cervical cancer in China:the importance of HPV 16 and 18[J]. Cancer Causes Control,2009,20(9):1705-1713. |
| [17] de Sanjose S,Quint WG,Alemany L,et al. Human papillomavirus genotype attribution in invasive cervical cancer:a retrospective cross-sectional worldwide study [J]. Lancet Oncol,2010,11(11):1048-1056. |
| [18] Kirby T. FDA approves new upgraded Gardasil 9[J]. Lancet Oncl,2015,16(2):e56. |
 2015, Vol. 36
2015, Vol. 36