文章信息
- 王燕玲, 窦瑜贵, 朱小南, 郑菁.
- Wang Yanling, Dou Yugui, Zhu Xiaonan, Zheng Jing.
- 甘肃省武威市城市与农村不同人群碘营养及甲状腺功能对比研究
- A comparative study on iodine nutrition and thyroid function of different population in urban and rural areas of Wuwei,Gansu province
- 中华流行病学杂志, 2015, 36(10): 1095-1098
- Chinese Journal of Epidemiology, 2015, 36(10): 1095-1098
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2015.10.013
-
文章历史
- 投稿日期: 2015-03-03
随着碘缺乏病的有效控制及人群所处外环境的改变,碘缺乏防治工作面临一些新问题,对碘缺乏病防治工作提出了更高要求,防治工作需不断深入和细化。为了科学防治碘缺乏病,本研究采用对比研究的方法,选择甘肃省武威市城市和农村常住健康居民作为研究对象,通过对城市和农村各人群碘营养和甲状腺功能特点对比分析研究,为制定和调整甘肃省碘缺乏病防治措施提供科学依据。 对象与方法
1. 研究对象:采用横断面调查的方法,随机抽取碘盐覆盖率、合格碘盐食用率>95%、水碘含量<10 μg/L的经济水平中等的甘肃省武威市凉州区市区(城市)和农村地区(农村)常住人群(居住并生活半年以上)作为研究对象,纳入标准:身体健康、无个人甲状腺病史、无可触及性甲状腺肿、近3个月内未服用雌激素、抗甲状腺或含碘性药物的8~10岁儿童、18~45岁成年人(不包括哺乳期妇女及孕妇)、孕妇和哺乳妇女为研究对象。全部调查人群填写调查问卷和知情同意书。
2. 研究方法:
(1)样本采集:抽取调查对象静脉血5 ml,分离血清后置于-20 ℃保存,收集研究对象初夏季节任意一次尿样5 ml,冷藏保存,及时测定。
(2)样本检测:尿碘采用砷铈催化分光光度法(WS/T 107-2006)测定;血清促甲状腺素(TSH)、血清游离甲状腺素(FT4)、游离三碘甲状腺原氨酸(FT3) 采用化学发光免疫方法检测[采用德国Bayer公司提供的自动化化学发光免疫测定仪(ASC:180)及其诊断试剂盒];血清甲状腺球蛋白抗体(TGAb)、甲状腺微粒体抗体(TMAb)检测采用放射免疫测定方法(中国原子能研究院的检测试剂)。
3. 评价标准:
(1)各人群甲状腺激素正常参考值范围:儿童参照文献[1],孕妇参照文献[2],哺乳期妇女和18~45岁成年人参照文献[3]。
(2)甲状腺功能状态评价:TSH小于参考值下限时,FT4水平升高者为临床甲状腺功能亢进(甲亢),FT4水平正常者为亚临床甲亢;TSH 大于参考值上限时,FT4水平降低者为临床甲状腺功能减退(甲减)、FT4正常者为亚临床甲减。TSH在正常参考值范围时,FT4水平降低者为低FT4血症。
(3)尿碘评价标准:参考文献[4],儿童和成年人尿碘M<100 μg/L为碘摄入量不足,100~199 μg/L为碘摄入量适宜;200~299 μg/L为碘摄入量大于适宜量,≥300 μg/L为碘摄入量过量。哺乳期妇女尿碘M≥100 μg/L为碘摄入量适宜,<100 μg/L为碘摄入量不足;孕妇尿碘M<150 μg/L为碘摄入量不足,150~249 μg/L为碘摄入量适宜,250~499 μg/L为碘摄入量大于适宜量,≥500 μg/L为碘摄入量过量。
4. 质量控制:由专人负责样本收集、实验室检测工作。尿碘测定由甘肃省疾病预防控制中心(国家碘缺乏病参照实验室考核合格)实验室完成。血清学指标由天津医科大学内分泌研究所专业人员进行检测。
5. 统计学分析:采用SPSS 13.0软件进行统计学分析。尿碘、TSH用M表示,组间比较采用非参数检验;FT4、FT3用均数表示,组间比较采用t检验;率的比较用χ2检验。 结果
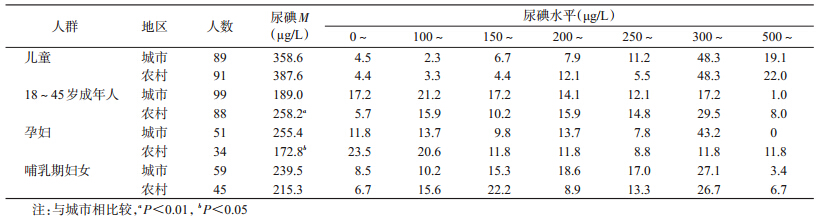
1. 不同人群碘营养状况分析:城市18~45岁成年人尿碘水平低于农村,城市成年人尿碘在适宜水平,而农村成年人尿碘超过碘适宜水平,差异有统计学意义(Z=-4.020,P=0.000)。城市孕妇尿碘水平高于农村(Z=1.424,P=0.035),差异有统计学意义,与成年人相反,城市孕妇尿碘超过碘适宜水平,而农村孕妇尿碘在适宜水平。城市、农村儿童与哺乳期妇女尿碘之间差异无统计学意义,城市农村儿童尿碘均为碘过量,哺乳期妇女尿碘在适宜水平。各人群碘营养不足率比较,除城市18~45岁成年人高于农村,差异有统计学意义(χ2=5.925;P=0.010),其余人群之间差异无统计学意义,见表 1。
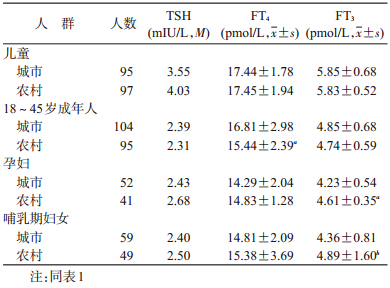
2. 不同人群血清TSH、FT4、FT3水平分析:与城市相比较,农村孕妇、哺乳期妇女FT3水平偏高,差异有统计学意义(t=-3.933,P=0.000;t=-2.259,P=0.026);18~45岁成年人FT4水平偏低,差异有统计学意义(t=3.539,P=0.001),见表 2。
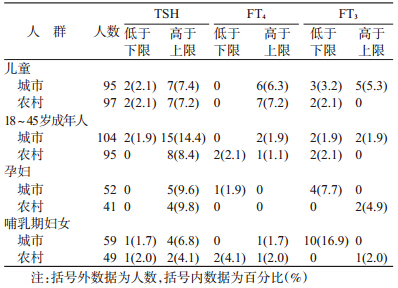
城市哺乳期妇女FT3低于下限人数高于农村,差异有统计学意义(χ2=7.246,P=0.007),其他人群相比较,甲状腺激素水平异常分布之间差异无统计学意义,见表 3。
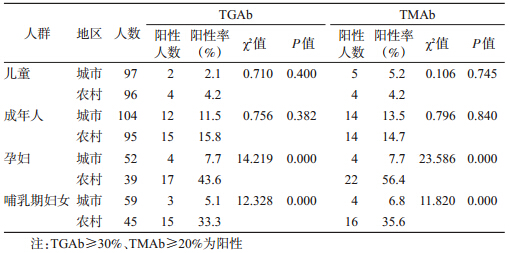
3. 不同人群甲状腺自身免疫性抗体比较:农村孕妇TGAb、TMAb阳性率分别为43.6%、56.4%,哺乳期妇女TGAb、TMAb阳性率分别为33.3%、35.6%,均高于相应的城市人群,差异有统计学意义。儿童和成年人TGAb、TMAb阳性率在城市与农村之间差异无统计学意义。见表 4。
4. 尿碘水平与甲状腺激素水平相关性分析:应用Spearman秩相关检验分析,人群尿碘水平与血清TSH、FT4及FT3均呈正相关(r=0.172,P=0.000;r=0.102,P=0.017;r=0.220,P=0.000)。
5. 不同人群各型甲状腺功能紊乱发生率比较:城市和农村不同人群甲状腺功能紊乱主要以亚甲减为主,不同人群各类型甲状腺功能紊乱发生率差异均无统计学意义。见表 5。
碘是人体必需的微量元素之一,碘在体内主要参与甲状腺激素的合成,促进生长发育。碘缺乏和碘过量均可对健康造成损害。根据世界卫生组织/联合国儿童基金会/国际控制碘缺乏病理事会(WHO/UNICEF/ICCIDD)推荐的人群碘营养评价标准[4],甘肃省武威市城市成年人尿碘在适宜水平,而农村成年人尿碘超过碘适宜水平。与18~45岁成年人相反,城市孕妇尿碘超过碘适宜水平,而农村孕妇尿碘在适宜水平,城市、农村儿童尿碘均为碘过量、哺乳期妇女尿碘在适宜水平。城市与农村比较,儿童与哺乳期妇女尿碘差异无统计学意义,城市地区18~45岁成年人尿碘水平低于农村地区,孕妇尿碘水平为城市高于农村,差异有统计学意义。城市、农村成年人和孕妇碘营养水平存在差异,其原因可能与经济水平、文化及饮食习惯有关。城市人群经济水平、文化程度普遍较高,在日常生活中,饮食结构更加合理,食盐摄入相对较少,农村成年人体力劳动较多,盐摄入多。对于孕妇而言,可能是城市妊娠妇女更重视孕期各种蛋白质和碘摄入。、
甲状腺激素水平反映了甲状腺的功能状况,与城市相比较,农村孕妇、哺乳期妇女游离FT3水平偏高;18~45岁成年人游离FT4水平偏低。造成这两类地区激素水平差异的原因并不明确,其原因有待进一步研究。
尿碘水平与TSH、FT4、FT3呈正相关,提示碘营养过剩会增加甲状腺疾病的发生风险。
TMAb和TGAb是自身免疫性甲状腺病(AITD)的重要标志性抗体[5]。甲状腺自身抗体在正常成年人中也有一定的阳性率,女性普遍高于男性[6, 7]。本研究显示,儿童和成年人TGAb、TMAb阳性率在城市与农村之间差异无统计学意义,但农村孕妇和哺乳期妇女TGAb、TMAb阳性率分别为43.6%、56.4%和33.3%、35.6%,明显高于城市相应人群,高于已有研究结果[8]。有研究显示,甲状腺自身抗体滴度升高但甲状腺功能正常的孕妇所生孩子有智力发育异常的危险[9]。而且甲状腺抗体阳性孕妇亚临床甲减的患病率高于阴性者,其妊娠前半期甲减使后代神经智力发育受损的可能性大大增加[10]。提示应当对该地区这两类人群加以重视,开展必要的流行病学调查,进一步找出其原因。甘肃省武威市城市与农村不同人群甲状腺功能紊乱主要以亚临床性甲减为主,城市和农村不同人群各类甲状腺功能紊乱发生率比较均无统计学意义。
| [1] Lin LX,Sun YN,Li YM,et al. Reference range for thyroid function indices of 8-10 years old school children in certain regions of China[J]. Chin J Endocrinol Metab,2013,29(1):42-45. (in Chinese)林来祥,孙毅娜,李永梅,等. 我国部分地区8-10岁学龄儿童甲状腺功能指标的参考值范围[J]. 中华内分泌代谢杂志,2013,29(1):42-45. |
| [2] Yan YQ,Dong ZL,Dong L,et al. Trimester-specific reference data of thyroid hormones for normal pregnancy[J]. Chin J Endocrinol Metab,2008,24(6):609-612. (in Chinese)阎玉芹,董作亮,董玲,等. 正常孕妇早中晚孕期的甲状腺激素参考值范围[J]. 中华内分泌代谢杂志,2008,24(6):609-612. |
| [3] Dong ZL, Lin LX, Sun YN, et al. The relationship between thyroid autoantibodies and thyroid function in different populations[J]. Chin J Endocrinol Metab,2013,29(4):324-327. (in Chinese) 董作亮,林来祥,孙毅娜,等. 健康人群甲状腺自身抗体与甲状腺功能的关系[J]. 中华内分泌代谢杂志,2013,29(4):324-327. |
| [4] ICCIDC/UNICEF/WHO. Assessment of iodine deficiency disorders and monitoring their elimination,a guide for programme managers,third edition[M]. Geneva:WHO,2007. |
| [5] Zhou MJ. The investigation on urinary iodine and thyriod disease in pregnant women in Guangxi Beihai area[D]. Nanning:Guangxi Medical University,2009. (in Chinese) 周美娟. 广西北海地区孕妇人群尿碘甲状腺功能调查[D]. 南宁:广西医科大学,2009. |
| [6] Hollowell JC,Staehling NW,Flanders WD,et al. Serum TSH,T4,and thyroid antibodies in the United States population (1988 to 1994):National Health and Nutrition Examination Survey (NHANES Ⅲ)[J]. J Clin Endocrinol Metab,2002,87(2):489-499. |
| [7] Zelaya AS, Stotts A,Nader S,et al. Antithyroid peroxidase antibodies in patients with high normal range thyroid stimulating hormone[J]. Fam Med,2010,42(2):111-115. |
| [8] Lazarus JH. Epidemiology and prevention of thyroid disease in pregnancy[J]. Thyroid,2002,12(10):861-865. |
| [9] Pop VJ, de Vries E, van Baar AL, et al. Maternal thyroid peroxidase antibodies during pregnancy:a marker of impaired child development?[J]. J Clin Endocrinol Metab,1995,80(12):3561-3566. |
| [10] Haddow JE,Palomaki GE,Allan WC,et al. Maternal thyroid deficiency during pregnancy and subsequent neuropsychological development of the child[J]. N Engl J Med,1999,341(8):549-555. |
 2015, Vol. 36
2015, Vol. 36