文章信息
- 李润, 刘丹, 王玥, 代正燕, 周容, 刘婧, 张琚, 曾果. 2015.
- Li Run, Liu Dan, Wang Yue, Dai Zhengyan, Zhou Rong, Liu Jing, Zhang Ju, Zeng Guo. 2015.
- 孕前体重指数、孕期增重对泌乳时间影响的纵向研究
- The effect of pre-pregnancy body mass index, gestational weight gain on the onset of lactation:a longitudinal study
- 中华流行病学杂志, 2015, 36(8): 803-806
- Chinese Journal of Epidemiology, 2015, 36(8): 803-806
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2015.08.007
-
文章历史
- 投稿日期:2015-01-04
2. 四川大学华西第二医院;
3. 成都市妇女儿童中心医院;
4. 四川省妇幼保健院
2. West China Second Hospital, Shichuan University;
3. Chengdu Women's and Children's Central Hospital;
4. Sichuan Provincial Maternal and Child Health Hospital
母乳喂养是全球倡导的最理想喂养方式。大量研究表明,泌乳时间与母乳喂养密切相关[1, 2, 3]。近年来超重和肥胖问题日益突出,本研究旨在探讨成都地区孕妇孕前BMI及孕期增重对泌乳时间的影响,为合理开展孕期保健、制定促进母乳喂养干预策略提供参考。 对象与方法
1. 研究对象:选取2013年3-9月成都市妇幼医疗机构产前门诊751名6~12周单胎健康孕妇进行基线调查(孕前体重及基本信息),同时测量身高。2013年10月至2014年4月在调查对象分娩前进行第一次随访,询问母乳喂养意愿并测量分娩前体重,共随访到596人;分娩后进行第二次随访,获得其泌乳时间、产前教育、分娩方式及新生儿出生体重等信息,共随访到549人。因流产、外院就诊、拒答等原因失访202人(26.9%,202/751),剔除无母乳喂养意愿及母婴分离者,最终以473名孕妇作为研究对象。本研究通过四川大学伦理委员会审查,所有对象均签署知情同意书。
2. 研究方法:
(1)问卷调查:采用自行设计的调查问卷对孕妇进行访谈式调查:泌乳时间、孕妇基本信息(年龄、文化程度、孕周、产次、孕前体重)、分娩方式、新生儿体重。
(2)孕妇体重及身高测量:采用欧姆龙HN-287体重秤,于分娩前测量体重,要求孕妇排尽大小便,脱去鞋帽和外衣,测量精确度为±0.1 kg,连续测量2次取平均值;采用立柱式身高计测量身高,测量精确度为±0.1 cm,连续测量2次取平均值。
(3)相关定义及标准:①孕前BMI:孕前体重指怀孕前一个月内体重,根据孕前体重、身高计算孕前BMI[体重(kg)/身高(m)2]。采用WHO成人体重判断标准评价孕前体重[4],即BMI<18.5 kg/m2为消瘦,18.5 kg/m2≤BMI≤24.9 kg/m2为正常体重,25.0 kg/m2 ≤ BMI ≤29.9 kg/m2 为超重,BMI≥30.0 kg/m2为肥胖。②孕期增重:分娩前一周内体重减去孕前体重的差值。采用美国医学研究所(IOM)孕期增重推荐指南(2009)(单胎)评价孕期增重[5],即孕前消瘦、体重正常、超重、肥胖妇女孕期增重推荐范围分别为12.5~18.0、11.5~16.0、7.0~11.5和5.0~9.0 kg。以孕期增重在推荐范围内为增重适宜,低于推荐下限值为增重不足,大于推荐上限值为增重过多。③泌乳时间:从产妇分娩至自觉有乳汁分泌且新生儿首次吃到母乳的时间,分5组分别为<1、1~、24~、48~和≥72 h。
3. 统计学分析:使用EpiData 3.02软件双人双录入建立数据库、Excel 2003软件进行数据整理、SPSS 19.0软件进行数据分析。采用秩和检验进行单因素分析,运用多因素有序logistic回归模型分析孕前BMI和孕期增重对泌乳时间的影响。检验水准α=0.05。 结 果
1. 基本信息:调查对象473例,年龄范围19.5~40.7(29.3±3.9)岁;初产妇414例(87.5%);文化程度本科及以上233例(49.3%);接受产前教育110例(23.3%)。
2. 孕前BMI及孕期增重:孕前BMI异常154例(32.6%),其中消瘦比例较大(26.3%);孕期增重异常288例(60.9%),主要为增重过多(46.7%)。见表 1。
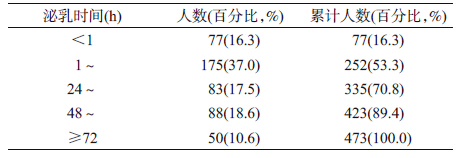
3. 泌乳时间:调查对象泌乳时间<1、1~、24~、48~和≥72 h的构成比分别为16.3%、37.0%、17.5%、18.6%和10.6%。见表 2。
4. 泌乳时间影响因素单因素分析:秩和检验显示,泌乳时间与孕前BMI、分娩方式、母亲年龄、母亲文化程度、产前教育有关,差异有统计学意义(P<0.05)。见表 3。
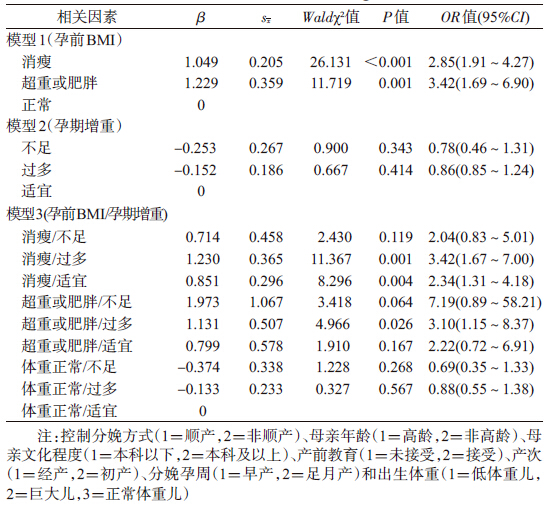
5. 泌乳时间影响因素多因素分析:将泌乳时间(<1、1~、24~、48~、≥72 h)作为因变量,分别以孕前BMI、孕期增重以及联合孕前BMI和孕期增重为自变量,建立3个有序logistic回归模型。控制相关混杂因素(母亲年龄、母亲文化程度、产前教育情况、分娩方式、产次、分娩孕周、出生体重),模型1显示,以孕前体重正常组孕妇为参照,孕前消瘦和超重或肥胖组孕妇泌乳时间延长的风险分别为2.85倍和3.42倍(P<0.01);模型2显示,以孕期增重适宜组孕妇为参照,孕期增重不是泌乳时间的独立影响因素(P>0.05);模型3显示,结合孕前BMI,孕期增重对泌乳时间产生一定影响,以孕前体重正常且孕期增重适宜组孕妇为参照,孕前消瘦且孕期增重适宜和过多组孕妇泌乳时间延长的风险分别为2.34倍和3.42倍,孕前超重或肥胖且孕期增重过多组孕妇泌乳时间延长的风险为3.10倍(P<0.01)。见表 4。
泌乳时间和母乳喂养的密切关系已在大量研究中得到证实[1, 2, 3]。在激素调节作用下产妇分娩当天即开始正常泌乳[6],泌乳时间超过72 h通常定义为泌乳延迟[7, 8, 9]。不了解泌乳原理,又经历泌乳延迟的产妇通常会失去母乳喂养信心,并且随着泌乳时间延长,看护人往往开始给新生儿添加配方奶粉,影响新生儿吸吮乳头,进一步减弱泌乳反射,形成恶性循环[3]。因此,泌乳时间延长是母乳喂养失败的重要原因。WHO和联合国儿童基金会(UNICEF)在2002年联合倡导,产后1 h即开始母乳喂养。本研究显示,成都地区仅16.3%的婴儿在1 h内真正吃到母乳,妇女泌乳延迟率为10.6%,与我国合肥市的9.5%[10]和澳大利亚的11.7%[9]接近,低于美国报道的22%~35%[7, 8]。由此可见,本地区产妇泌乳时间现状堪忧,亟需改善。
有研究提示泌乳时间受多方面因素影响,但仅有“剖宫产是泌乳时间延长危险因素的结论”比较一致[7]。本研究运用多因素有序logistic回归控制相关混杂因素,结果显示,孕前超重或肥胖是泌乳时间延长的危险因素(OR=3.42),与国外多数学者得出的结论一致[7, 11, 12]。推测原因:①超重或肥胖妇女产后泌乳反射较弱,导致泌乳时间延长和母乳喂养提早终止[13];②脂肪组织过多引起乳腺导管狭窄[14];③乳房过大造成哺乳操作困难[15]。本研究显示,成都地区妇女超重或肥胖率为6.3%,建议孕前妇女合理膳食和运动,避免超重或肥胖。
本研究表明,成都地区妇女孕前消瘦率为26.3%,该结果远高于澳大利亚的7.6%[9]和我国石家庄市的16.39%[16],说明孕前消瘦问题比孕前超重或肥胖更为突出。本次通过前瞻性研究首次发现孕前消瘦是泌乳时间延长的危险因素(OR=2.85),提示孕前消瘦和孕前超重或肥胖均对母乳喂养产生不良影响。因此,应重视和加强孕前体重的控制和指导,使其获得适宜的孕前体重,以避免泌乳时间延长。孕前消瘦影响泌乳时间的机制尚不清楚,可能与消瘦者体内营养储存不足有关,尚需进一步研究证实。
本研究在探讨孕前BMI对泌乳时间影响的同时,也关注了孕期增重的作用。2010年安徽省合肥市的一项研究指出[10],孕期BMI增幅≥7.6是泌乳启动延迟的危险因素。本研究显示,单独来看孕期增重不是泌乳时间的影响因素,但是结合孕前BMI,孕期增重则对泌乳时间产生一定影响。相比孕前体重正常且孕期增重适宜组孕妇,孕前超重或肥胖且孕期增重过多者泌乳时间延长的风险增大2.10倍,与Hilson等[17]研究一致。本研究还显示,在孕前消瘦人群中,孕期增重过多甚至孕期增重适宜均是泌乳时间延长的危险因素。由此可见,孕期增重和孕前BMI联合作用于泌乳时间,孕前消瘦、超重或肥胖时,孕期增重过多均导致泌乳时间延长。除此之外,有文献提示孕期增重不足会缩短母乳喂养持续时间[18],本研究也试图观察孕期增重不足对泌乳时间的作用,但由于样本量的限制,未得出有意义的结果,建议以后更多研究关注孕期增重不足对泌乳时间的影响。
综上所述,通过本次前瞻性队列研究,发现孕前BMI是泌乳时间的独立影响因素,孕期增重需联合孕前BMI对泌乳时间产生影响,建议应同时关注育龄妇女合理的孕前BMI和孕期增重,以达到尽早泌乳,促进成功母乳喂养的目的。
| [1] Hruschka DJ, Sellen DW, Stein AD, et al. Delayed onset of lactation and risk of ending full breast-feeding early in rural Guatemala[J]. J Nutr, 2003, 133(8):2592-2599. |
| [2] Chapman DJ, Pérez-Escamilla R. Does delayed perception of the onset of lactation shorten breastfeeding duration?[J]. J Hum Lact, 1999, 15(2):107-111. |
| [3] Segura-Millán S, Dewey KG, Pérez-Escamilla R. Factors associated with perceived insufficient milk in a low-income urban population in Mexico[J]. J Nutr, 1994, 124(2):202-212. |
| [4] World Health Organization. Obesity:preventing and managing the global epidemic[M]. Geneva:World Health Organization, 2000:9. |
| [5] Rasmussen KM, Yaktine AL. Weight gain during pregnancy:reexamining the guidelines[M]. Washington, DC:National Academies Press, 2009:160. |
| [6] Matias SL, Nommsen-Rivers LA, Creed-Kanashiro H, et al. Risk factors for early lactation problems among Peruvian primiparous mothers[J]. Matern Child Nutr, 2010, 6(2):120-133. |
| [7] Chapman DJ, Pérez-Escamilla R. Identification of risk factors for delayed onset of lactation[J]. J Am Diet Assoc, 1999, 99(4):450-454. |
| [8] Dewey KG, Nommsen-Rivers LA, Heinig MJ, et al. Risk factors for suboptimal infant breastfeeding behavior, delayed onset of lactation, and excess neonatal weight loss[J]. Pediatrics, 2003, 112(3):607-619. |
| [9] Scott JA, Binns CW, Oddy WH. Predictors of delayed onset of lactation[J]. Matern Child Nutr, 2007, 3(3):186-193. |
| [10] Zhu P, Tao FB, Jiang XM, et al. Impact of stressful life event, weight gain during pregnancy and mode of delivery on the delayed onset of lactation in primiparas[J]. J Hyg Res, 2010, 39(4):478-482. (in Chinese) 朱鹏, 陶芳标, 蒋晓敏, 等. 孕期应激生活事件、体重增加及分娩方式对初产妇泌乳启动延迟的影响[J]. 卫生研究, 2010, 39(4):478-482. |
| [11] Kugyelka JG, Rasmussen KM, Frongillo EA. Maternal obesity is negatively associated with breastfeeding success among Hispanic but not Black women[J]. J Nutr, 2004, 134(7):1746-1753. |
| [12] Hilson JA, Rasmussen KM, Kjolhede CL. High prepregnant body mass index is associated with poor lactation outcomes among white, rural women independent of psychosocial and demographic correlates[J]. J Hum Lact, 2004, 20(1):18-29. |
| [13] Rasmussen KM, Kjolhede CL. Prepregnant overweight and obesity diminish the prolactin response to suckling in the first week postpartum[J]. Pediatrics, 2004, 113(5):e465-471. |
| [14] Whitaker ED. Blood and milk:medical and popular beliefs before the First World War[M]// Measuring Mamma's milk:fascism and the medicalization of maternity in Italy. Ann Arbor:The University of Michigan Press, 2000:29-61. |
| [15] Hoover K. Latch-on difficulties:a clinical observation[J]. J Hum Lact, 2000, 16(1):6. |
| [16] Li X, Yu M, Gao JH, et al. Impact of pre-pregnant body mass index on the onset of lactation in natural delivery primiparas[J]. J Bethune Mil Med College, 2012, 10(1):73-74. (in Chinese) 李霞, 于湄, 高俊焕, 等. 孕前体重指数对自然分娩初产妇乳汁分泌的影响[J]. 白求恩军医学院学报, 2012, 10(1):73-74. |
| [17] Hilson JA, Rasmussen KM, Kjolhede CL. Excessive weight gain during pregnancy is associated with earlier termination of breast-feeding among white women[J]. J Nutr, 2006, 136(1):140-146. |
| [18] Li RW, Jewell S, Grummer-Strawn L. Maternal obesity and breast-feeding practices[J]. Am J Clin Nutr, 2003, 77(4):931-936. |
 2015, Vol. 36
2015, Vol. 36