文章信息
- 杨晓珊, 王宁宁, 张洪召, 赵景波, 梁庆成. 2014.
- Yang Xiaoshan, Wang Ningning, Zhang Hongzhao, Zhao Jingbo, Liang Qingcheng. 2014.
- 缺血性脑卒中患者急性期血压最大值与预后关系的研究
- Effect of maximum blood pressure when discharged from the hospital on the prognosis among patients with acute ischemic stroke
- 中华流行病学杂志,2015, 36(6): 649-652
- Chinese Journal of Epidemiology,2015, 36(6): 649-652
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2015.06.024
-
文章历史
- 投稿日期:2014-12-29
2. 150081 哈尔滨医科大学 附属第二医院神经内科
2. Department of Neurology, Second Affiliated Hospital of Harbin Medical University, Harbin 150081, China
脑卒中具有高致残及高致死的特点,故其预后结局令人关注。缺血性脑卒中发生后,约有80%患者血压升高,甚至达到相当的高度(如二或三级高血压水平)[1]。研究表明,高血压是脑卒中和其他血管事件的危险因素[2],因此缺血性脑卒中患者急性期入院后的血压水平与预后的关系已引起广泛关注[3, 4, 5],特别是患者发病入院时的血压水平或入院24 h内平均血压水平及入院后血压的变异对脑卒中预后的影响[6, 7, 8],其中急性期入院后血压达到最大值可能对血管的影响更为重要,尤其是中老年患者。为此,本研究选择患者入院后每天07:00-08:00时点间连续观察6次的血压数值,探讨血压达到最大值对预后的影响,为缺血性脑卒中急性期患者血压的治疗、控制和管理提供依据。
对象与方法1.研究对象:2014年2-12月在哈尔滨医科大学附属二院神经内科病房连续收集的缺血性脑卒中患者。①纳入标准:发病后24 h内入院,经头颅CT或MRI检查确诊为缺血性脑卒中,且无神经系统相关疾病并经知情同意后参与本次研究者。②排除标准:脑出血及短暂性脑缺血伴心、肝、肾功能不全及呼吸衰竭或恶性肿瘤患者,且因思维或记忆障碍、精神症状不能准确回答问题及复发脑卒中发病前生活自理能力评分>2分者。
2.调查方法:采用统一调查表面对面问卷调查,包括一般人口学情况(性别、年龄、文化程度、人均月收入)、既往病史(高血压、糖尿病、冠心病、脑卒中)、临床检验指标[血脂、血糖、同型半胱氨酸(Hcy)]、家族史、吸烟、饮酒等行为因素。调查结束后当场检查问卷是否填写完整,如有缺项及时填写。
3.血压测量及预后评价:有研究显示[9],脑卒中患者血压升高约1周后逐渐下降并趋稳定。本研究缺血性脑卒中患者共测量6次血压值,其中包括入院时血压值(入院30 min内测量血压3次,取均值)以及入院后5 d内每天清晨(07:00-08:00)测量3次血压,取均值作为当日血压值。采用美国国立卫生院卒中评分量表(NIHSS)和修正 Rankin评分量表(mRs)对患者入(出)院时神经功能和生活自理能力进行评分。计算每名患者6次血压最大值作为血压水平的指标。以出院时的mRs评分作为预后标准(mRs<3为出院预后良好,mRs≥3为出院预后不良)。
4. 统计学分析:应用EpiData 3.1软件建立数据库并进行数据的录入与核对。应用SAS 9.3软件对数据进行统计分析,采用χ2检验和t检验比较预后良好组和预后不良组基本特征之间的差异,采用非条件logistic回归模型分析入院后患者血压达到的最大值与出院预后之间的关系。显著性水平α=0.05。
结果1.一般特征:共收集有效问卷471份,患者平均年龄(61±10)岁,其中男性304例(64.5%),出院预后不良128例(27.2%),住院期间死亡4例(0.85%)。不同预后组中除人均月收入、体力活动程度、高血压史以及入院时NIHSS、mRs评分的差异有统计学意义外,其他行为因素、既往疾病史、临床检验指标等均衡性较好(表 1)。将入院后6次血压均值(mmHg,1 mmHg=0.133 kPa),分别按SBP和DBP分4级(即SBP<140、140~、160~、>180;DBP<90、90~、100~、>110),采用多因素非条件logistic回归分析,结果显示入院后血压平均水平与出院结局无相关性。分别将471例患者每日SBP和DBP均值采用线段连接(图 1),显示平均血压随治疗天数而逐渐降低的变化(每名患者临床治疗的降压效果并非稳定)。
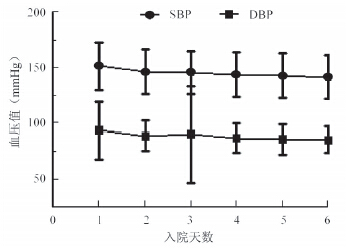 |
| 图 1 471例缺血性脑卒中患者入院 6 d的血压变化 (x±s) |
2. 入院后血压最大值:
(1)分级:入院后收缩期有90.45%的患者血压最大值达到了高血压水平;其中一级高血压135例(28.66%),二级高血压例数最多(180例,38.22%),三级高血压111例(23.57%)。舒张期有81.74%的患者血压最大值达到高血压水平;其中一级高血压133例(28.24%),二级高血压例数最多(150例,31.85%),三级高血压102例(21.65%)(表 2)。提示脑卒中患者入院后大部分患者血压达到最大值并处于超高水平。
(2)对预后的影响:采用多因素非条件logistic回归模型分析入院后血压最大值与出院预后的结局。结果显示,以SBP最大值140~159 mmHg为基准,在调整年龄、性别、文化程度、体力活动、人均月收入、吸烟、饮酒、高血压史、糖尿病史、冠心病史、脑卒中、入院mRs评分、血脂异常及Hcy、FPG水平后,SBP最大值越大,患者出现不良预后的风险增加,即SBP最大值为160~179 mmHg,其OR值(95%CI)为2.51(1.30~4.85),>180 mmHg时为2.68(1.27~5.65);以DBP最大值90~99 mmHg为基准,调整多因素后发现DBP最大值越大,患者出现不良预后的风险亦增加,即DBP最大值为100~109 mmHg,其OR值(95%CI)为1.92(1.00~3.67),>110 mmHg时为2.78(1.35~5.69)(表 3)。
目前已证实高血压是引发脑卒中的独立危险因素,而降低血压有利于脑卒中的一、二级预防[2]。但脑卒中后血压控制在何种水平更有利于预后仍存在争议。一个包含32项研究、10 892例患者的系统综述结果显示,脑卒中患者入院后SBP和DBP升高使其神经功能恶化以及死亡的危险性增加了1.5~5倍,而单独DBP升高使脑卒中复发的危险性增加了2倍[9]。日本的相关研究显示,缺血性脑卒中30 d后的死亡情况与入院时血压水平呈“U”形关系,即SBP值为150~169 mmHg、DBP值为100~110 mmHg时,更有利于患者预后[10]。希腊一项包含所有卒中类型研究的结论与其相似,但最佳血压值不一致(SBP为121~140 mmHg、DBP为81~90 mmHg)[11]。目前临床实验性研究的结果也不一致。关于降压治疗的Cochrane系统评价显示,降压治疗后并未改变脑卒中患者的临床结局[12],而其他实验研究结果显示服用降压药后可降低患者出院后的死亡率和残疾率[13]。国内一项大样本的回顾性研究结果发现,脑卒中急性期入院后的平均血压水平与预后无关[14];本研究结果也显示脑卒中患者入院6 d的平均血压水平与出院预后无关。
多数研究将血压分等级探讨脑卒中急性期血压与预后的关系[9, 10, 11],2010版中国急性缺血性脑卒中诊治指南中关于血压的管理和治疗也只注重基本的平均血压水平[15],然而血压不但表现在某一时点上的数值水平,也表现出随时间而波动的特性,因此脑卒中急性期血压变异和血压达到的最大值也可能影响患者的预后。有研究发现缺血性脑卒中后大脑自动调节功能受损,血压波动可导致脑血流量倏忽增大或减小,不利于预后[16]。另一项包含1 479例缺血性脑卒中患者的TAIST试验结果发现,SBP变异大与10 d后的死亡及神经功能缺损有关[17]。韩国一项大样本(2 271例)的回顾性研究发现,缺血性脑卒中患者发病72 h至出院时的SBP和DBP变异均与其3个月后出现的不良预后有关,并发现血压波动中DBP的最大值是3个月不良预后的危险因素,而SBP的最大值则无此相关性[18]。一项针对短暂性脑缺血发作患者的队列研究显示,SBP最大值是发生脑卒中的重要相关因素[19],而国内尚缺乏关于血压最大值对脑卒中预后影响的研究。本研究显示缺血性脑卒中患者入院后6 d 的血压平均水平与出院预后结局无关。
本研究存在不足。首先本文为非多中心收集病例数据,可能存在选择偏倚;其次是血压测量未用24 h血压动态监测仪;而出院结局又是以出院时是否预后良好为评判标准,未以死亡为结局,也没有观察与长期预后的关系。
事实上,血压对脑卒中预后的影响还可能取决于脑卒中类型、入院间隔时间以及患者发病前有无高血压病史等,故相关结论还需大样本前瞻性对照试验证实。但本研究结果已显示,入院后6 d血压达到最大值越高或超过高血压二、三级水平的缺血性脑卒中急性期患者,其出院预后越差。
| [1] Feldstein CA. Early treatment of hypertension in acute ischemic and intracerebral hemorrhagic stroke:Progress achieved,challenges,and perspectives[J]. J Am Soc Hypertens,2014,8(3):192-202. |
| [2] The SPS3 Study Group. Blood-pressure targets in patients with recent lacunar stroke:the SPS3 randomised trial[J]. Lancet,2013,382(9891):507-515. |
| [3] Toyoda K, Fujimoto S, Kamouchi M,et al. Acute blood pressure levels and neurological deterioration in different subtypes of ischemic stroke[J]. Stroke, 2009,40(7):2585-2588. |
| [4] Sweileh WM, Sawalha AF, Al-Aqad SM,et al. Predictors of in-hospital mortality after acute stroke:impact of gender[J]. Int J Clin Exp Med,2009,2(1):41-47. |
| [5] Abboud H,Labreuche J,Plouin F,et al. High blood pressure in early acute stroke:a sign of a poor outcome?[J]. J Hypertens,2006,24(2):381-386. |
| [6] Castillo J, Leira R, García MM, et al. Blood pressure decrease during the acute phase of ischemic stroke is associated with brain injury and poor stroke outcome[J]. Stroke,2004,35(2):520-526. |
| [7] Tsivgoulis G, Ntaios G. Blood pressure variability in subacute ischemic stroke:a neglected potential therapeutic target[J]. Neurology,2012,79(20):2014-2015. |
| [8] Dawson SL,Manktelow BN,Robinson TG,et al. Which parameters of beat-to-beat blood pressure and variability best predict early outcome after acute ischemic stroke?[J]. Stroke,2000,31(2):463-468. |
| [9] Willmot M,Leonardi-Bee J,Bath PM. High blood pressure in acute stroke and subsequent outcome:a systematic review[J]. Hypertension,2004,43(1):18-24. |
| [10] Okumura K,Ohya Y,Maehara A,et al. Effects of blood pressure levels on case fatality after acute stroke[J]. J Hypertens,2005,23(6):1217-1223. |
| [11] Vemmos KN,Tsivgoulis G,Spengos K,et al. U-shaped relationship between mortality and admission blood pressure in patients with acute stroke[J]. J Intern Med,2004,255(2):257-265. |
| [12] Bath PMW,Krishnan K. Interventions for deliberately altering blood pressure in acute stroke[J]. Cochrane Database Syst Rev,2014(10):CD000039,doi:10.1002/14651858.CD000039. |
| [13] Potter J,Mistri A, Brodie F,et al. Controlling hypertension and hypotension immediately post stroke (CHHIPS)-a randomised controlled trial[J]. Health Technol Assess,2009,13(9):iii,ix-xi,1-73. |
| [14] Zhang YH,Reilly KH,Tong WJ,et al. Blood pressure and clinical outcome among patients with acute stroke in Inner Mongolia,China[J]. J Hypertens,2008,26(7):1446-1452. |
| [15] Acute Ischemic Stroke Treatment Guidelines Writing Group Part of Chinese Medical Academy of Neurology Cerebrovascular Disease Study Group. 2010 China acute ischemic stroke treatment guidelines[J]. Chin J Neurol,2010,43(2):146-153. (in Chinese) 中华医学会神经病学分会脑血管病学组急性缺血性脑卒中诊治指南撰写组. 中国急性缺血性脑卒中诊治指南2010[J]. 中华神经科杂志,2010,43(2):146-153. |
| [16] Stead LG,Gilmore RM,Vedula KC,et al. Impact of acute blood pressure variability on ischemic stroke outcome[J]. Neurology,2006,66(12):1878-1881. |
| [17] Geeganage C,Tracy M,England T,et al. Relationship between baseline blood pressure parameters(including mean pressure,pulse pressure,and variability) and early outcome after stroke data from the Tinzaparin in Acute Ischaemic Stroke Trial (TAIST)[J]. Stroke,2011,42(2):491-493. |
| [18] Kang J,Ko Y,Park JH,et al. Effect of blood pressure on 3-month functional outcome in the subacute stage of ischemic stroke[J]. Neurology,2012,79(20):2018-2024. |
| [19] Rothwell PM,Howard SC,Dolan E,et al. Prognostic significance of visit-to-visit variability,maximum systolic blood pressure,and episodic hypertension[J]. Lancet,2010,375(9718):895-905. |
 2015, Vol. 36
2015, Vol. 36





