文章信息
- 王爱玲, 王潇滟, 窦丽霞, 王芳, 王前, 乔亚萍, 苏敏, 金曦. 2014.
- Wang Ailing, Wang Xiaoyan, Dou Lixia, Wang Fang, Wang Qian, Qiao Yaping, Su Min, Jin Xi. 2014.
- 中国HIV感染孕产妇早产及其影响因素分析
- Incidence of and related risk factors on preterm delivery among HIV-infected pregnant women in China
- 中华流行病学杂志, 2015, 36(4): 349-353
- Chinese Journal of Epidemiology, 2015, 36(4): 349-353
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2015.04.012
-
文章历史
- 投稿日期:2014-10-20
近年来HIV感染不断由高危人群向普通人群蔓 延,据估计截至2011 年底,我国存活的HIV 感染者 和艾滋病患者约有78 万人,其中经母婴途径传播者 占1.1%[1]。我国从2001 年开始试点推行预防艾滋 病母婴传播(PMTCT)综合防治措施,逐步扩大服务 覆盖面。随着预防艾滋病母婴传播综合管理的不断 推广和加强,我国HIV 病例报告中母婴传播的比例 逐渐降低[1]。除HIV 母婴传播(新生儿发生HIV 感 染)外,HIV感染孕产妇发生其他不良妊娠结局的危 险性也较未感染者增加,包括早产、死产、新生儿低 出生体重和死亡等[2, 3, 4]。早产是我国5 岁以下儿童死 亡的最主要原因之一[5],但关于HIV 感染孕产妇早 产流行状况和危险因素的研究在我国报道较少,且 样本量较小,缺乏代表性。本研究利用我国HIV 感 染孕产妇妊娠及所生婴儿登记资料数据库,对2013 年我国HIV 感染孕产妇早产的流行状况进行分析, 探索HIV 感染孕产妇早产的危险因素,为进一步改 善我国HIV感染孕产妇及其新生儿的健康水平提供 科学依据。 对象与方法
1. 资料来源:预防艾滋病母婴传播管理信息系 统。我国的预防艾滋病母婴传播管理信息系统为全 人群登记资料,该系统范围覆盖全国31 个省、自治 区和直辖市以及新疆生产建设兵团,登记对象为所 有HIV感染孕产妇及其新生儿。各级医疗卫生机构 负责对前来接受医疗服务的HIV感染孕产妇进行资 料登记、随访和个案信息调查,同时填写“HIV 感染 孕产妇/婚检孕产妇基本情况登记卡”、“HIV感染孕 产妇妊娠及所生婴儿登记卡”和“HIV感染产妇及所 生儿童随访登记卡”,并通过预防艾滋病母婴传播管 理信息系统进行数据信息的网络报告。该系统收集 HIV感染孕产妇的基本情况、妊娠相关情况、HIV感 染相关行为和医疗情况、新生儿健康情况等相关信 息。本次研究的数据来源于该系统。
2. 研究对象入选标准:①在我国预防艾滋病母 婴传播管理信息系统中所登记的HIV感染孕产妇及 其新生儿;②2013 年1 月1 日至12 月31 日期间分 娩;③本次妊娠结局为活产。排除死胎、死产、分娩 孕周<28 周或>42 周者。活产是指分娩孕周≥28 周,并且胎儿娩出时呼吸、心跳、脐带搏动及随意肌 缩动4 项生命现象中至少具有1 项。若分娩孕周不 详,则出生体重需≥1 kg。
3. 研究指标和变量定义:孕产妇的一般特征变 量包括年龄、民族、文化程度、职业、婚姻状况、既往妊 娠史、本次妊娠情况等;HIV感染相关状况变量有可 能的HIV感染途径、HIV咨询情况、接受预防艾滋病 母婴传播服务的时期、抗反转录病毒(ARV)药物种类 和时间等。早产定义为分娩时妊娠孕周<37周。
4. 统计学分析:采用SPSS 20.0 软件进行统计学 分析。分类变量不同组间的比较采用X2检验或趋势 X2检验。以是否发生早产为因变量,以HIV 感染孕 产妇的一般特征、既往妊娠史和本次妊娠情况、HIV 感染相关因素和ARV药物使用情况等为自变量,采 用非条件logistic 逐步回归法进行多因素分析。P< 0.05时认为差异具有统计学意义。 结果
1. 基本特征和早产率分析:2013 年全国所报告 的HIV 感染孕产妇个案中,在排除妊娠信息记录错 误、死胎死产、分娩孕周<28 周或>42 周的病例之 后,共计有3 913 例HIV感染孕产妇(包括58 例双胎 妊娠和1 例三胎妊娠)纳入本次研究分析,其中有 336 例孕产妇发生早产,早产率为8.6%。
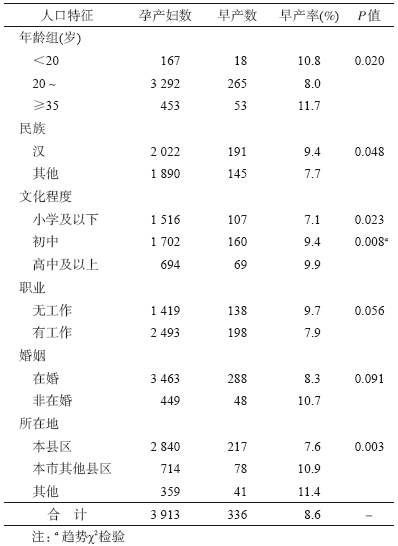
2. 人口学特征与早产的关系:HIV 感染孕产妇 社会人口学特征与早产的关系见表 1。对不同年龄 组HIV 感染孕产妇早产的发生情况进行比较,各组 间早产率的差异具有统计学意义(P<0.05),其中低 年龄组(<20 岁)和高年龄组(≥35 岁)孕产妇早产 率均高于中间年龄组(20~35 岁)。另外,民族和文 化程度也与早产之间存在关联。汉族HIV感染孕产 妇早产率(9.4%)高于少数民族的早产率(7.7%),差 异具有统计学意义(P<0.05)。随着文化程度的增 加,早产率也有增加趋势(趋势检验P<0.01)。早产 也与孕产妇的流动状态有关,同来自本市本区县的 HIV 感染孕产妇相比,来自本市其他区县或其他省 市地区的孕产妇发生早产的危险性增加(P<0.01)。
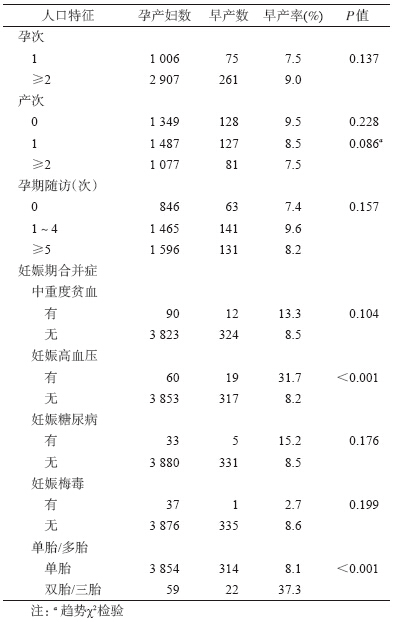
3. 妇妊相关因素与早产的关系:3 913 例HIV感 染孕产妇中有1 642 例分娩方式为剖宫产,剖宫产率 为42.0%。有妊娠高血压的孕产妇发生早产的危险 性增加(P<0.01)(表 2)。多胎妊娠孕产妇早产发生 率高于单胎妊娠的孕产妇(P<0.01)。按孕产妇孕 次和产次分别进行分组分析,未发现HIV 感染孕产 妇的孕次和产次同早产之间存在关联。未发现孕期 随访次数与早产之间存在关联。
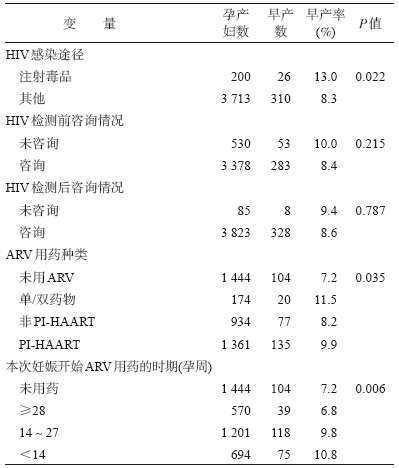
4. HIV 感染相关因素与早产的关系:按HIV 感 染孕产妇可能HIV 感染途径进行分组,注射吸毒组 早产率为13.0%,早产危险性较其他感染途径者升高(P<0.05)。将HIV 感染孕产妇按妊娠期间预防 艾滋病母婴传播抗病毒药物ARV的使用情况分为 四组,即未服用ARV组、一种或二种药物使用组(单/ 双药物组)、含蛋白酶抑制剂(PI)的高效联合抗反转 录病毒药物(HAART)组(PI-HAART 组)和不含PI 的HAART组(非PI-HAART组),四组的早产率分别 为7.2%、11.5%、9.9%和8.2%,不同ARV药物组间早 产率差异具有统计学意义(P<0.05)。将HIV 感染 孕产妇按本次妊娠开始服用ARV药物的时间进行 分组(孕期未服用ARV 组,≥28 孕周时开始服用 ARV组,在14~27 孕周之间开始服用ARV组,<14 孕周时即开始服用ARV组),不同组间早产率比较 差异具有统计学意义(P<0.01),其中<14 孕周开始 服用ARV药物组的早产率最高,为10.8%。在HIV 检测前未接受咨询和HIV检测后未接受咨询的孕产 妇早产发生率均高于接受过咨询的孕产妇,但二者 之间差异均无统计学意义(表 3)。
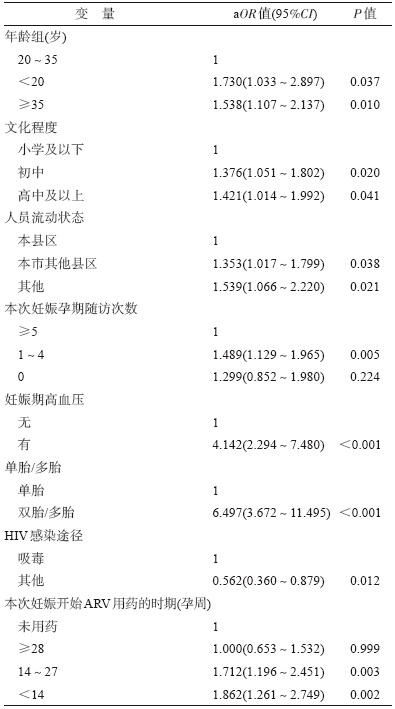
5. HIV 感染孕产妇发生早产的多因素分析:本 研究以是否发生早产为因变量,以HIV 感染孕产妇 的年龄、民族、文化程度、职业、婚姻状况、人员流动 状态、孕次、产次、孕期随访次数、有无妊娠期高血 压、单胎/多胎妊娠、HIV感染途径、本次妊娠开始接受预防艾滋病母婴传播服务的时期、ARV 药物种 类、本次妊娠开始使用ARV 药物的时期等为自变 量,建立非条件logistic 模型并采用逐步回归法进行 变量筛选。各个自变量的分组方法同单因素分析分 组方法,所有自变量均以哑变量形式放入模型中。 多因素分析结果显示(表 4),HIV 感染孕产妇的年 龄、文化程度、人员流动状态、孕期随访次数、有无妊 娠期高血压、单胎/多胎、HIV可能感染途径、本次妊 娠ARV药物开始服用时期等因素与早产之间存在 统计学关联。不同年龄组间比较,年龄<20 岁组和 年龄≥35 岁组发生早产危险性均高于年龄为20~ 35 岁组,aOR值分别为1.730(95%CI:1.033~2.897) 和1.538(95%CI:1.107~2.137)。HIV 感染孕产妇 中,文化程度较高者比小学及以下文化程度者更易 于发生早产,流动人口比本地人口更易于发生早 产。妊娠期产前检查随访次数为1~4 次者早产发 生危险性高于产前随访次数为≥5 次者(aOR= 0.562,95%CI:0.360~0.879)。与吸毒感染HIV者相 比,其他途径感染者发生早产危险性低(aOR= 1.489,95%CI:1.129~1.965)。另外,同妊娠期间未 使用过ARV 药物的HIV 感染孕产妇相比,本次妊 娠在14~27 孕周和在<14 孕周既已开始使用ARV 药物者早产发生危险性增加,aOR值分别为1.712 (95%CI:1.196~2.451)和1.862(95%CI:1.261~ 2.749),见表 4。
本研究分析基于全人群登记资料,故可从人群 特征和地理空间等多个维度有效减少了研究的选择 偏倚。本研究分析的HIV 感染孕产妇中早产率为 8.6%,高于中华医学会2004 年16 省城市调查报告的 孕产妇早产率(7.8%)[6],也高于刘兰等[7]报道的 2005 年我国南北10 县(市)的单胎早产率(3.8%)。 国外研究也发现HIV感染孕产妇与一般孕产妇相比 妊娠结局会受到HIV 疾病的影响,更易于发生不良 妊娠结局[4]。另外,我国HIV 感染孕产妇早产发生 率低于Ezechi 等[8]报道的尼日利亚HIV感染孕产妇 早产发生率(11.1%),也低于Townsend 等[9]报道的 英国和爱尔兰HIV 感染孕产妇的早产率(13.3%)。 除不同研究间的测量误差和抽样误差外,这些差异 也可能与各个国家和地区所调查的HIV感染孕产妇 人口构成情况以及HIV预防策略和医疗保健措施的 不同有关。
早产的影响因素有很多,主要包括孕产妇的年 龄、产次、多胎、妊娠期疾病、既往早产史、产前保健 服务利用情况、吸烟史、营养状况、种族和社会经济 状况等[10]。本研究也发现HIV感染孕产妇早产与妊 娠年龄过高或过低、多胎妊娠、妊娠期高血压、流动 人口、吸毒等传统危险因素之间存在关联,这与既往 研究结果一致。
尽管ARV药物对降低HIV 母婴传播危险性的 作用已经取得人们的共识,然而这些医疗干预措施 对早产的具体影响和作用却一直存在争议。一项系 统综述研究结果发现ARV药物的使用不会导致早 产率的增高,但使用含PI 类药物HAART 治疗的孕 产妇发生早产危险性高于使用不含PI 类药物 HAART 治疗的孕产妇,孕前或孕早期开始ARV用 药的孕产妇发生早产危险性高于孕晚期ARV用药 孕产妇[11]。本研究也有类似发现,提示HIV 感染孕产妇早产与妊娠期开始服用ARV药物的时间和所 服用药物的种类之间可能存在关联。但早产与 ARV用药之间的关联会受到孕产妇的HIV 病毒载 量和CD4+T淋巴细胞计数等潜在混杂因素的影响, 故仍需进一步研究和分析。
本研究存在着一定的局限性。首先,研究采用 的资料为登记资料,数据来源于预防艾滋病母婴传 播管理信息系统,故缺乏对部分早产传统危险因素 信息(如孕期营养不良等)的收集和分析。其次,本 研究采用末次月经法而不是早期妊娠超声检查方法 确定妊娠时间,故可能引入回忆偏倚。最后,尽管有 研究认为孕产妇HIV感染严重程度同早产之间存在 关联,但本研究由于受到HIV 感染孕产妇孕期接受 CD4+淋巴细胞检测和HIV 病毒载量检测例数限 制,未对这些疾病严重程度指标与早产的关系进行 分析。在以后研究中应收集HIV相关疾病严重程度 信息,并在控制传统危险因素后,探讨分析HIV疾病 严重程度及妊娠期ARV使用情况对早产作用的大 小和方向,从而为HIV 母婴传播阻断措施的制定和 实施提供科学依据。
| [1] Ministry of Health of the People's Republic of China, Joint United Nations Programme on HIV/AIDS, World Health Organization. 2011 estimates for HIV/AIDS epidemic in China [R/OL]. [2014-10-16]. http://news.sciencenet.cn/upload/news/file/2012/1/20121291555312820.pdf. (in Chinese)中华人民共和国卫生部, 联合国艾滋病规划署, 世界卫生组织. 2011年中国艾滋病疫情估计[R/OL]. [2014-10-16]. http://news.sciencenet.cn/upload/news/file/2012/1/20121291555312820.pdf. |
| [2] Brocklehurst P, French R. The association between maternal HIV infection and perinatal outcome:a systematic review of the literature and meta-analysis [J]. BJOG, 1998, 105:836-848. |
| [3] Kupka R, Kassaye T, Saathoff E, et al. Predictors of still birth among HIV-infected Tanzanian women[J]. Acta Obstet Gynecol Scand, 2009, 88(5):584-592. |
| [4] Habib NA, Daltveit AK, Bergsjø P, et al. Maternal HIV status and pregnancy outcomes in north eastern Tanzania:a registry-based study [J]. BJOG, 2008, 115(5):616-624. |
| [5] Feng J, Yuan XQ, Zhu J, et al. Under-5-mortality rate and causes of death in China, 2000 to 2010[J]. Chin J Epidemiol, 2012, 33(6):558-561. (in Chinese)冯江, 袁秀琴, 朱军, 等. 中国2000-2010年5岁以下儿童死亡率和死亡原因分析 [J]. 中华流行病学杂志, 2012, 33(6):558-561. |
| [6] The subspecialty group of neonatology pediatric society of Chinese Medical Association. An initial epidemiologic investigation of preterm infants in cities of China [J]. Chin J Comtemp Pediatr, 2005, 7(1):25-28. (in Chinese)中华医学会儿科学分会新生儿学组. 中国城市早产儿流行病学初步调查报告[J]. 中国当代儿科杂志, 2005, 7(1):25-28. |
| [7] Liu L, Liu JM, Liu YH, et al. Prevalence of preterm birth among singletons in 10 counties (cities) of China, 1993-2005 [J]. Chin J Epidemiol, 2007, 28(11):1051-1054. (in Chinese)刘兰, 刘建蒙, 刘英惠, 等. 中国10县(市)1993-2005年单胎儿早产流行状况研究[J]. 中华流行病学杂志, 2007, 28(11):1051-1054. |
| [8] Ezechi OC, David AN, Gab-Okafor CV, et al. Incidence of and socio-biologic risk factors for spontaneous preterm birth in HIV positive Nigerian women [J]. BMC Pregnancy and Childbirth, 2012, 12:93. |
| [9] Townsend CL, Cortina-Borja M, Peckham CS, et al. Antiretroviral therapy and premature delivery in diagnosed HIV-infected women in the United Kingdom and Ireland [J]. AIDS, 2007, 21(8):1019-1026. |
| [10] Yang XL, Ye RW. Progresses of epidemic trend on preterm birth and related influencing factors[J]. Chin J Epidemiol, 2009, 30(7):747-750. (in Chinese)杨晓亮, 叶荣伟. 早产流行趋势及影响因素研究进展[J]. 中华流行病学杂志, 2009, 30(7):747-750. |
| [11] Kourtis AP, Schmid CH, Jamieson DJ, et al. Use of antiretroviral therapy in pregnant HIV-infected women and the risk of premature delivery:a meta-analysis [J]. AIDS, 2007, 21(5):607-615." |
 2015, Vol. 36
2015, Vol. 36