文章信息
- 杨金, 郑合明, 李小烽, 应惠丽. 2014.
- Yang Jin, Zheng Heming, Li Xiaofeng, Ying Huili. 2014.
- 河南省碘缺乏地区孕妇碘营养及甲状腺功能变化的纵向研究
- A longitudinal study regarding the gestational changes in iodine nutrition and thyroid function among pregnant women in the iodine deficient areas of Henan province
- 中华流行病学杂志, 2015, 36(1): 35-39
- Chinese Journal of Epidemiology, 2015, 36(1): 35-39
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2015.01.009
-
文章历史
- 投稿日期:2014-08-28
孕妇是碘营养监测的重点人群[1],孕妇缺碘不 仅会造成自身甲状腺激素水平下降,更重要的是影 响胎儿智力发育。妊娠期由于雌激素变化会使母体 甲状腺激素合成和代谢发生改变[2, 3, 4]。为了解妊娠 不同时期孕妇的碘营养及甲状腺激素水平的变化趋 势,探索妊娠期甲状腺功能的主要影响因素,本研究 于2012年10月对河南省漯河市妊娠早期孕妇的碘 营养、甲状腺功能、人口学特征及主要的危险因素进 行调查,并于妊娠中期和晚期各随访1次。 对象与方法
1. 调查对象:在河南省漯河市郾城区和召陵区 计划生育服务站进行优生检查的孕妇。入选标准: 孕周<12周,本地常住居民,单胎妊娠,近期不会迁 移到外地,能配合随访。排除标准:既往甲状腺疾病 及相关病史,调查前进食含碘量较高的食品。
2. 调查方法:2012年10月至2013年5月对130 名孕妇进行纵向调查,于妊娠早、中、晚期各采集1 次空腹静脉血3ml及晨尿10ml,分离血清,尿样和 血清均低温冷冻保存备用;并在妊娠早期时通过问 卷调查收集孕妇的社会人口学资料和生活方式等信 息,包括社会人口学特征、既往妊娠及疾病史、职业 和生活环境因素、生活方式、膳食情况、家庭环境、应 激事件等。因未调查孕妇吸烟和饮酒史,仅对孕妇 的被动吸烟情况进行分析。妊娠早、中、晚期调查到 的孕妇分别为130、74、66名。失访主要原因是孕妇 拒绝再次采样。调查对象均签署知情同意书,本研 究经过河南省疾病预防控制中心(CDC)伦理委员会 的审批。
3. 检测方法:按照《尿中碘的砷铈催化分光光度 测定方法》(WS/T107-2006)检测尿碘含量,参加检 测的实验室参加国家碘缺乏病参照实验室尿碘外质 控考核合格。应用化学发光法检测血清游离甲状腺 激素(FT4)、游离三碘甲状腺原氨酸(FT3)及促甲状 腺激素(TSH),试剂盒由北京科美公司提供。根据 2007年WHO推荐的孕妇碘营养评价标准[5],尿碘M (MUI)<150μg/L为碘缺乏,150μg/L≤MUI≤ 249μg/L为碘适量,250μg/L≤MUI≤499μg/L为碘 超足量,MUI≥500μg/L为碘过量。
4. 统计学分析:用EpiData3.1软件建立数据库, 采用SPSS15.0软件分析数据。尿碘、FT3、FT4和 TSH均为偏态分布,采用M进行描述,组间比较采 用非参数检验,以P<0.05为差异有统计学意义。 因为不同妊娠期孕妇甲状腺激素的参考值范围不 同,并且本次随访到的妊娠中期和晚期孕妇较少,所 以仅分析妊娠早期孕妇甲状腺激素水平的影响因 素,以妊娠早期甲状腺激素的P10及P90为分界值将甲 状腺激素水平分为高、中、低3组,采用χ2检验的方法 比较不同影响因素在FT4和TSH水平中的分布情 况,为了更多的筛选有意义的变量,以P<0.10为有 统计学意义。 结 果
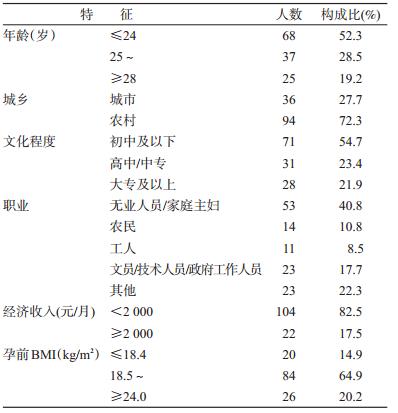
1. 一般人口学特征:共调查130名孕妇,年龄为 18~37(24.8±3.2)岁,第一次调查时的平均孕周为 (10.8±3.1)周,85.4%为初次妊娠,农村户籍较多 (72.3%),文化程度以初中及以下为主(54.7%),职 业主要为无业人员/家庭主妇(40.8%),大部分经济 收入<2000元/月(82.5%),孕前BMI(kg/m2)多数为 18.5~24.0(64.9%),见表 1。
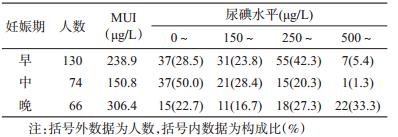
2. 不同妊娠期碘营养水平的变化趋势:孕妇不 同妊娠期的碘营养水平以妊娠中期最低,到孕晚期 后升高。妊娠早期和中期的碘营养水平均达到 WHO推荐的碘适量标准(150~249μg/L),妊娠晚 期孕妇的碘摄入量大于适宜量,不同妊娠期孕妇MUI差异有统计学意义(χ2=26.201,P<0.001),见 表 2。
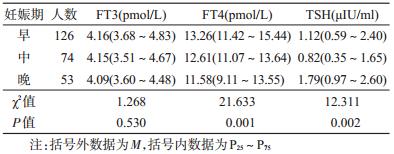
3. 不同妊娠期甲状腺激素的变化趋势:各妊娠 期FT3变化不大,差异无统计学意义(P>0.05)。随 着妊娠期增加,FT4呈下降趋势,进一步两两比较, 妊娠早期的FT4高于妊娠中期和晚期,差异有统计 学意义(P<0.05)。妊娠中期的TSH最低,高于妊娠 早期和晚期,差异有统计学意义(P<0.05),见表 3。
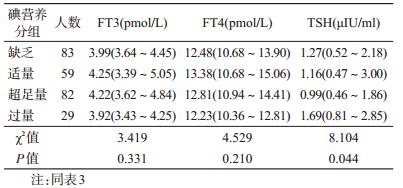
4. 碘营养与甲状腺激素整体水平的关系:对妊 娠早、中、晚期全部孕妇的碘营养状况进行分组,比 较不同碘营养水平下甲状腺激素水平的差异。碘营 养状况与甲状腺激素水平呈“U”形分布,TSH随着 碘水平增加,先降低再升高,FT3和FT4先上升后下 降。经统计学检验,不同碘水平下仅TSH的差异有 统计学意义(P<0.05),见表 4。
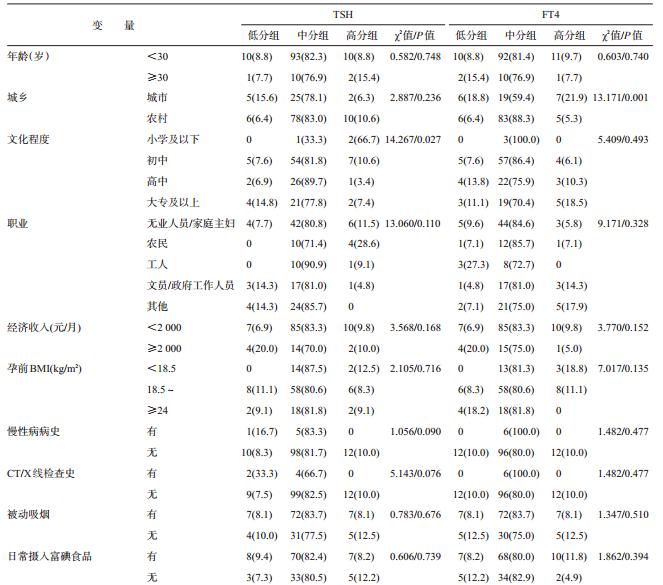
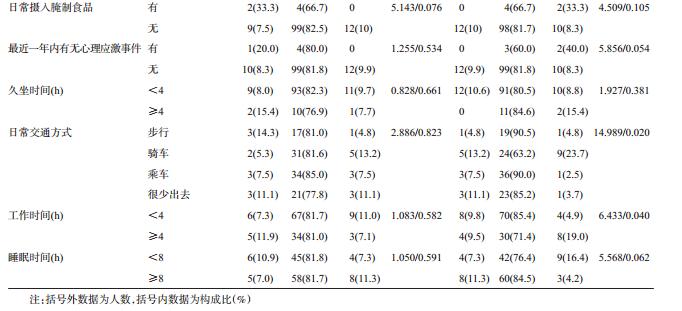
5. 不同特征变量在孕妇FT4和TSH水平中的分 布:文化程度、慢性病病史、CT/X线检查史、腌制食 品与TSH水平的高低有关联,其中,文化程度中小 学及以下者有较高的TSH水平,有慢性病病史、CT/ X线检查史、经常吃腌制食品者TSH水平较低。城 乡之间、最近一年内有无心理应激事件、日常交通方 式、久坐时间、工作和睡眠时间与FT4水平的高低有 关联,其中,城市的孕妇FT4在低分组和高分组的比 例均较高,睡眠时间<8h、久坐和工作时间≥4h者 均有较高的FT4水平。其他变量在FT4和TSH水平 分组中的差异无统计学意义,见表 5。孕次、产次、 家庭类型、怀孕方式、肉禽蛋奶等食物的摄入均与 FT4和TSH水平无关,未列出。
本研究显示,不同妊娠期孕妇的尿碘水平有较 大差异,以妊娠中期最低,与日本的一项孕妇队列研 究结果相符[6],而在以往的横断面研究中,孕妇尿碘 水平在妊娠中期最高,在妊娠晚期下降[1]。妊娠期 间尿碘水平差异可能与孕妇血容量和尿液排泄量增 加、饮食结构以及食盐摄入量等有关。
妊娠早期由于雌激素水平显著升高,导致肝脏 合成的甲状腺结合球蛋白(TBG)达到非妊娠时的 2~3倍[7],从而使血清中与TBG结合的三碘甲状腺 原氨酸(T3)和甲状腺素(T4)升高,而FT3和FT4浓 度下降,到孕晚期甚至低于正常范围。本研究显示, FT3和FT4随着妊娠时间的延长呈下降趋势,与以 往研究一致[2, 8],但FT3在妊娠早、晚期差异无统计 学意义(P>0.05)。此外,妊娠早期胎盘产生的人绒 毛膜促性腺激素(HCG)明显升高,由于HCG与TSH 有相同的α-亚单位和相似的β-亚单位,对TSH有反 馈性抑制作用,使TSH在妊娠期间出现明显下降,有 研究报道HCG在妊娠10~12周达到峰值,同时TSH 水平降至最低[2, 9],但在本研究中,TSH在妊娠中期最 低,显著低于妊娠早期和妊娠晚期,差异有统计学意 义(P<0.01),与王燕玲等[3]的研究结果一致。
本研究显示,随着尿碘增加,FT4和FT3呈现先 升高再降低的趋势,TSH的变化趋势则相反,即尿 碘与甲状腺功能呈“U”形曲线,提示碘缺乏和碘过 量不仅是亚临床甲状腺功能减退(甲减)的主要原 因,也是低FT4的主要原因。原因在于碘缺乏时, 孕妇只能通过升高TSH以增加甲状腺激素的分泌, 无法代偿时就可能出现低FT4血症,而碘过量时, 会反馈抑制甲状腺激素的分泌,从而使得TSH代偿 性升高。史晓光等[10]曾经报道在妊娠早期的孕妇 中,无论是碘缺乏组还是碘过量组,亚临床甲减的 发生率均较高,但随着尿碘水平的增加,FT4呈单 纯下降趋势,而非先升高再降低的趋势,与本研究 结果有所差异。
妊娠期孕妇的甲状腺激素水平受多种因素影 响,如碘营养状况、年龄、种族、吸烟、饮酒、肥胖、环 境因素等。本研究显示,TSH的主要影响因素有文 化程度、慢性病病史、CT/X线检查史、腌制食品,FT4 的主要影响因素有城乡居住状况、最近一年内有无 心理应激事件、日常交通方式、久坐时间、工作和睡 眠时间等,而年龄、职业、经济收入、BMI、疾病史、服 药史、产次等均与FT4和TSH水平无关。其中,年龄 与甲状腺激素的关系存在争议,有研究认为,随着年 龄增加,女性TSH会逐渐升高[11];但另一项研究报 道,将“>30岁”作为孕妇甲状腺功能筛查的危险因 素,孕妇甲减症的检出率由55.3%增至85.6%,但该 研究仍认为年龄不能作为孕妇甲减的危险因素[12]; 本研究结果与其相似,年龄≥30组的高TSH水平占 15.4%,而年龄<30岁组的高TSH水平仅占8.8%,但 差异无统计学意义,尚不能认为年龄与甲减有关。 有研究报道,心理应激会造成大鼠腺垂体分泌TSH 减少[13],但目前尚无孕期甲状腺功能与心理应激关 系的报道;本研究显示,最近一年内有心理应激事件 的孕妇FT4水平较高,说明心理应激可能是孕妇甲 状腺功能异常的一个危险因素。
| [1] | Yang J, Zheng HM, Chen G. Iodine nutritional status of the vulnerable population in Henan province in 2011[J]. Chin J Prev Med, 2013, 47(1):14-17. (in Chinese)杨金, 郑合明, 陈玕. 2011年河南不同人群碘营养状况[J]. 中华预防医学杂志, 2013, 47(1):14-17. |
| [2] | Yan YQ, Dong ZL, Dong L, et al. Trimester-specific reference data of thyroid hormones for normal pregnancy[J]. Chin J Endocrinal Metab, 2008, 24(6):609-612. (in Chinese)阎玉芹, 董作亮, 董玲, 等. 正常孕妇早中晚期的甲状腺激素参考值范围[J]. 中华内分泌代谢杂志, 2008, 24(6):609-612. |
| [3] | Wang YL, Sun W, Zhu XN, et al. Changes of iodine nutrition status and thyroid function among pregnant women in iodine sufficient rural area of Gansu province[J]. Chin J Epidemiol, 2014, 35(1):49-52. (in Chinese)王燕玲, 孙玮, 朱小南, 等. 甘肃省碘适量地区农村孕妇碘营养及甲状腺功能变化研究[J]. 中华流行病学杂志, 2014, 35(1):49-52. |
| [4] | Zhu SJ, Jin XY, Xu WM, et al. Analysis of urinary iodine and thyroid function in pregnant women of Hangzhou [J]. Chin J Endocrinal Metab, 2008, 24(6):613-615. (in Chinese)朱素娟, 金行一, 徐卫民, 等. 杭州市妊娠妇女尿碘及甲状腺功能分析[J]. 中华内分泌代谢杂志, 2008, 24(6):613-615. |
| [5] | WHO, UNICEF, ICCIDD. Assessment of iodine deficiency disorders and monitoring their elimination:a guide for program managers[EB/OL].[2010-04-15]. http:/www.who.int/nutrition/publication/micronutrients/iodine_deficiency/9789241595827/en/index.html. |
| [6] | Fuse Y, Shishiba Y, Irie M. Gestational changes of thyroid function and urinary iodine in thyroid antibody-negative Japanese women [J]. Endocr J, 2013, 60(9):1095-1106. |
| [7] | Schussler GC. The throxine-binding proteins [J]. Thyroid, 2000, 10(2):141-149. |
| [8] | Zhou RH, Tao YH, Dong XJ, et al. Study on the relation between iodine nutrition of pregnant women in different occasions and thyroid function of their neonates [J]. Chin J Epidemiol, 2002, 23(5):356-359. (in Chinese)周荣华, 陶跃华, 董晓菊, 等. 孕妇不同孕期碘营养与新生儿甲状腺功能的关系[J]. 中华流行病学杂志, 2002, 23(5):356- 359. |
| [9] | Lin S, Tang SH, Zhan AX, et al. A comparison analysis on trimester-specific thyroid function-related parameters among pregnant women in Wenzhou city [J]. Zhejiang Prev Med, 2014, 26(2):137-140. (in Chinese)林森, 唐少华, 詹爱霞, 等. 不同孕期和年龄孕妇甲状腺功能指标的比较研究[J]. 浙江预防医学, 2014, 26(2):137-140. |
| [10] | Shi XG, Teng XC, Shan ZY, et al. An epidemiological study of the relationship between iodine intake levels and thyroid function during early pregnancy[J]. Chin J Pract Intern Med, 2009, 29(6):520-522. (in Chinese)史晓光, 滕晓春, 单忠艳, 等. 妊娠早期碘营养状况与甲状腺功能关系的流行病学调查[J]. 中国实用内科杂志, 2009, 29(6):520-522. |
| [11] | Pearce EN, Oken E, Gillman MW, et al. Association of first- trimester thyroid function test values with thyroperoxidase antibody status, smoking, and multivitamin use [J]. Endocr Pract, 2008, 14(1):33-39. |
| [12] | Potlukova E, Potluka O, Jiskra J, et al. Is age a risk factor for hypothyrodism in pregnancy? An analysis of 5 223 pregnant women [J]. J Clin Endocrinol Metab, 2012, 97(6):1945-1952. |
| [13] | Wu SQ, He XH, Zhang DX, et al. Quantitative observation on the thyrotrophin cells of pituitary in rats following psychological stress[J]. Anat Res, 2000, 22(1):19-21. (in Chinese)伍思琪, 贺新红, 张德兴, 等. 心理应激后大鼠腺垂体促甲状腺激素细胞的定量观察解剖学研究[J]. 解剖学研究, 2000, 22(1):19-21. |
 2015, Vol. 36
2015, Vol. 36