文章信息
- 杨文杰, 安伟锋, 马彦民, 李宁, 朱谦, 孙定勇, 黄学勇, 许汴利. 2014.
- Yang Wenjie, An Weifeng, Ma Yanmin, Li Ning, Zhu Qian, Sun Dingyong, Huang Xueyong, Xu Bianli. 2014.
- 早期抗病毒治疗对艾滋病患者生存状况的影响
- Survival effect regarding earlier initiation of antiretroviral treatment on AIDS patients
- 中华流行病学杂志, 2014, 35(9): 1065-1068
- Chinese Journal of Epidemiology, 2014, 35(9): 1065-1068
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2014.09.022
-
文章历史
- 投稿日期:2014-3-11
2 河南省疾病预防控制中心
2 Henan Provincial Center for Disease Control and Prevention
高效抗反转录病毒治疗(抗病毒治疗)是目前治 疗艾滋病最主要方法[1],但对起始治疗最佳时机的 选择仍存在不同认识[2,3]。目前国内对艾滋病早期 抗病毒治疗的研究主要集中于国家层面大样本队 列,而河南省是我国艾滋病疫情高发省份之一,艾滋 病流行模式和治疗现状不同于其他地区,且目前尚 无影响艾滋病患者早期抗病毒治疗效果研究的报 道。为此本研究回顾性分析河南省2007-2012年 加入抗病毒治疗的艾滋病患者,比较不同治疗开始 时间的生存结局,并探索艾滋病抗病毒治疗最佳时 机,为制定河南省艾滋病防制策略和措施提供数据 支持及理论参考。 对象与方法
1. 研究对象:来自国家艾滋病抗病毒治疗数据 库(截至2012年12月31日)。纳入标准①2007年1 月1日至2012年12月31日首次开始免费抗病毒治 疗;②开始抗病毒治疗时年龄≥15岁;③开始治疗 时有完整的基线CD4+ T淋巴细胞计数信息,随后有 较为完善的生存信息。
2. 研究方法:通过回顾性研究进行全死因分 析。根据患者开始接受抗病毒治疗时基线CD4+ T淋 巴细胞计数水平分为早期治疗组(基线CD4+ T淋巴 细胞计数350~500cell/μl)和常规治疗组(基线 CD4+ T淋巴细胞计数≤350cell/μl),比较两组抗病 毒治疗后不同时间累积生存率,分析影响生存时间 的潜在危险因素。
3. 统计学分析:采用Excel2010软件整理数据,
利用SPSS16.0软件进行统计分析,连续变量的统计
描述采用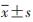 或中位数(四分位间距,IQR),分类变
量的描述采用频数和百分比。使用寿命表法计算两
组患者的死亡概率和累积生存率,以Kaplan-Meier
法绘制生存曲线(K-M曲线),生存时间比较采用
log-rank检验,危险因素和生存时间的关系采用单变
量和多变量Cox比例风险模型进行分析,Cox比例
风险模型的生成采用基于偏最大似然估计的前进
法,逐步回归分析中模型选入变量的显著性水平为
P≤0.05,剔除变量为P>0.10。
结 果
或中位数(四分位间距,IQR),分类变
量的描述采用频数和百分比。使用寿命表法计算两
组患者的死亡概率和累积生存率,以Kaplan-Meier
法绘制生存曲线(K-M曲线),生存时间比较采用
log-rank检验,危险因素和生存时间的关系采用单变
量和多变量Cox比例风险模型进行分析,Cox比例
风险模型的生成采用基于偏最大似然估计的前进
法,逐步回归分析中模型选入变量的显著性水平为
P≤0.05,剔除变量为P>0.10。
结 果
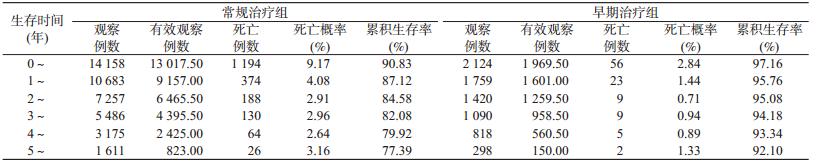
1. 一般特征:共入组16282例艾滋病患者,其中 早期治疗组2124例,常规治疗组14158例。男性 9246例,女性7036例,性别比例为1.31∶ 1;治疗开 始时患者最大年龄88岁,平均(44.01±10.86)岁,其 中30~50岁10706例(65.75%);婚姻状况为已婚或 同居12069例(74.12%);感染途径多为血液传播 (10881例,66.83%);职业多为农民(13853例, 85.08%);教育程度以小学及以下和中学居多,分别 为8052例(49.45%)和7670例(47.11%);所在治疗 机构多为乡级或村级(13812例,84.83%),见表 1。
2. 初始治疗方案和基线症状数:初始治疗方案 以“D4T/AZT+3TC+NVP/EFV”为主(13179例, 80.94%)。将基线症状分为发热、呼吸道(包括咳嗽、 咳痰、呼吸困难、胸痛、夜间盗汗、肺门淋巴结肿大)、 胃肠道(包括腹泻、恶心、喷射性呕吐)、皮肤或黏膜 (包括皮疹、鹅口疮、口腔毛状白斑)、中枢神经系统 (包括头痛、视力下降、视力模糊)症状5类[4]。患者 在开始接受抗病毒治疗时无以上症状和有2~3类 症状者居多,分别有5041例(30.96%)和6034例 (37.06%),见表 1。
3. 生存分析:研究期间共有2080例死亡,病死 率为5.13/100人年(2080/40520.95),中位生存期为 2.20(IQR:1.03~3.96)年。常规治疗组共1976例死 亡,病死率为5.78/100人年(1976/34180.50),中位生 存期为2.07(IQR:1.01~3.75)年。早期治疗组共有 104例死亡,病死率为1.64/100人年(104/6340.45), 中位生存期为3.15(IQR:1.45~4.50)年。
采用寿命表法计算显示,常规治疗组开始治疗 1~6年的死亡概率从9.17%降至3.16%,累积生存率 从90.83%降至77.39%,其中治疗第1年死亡人数占 整个研究期的60.43%(1194/1976)(表 2);早期治疗 组开始治疗1~6年的死亡概率从2.84%降至1.33%, 累积生存率从97.16%降至92.10%,其中治疗第1年 死亡人数占整个研究期的53.85%(56/104)(表 2)。
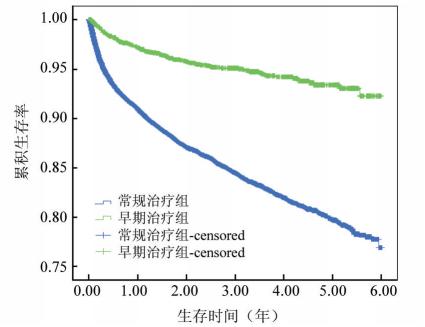
采用K-M曲线显示,早期治疗组的累积生存率显 著高于常规治疗组,通过log rank检验χ2=156.00,P< 0.01(图 1)。
 |
| 图 1 研究期间两组患者K-M曲线 |
4.生存时间影响因素分析:将患者开始治疗时的 年龄、性别、婚姻状况、感染途径、治疗机构级别、职 业、教育程度、初始治疗方案、基线症状数分别引入 Cox比例风险模型。在常规治疗组,单因素分析发 现,年龄、性别、婚姻状况、感染途径、教育程度、初始 治疗方案和基线症状数与生存时间影响的差异有统 计学意义(P<0.05)。多因素调整后分析发现,开始 治疗时年龄、性别、婚姻状况、感染途径、初始治疗方 案和基线症状数与生存时间影响的差异有统计学意 义(P<0.05)(表 3)。在早期治疗组,单因素分析和多 因素调整后分析均显示,性别、初始治疗方案和基线 症状数对生存时间影响的差异有统计学意义(P< 0.05)(表 3)。两组单因素和多因素分析均显示,性 别、初始治疗方案和基线症状数对生存时间有显著影 响,在常规治疗组,男性死亡风险是女性的1.44倍(调 整后HR=1.44,95%CI:1.31~1.58);相对于其他治疗 方案,采用“TDF+3TC+NVP/EFV”方案的死亡风险 最低(调整后HR=0.23,95%CI:0.16~0.33);相对于 基线时无症状,基线症状数增加的患者,死亡风险也 增加(调整后HR=1.40,95%CI:1.34~1.47)。在早期 治疗组,男性死亡风险是女性的1.70倍(调整后HR= 1.70,95%CI:1.12~2.59);相对于其他治疗方案,采用 “TDF+3TC+NVP/EFV”方案的患者死亡风险最低 (调整后HR=0.15,95%CI:0.04~0.49);相对于基线 时无症状,基线症状数增加的患者,死亡风险也增加 (调整后HR=1.48,95%CI:1.23~1.78)(表 3)。
至2012年底河南省艾滋病抗病毒治疗累计病 例占全国的19.27%,在治病例占全国的17.66%,正 在使用二线药物治疗的病例占全国的35.94%。按 照《国家免费艾滋病抗病毒药物治疗手册(第2版)》 的要求,河南省从2009年将HIV感染者开始抗病 毒治疗的免疫学标准(CD4+ T淋巴细胞计数)从< 200cell/μl提升至≤350cell/μl。近年来国外一些观 察性治疗队列结果显示,启动抗病毒治疗时CD4+ T 淋巴细胞计数<350cell/μl者的死亡风险要比350~ 500cell/μl者高69% [5],启动治疗前末次CD4+ T淋巴 细胞计数每增加100cell/μl,其发生艾滋病的风险将 降低44% [6]。国内的一些研究也表明,开始治疗时 基线CD4+ T淋巴细胞计数越高,生存率越高[4,7,8]。
本文显示,在整个研究期内常规治疗组病死率 明显高于早期治疗组,中位生存期低于早期治疗组 中位生存期。通过寿命表法计算显示,治疗初期死 亡概率要高于以后,特别是常规治疗组治疗第1年 死 亡 概 率 高 达9.17%,显 著 高 于 早 期 治 疗 组 的 2.84%,常规治疗组治疗第1年死亡人数占整个研究 期内的60.43%,也高于早期治疗组53.85%,结果与 文献报道一致[4]。开始抗病毒治疗后初期死亡率高 的原因可能与艾滋病的自然发展史有关,而不仅仅 是免疫重建综合征[4],在艾滋病发生早期开展治疗或 许能降低治疗初期的高死亡率,本文结果也一定程 度上支持该观点。K-M曲线显示,早期治疗组6年 累积生存率较常规治疗组提高了19.01%,且差异有 统计学意义,并与国外一些研究结果类似[5,9]。其原 因可能为相对于早期治疗组,常规治疗组患者开始 治疗时机体免疫系统可能受损更严重,合并较多的 机会性感染,此时开始抗病毒治疗有部分患者可能 未得到有效的免疫功能重建就已死亡。
研究中通过Cox比例风险模型单因素和多因素 调整后分析发现,对生存时间的影响因素较多,无论是 常规治疗组还是早期治疗组,开始治疗时性别、初始治 疗方案和基线症状数均为生存时间的影响因素,这与 国内外研究结果类似[4,7,8]。男性和基线症状数越多是 影响生存时间的危险因素,尤其在早期治疗组更为显 著,提示应重视早期抗病毒治疗,特别是男性患者为主 的高危人群。女性患者死亡风险低于男性,考虑原因 可能为女性的服药依从性更好[10,11],而服药依从性对 抗病毒治疗效果具有决定性作用[12]。基线症状数越多 死亡风险越大,考虑原因可能为开始接受抗病毒治疗 时主要的机会性感染症状较多且未得到较好控制,直 接影响了抗病毒治疗效果,缩短其生存时间[13]。
综上所述,本研究结果支持对艾滋病患者早期 抗病毒治疗。
| [1] Dabis F,Newell ML,Hischel B. HIV drugs for treatment,and for prevention[J]. Lancet,2010,375(9731):2056-2057. |
| [2] Toro PL,Katyal M,Carter RJ, et al. Initiation of antiretroviral therapy among pregnant women in resource-limited countries:CD4+cell count response and program retention[J]. AIDS,2010,24:515-524. |
| [3] Wilkin TJ,Gulick RM. When to start antiretroviral therapy?[J]. Clin Infec Dis,2008,47:1580-1586. |
| [4] Zhang F,Dou Z,Ma Y,et al. Five-year outcomes of the China National Free Antiretroviral Treatment Program[J]. Ann Intern Med,2009,151:241-251. |
| [5] Kitahata MM, Gange SJ, Abraham AG, et al. Effect of earlier versus deferred antiretroviral therapy for HIV on survival[J]. N Engl J Med,2009,360:1815-1826. |
| [6] Baker JV,Peng G, Rapkin J, et al. CD4+ count and risk of non-AIDS diseases following initial treatment for HIV infection[J]. AIDS,2008,22:841-848. |
| [7] Sun DY, Wang Q, Yang WJ,et al. Survival analysis on AIDS antiretroviral therapy in Henan province during 2003-2009[J].Chin J Epidemiol,2012,33(2):181-184. (in Chinese) 孙定勇,王奇,杨文杰,等. 河南省2003-2009年艾滋病抗病毒治疗患者生存状况分析[J]. 中华流行病学杂志,2012,33(2):181-184. |
| [8] Zhang F,Dou Z,Ma Y,et al. Effect of earlier initiation of antiretroviral treatment and increased treatment coverage on HIV-related mortality in China:a national observational cohort study[J]. Lancet Infect Dis,2011,11:516-524. |
| [9] Gallant JE. When to start antiretroviral therapy?NA-ACCORD stimulates the debate[J]. AIDS Read,2009,19(2):49-50,61. |
| [10] Gust DA,Mosimaneotsile B,Mathebula U,et al. Risk factors for non-adherence and loss to follow-up in a three-year clinical trial in Botswana[J]. PLoS One,2011,6(4) :e18435. |
| [11] Maqutu D, Zewotir T,North D,et al. Determinants of optimal adherence over time to antiretroviral therapy amongst HIV positive adults in South Africa:a longitudinal study[J]. AIDS Behav,2011,15(7):1465-1474. |
| [12] Nozaki I, Dube C, Kakimoto K, et al. Social factors affecting ART adherence in rural settings in Zambia[J]. AIDS Care,2011,23(7):831-838. |
| [13] Yao X,Zhan FX,Peng GP,et al. Analysis of factors leading to the termination of AIDS antiretroviral therapy in Hubei province[J]. Chin J AIDS STD,2006,12(6):495-497. (in Chinese) 姚璇,詹发先,彭国平,等. 湖北省艾滋病抗病毒治疗终止原因分析[J]. 中国艾滋病性病,2006,12(6):495-497. |
 2014, Vol. 35
2014, Vol. 35