文章信息
- 张颖, 苏旭, 陈伟, 费春楠, 郭丽茹, 吴小丽, 周宁, 郭玉婷, 董晓春, 赵莹, 王浩武, 潘雍, 左丽娟.
- Zhang Ying, Su Xu, Chen Wei, Fei Chunnan, Guo Liru, Wu Xiaoli, Zhou Ning, Guo Yuting, Dong Xiaochun, Zhao Ying, Wang Haowu, Pan Yong, Zuo Lijuan
- 一起天津市集体单位内新型冠状病毒肺炎聚集性疫情流行病学调查
- Epidemiological investigation on a cluster epidemic of COVID-19 in a collective workplace in Tianjin
- 中华流行病学杂志, 2020, 41(5): 649-653
- Chinese Journal of Epidemiology, 2020, 41(5): 649-653
- http://dx.doi.org/10.3760/cma.j.cn112338-20200219-00121
-
文章历史
收稿日期: 2020-02-19
2. 天津市疾病预防控制中心病原生物研究室 300011;
3. 天津市疾病预防控制中心性病艾滋病预防控制室 300011;
4. 天津市河东区疾病预防控制中心 300151;
5. 天津市河北区疾病预防控制中心传染病预防控制室 300150;
6. 天津市河北区疾病预防控制中心 300150
2. Institute for Pathogenic Biology, Tianjin Centers for Disease Control and Prevention, Tianjin 300011, China;
3. Institute for AIDS/STD Prevention and Control, Tianjin Centers for Disease Control and Prevention, Tianjin 300011, China;
4. Leadership Office, Hedong District Center for Disease Control and Prevention, Tianjin 300151, China;
5. Department for Communicable Disease Prevention and Control, Hebei District Center for Disease Control and Prevention, Tianjin 300150, China;
6. Business office, Hebei District Center for Disease Control and Prevention, Tianjin 300150, China
自2019年12月湖北省武汉市陆续出现多例不明原因肺炎,后经全基因组测序证实为新型冠状病毒感染所致,疫情迅速扩散至全国范围,天津市于2020年1月21日确诊了首例新型冠状病毒肺炎(COVID-19)病例。对于新发传染病的防控主要基于对其流行病学特征及传播途径的了解。本研究对天津市的一起COVID-19聚集性疫情进行详细调查和分析,旨在为COVID-19的流行病学特征提供更多证据,并对前期基于有限证据和经验实施的防控措施进行评估。
资料与方法1.资料来源:来源于全国传染病监测网个案报告卡和天津市CDC个案流行病学调查报告。
2.相关定义:确诊病例:符合《新型冠状病毒肺炎病例监测方案(第二版)》中相关流行病史、临床症状并经过RT-PCR核酸检测阳性的病例。聚集性疫情:根据《新型冠状病毒肺炎病例监测方案(第二版)》,14 d内在小范围(如一个家庭、一个工地、一个单位等)发现≥2例及以上确诊病例,且病例间可能存在因密切接触导致的人际传播的可能性或因共同暴露而感染的可能性。指示病例:指在聚集性疫情中符合病例定义,最早发现并报告的病例。暴露-发病间隔:指病例最早暴露于病原体的时间至出现首发症状的时间间隔。发病-就诊间隔:病例出现首发症状至末次就诊时间间隔。
3.确诊病例诊断流程:报告单位根据就诊者流行病学史及临床表现经临床专家会诊后判断是否为COVID-19疑似病例,确定为疑似病例后进行网络直报,并对病例进行血标本和咽拭子双份采样送至区CDC进行实验室核酸检测,检测阳性标本送至市CDC病原实验室进行复核,复核结果为阳性方可确诊。
4.分析方法:本研究采用描述性研究方法对该起聚集性病例进行三间分布描述及其他流行病学特征描述。
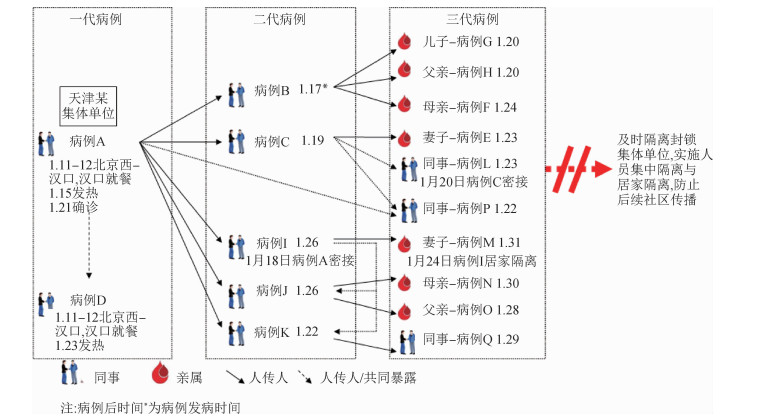
(1)传播链示意图:按照暴露源、暴露方式及发病时间分代绘制传播链示意图。
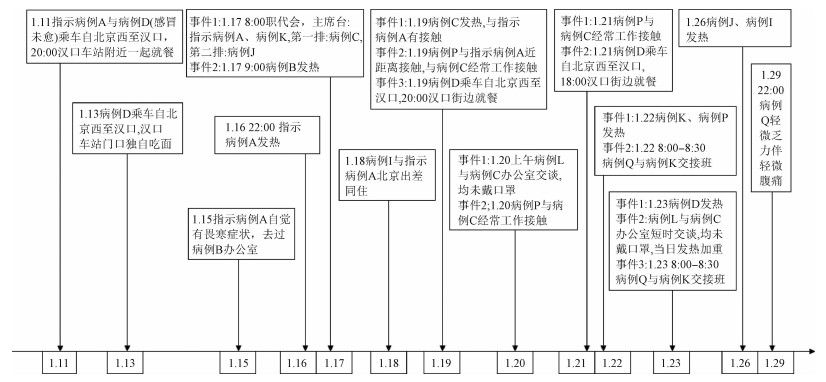
(2)病例接触示意图:因乘务(CW)车间病例数多且暴露复杂,因此单独绘制CW车间病例接触示意图。示意图以时间作为横轴,在时间轴上分别标注出每一个病例的发病时间、首发症状及暴露史。
结果1.疫情聚集性描述:发生疫情的集体单位共有干部、职工906人。天津动车段厂区内主要有六大功能分区,发生的疫情局限于与首例确诊病例存在人员密切接触的行政办公楼和CW车间。自第一例指示病例于1月15日发病后,该单位相继发生10例确诊病例,且疫情从单位传播到4个家庭内,致7人发病。1月24日采取隔离封闭控制措施后,距最后一例病例发病后一个最长潜伏期内无新发病例,本次聚集性疫情结束。
2.指示病例A描述:男,58岁,检修员,办公地点为CW车间。1月15日出现畏寒症状,17日出现发热(最高体温39 ℃)、寒战、肌肉酸痛、乏力、咳痰等症状。20日就诊于发热门诊,血常规检查结果:白细胞计数为2.75×109个/L,中性粒细胞占61.5%,淋巴细胞占31.6%。X光检查显示双肺纹理增多,21日经市CDC核酸检测为阳性,确诊为COVID-19。
3.传播链描述:
(1)指示病例A:指示病例A是CW车间工作人员,1月11日由于工作需要乘列车至武汉市,在汉口车站附近就餐。1月12日由武汉市返回天津市,于1月15日发病。发病时间在一个潜伏期(14 d)内,可认为指示病例A的感染来源与武汉市相关。
(2)共同暴露:病例D同为CW车间人员,分别于1月11、13、19、21日与另外4人(含病例A)乘列车至武汉市,并多次于汉口就餐。1月23日病例D发病,除病例A外,其他同行人员无发病,否认其他暴露史,因此怀疑同为在汉口输入感染。病例独居,期间无家庭及工作场所密切接触者。
(3)单位二代病例传播链:病例B于1月15日与指示病例A同办公室接触。病例C、J、K于1月17日与指示病例A一起参加会议,会议中病例K与指示病例A座位同排,病例C在后一排,病例J在后两排。病例I于1月18日与指示病例A一同前往北京市出差并同住一晚。
(4)单位三代病例传播链:病例L于1月20日与病例C同办公室交谈。病例P于1月19日与指示病例A有过一次近距离接触,与病例C有经常性的工作往来,因此按照暴露机会将其判定为病例C的子代病例。病例Q分别于1月22、23日与病例K交接班,每次时长30 min。
(5)家庭三代病例传播链:病例G、H、F为病例B家庭成员,病例E为病例C家庭成员,病例M为病例I家庭成员,病例N、O为病例J家庭成员。
|
| 图 1 天津市某集体单位COVID-19聚集性疫情病例接触史示意图 |
|
| 图 2 天津市某集体单位COVID-19聚集性疫情病例传播关系图 |
4.病例三间分布:17例病例年龄分布范围在19~79岁,年龄中位数为55岁;该集体单位职工10例,家庭聚集7例;职工全部为男性,家庭聚集中男性3例,女性4例。10例职工病例中,8例办公地点在CW车间,2例在行政办公楼。病例发病时间分布可见该起疫情中病例最早出现在1月15日,之后在一个平均潜伏期(7 d)1月22日前后达到发病的高峰,24日对该单位进行隔离封闭和居家隔离观察后病例数迅速下降(图 3)。
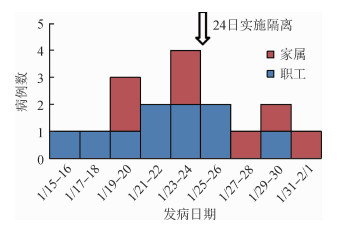
|
| 图 3 天津市某集体单位COVID-19病例发病时间分布 |
5.暴露-发病间隔:17例确诊病例的暴露-发病间隔范围为0~12 d,中位数为4 d。其中0天的情况为病例H(病例B的父亲),病例B发病后于1月20日探望病例H,同日病例H发病。另外病例J的父母病例N和病例O,于25日与儿子病例J同餐,否认其他暴露史,26日病例J发病,病例N和病例O分别于1月30日和1月28日发病。
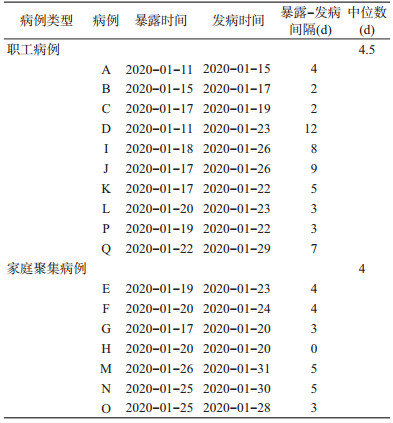
职工病例暴露-发病间隔中位数为4.5 d,家庭聚集病例暴露-发病间隔中位数为4 d(表 1)。
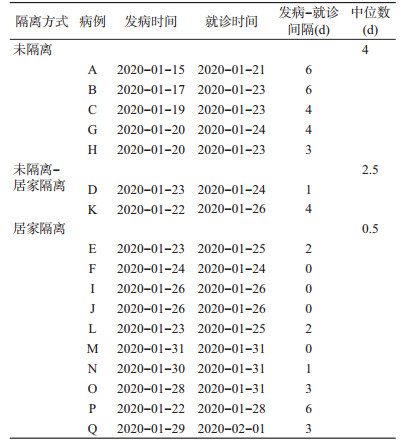
6.发病-就诊间隔:初期发病未实施隔离措施期间有5个病例,发病-就诊间隔范围为3~6 d,中位数为4 d。发病期间开始居家隔离有2个病例,发病-就诊间隔范围分别为1、4 d,中位数为2.5 d。发病前开始居家隔离有10个病例,发病-就诊间隔范围为0~6 d,中位数为0.5 d(表 2)。
发生疫情的集体单位只涉及了CW车间和行政办公楼,主要与其单位管理办法有关,CW车间工作人员承担外出任务,返回后首先需到病例B处登记,因此病例B首先暴露于指示病例A并发病,同时由于CW车间承担办公和住宿功能,其中成员日常交往密切,因此病例主要聚集在该处。病例J、K属于行政办公楼内的单位领导,于春节期间组织CW车间人员开会以及发放慰问品,产生了暴露机会。
本研究纳入的17个病例中,暴露-发病间隔为0~12 d,中位数为4 d,与已有研究结果基本一致[1-4]。职工病例暴露-发病间隔中位数(4.5 d)大于家庭聚集病例暴露-发病间隔中位数(4 d),推测与家庭成员较单位同事间暴露方式更亲密,累积暴露时间更长相关。与Guan等[1]的研究结果一样,本研究也出现了暴露至发病时间间隔为0 d的病例,初步分析造成暴露与发病同时发生以及潜伏期暴露后发病的现象可能的原因有:回忆偏倚,病例对自身暴露的确切时间回忆存在误差;一些轻微的首发症状不被感知,使发病时间延后;不排除存在潜伏期有传染性的可能。
本研究将COVID-19确诊病例的首发症状出现至末次就诊的时间间隔考虑在内,发病-就诊间隔的长短与病例暴露于易感人群致更多易感者感染的可能性密切相关。随发病-就诊间隔的延长,易感人群暴露于病例并感染的机会大大增加。未隔离、未隔离-居家隔离、完全居家隔离的发病-就诊间隔依次缩短,反映了及时采取防控措施防范传染源暴露的必要性。但实施居家隔离的发病-就诊间隔大于0 d,且部分病例长达6 d,提示居家隔离不能完全避免患者发病后的就诊延误,需及时调整隔离措施以达到更好的隔离效果。
本次疫情在初期病例发生较多的原因主要有两点,一是指示病例A在发病后没有及时就诊,仍然带病参加工作,且活动范围较广,在采取隔离措施之前就传染了大量同事。二是由于指示病例A确诊后接受流行病学调查时交代信息不全,造成部分密切接触者没能被及时集中隔离,而采取的是居家隔离,由于很多家庭房屋、设施等条件限制,难以完全落实密切接触者单独隔离要求,仍然会存在家庭成员的直接接触或共用生活设施造成病毒传播的情况。这些问题提示我们在未来的疫情防控工作中,要大力加强宣传,提高群众防病治病意识,发病后及时到发热门诊就诊,避免带病坚持工作,减少传播风险。在流行病学调查中还要进一步提高质量,利用政策法律宣讲、不同对象交叉比对等方式,必要时借助公安部门、电信大数据等外部资源,尽全力保证调查质量。另外对于密切接触者的管理,在条件允许的情况下还是应该尽量采取集中隔离方式,避免其家庭内传播风险和更广泛的社区传播风险。
病例B作为指示病例A的密切接触者发病以后,流行病学调查人员对后续可能存在单位聚集性发病迅速做出预判,并建议市疫情防控指挥部于1月24日实施全单位隔离封闭,单位内人员集中隔离14 d、在外职工居家隔离观察14 d的紧急措施。随后单位内职工发病迅速下降,但家庭聚集发病仍未得到控制,为了更加彻底地阻断疫情传播,天津市进一步对该单位升级防控措施,于1月31日将前期居家隔离对象全部转为集中隔离,杜绝了家庭潜在感染者的再次传播机会,至此后续再未发生家庭内新发病例,也未发生由单位职工家庭向所在社区的病例传播。截至2月14日,该单位内最后一例病例发病已满一个最长潜伏期,且再无新发病例。提示在疫情发生初期,准确、迅速地采取封控措施完全可以阻止COVID-19聚集性疫情的大范围扩散。
利益冲突 所有作者均声明不存在利益冲突
| [1] |
Guan WJ, Ni ZY, Hu Y, et al.Clinical characteristics of 2019 novel coronavirus infection in China[J/OL].(2020-02-06)[2020-02-18].medRxiv, 20, 2020. DOI: https://doi.org/10.1101/2020.02.06.20020974.
|
| [2] |
Li Q, Guan X, Wu P, et al.Early transmission dynamics in Wuhan, China, of novel coronavirus-infected pneumonia[J/OL].[2020-02-18] New England J Med, 2020. DOI: 10.1056/NEJMoa2001316.
|
| [3] |
中国疾病预防控制中心新型冠状病毒肺炎应急响应机制流行病学组. 新型冠状病毒肺炎流行病学特征分析[J]. 中华流行病学杂志, 2020, 2(41): 145-151. Epidemiology Working Group for NCIP Epidemic Response of Chinese Disease Control and Prevention. The epidemiological characteristics of an outbreak of 2019 novel coronavirus diseases (COVID-19) in China[J]. China J Epidemiol, 2020, 2(41): 145-151. DOI:10.3760/cma.j.issn.0254-6450.2020.02.003 |
| [4] |
中华预防医学会新型冠状病毒肺炎防控专家组. 新型冠状病毒肺炎流行病学特征的最新认识[J]. 中华流行病学杂志, 2020, 41(2): 139-144. Special Expert Group for Control of the Epidemic of Novel Coronavirus Pneumonia of the Chinese Preventive Medicine Association. An update on the epidemiological characteristics of novel coronavirus pneumonia (COVID-19)[J]. Chin J Epidemiol, 2020, 41(2): 139-144. DOI:10.3760/cma.j.issn.0254-6450.2020.02.002 |
 2020, Vol. 41
2020, Vol. 41