文章信息
- 中国疾病预防控制中心新型冠状病毒肺炎疫情防控流行病学组和防控技术组.
- Epidemiology Working Group, Strategy and Policy Working Group for NCIP Epidemic Response, Chinese Center for Disease Control and Prevention
- 新型冠状病毒肺炎聚集性疫情流行病学调查技术指南(试行第一版)
- Cluster Investigation Technical Guideline for the 2019 Novel Coronavirus Pneumonia (COVID-19), China (1st Trial Version)
- 中华流行病学杂志, 2020, 41(3): 293-295
- Chinese Journal of Epidemiology, 2020, 41(3): 293-295
- http://dx.doi.org/10.3760/cma.j.issn.0254-6450.2020.03.001
-
文章历史
收稿日期: 2020-02-13
为进一步指导各地做好新型冠状病毒肺炎聚集性疫情的调查工作,明确信息收集和报告撰写的相关技术要点,依据国家卫生健康委最新版《新型冠状病毒肺炎防控方案》制订本指南。
本指南旨在提高各级疾控机构开展聚集性疫情调查的质量,指导各地进一步分析聚集性疫情的传播模式、判定传播代际和传播链、计算潜伏期、罹患率等指标,及时发现可能的潜伏期传播、无症状感染者传播等情况,以进一步阐明新型冠状病毒肺炎的传播特征,为制定防控策略提供参考。
一、聚集性疫情定义聚集性疫情是指14 d内在小范围(如一个家庭、一个工地、一个单位等)发现≥2例的确诊病例或无症状感染者,且存在因密切接触导致的人际传播的可能性,或因共同暴露而感染的可能性。聚集性疫情的“小范围”不局限于家庭、工地、单位,也包括养老院、医院、实验室等场所,或飞机、火车、汽车、轮船等交通工具。
二、聚集性疫情发现1.通过病例的流行病学个案调查,查找有密切接触或共同暴露史的确诊病例、疑似病例、临床诊断病例或无症状感染者。
2.在中国疾病预防控制信息系统,查找同单位或同住址,且发病间隔在1~2个潜伏期内的确诊病例、疑似病例、临床诊断病例或无症状感染者。
3.汇总分析个案流调报告,查找不同地区、在发病前14 d内均有乘坐同一航班和火车车次,或参加相同旅行团或会议等具有共同暴露史的确诊病例、疑似病例、临床诊断病例或无症状感染者。
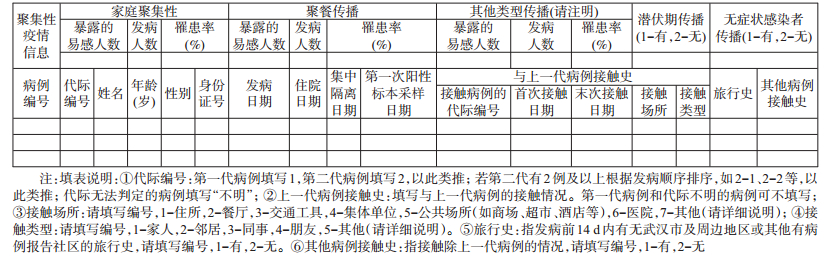
三、聚集性疫情调查内容1.流行病学调查:聚集性疫情涉及的所有病例均应按照相关要求开展个案调查,填写《病例个案调查表》,病例调查应重点关注:①病例及密切接触人员有无武汉及周边地区或其他有病例报告社区的旅行史或居住史;②是否接触过发热或有呼吸道症状的患者;③接触类型、接触距离、频率及采取的个人防护措施情况等;④病例相关活动轨迹;⑤核实并登记病例姓名、身份证号码及联系电话。
初始调查时,聚集性疫情相关病例的时间范围可不限于14 d,相关疑似病例和临床诊断病例也需纳入调查。结案时,应根据流行病学和实验室调查做出是否为聚集疫情相关病例的最终判定。
密切接触者管理参照有关要求开展调查,调查时应重点关注:①密切接触者发病、标本采集和检测情况;②密切接触类型,如聚餐、家庭共同生活、同乘交通工具等;③密切接触者转归情况。
2.病例暴露场所调查:
(1)家庭暴露:调查病例共同居住的家庭成员人数、接触及个人防护情况;家庭环境,包括房间数、面积和通风与空调使用情况,洗手设施情况;单元楼的电梯使用及消毒情况等。
(2)聚餐暴露:调查聚餐时间、地点和人员及座位分布,聚餐环境、通风与空调使用情况、洗手设施情况,可能导致传播风险增加的行为等。
(3)集体单位:调查病例所在工作场所的人员数量、工位分布、车间分布、工作接触方式及工作人员防护情况,工作场所、食堂、宿舍、卫生间等相关场所的环境卫生、中央空调、新风系统使用与通风情况、洗手设施情况,电梯使用及消毒情况。
(4)交通工具:调查乘坐的交通工具种类、座位分布、通风和空调使用及消毒情况、洗手设施情况,同乘人员数量、健康状况和个人防护情况等。
(5)公共场所:病例暴露于商场、超市、公共浴池、酒店、养老院、医院、婚礼/葬礼现场等公共场所的停留时间,人员数量或密集程度及个人防护情况,公共场所布局与面积、通风和空调使用情况、电梯使用及消毒情况、洗手设施情况等。
3.采样与检测:所有病例应按照相关要求开展标本采集与检测。聚集性疫情的首例病例、怀疑为无症状感染者或潜伏期内传播等特殊情形,在两次核酸检测阴性的情况下,建议增加采样和检测频次,并采集调查开始当日及2~4周后的血清标本留存备查。
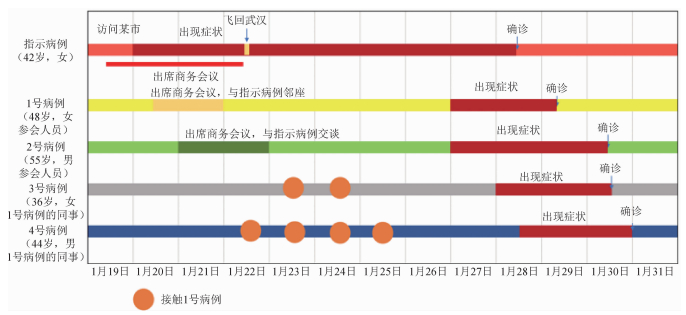
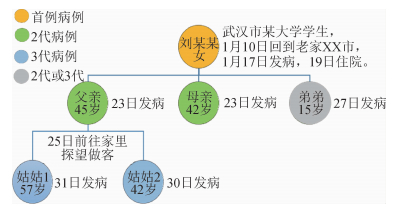
四、聚集性疫情调查资料分析1.病例传播链分析:根据病例发病时间绘制流行曲线,结合与首例病例的关系、发病前14 d暴露史及发病后的活动轨迹,绘制发病时序图或病例关系图(图 1、2),分析传播链。
|
| 图 1 会议/单位聚集性疫情时序图 |
|
| 图 2 家庭聚集性疫情病例关系示意图 |
2.病例代际分析:根据流行曲线、时序图或病例关系图,结合潜伏期、暴露史,逐一判断病例代际。每起聚集性疫情的代际判定可参照以下原则:
第一代病例通常为发病时间最早的病例,即聚集性疫情的首例。如果怀疑存在无症状感染者或潜伏期传染的情况,均需结合流行病学调查和实验室检测结果进行综合分析判定。
第二代病例判定原则上符合以下3个条件:①发病前1~14 d内仅与第一代病例有过接触史;②无武汉市及周边地区或其他有病例报告社区的旅行史或居住史;③无医院就诊等其他可疑暴露史,或所在地区未发生明显的社区传播。
第三代及以上病例判定可参照二代病例判定原则。
若病例在发病前1~14 d内与前两代病例均有接触,则代际无法判断。
3.潜伏期分析:对单个病例准确计算潜伏期应符合以下3个条件:①二代病例与首例病例有明确的接触史;②二代病例与首例病例接触时间较短;③二代病例除与首例病例接触之外,在发病前无任何其他相关暴露或接触史。
在聚集性疫情中,若发现单个病例的潜伏期超过现有研究的最短和最长潜伏期范围异常值,应核实是否符合上述条件,确认病例发病时间和与首例接触时间的准确性。
4.潜伏期传染性分析:在聚集性疫情中,若判定首例存在潜伏期传播,需满足以下3个条件:①首例与二代病例接触时均无任何临床症状或体征,且二者发病后无接触史;②二代病例在末次接触首例后1~14 d发病;③首例发病前14 d内有武汉市及周边地区或其他有病例报告社区的旅行或居住史等可疑暴露史,二代病例除与首例接触外,无其他相关暴露或接触史。
建议调查时,首例应尽早采样,若首例阳性标本的采样时间早于二代病例的发病时间,则证据更强。此外,还建议采集首例病例调查当日及2~4周后的血清标本留存备查。
5.无症状感染者传染性分析:在聚集性疫情中,若判定无症状感染者为传染源,需满足以下3个条件:①无症状感染者与二代病例有明确的接触史,且二代病例发病后与该无症状感染者无接触史;②二代病例在末次接触无症状感染者后1~14 d发病;③无症状感染者发病前14 d内有武汉市及周边地区或其他有病例报告社区的旅行或居住史等可疑暴露史,二代病例除与首例接触外,无其他相关暴露或接触史。
建议调查时,应尽早采样,若无症状感染者阳性标本的采样时间早于二代病例的发病时间,则证据更强。此外,还建议采集调查当日及2~4周后的血清标本留存备查。
6.传播途径分析:在现场调查中,应注意收集病例间的接触方式、距离及时间,接触时个人防护和手卫生等相关情况,调查暴露场所的面积、人员密度、通风及空调使用情况,综合分析可能的传播途径。
发生在飞机、高铁车厢、网吧、歌厅等密闭空间的聚集性疫情,分析发病与首例病例座位距离、近距离交谈时间,厕所暴露、手卫生及个人防护等相关因素的关联性。如飞沫传播和接触传播无法解释病例的时间和空间分布,怀疑气溶胶传播的可能时,建议尽可能采集机舱、高铁车厢及厕所等相关场所的空气样品、环境涂抹拭子等,检测病毒含量和活性。
五、调查报告的撰写提纲1.背景:介绍事件的发现和报告过程;当地疫情概况,包括发病数、死亡人数和病死率等。
2.流行病学调查:
(1)描述事件病例总数和分类(包括确诊病例、疑似病例、临床诊断病例、无症状感染者)、重症及死亡情况。
(2)按发病日期逐一描述每例病例的基本情况(姓名、年龄、性别、职业、发病时的居住地址、身份证号码)、发病和诊疗经过、临床表现、标本采集和检测情况、病情进展及转归情况、暴露史、密切接触者、发病后活动轨迹、个人防护措施情况等。
(3)根据病例调查结果,绘制流行曲线、时序图、病例关系图,梳理总结聚集性疫情调查的关键信息填写见表 1。
3.病例暴露场所调查:描述暴露场所的环境、共同暴露人数、人员接触和防护情况。必要时,可绘制暴露场所平面图。
4.密切接触者调查:描述病例与其密切接触者的关系、接触方式和频率、最早和最后接触时间,确定密切接触者总数、转归情况及人数。
5.采取的措施:描述针对此次聚集性疫情采取防控措施的种类、时间及落实情况。
6.调查结论:判断疫情传播代际和传播链,明确传染来源和传播方式。
7.建议:基于此次聚集性疫情调查结果和发现的问题,提出针对性防控建议。
利益冲突 所有作者均声明不存在利益冲突
指南编写专家组:中国疾病预防控制中心教育培训处中国现场流行病学培训项目马会来、张丽杰、刘慧慧、张亚利、裴迎新、张杭杰、邵歌、李环、刘源、刘天、刘辉、罗会明;中国疾病预防控制中心卫生应急中心李群、张彦平、施国庆、涂文校、赵婧、黎丹、王霄晔;中国疾病预防控制中心传染病管理处彭质斌、秦颖、郑灿军、常昭瑞、孙军玲、王丽萍、李中杰;中国疾病预防控制中心免疫规划中心安志杰、吴丹、李媛秋;中国疾病预防控制中心流行病学办公室么鸿雁、胡跃华、郑文静、孙谨芳;中国疾病预防控制中心性病艾滋病预防控制中心吴尊友、单多、李健;中国疾病预防控制中心慢性非传染性疾病预防控制中心厚磊;中国疾病预防控制中心妇幼保健中心徐韬;中国疾病预防控制中心结核病预防控制中心夏愔愔、陈卉;中国疾病预防控制中心传染病所姜靖伟;中国疾病预防控制中心信息中心苏雪梅、郭青;中国疾病预防控制中心冯子健
志谢 感谢程慧健、吴家兵、张钧、李勤、梅树江、师鉴、郭大城、宿坤、何凡、安向东、阮峰等省及地方疾控中心的各位专家在指南起草中给予的宝贵建议。
 2020, Vol. 41
2020, Vol. 41