随着气候的变化,近年来气象对健康的效应成为热点问题。国内外研究发现高温和低温均会对人类健康造成很大的影响,并且其影响往往持续很多天[1],如寒潮过后人群死亡率没有骤降而是呈现缓慢减少[2]。本次研究采用分布滞后非线性模型[3](Distributed Lag Non-linear Model, DLNM)研究气温对广州市居民死亡影响的滞后效应和累积效应,为探讨气温的健康效应提供科学依据。
1 材料与方法 1.1 资料来源从国家死因登记信息中心获取2011—2016年期间广州市居民全部死亡资料,该资料采用第10版国际疾病标准分类编码(ICD-10)进行分类研究。同期的气象数据来自国家气象数据共享中心,包括日均气温、气压、相对湿度等;每日大气污染物浓度资料来自广州市环境保护局官方网站公布数据。
1.2 方法本研究采用DLNM模型,该模型不仅考虑了暴露因素的滞后效应和还考虑了暴露-反应的非线性关系,很适合气温等时间序列数据的健康效应研究。在调整长期趋势和季节效应、相对湿度及空气污染物影响的基础上建立模型,并根据赤池信息(Akaike information criterion,AIC)准则选择最优模型。最大滞后天数设置为21 d,以最适宜温度为参照,分别估计高温和低温情况下平均气温每上升或下降1℃的相对危险度。同时将广州市气温的P2.5和P97.5百分位数值作为极端低温和极端高温来估计气温的冷效应和热效应[4]。采用R 3.2.4软件进行统计分析,以P < 0.05为差异有显著性统计学意义。
1.3 质量控制国家死因登记信息中心报告的死因数据准确真实可靠,该数据由执业医师在个案死亡24 h内填报死亡信息进行网络直报,各区疾病预防控制中心死因专职人员7日内审核订正。同期的气象数据来自政府官方网站国家气象数据共享中心[5],广州市环境保护局官方网站[6]提供各监测点每日大气污染物浓度数据,数据真实可靠。
2 结果 2.1 基本情况广州市2011年1月1日—2016年12月31日气象因素和居民日死亡人数基本情况见表 1。6年间日平均气温为21.8℃(3.6℃~31.1℃)。6年共计死亡314 246人,日均死亡143.36人,其中男性占58.35%,女性占41.65%;(0~64)岁占33.28%,≥65岁占66.72%。死因排在前三位的分别是循环系统疾病(100~199),恶性肿瘤(C00-C97),呼吸系统疾病(J00-J99),三者占全部死因的77.90%。循环系统疾病占全死因的36.95%;恶性肿瘤占全死因的26.67%。呼吸系统疾病占全死因的14.28%。
| 指标 | x ± s | P25 | P50 | P75 | 最小值~最大值 |
| 日均气温/℃ | 21.8±6.30 | 16.87 | 23.4 | 27.1 | 3.6~31.1 |
| 日均湿度/% | 79.04±10.77 | 73 | 80 | 87 | 30~100 |
| 日均气压/hPa | 1 004.72±6.85 | 999.375 | 1 004.5 | 1 010.1 | 985.3~1 027.4 |
| PM10/(μg/m3) | 63.1±13.4 | 47.1 | 58 | 73.8 | 27.0~96.1 |
| NO2/(μg/m3) | 48.3±15.0 | 28.7 | 40.3 | 55.2 | 16.1~87.3 |
| SO2/(μg/m3) | 43.2±18.5 | 23.3 | 41.7 | 58.3 | 22.7~111.3 |
| O3/(μg/m3) | 77.3±16.2 | 50.6 | 78.4 | 105.1 | 5.2~237.6 |
| 逐日死亡人数/人 | 143.36±27.46 | 124 | 141 | 160 | 1~278 |
| 逐年年均死亡率/‰ | 5.69±0.104 | 5.62 | 5.66 | 5.67 | 5.54~5.83 |
2.2 最适宜温度分析
广州市的日平均气温-死亡率曲线为U型,高温和低温均会引起每日死亡人数增多,最适宜温度即人群最低死亡率温度(MMT)为26.5℃(图 1)。全年温度2.5百分位数定义为极低温度,9℃来估算气温的冷效应;全年温度97.5百分位数定义极高温度,30℃来估算气温的热效应。
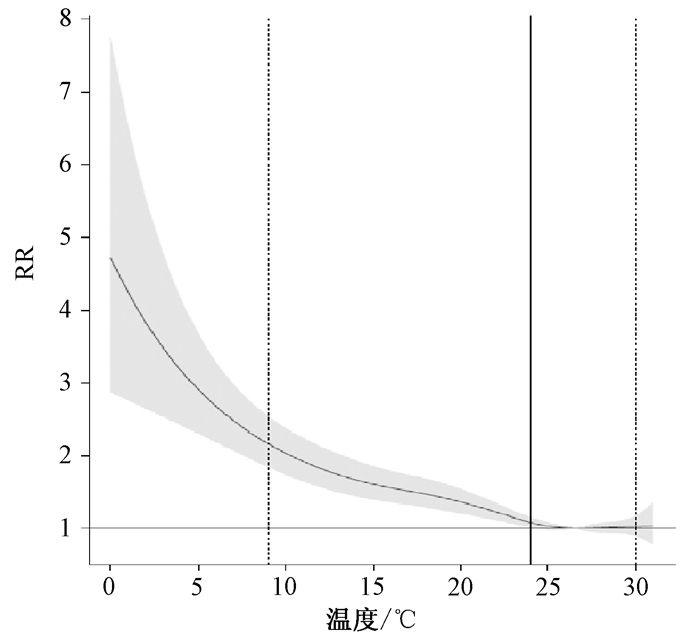
|
| 图 1 初始温度-死亡效应曲线 |
2.3 气温对全死因影响的累积冷、热效应
用广州市气温的P2.5和P97.5百分位数值相对于中位数计算的RR值来估算极端气温的冷、热效应。即高温对死亡的影响相当快速且强烈,在极端高温天气相对危险度很快(一般当天)到达高峰,其影响通常持续4天左右消失(图 2);而低温的影响相对缓慢,一般在第5天达到最大,但其影响持续的时间可长达2周或以上(图 3)。
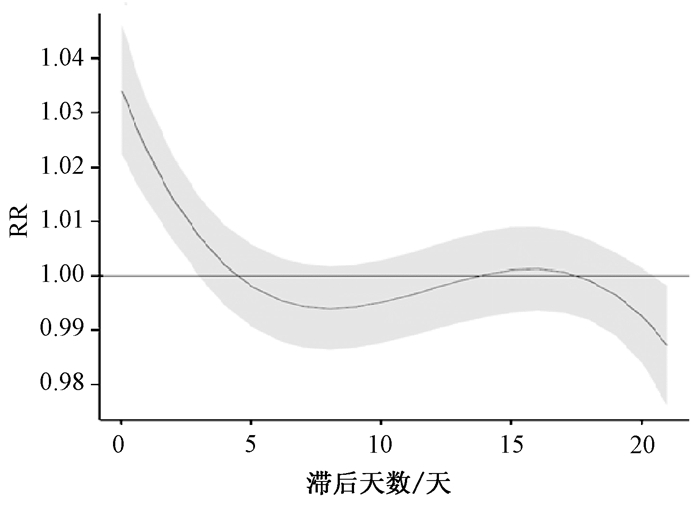
|
| 图 2 不同滞后日的热效应(lag0-21) |

|
| 图 3 不同滞后日的冷效应(lag0-21) |
2.4 DLMN建模
将广州市每日平均气温与每日全死因进行DLMN建模拟合,最大滞后时间设定为21 d,观察每一个滞后日对全死因的影响,得到不同滞后气温效应的三维图(图 4)。高温和低温均会引起死亡效应增强,高温对每日全死因的影响主要是急性短期效应,以死亡当天效应最强,高温比低温在当日的影响效应要大,低温对死亡的效应相对缓慢,在滞后(3~5)天内最强,随着滞后时间的延长,高温和低温效应均逐渐下降。
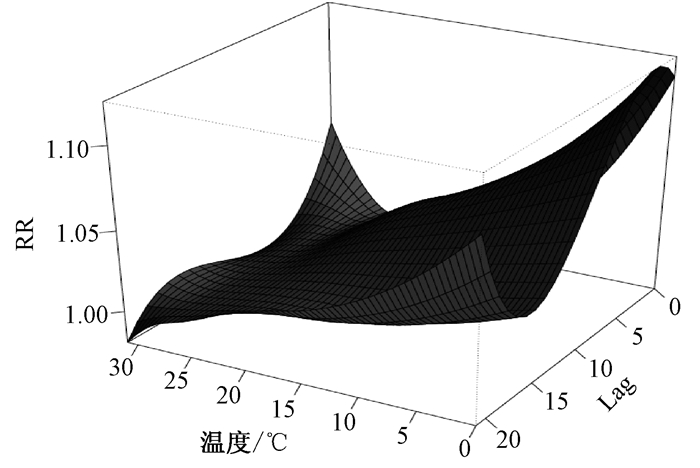
|
| 图 4 平均气温对死亡的不同滞后日的三维图 |
2.5 低温与高温对死亡影响
低温21 d累计相对危险度的估计,全人群死因为1.013(95%CI: 1.003~1.027),即日均气温达到26.5℃时,气温每下降1℃,造成21 d内全人群死因人群死亡率累计上升1.3%;高温21 d累计相对危险度的估计,全死因为1.023(95%CI: 1.006~1.050), 即日均气温达到26.5℃时,气温每上升1℃,造成21 d内全人群死因人群死亡率累计上升2.3%。低温和高温对≥65岁组的人群,男性21 d累计相对危险度有统计意义,低温对女性的滞后21 d累计相对危险度也有统计意义(表 2)。
| 变量 | 气温 | RR | 95%CI |
| 全人群 | 低温 | 1.013 | 1.003~1.027 |
| 高温 | 1.023 | 1.006~1.050 | |
| ≥65岁 | 低温 | 1.044 | 1.014~1.068 |
| 高温 | 1.038 | 1.025~1.056 | |
| 0~64岁 | 低温 | 1.012 | 0.894~1.113 |
| 高温 | 1.013 | 0.965~1.021 | |
| 女性 | 低温 | 1.018 | 1.005~1.031 |
| 高温 | 1.006 | 0.822~1.014 | |
| 男性 | 低温 | 1.012 | 1.001~1.023 |
| 高温 | 1.037 | 1.014~1.050 |
3 讨论
目前流行病学研究中多使用日均气温进行健康效应分析,认为其可以同时反映每日温度暴露产生的冷、热效应[1]。曾韦霖等[7]对多个温度指标进行比较,认为日均气温是用来预测死亡效应的较好指标,能反映人群对温度的暴露。故本次研究选日均气温这一指标。
本研究采用分布滞后非线性模型发现广州市最适宜温度为26.5℃,当温度低于或高于26.5℃这一临界温度时,随着温度的降低或升高,死亡率都会逐渐升高,呈现“U”型关系,与国内外研究结论一致[8]。而不同城市气温-死亡曲线和MMT不同,上海的日均气温—死亡率曲线为J型,广州的MMT要高于上海(15.4℃),该研究结果反映了高温的南方地区最适宜温度要比寒冷的北方地区高[9]。
广州市高温与低温对死亡的影响趋势与国内外的报道相类似但不同城市效应强度,滞后时间还是略有差异[10-11]。高温表现为急性效应,当天最强,之后热效应迅速降低;低温作用在暴露当天较小,5 d内达到高峰后下降,持续时间较长。暴露当天热效应的作用强度远高于冷效应。低温比高温滞后时间长且效应强,冬季更为明显。广州热效应的滞后时间较长为4 d,上海、北京和沈阳热效应的滞后时间均为1 d。广州冷效应的滞后时间为14 d,上海、北京和沈阳低温的滞后时间稍长,分别为30、20 d和30 d。
刘俊含等[12]对北京的研究显示,日均气温在MMT每下降或上升1℃的RR值分别为0.99与1.02,计算得到ER值分别为1.21%与2.10%。而广州居民对气温变化较为敏感,温度相关死亡率增高幅度较大。日均气温在MMT每下降或上升1℃,人群死亡人数上升1.3%和2.3%。
在广州,循环系统疾病,恶性肿瘤,呼吸系统疾病,三者占全部死因的77.90%。肿瘤死亡总体上不易受气候因素影响,循环系统和呼吸系统两大系统疾病死亡人数整体上均呈现出冬半年多, 夏半年少的分布特点, 说明寒冷是诱发两大系统疾病患者死亡的主要气象因素。呼吸系统和循环系统疾病逐日死亡人数与气象因子显著相关,并对气象因子的响应具有一定的持续效应和滞后性[13]。故冷效应呈现曲线,滞后(15~20)天后稍微上升,可能与这两种疾病引起的后遗症导致的死亡有关。
广州市2011—2016年全部死者中≥65岁占了三分之二,老年人又是对气温较为敏感的人群,一般认为在温暖地区的人往往对寒冷比较敏感。本次研究提示广州居民对低温的防范措施需要延续两周或更长时间,不应随着低温结束立即停止。尤其老年人或者有心脑血管疾病的人应尽量呆在温暖的室内,减少外出。在夏季热浪期间,要注重防暑降温,尤其热浪开始时更要避免在高温时段外出及进行户外活动。本次研究还提示女性对低温比较敏感,温度变化时要注意保暖。而男性从事户外工作较多,在高温时段要暂时停止户外工作。
本研究的局限:本文中温度、平均相对湿度、气压等都是基于室外测量,而大部分死亡病例都是来自医院,室内空调的使用、个人防护等措施会降低室外温度暴露的效应,本应加以考虑,但因所用的死亡数据无法区分,可能会导致错分偏移及生态学谬误[14]。本研究在调整污染物的混杂效应时,只将NO2、SO2、O3和PM10同时纳入模型,未考虑不同污染物之间的共线性[15],有可能低估温度的健康效应。后期研究需将年龄、性别,臭氧等变量纳入模型,考虑各因素之间的相互关系,以期获得到更准确的结果。
| [1] | Wang XY, Li GX, Liu LQ, et al. Effects of extreme temperatures on cause-specific cardiovascular mortality in China[J]. Int J Environ Res Public Health, 2015, 12(12): 16136–16156. doi: 10.3390/ijerph121215042 |
| [2] | Breitner S, Wolf K, Peters A, et al. Short-term effects of air temperature on cause-specific cardiovascular mortality in Bavaria, Germany[J]. Heart, 2014, 100(16): 1272–1280. doi: 10.1136/heartjnl-2014-305578 |
| [3] | Gasparrini A, Armstrong B, Kenward MG. Distributed lag non-linear models[J]. Stat Med, 2010, 29(21): 2224–2234. doi: 10.1002/sim.v29:21 |
| [4] | Gasparrini A, Guo YM, Hashizume PM, et al. Mortality risk attributable to high and low ambient temperature:a multicountry observational study[J]. Lancet, 2015, 386(9991): 369–375. doi: 10.1016/S0140-6736(14)62114-0 |
| [5] | 国家气象数据共享中心网站[EB/OL]. (2017-08-20). [2017-08-20]. http://cdc.cma.gov.cn/home.do. |
| [6] | 广州市环境保护局官方网站[EB/OL]. (2017-08-20). [2017-08-20]. http://www.gzepd.gov.cn/ |
| [7] | 曾韦霖, 马文军, 刘涛, 等. 构建气温-死亡关系模型中温度指标的选择[J]. 中华预防医学杂志, 2012, 46(10): 946–951. doi: 10.3760/cma.j.issn.0253-9624.2012.10.018 Zeng WL, Ma WJ, Liu T, et al. What temperature index is the best predictor for the impact of temperature on mortality[J]. Chin J Prev Med, 2012, 46(10): 946–951. doi: 10.3760/cma.j.issn.0253-9624.2012.10.018 (in Chinese). |
| [8] | 杨军, 欧春泉, 丁研, 等. 广州市逐日死亡人数与气温关系的时间序列研究[J]. 环境与健康杂志, 2012, 29(2): 136–139. Yang J, Ou CQ, Ding Y, et al. Association between daily temperature and mortality in Guangzhou:a time-series study[J]. J Environ Health, 2012, 29(2): 136–139. (in Chinese). |
| [9] | 张璟, 刘学, 阚海东. 上海市日平均气温对居民死亡数的滞后效应研究[J]. 中华流行病学杂志, 2012, 33(12): 1252–1257. doi: 10.3760/cma.j.issn.0254-6450.2012.12.012 Zhang J, Liu X, Kan HD. Distributed lag effects in the relationship between daily mean temperature and mortality in Shanghai[J]. Chin J Epidemiol, 2012, 33(12): 1252–1257. doi: 10.3760/cma.j.issn.0254-6450.2012.12.012 (in Chinese). |
| [10] | 马新明, 李润奎, 罗凯, 等. 中国3城市气温与人群死亡的关系[J]. 基础医学与临床, 2016, 36(6): 805–811. Ma XM, Li RK, Luo K, et al. Association between temperature and mortality in three cities in China[J]. Basic Clin Med, 2016, 36(6): 805–811. (in Chinese). |
| [11] | Zhang J, Li TT, Tan JG, et al. Impact of temperature on mortality in three major Chinese cities[J]. Biomed Environ Sci, 2014, 27(7): 485–494. |
| [12] | 刘俊含, 李戈莹, 莫运政, 等. 北京市某区居民死亡与大气表观温度的相关性研究[J]. 环境与健康杂志, 2011, 28(12): 1044–1047. Liu JH, Li GY, Mo YZ, et al. Relationship between ambient apparent temperature and daily mortality of population in a district of Beijing[J]. J Environ Health, 2011, 28(12): 1044–1047. (in Chinese). |
| [13] | 张莹, 尚可政, 孙宏, 等. 南京市呼吸系统和循环系统疾病死亡人数与气象因子的关系分析[J]. 兰州大学学报(自然科学版), 2014, 50(1): 59–66. Zhang Y, Shang KZ, Sun H, et al. Correlation analysis between the death toll from respiratory system and circulatory system diseases and meteorological factors in Nanjing City[J]. J Lanzhou Univ (Nat Sci), 2014, 50(1): 59–66. (in Chinese). |
| [14] | Liu LQ, Breitner S, Pan XC, et al. Associations between air temperature and cardio-respiratory mortality in the urban area of Beijing, China:a time-series analysis[J]. Environ Health, 2011, 10: 51. doi: 10.1186/1476-069X-10-51 |
| [15] | Yang Y, Li RK, Li WJ, et al. The association between ambient air pollution and daily mortality in Beijing after the 2008 Olympics:a time series study[J]. PLoS One, 2014, 8(10): e76759. doi: 10.1371/journal.pone.0076759 |

