2. 海军军医大学(第二军医大学)海军特色医学中心潜水与高气压医学研究室, 上海 200433
2. Department of Diving and Hyperbaric Medical Research, Naval Medical Center, Naval Medical University (Second Military Medical University), Shanghai 200433, China
睡眠是一种自然的、可逆的状态,伴随着对外界刺激反应性的降低及意识的丧失。睡眠的发生遵循一定的规律,并且受到机体内稳态的调节。大学阶段是个体发展中的重要时期,保证充足的睡眠不仅能够保证个体生理、心理上的健康成长[1],也能够保证学习能力、综合能力的稳步提升[2]。近年来,随着便携式电子设备的频繁使用和学习压力的增大,大学生的入睡时间普遍较晚,睡眠质量受到严重影响,睡眠问题日益突出[3]。针对大学生睡眠质量的调查分析指出,超过60%的大学生睡眠质量较差[4]。一项针对失眠症患病率的调查发现,大学生群体的失眠症患病率为41.1%~63.1%[5]。探索大学生睡眠质量影响因素及机制对改善大学生睡眠质量、提高学习成绩、维护身心健康具有重要意义。
昼夜节律类型表现为个体在一天中特定阶段进行睡眠活动的偏好,年龄、性别及地理纬度的差异都会对昼夜节律类型产生影响[6]。最具特征性的昼夜节律类型为清晨型和夜晚型。清晨型的个体入睡时间较早,起床时间较早,白天的警觉性较高,夜晚型的个体恰好相反[7]。昼夜节律类型与个体的睡眠质量密切相关,通常情况下清晨型的个体睡眠质量更好,而夜晚型与较差的睡眠质量有关(如白天嗜睡、较短的睡眠时长[8-10]、较长的入睡潜伏期[11])。既往研究结果显示昼夜节律类型可能与睡眠紊乱有关,如心理生理性失眠[12]。心理生理性失眠又被称为“条件性失眠”或“习得性失眠”,是一种原发性失眠,特征是卧床后觉醒程度提高,导致睡前焦虑、睡眠潜伏期延长[13]。
昼夜节律类型与情绪密切相关,大量研究验证了夜晚型与抑郁、焦虑症状之间的关系,明确了抑郁症状在昼夜节律类型和睡眠质量之间的中介作用[14-15]。但很少有研究探讨焦虑尤其是特质焦虑在昼夜节律类型和睡眠质量之间所起的作用。相关研究证实夜晚型与情绪及焦虑障碍密切相关[16]。与正常群体相比,焦虑障碍人群的特质焦虑得分更高[17]。一项在大学生中开展的研究结果显示,与其他昼夜节律类型相比,夜晚型的个体特质焦虑得分更高[18]。Passos等[12]指出在失眠症患者中夜晚型伴随着更加明显的特质焦虑。与低特质焦虑的个体相比,高特质焦虑个体更容易出现心理生理性失眠[19]。在相同压力下,高特质焦虑个体所表现的焦虑水平更高,在预测未来应激事件时,即使事件的严重程度及发生概率都很小,这些个体也更易出现不良情绪反应、高估威胁的风险及发生率[20-21]。因此,相较于低特质焦虑个体,高特质焦虑个体在睡前可能无法有效调整自己的情绪和认知策略,导致不合理睡眠信念态度的产生,进而影响睡眠质量。本研究旨在探讨大学生昼夜节律与睡眠质量的关系,并分析特质焦虑和睡眠信念态度是否在昼夜节律类型与睡眠质量之间起连续中介作用。
1 对象和方法 1.1 研究对象采用便利抽样的方法,通过问卷星对某医学院大学生进行线上调查。共回收问卷238份,其中有效问卷233份,有效率为97.9%。
1.2 研究工具 1.2.1 清晨型与夜晚型量表-5项(morning and evening questionnaire-5,MEQ-5)目前评估个体睡眠类型应用较为广泛的是Horne和Ostberg[22]编写的包含19道题的清晨型与夜晚型量表。该量表的中文版在国内样本中信效度检验良好[23]。MEQ-5是简化后的清晨型与夜晚型量表,包括5道题(来自原量表19道题中的1、7、10、18、19),在后续的一系列国内外研究中显示出了良好的信效度[24-26]。MEQ-5得分范围为4~25分,分数越高表示个体的昼夜节律类型越倾向于清晨型,其中4~7分为绝对夜晚型,8~11分为中度夜晚型,12~17分为中间型,18~21分为中度清晨型,22~25分为绝对清晨型。
1.2.2 特质焦虑量表(trait anxiety inventory,T-AI)T-AI是状态-特质焦虑量表(state-trait anxiety inventory,STAI)[27]的分量表,包括20个项目,采用1~4分的利克特4级评分。该量表的得分范围为20~80分,得分越高提示特质焦虑水平越高。
1.2.3 简易睡眠信念和态度量表(brief version of dysfunctional beliefs and attitudes about sleep scale-16,DBAS-16)最初的睡眠信念和态度量表由30道题组成,Morin等[28]在2007年对该量表进行了修订,修订后的版本包括16道题,形成DBAS-16。该量表包含4个维度,分别是后果、担忧、期望和药物使用情况。量表题目采用1~5分的利克特5级评分,得分范围为16~80分,分数越高说明对合理睡眠信念的认同度越高。
1.2.4 匹兹堡睡眠质量指数量表(Pittsburgh sleep quality index,PSQI)PSQI是Buysse等[29]于1989年编制的睡眠自评量表。该量表由18道题组成,包含7个维度,分别为睡眠质量、睡眠潜伏期、睡眠时长、睡眠效率、睡眠障碍、睡眠药物使用情况和日间功能。量表采用0~3分的利克特4级评分,总分>7分表示存在睡眠质量问题,总分越高说明睡眠质量越差。
1.3 统计学处理采用SPSS 26.0软件进行统计学分析。计量资料以x±s表示,计数资料以人数和百分数表示。采用Pearson相关分析评估各研究变量之间的相关性,使用PROCESS宏程序中的模型6对相关变量进行链式中介效应分析。检验水准(α)为0.05。
2 结果 2.1 研究对象的总体情况共233名大学生纳入分析。男生117名(50.2%),年龄(22.18±2.40)岁;女生116名(49.8%),年龄(22.40±2.70)岁。本科生194名(83.3%),年龄(21.64±2.06)岁;研究生39名(16.7%),年龄(25.42±2.40)岁。233名大学生MEQ-5得分为(13.43±2.43)分,其中绝对夜晚型1名(0.4%),中度夜晚型46名(19.7%),中间型174名(74.7%),中度清晨型12名(5.2%),绝对清晨型0名;T-AI得分为(32.30±9.92)分;DBAS-16得分为(43.37±10.69)分;PSQI得分为(9.08±2.85)分,其中155名(66.5%)存在睡眠质量问题。
2.2 各研究变量之间的Pearson相关分析Pearson相关分析结果显示,MEQ-5得分与T-AI得分、PSQI得分呈负相关(r=-0.268,P<0.01;r=-0.350,P<0.01),与DBAS-16得分呈正相关(r=0.284,P<0.01),说明相较于夜晚型,昼夜节律偏好清晨型的大学生具有更低的特质焦虑水平、更好的睡眠质量和更合理的睡眠信念态度。T-AI得分与DBAS-16得分呈负相关(r=-0.520,P<0.01),与PSQI得分呈正相关(r=0.600,P<0.01),表明高特质焦虑的大学生通常伴随不合理的睡眠信念态度和较差的睡眠质量。DBAS-16得分与PSQI得分呈负相关(r=-0.562,P<0.01),提示不合理的睡眠信念态度会对大学生的睡眠质量造成负面影响。
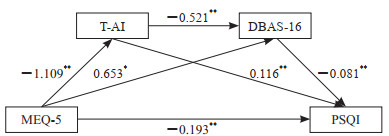
2.3 各研究变量之间的中介效应检验中介效应检验结果(表 1)显示,MEQ-5得分与PSQI得分呈负相关(β=-0.193,P<0.01),提示昼夜节律偏好夜晚型的大学生会表现出较差的睡眠质量;MEQ-5得分与T-AI得分呈负相关(β=-1.109,P<0.01),同时T-AI得分与PSQI得分呈正相关(β=0.116,P<0.01),提示特质焦虑在昼夜节律类型和睡眠质量中起中介作用;MEQ-5得分与DBAS-16得分呈正相关(β=0.653,P<0.05),同时DBAS-16得分与PSQI得分呈负相关(β=-0.081,P<0.01),提示睡眠信念态度在昼夜节律类型和睡眠质量中起中介作用;T-AI得分与DBAS-16得分呈负相关(β=-0.521,P<0.01),结合以上变量间的相关性,共同验证了特质焦虑和睡眠信念态度在昼夜节律类型和睡眠质量中起连续中介作用。详细路径图见图 1。
|
|
表 1 链式中介模型中变量关系的回归分析 Tab 1 Regression analysis of variable relationship in chain mediation model |
|
图 1 MEQ-5→T-AI→DBAS-16→PSQI链式中介效应路径图 Fig 1 Path diagram of chain mediation effect of MEQ-5→T-AI→DBAS-16→PSQI *P < 0.05, **P < 0.01. MEQ-5: Morning and evening questionnaire-5; T-AI: Trait anxiety inventory; DBAS-16: Brief version of dysfunctional beliefs and attitudes about sleep scale-16; PSQI: Pittsburgh sleep quality index. |
Bootstrap检验结果(表 2)显示,特质焦虑和睡眠信念态度对昼夜节律类型与睡眠质量之间的关系起到了部分中介作用,总间接效应为-0.228,占总效应的54.29%。其中介效应由3条路径产生的间接效应所组成:(1)MEQ-5→T-AI→PSQI(r=-0.128,95% CI -0.211~-0.066),占总效应的30.48%;(2)MEQ-5→T-AI→DBAS-16→PSQI(r=-0.047,95% CI -0.085~-0.022),占总效应的11.19%;(3)MEQ-5→DBAS-16→PSQI(r=-0.053,95% CI -0.106~-0.014),占总效应的12.62%。
|
|
表 2 昼夜节律类型对睡眠质量的总效应、直接效应及间接效应 Tab 2 Total, direct and indirect effects of circadian rhythm types on sleep quality |
3 讨论
昼夜节律类型被认为是影响认知、情绪、睡眠质量、生理疾病的一个重要因素[30-33]。一项针对中国大学生昼夜节律类型的研究显示,夜晚型大学生通常睡眠时长更短,抑郁症状更严重[31]。夜晚型的个体在工作日晚睡早起的生活作息与其昼夜节律不一致,造成社交时差和昼夜节律紊乱,进而影响睡眠质量[34]。然而其背后的机制尚未明确。本研究结果表明大学生昼夜节律类型与睡眠质量显著相关,夜晚型通常睡眠质量更差,特质焦虑及睡眠信念态度在其中起着独立和链式中介作用。
3.1 昼夜节律类型与睡眠质量的关系本研究结果显示MEQ-5得分与PSQI得分呈负相关,提示夜晚型大学生睡眠质量更差。这一结果与先前的研究结果[9]一致。大学阶段或青年期人群往往表现为夜晚型倾向,这可能与机体的发育成熟等生物因素及社会等外源性因素有关[35]。随着年龄的增长,大学生不得不面对青春期生理变化所带来的挑战——生理驱动的睡眠延迟,导致入睡时间的推迟[36]。大学生在室内(上课、宿舍)的时间多于室外,导致光照时间变少,影响了褪黑素的分泌,进而形成夜晚型昼夜节律[37]。他们可能还会因为学业压力、考试、娱乐、社交等活动而推后入睡时间,使其倾向于夜晚型。此外,有研究表明大学生睡前的不良习惯(如在床上使用手机进行社交活动、玩游戏、看视频)与夜晚型也存在相关性[38]。
3.2 特质焦虑的中介作用本研究发现特质焦虑在昼夜节律类型与睡眠质量中起中介作用。Hidalgo等[15]认为昼夜节律类型是一种生物特征,是构成与情感障碍有关特质或行为症状的潜在因素。特质焦虑则是个体在焦虑易感性上相对稳定的一种人格特征,是相对稳定的焦虑倾向。大学生在日常学习生活中面临着不同的压力情境,如考试前的压力、长时间的学习、固定频率的研讨会压力等,具有高特质焦虑的大学生在睡前通常会表现出更严重的焦虑情绪,导致出现不合理的睡眠信念态度,延长睡眠潜伏期,进而影响睡眠质量。
3.3 睡眠信念态度的中介作用本研究发现与清晨型相比,夜晚型大学生睡眠信念态度更不合理,这与前人研究结果[39-40]一致。研究显示,相较于清晨型,夜晚型个体在夜间表现得更清醒且存在对失眠后果的担忧[41]。与此同时,夜晚型个体所伴随着的不合理睡眠信念导致其更容易出现不规律的睡眠习惯,产生睡眠问题[42]。睡眠干扰和睡眠过程理论认为,与睡眠有关的行为、认知、态度等因素在调节夜间睡眠方面起着重要作用,通过一些认知干预改变对睡眠的错误态度信念、纠正影响睡眠质量的错误归因、提高睡眠卫生意识,可以有效改善失眠症患者及昼夜节律紊乱患者的睡眠质量[43-45]。因此,识别具有不合理睡眠信念态度的个体并进行干预,有助于改善夜晚型个体的睡眠质量。
3.4 特质焦虑和睡眠信念态度的链式中介作用本研究发现昼夜节律类型与睡眠质量的相关性部分由特质焦虑和睡眠信念态度之间的连续路径介导。特质焦虑是指个体体验负面情绪的稳定倾向,与神经质密切相关[46]。相较于清晨型,夜晚型个体表现出更高水平的特质焦虑[12],同时表现出更为严重的负性情绪、更差的睡眠质量[47]。原因可能是高特质焦虑的个体在面对应激情境时无法有效利用合理的情绪调节策略,进而产生不合理的认知、态度和信念[21]。因此,我们推测夜晚型昼夜节律会通过高特质焦虑水平和不良的睡眠信念态度对大学生的睡眠质量产生影响。
睡眠-觉醒调节理论认为,人的睡眠-觉醒节律受睡眠稳态和昼夜节律过程调节,机体内部的昼夜节律与日常社会活动的昼夜节律不同步时,容易导致睡眠紊乱,出现情绪问题。而社会时差理论认为,夜晚型个体会根据社会限制而改变自己的起床时间,导致昼夜节律紊乱。夜晚型大学生不得不缩短自己的睡眠时长,导致次日的疲劳、嗜睡程度增加,在日间难以以良好的认知状态参加学习[48],导致学习成绩下降,出现更严重的负性情绪[49]。一些实证研究证明,负性情绪对个体的睡前拖延行为有着显著的正向预测作用,通常伴随着入睡时间的推迟、睡眠潜伏期的延长[50-51]。在睡前情境下,高特质焦虑的夜晚型大学生无法利用有效的情绪调节策略,对睡眠产生不合理的认知、态度和情绪,进而对睡眠质量造成不利影响。本研究为特质焦虑水平和睡眠信念态度在昼夜节律类型和睡眠质量之间的中介作用提供了证据,有助于从多方面认识昼夜节律类型和睡眠质量之间的关系,为相关干预提供了理论基础。
昼夜节律类型具有很高的稳定性,但并不是不可改变的,通过有效的光照干预可以改变个体的昼夜节律类型[52]。因此,我们可以通过光照干预调整大学生的昼夜节律类型,使之逐渐向清晨型转变。此外,可加强睡眠卫生教育以改变大学生的不良睡眠习惯,通过认知行为疗法纠正大学生有关睡眠的不合理认知,从而提高其睡眠质量。
| [1] |
戴振华. 急性睡眠不足对男性大学生身体机能和情绪状态的影响[D]. 宁波: 宁波大学, 2020.
|
| [2] |
ROBERTS B W, MROCZEK D. Personality trait change in adulthood[J]. Curr Dir Psychol Sci, 2008, 17(1): 31-35. DOI:10.1111/j.1467-8721.2008.00543.x |
| [3] |
LOGAN R W, MCCLUNG C A. Rhythms of life: circadian disruption and brain disorders across the lifespan[J]. Nat Rev Neurosci, 2019, 20(1): 49-65. DOI:10.1038/s41583-018-0088-y |
| [4] |
BECKER S P, JARRETT M A, LUEBBE A M, et al. Sleep in a large, multi-university sample of college students: sleep problem prevalence, sex differences, and mental health correlates[J]. Sleep Health, 2018, 4(2): 174-181. DOI:10.1016/j.sleh.2018.01.001 |
| [5] |
CHOWDHURY A I, GHOSH S, HASAN M F, et al. Prevalence of insomnia among university students in South Asian Region: a systematic review of studies[J]. J Prev Med Hyg, 2020, 61(4): E525-E529. DOI:10.15167/2421-4248/jpmh2020.61.4.1634 |
| [6] |
PORCHERET K, WALD L, FRITSCHI L, et al. Chronotype and environmental light exposure in a student population[J]. Chronobiol Int, 2018, 35(10): 1365-1374. DOI:10.1080/07420528.2018.1482556 |
| [7] |
CORREA A, MOLINA E, SANABRIA D. Effects of chronotype and time of day on the vigilance decrement during simulated driving[J]. Accid Anal Prev, 2014, 67: 113-118. DOI:10.1016/j.aap.2014.02.020 |
| [8] |
WITTMANN M, DINICH J, MERROW M, et al. Social jetlag: misalignment of biological and social time[J]. Chronobiol Int, 2006, 23(1/2): 497-509. DOI:10.1080/07420520500545979 |
| [9] |
KOSCEC A, RADOSEVIC-VIDACEK B, BAKOTIC M. Morningness-eveningness and sleep patterns of adolescents attending school in two rotating shifts[J]. Chronobiol Int, 2014, 31(1): 52-63. DOI:10.3109/07420528.2013.821128 |
| [10] |
KANDEL D B, DAVIES M. Epidemiology of depressive mood in adolescents: an empirical study[J]. Arch Gen Psychiatry, 1982, 39(10): 1205-1212. DOI:10.1001/archpsyc.1982.04290100065011 |
| [11] |
VAN VEEN M M, KOOIJ J J, BOONSTRA A M, et al. Delayed circadian rhythm in adults with attention-deficit/hyperactivity disorder and chronic sleep-onset insomnia[J]. Biol Psychiatry, 2010, 67(11): 1091-1096. DOI:10.1016/j.biopsych.2009.12.032 |
| [12] |
PASSOS G S, SANTANA M G, POYARES D, et al. Chronotype and anxiety are associated in patients with chronic primary insomnia[J]. Braz J Psychiatry, 2017, 39(2): 183-186. DOI:10.1590/1516-4446-2016-2007 |
| [13] |
SATEIA M J. International classification of sleep disorders-third edition: highlights and modifications[J]. Chest, 2014, 146(5): 1387-1394. DOI:10.1378/chest.14-0970 |
| [14] |
GASPAR-BARBA E, CALATI R, CRUZ-FUENTES C S, et al. Depressive symptomatology is influenced by chronotypes[J]. J Affect Disord, 2009, 119(1/2/3): 100-106. DOI:10.1016/j.jad.2009.02.021 |
| [15] |
HIDALGO M P, CAUMO W, POSSER M, et al. Relationship between depressive mood and chronotype in healthy subjects[J]. Psychiatry Clin Neurosci, 2009, 63(3): 283-290. DOI:10.1111/j.1440-1819.2009.01965.x |
| [16] |
OKAWA M, UCHIYAMA M. Circadian rhythm sleep disorders: characteristics and entrainment pathology in delayed sleep phase and non-24-h sleep-wake syndrome[J]. Sleep Med Rev, 2007, 11(6): 485-496. DOI:10.1016/j.smrv.2007.08.001 |
| [17] |
HISHINUMA E S, MIYAMOTO R H, NISHIMURA S T, et al. Prediction of anxiety disorders using the state-trait anxiety inventory for multiethnic adolescents[J]. J Anxiety Disord, 2001, 15(6): 511-533. DOI:10.1016/s0887-6185(01)00079-2 |
| [18] |
SILVA V M, MAGALHAES J E M, DUARTE L L. Quality of sleep and anxiety are related to circadian preference in university students[J]. PLoS One, 2020, 15(9): e0238514. DOI:10.1371/journal.pone.0238514 |
| [19] |
PUZINO K, FRYE S S, LAGROTTE C, et al. Arousability as a trait predisposition to insomnia: multidimensional structure and clinical utility of the Spanish and English versions of the arousal predisposition scale[J]. Sleep Med, 2021, 81: 235-243. DOI:10.1016/j.sleep.2021.02.033 |
| [20] |
STEGMANN Y, REICHERTS P, ANDREATTA M, et al. The effect of trait anxiety on attentional mechanisms in combined context and cue conditioning and extinction learning[J]. Sci Rep, 2019, 9(1): 8855. DOI:10.1038/s41598-019-45239-3 |
| [21] |
CHO S, WHITE K H, YANG Y, et al. The role of trait anxiety in the selection of emotion regulation strategies and subsequent effectiveness[J]. Pers Individ Differ, 2019, 147: 326-331. DOI:10.1016/j.paid.2019.04.035 |
| [22] |
HORNE J A, OSTBERG O. A self-assessment questionnaire to determine morningness-eveningness in human circadian rhythms[J]. Int J Chronobiol, 1976, 4(2): 97-110. |
| [23] |
张斌, 郝彦利, 荣润国. 清晨型和夜晚型的睡眠特征研究[J]. 中国神经精神疾病杂志, 2007, 33(5): 289-290. DOI:10.3969/j.issn.1002-0152.2007.05.008 |
| [24] |
李伟霞, 穆叶色·艾则孜, 谢植涛, 等. 清晨型与夜晚型量表-5项测评技工学校学生的效度和信度[J]. 中国心理卫生杂志, 2016, 30(6): 406-412. DOI:10.3969/j.issn.1000-6729.2016.06.002 |
| [25] |
CHELMINSKI I, PETROS T V, PLAUD J J, et al. Psychometric properties of the reduced Horne and Ostberg questionnaire[J]. Pers Individ Differ, 2000, 29(3): 469-478. DOI:10.1016/s0191-8869(99)00208-1 |
| [26] |
CARCIOFO R, DU F, SONG N, et al. Age-related chronotype differences in Chinese, and reliability assessment of a reduced version of the Chinese morningness eveningness questionnaire[J]. Sleep Biol Rhythms, 2012, 10(4): 310-318. DOI:10.1111/j.1479-8425.2012.00577.x |
| [27] |
CAO Y, LIU Z. Factor structure and factorial invariance of the state-trait anxiety inventory for Chinese children and adolescents[J]. PsyCh J, 2015, 4(2): 74-87. DOI:10.1002/pchj.78 |
| [28] |
MORIN C M, VALLIÈRES A, IVERS H. Dysfunctional beliefs and attitudes about sleep (DBAS): validation of a brief version (DBAS-16)[J]. Sleep, 2007, 30(11): 1547-1554. DOI:10.1093/sleep/30.11.1547 |
| [29] |
BUYSSE D J, REYNOLDS C F 3rd, MONK T H, et al. The Pittsburgh sleep quality index: a new instrument for psychiatric practice and research[J]. Psychiatry Res, 1989, 28(2): 193-213. DOI: 10.1016/0165-1781(89)90047-4.
|
| [30] |
SCHMIDT C, COLLETTE F, CAJOCHEN C, et al. A time to think: circadian rhythms in human cognition[J]. Cogn Neuropsychol, 2007, 24(7): 755-789. DOI:10.1080/02643290701754158 |
| [31] |
QU Y, LI T, XIE Y, et al. Association of chronotype, social jetlag, sleep duration and depressive symptoms in Chinese college students[J]. J Affect Disord, 2023, 320: 735-741. DOI:10.1016/j.jad.2022.10.014 |
| [32] |
YU J H, YUN C H, AHN J H, et al. Evening chronotype is associated with metabolic disorders and body composition in middle-aged adults[J]. J Clin Endocrinol Metab, 2015, 100(4): 1494-1502. DOI:10.1210/jc.2014-3754 |
| [33] |
HUMPHRIES R K, BATH D M, BURTON N W. Dysfunctional beliefs, sleep hygiene and sleep quality in university students[J]. Health Promot J Austr, 2022, 33(1): 162-169. DOI:10.1002/hpja.471 |
| [34] |
TAILLARD J, SAGASPE P, PHILIP P, et al. Sleep timing, chronotype and social jetlag: impact on cognitive abilities and psychiatric disorders[J]. Biochem Pharmacol, 2021, 191: 114438. DOI:10.1016/j.bcp.2021.114438 |
| [35] |
AU J, REECE J. The relationship between chronotype and depressive symptoms: a meta-analysis[J]. J Affect Disord, 2017, 218: 93-104. DOI:10.1016/j.jad.2017.04.021 |
| [36] |
ROBINSON D, GELAYE B, TADESSE M G, et al. Daytime sleepiness, circadian preference, caffeine consumption and khat use among college students in Ethiopia[J]. J Sleep Disord Treat Care, 2013, 3(1): 10. DOI:10.4172/2325-9639.1000130 |
| [37] |
MARTINEZ-NICOLAS A, ORTIZ-TUDELA E, MADRID J A, et al. Crosstalk between environmental light and internal time in humans[J]. Chronobiol Int, 2011, 28(7): 617-629. DOI:10.3109/07420528.2011.593278 |
| [38] |
FOSSUM I N, NORDNES L T, STOREMARK S S, et al. The association between use of electronic media in bed before going to sleep and insomnia symptoms, daytime sleepiness, morningness, and chronotype[J]. Behav Sleep Med, 2014, 12(5): 343-357. DOI:10.1080/15402002.2013.819468 |
| [39] |
ADAN A, FABBRI M, NATALE V, et al. Sleep beliefs scale (SBS) and circadian typology[J]. J Sleep Res, 2006, 15(2): 125-132. DOI:10.1111/j.1365-2869.2006.00509.x |
| [40] |
SAXVIG I W, EVANGER L N, PALLESEN S, et al. Circadian typology and implications for adolescent sleep health. Results from a large, cross-sectional, school-based study[J]. Sleep Med, 2021, 83: 63-70. DOI:10.1016/j.sleep.2021.04.020 |
| [41] |
ONG J C, HUANG J S, KUO T F, et al. Characteristics of insomniacs with self-reported morning and evening chronotypes[J]. J Clin Sleep Med, 2007, 3(3): 289-294. DOI:10.5664/jcsm.26801 |
| [42] |
BROWN F C, BUBOLTZ W C Jr, SOPER B. Relationship of sleep hygiene awareness, sleep hygiene practices, and sleep quality in university students[J]. Behav Med, 2002, 28(1): 33-38. DOI:10.1080/08964280209596396 |
| [43] |
LUNDH L G, BROMAN J E. Insomnia as an interaction between sleep-interfering and sleep-interpreting processes[J]. J Psychosom Res, 2000, 49(5): 299-310. DOI:10.1016/s0022-3999(00)00150-1 |
| [44] |
PERRAULT A A, POMARES F B, SMITH D, et al. Effects of cognitive behavioral therapy for insomnia on subjective and objective measures of sleep and cognition[J]. Sleep Med, 2022, 97: 13-26. DOI:10.1016/j.sleep.2022.05.010 |
| [45] |
TAN X, VAN EGMOND L, PARTINEN M, et al. A narrative review of interventions for improving sleep and reducing circadian disruption in medical inpatients[J]. Sleep Med, 2019, 59: 42-50. DOI:10.1016/j.sleep.2018.08.007 |
| [46] |
GRUPE D W, NITSCHKE J B. Uncertainty and anticipation in anxiety: an integrated neurobiological and psychological perspective[J]. Nat Rev Neurosci, 2013, 14: 488-501. DOI:10.1038/nrn3524 |
| [47] |
杨敬铭, 王鑫, 刘丽改, 等. 感染新型冠状病毒患者的焦虑特质与心理健康的相关性研究[J]. 首都医科大学学报, 2023, 9(4): 609-613. DOI:10.3969/j.issn.1006-7795.2023.04.017 |
| [48] |
VITALE J A, ROVEDA E, MONTARULI A, et al. Chronotype influences activity circadian rhythm and sleep: differences in sleep quality between weekdays and weekend[J]. Chronobiol Int, 2015, 32(3): 405-415. DOI:10.3109/07420528.2014.986273 |
| [49] |
WOODS H C, SCOTT H. #Sleepyteens: social media use in adolescence is associated with poor sleep quality, anxiety, depression and low self-esteem[J]. J Adolesc, 2016, 51: 41-49. DOI:10.1016/j.adolescence.2016.05.008 |
| [50] |
FENG Y, MENG D, GUO J, et al. Bedtime procrastination in the relationship between self-control and depressive symptoms in medical students: from the perspective of sex differences[J]. Sleep Med, 2022, 95: 84-90. DOI:10.1016/j.sleep.2022.04.022 |
| [51] |
TÜRKARSLAN K K, OKAY D, ÇEVRIM M, et al. Life is short, stay awake: death anxiety and bedtime procrastination[J]. J Gen Psychol, 2020, 147(1): 43-61. DOI:10.1080/00221309.2019.1633994 |
| [52] |
ZERBINI G, KANTERMANN T, MERROW M. Strategies to decrease social jetlag: reducing evening blue light advances sleep and melatonin[J]. Eur J Neurosci, 2020, 51(12): 2355-2366. DOI:10.1111/ejn.14293 |
 2024, Vol. 45
2024, Vol. 45


