2. 中国人民解放军海军第九七一医院胸心外科, 青岛 266071;
3. 海军军医大学(第二军医大学)第二附属医院胃肠外科, 上海 200003;
4. 海军军医大学(第二军医大学)第二附属医院急救科, 上海 200003;
5. 海军军医大学(第二军医大学)第二附属医院神经外科, 上海 200003
2. Department of Cardiothoracic Surgery, No. 971 Hospital of PLA Navy, Qingdao 266071, Shandong, China;
3. Department of Gastrointestinal Surgery, The Second Affiliated Hospital of Naval Medical University (Second Military Medical University), Shanghai 200003, China;
4. Department of Emergency and Critical Medicine, The Second Affiliated Hospital of Naval Medical University (Second Military Medical University), Shanghai 200003, China;
5. Department of Neurosurgery, The Second Affiliated Hospital of Naval Medical University (Second Military Medical University), Shanghai 200003, China
战争、恐怖袭击中爆炸性武器(如炸药、燃料空气炸弹及航弹等)爆炸、日常工业生产和生活突发爆炸事件(如瓦斯爆炸、煤气爆炸等)产生的冲击波、高能碎片、热能等作用于机体发生的冲击伤、烧伤、吸入性损伤等多因素复合性损伤统称为爆震伤[1]。爆震伤具有突发性、成批性、伤情复杂且多变等特点,救治难度大,伤员死亡率高。胸部爆震伤是最常见的爆震伤之一,易导致呼吸、循环功能紊乱,是现场和早期死亡的重要原因[2]。我国胸部爆震伤病例少见报道,本文总结了2020年12月一次炸弹爆炸事件中3例胸部爆震伤患者的临床救治情况并复习相关文献,分析胸部爆震伤的临床特征和救治策略。
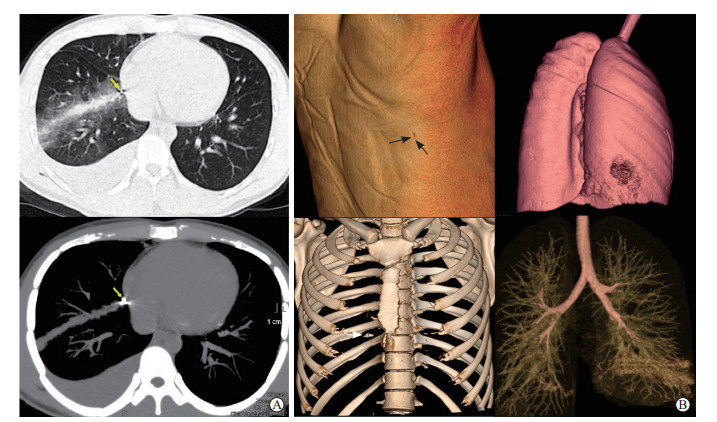
1 资料和结果病例1,男,22岁,因“爆炸致胸背伤后3 h”入院。患者被爆炸物击穿右胸背部,即出现右胸背部流血、剧烈疼痛,呼吸、活动时加重,咯血痰,现场急救包扎后转送入院。入院时患者意识清楚,生命体征稳定,右胸壁肩胛线外侧约2 cm平第9肋间处见一0.8 cm×0.5 cm大小的不规则伤口,未见活动性出血及气泡,右侧胸壁压痛,听诊右肺呼吸音减低。胸部CT检查示右胸穿透伤,右肺下叶组织穿透伤、挫裂伤,右侧胸腔积液,心右缘可见异物(图 1A);三维重建示右胸背部见创口,胸内见异物,右肺下叶损伤入口、伤道穿过处严重损伤(图 1B)。实验室检查示动脉血氧分压降低,以及外周血白细胞计数增高、CRP水平升高等炎症反应征象。入院后急诊行全麻下胸腔镜开胸探查术、右肺下叶楔形切除术、弹片摘除术、右血胸清除术及右胸壁伤口扩创术。术中见右侧胸腔中量积血,右肺下叶外侧底段可见一大小约1.8 cm×1.0 cm的弹道入口,右肺下叶内侧底段弹道穿过处大面积肺内血肿。弹片停留于纵隔右侧缘,形状不规则,大小约1.8 cm×0.6 cm×0.2 cm。术中诊断为胸部爆震伤(开放性损伤),右胸壁弹片穿透伤、右肺原发性爆震伤、右肺下叶弹片贯通伤、右胸腔弹片异物、右侧创伤性血胸。术后给予呼吸机辅助呼吸,应用小潮气量、低平台压(plateau pressure,Pplat)、合适的呼气末正压(positive end-expiratory pressure,PEEP)及轻度允许性高碳酸血症的保护性肺通气策略;应用乌司他丁、糖皮质激素等抗炎,抗生素抗感染,恰当的脱水和化痰,以及必要的营养支持等综合治疗。术后第18天,患者恢复良好,康复出院。
|
图 1 病例1 CT检查结果 A:胸部CT检查示右胸穿透伤,右肺下叶组织穿透伤、挫裂伤,右侧胸腔积液,异物残留(箭头所示);B:CT三维重建示右胸背部创口(黑色箭头所示)、胸内异物(白色箭头所示)、右肺下叶损伤入口、伤道穿过处严重损伤.CT:计算机断层扫描. |
病例2,男,21岁,因“爆炸致全身多处伤后3 h”入院。患者因爆炸致全身多处剧烈疼痛伴出血。患者入院时意识清楚,精神差,急性病容,表情痛苦,被动体位,血压为90/60 mmHg(1 mmHg=0.133 kPa),全身多处可见弹片伤,左季肋部腋前线及腋中线位置可见2处直径约0.5 cm的弹道入口,创腔较深,无法探及末端;双肺听诊呼吸音减低。胸部CT检查示左肺下叶组织挫裂伤(图 2)。腹部CT检查示腹腔脏器多处损伤、腹腔出血。实验室检查示动脉血氧分压降低,血红细胞计数显著减少,血淀粉酶、转氨酶、脂肪酶等稍有异常。患者受伤当日急诊行全身麻醉下剖腹探查、脾切除术、胃破裂修补术、右侧掌骨骨折切开复位内固定术、颌面部软组织清创缝合术及创伤性牙列缺损修复术。术中见腹腔内血性液体及血凝块约2 L,腋前线弹道穿入腹腔,脾脏中下极3 cm贯通伤,胃壁创口约0.5 cm,少量胃内容物外溢,腋中线处弹道入口未穿透腹膜。颌面部、左肩、右下肢多处软组织伤,右侧第四掌骨中段斜行骨折,下颌牙列缺损。术中诊断为腹部爆震伤(开放性损伤);胸部爆震伤(开放性损伤),左胸壁软组织开放性损伤伴异物、左肺原发性爆震伤、双侧胸腔积液;右侧掌骨骨折;创伤性上颌牙列缺损;体表多处开放伤。术后给予呼吸机辅助呼吸(小潮气量、低Pplat、合适的PEEP及轻度允许性高碳酸血症的保护性肺通气策略),呼吸氧合情况恢复良好,于术后第3天拔除气管插管;给予抗炎、脏器功能支持、营养支持、维持内环境稳定等治疗,血常规、肝肾功能、淀粉酶、脂肪酶等检验指标恢复正常。术后5周余,患者脏器功能完全恢复,手术切口愈合良好,康复出院。

|
图 2 病例2胸部CT检查示左肺下叶组织挫裂伤 CT:计算机断层扫描. |
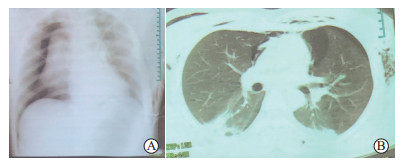
病例3,男,21岁,因“爆炸致全身多处伤后3 h”入院,入院时处于昏迷状态,胸部体格检查示双肺呼吸音减低。头颅CT和MRI检查示颅脑盲管伤、右脑半球贯通伤伴伤道内出血、双侧脑室内出血、原发性脑干损伤、原发性下丘脑损伤、创伤性蛛网膜下腔出血、创伤性大脑前动脉瘤、创伤性脑梗死、创伤性颅骨骨折伴脑脊液漏、脑内异物残留。入院时胸部X线片检查示右侧大量气胸、纵隔向左移位、左侧皮下气肿(图 3A);血气分析示动脉血氧分压显著降低(低于60 mmHg)。次日胸部CT检查示双侧气胸、双肺挫裂伤、纵隔气肿、双侧皮下气肿(图 3B)。明确诊断为胸部爆震伤(闭合性损伤),双肺原发性爆震伤、双侧气胸、纵隔气肿、皮下气肿;急性呼吸衰竭Ⅰ型;特重型颅脑爆震伤;全身多处软组织伤。对患者行气管切开术及脑室引流术、颅内压探头植入术等6次创伤性颅脑损伤外科手术治疗。术后患者意识状态昏迷,持续存在发热(37.5~38.7 ℃)及炎症指标(白细胞计数、CRP、IL-6、降钙素原)升高等,痰培养及脑脊液涂片阳性(泛耐药鲍曼不动杆菌),脑脊液高通量测序结果阳性(疱疹病毒6A);进一步行创口引流、脑室引流、颅内压监测、呼吸机辅助呼吸(常规容量控制通气策略)、循环功能维护、胃肠功能紊乱纠正、抗生素液体管理、维持内环境稳定及营养支持等综合治疗。治疗6周后,患者整体病情好转,意识状态恢复,脱离呼吸机,胸部损伤及呼吸衰竭、低氧血症等完全恢复,进一步行康复治疗。
|
图 3 病例3胸部X线片及CT检查结果 A:受伤当时胸部X线片示右侧大量气胸、纵隔向左移位、左侧皮下气肿;B:受伤第2天胸部CT示双侧气胸、双肺挫裂伤、纵隔气肿、双侧皮下气肿.CT:计算机断层扫描. |
2 讨论
根据不同致伤因素,爆震伤主要分为4型:一级爆震伤(又称原发性爆震伤或冲击伤)由冲击波直接作用于人体造成,最常累及鼓膜、肺及胃肠道等空腔脏器,所致损伤严重、广泛,且较为隐匿;二级爆震伤为弹片或异物碎片等造成的锐器伤;三级爆震伤为爆炸引起的身体移位、物体坠落或坍塌所致机体受撞击的钝性损伤;四级爆震伤为其他由爆炸效应引起的各类损伤,包括爆炸相关的烧伤、吸入性损伤、辐射、中毒及精神创伤等[1, 3]。本文报道的3例伤员均存在胸部一级爆震伤,尤其是肺的原发性爆震伤。病例1、2有弹片所致胸部二级爆震伤,其中病例1主要累及胸壁和肺,病例2主要累及胸壁软组织。此外,3例伤员均有四级爆震伤。
爆震伤中一、二级损伤较为严重,病理改变各有其特点。胸部一级爆震伤的主要病理改变是肺泡破裂、出血、肺水肿或气肿、胸腔积气或积液等,对应影像学表现往往为肺组织浸润、实变、肺内液气平面、胸腔内袢状充气影等[4-6]。3例伤员均有不同程度的上述表现。二级爆震伤中,高速碎片等投射物击中胸部后,形成的典型病理改变可分为3个区域:(1)原发伤道,投射物的前冲力直接挤碎组织而形成不规则腔隙,内有失活组织、异物、血液和血凝块等;(2)挫伤区,投射物在运动过程中挤压周围组织,造成比原发伤道直径大数倍至数十倍的暂时性空腔,空腔回缩形成继发伤道,其内炎症反应明显并发生组织坏死;(3)震荡区,主要由于组织受到侧向冲击后血液循环发生障碍所致,围绕挫伤区出现充血、水肿、血栓形成等[7-9]。病例1、2有弹片所致胸部二级爆震伤,病例1的肺组织原发伤道、挫伤区、震荡区极为典型,病例2仅有弹片致浅表胸壁损伤。
根据弹片和冲击波这2种主要致伤作用,胸部爆震伤主要有两大临床特征:(1)爆震破片致伤严重,弹片异物易有残留。爆炸产生的碎片击中胸部,可引起胸壁及胸腔内脏器的直接损伤,也可因投射物能量耗尽存留于胸内,形成只有入口而无出口的盲管伤[10-11]。病例1因高速弹片穿透致伤,出现明显的胸壁缺损、肺组织损伤、血胸、弹片残留。(2)爆震冲击致伤广泛,肺爆震伤外轻内重。爆炸后冲击波可不造成明显胸壁缺损,而广泛累及肺组织致伤,类似于胸部钝性伤所造成的肺挫伤[1, 12],出现进行性加重的低氧血症和呼吸窘迫等严重情况[5, 13-14]。肺爆震伤常缺乏体表可见的伤口,初期症状和体征可不明显,表现为“外轻内重”的特点。病例2、3无严重胸壁损伤,但因冲击波作用致肺损伤,出现局部肺组织破裂、出血、水肿,并发气胸、胸腔积液、纵隔气肿及皮下气肿等,主要临床表现为低氧血症。
经文献复习并总结救治成功经验,笔者认为妥善救治胸部爆震伤伤员要做到以下几点:(1)快速现场急救,维护生命体征。胸部爆震伤后即可出现张力性气胸、连枷胸、开放性血气胸、失血性休克等,易导致呼吸、循环功能紊乱,危及患者生命,早期维持呼吸、循环功能稳定是抢救的关键。对伤员有无危及生命的大出血、气胸或呼吸功能障碍进行尽快判断及处置,保持呼吸道通畅和恰当的体位,予以胸腔穿刺排气、排液、加压包扎、密封胸壁创口、气道管理、液体复苏;对于呼吸、心搏骤停患者进行心肺复苏等。(2)尽快控制损伤,挽救生命。胸部爆震伤可能导致严重胸部损伤,如肺组织破裂、气管支气管断裂、血气胸、肋骨骨折、胸壁缺损等[15]。如怀疑有活动性血胸、胸壁巨大缺损、严重肺挫裂伤、气管支气管断裂、心脏及大血管损伤等,应尽快行损伤控制手术以挽救伤员生命,包括开胸探查术、止血术、肺叶修补术、肺叶切除术、胸壁重建术、心包开窗术等。术中应明确出血来源、彻底止血,尽快稳定呼吸、循环功能[16-17]。对于胸部弹片等异物残留,取出与否应根据其大小、部位、对患者功能的影响程度及技术条件等因素确定,应严格掌握异物取出手术的适应证和手术时机[18]。以本文报道的病例1为例,其入院时生命体征平稳,胸部创伤诊断明确,残留异物的大小、部位等情况无明显禁忌,所在医院技术条件充分,紧急接受急诊确定性手术治疗并行一期异物取出效果良好。(3)合理综合治疗,确保成功救治。胸部爆震伤,特别是肺爆震伤,是一种“外轻内重、发展迅速”的损伤,患者可出现进行性加重的低氧血症、呼吸窘迫综合征及多脏器功能不全等,需进行包括合理的呼吸支持、正确的抗生素应用、适当的抗炎治疗、必要的营养支持、恰当的脱水治疗和及时的心理疏导等一系列综合治疗[19]。呼吸机辅助呼吸应遵循“早上机、早撤机、个体化”的原则,在小潮气量、低Pplat辅以合适PEEP的保护性肺通气策略基础上进行适当调整[2, 12, 15],但对于合并颅脑创伤的患者应谨慎应用这一策略。如患者出现呼吸困难加重、低氧血症难以改善等情况,应尽早行气管切开治疗。在药物抗炎治疗方面,有证据显示地塞米松、氨溴索、山莨菪碱、乌司他丁、西维来司他钠等可发挥减轻爆震伤早期肺损伤中炎症反应的作用[1, 12, 20]。在所报道3例病例的救治过程中,都体现有上述综合治疗的做法。(4)多发伤、复合伤积极救治,胸部爆震伤期待治疗。胸部爆震伤极易合并颅脑、腹部、骨骼损伤等,且多为复合伤,需要充分重视,及早诊断,实施损伤控制手术及早期综合治疗等。而对于胸部爆震伤本身,如损伤较轻,无明显结构性损伤及呼吸窘迫,可仅采用恰当的呼吸支持措施,实施期待治疗。本文报道的病例2、3在存在胸部爆震伤的同时分别并发严重的腹部损伤及颅脑损伤,合并伤经过序贯的针对性治疗后得到显著恢复,胸部爆震伤在以期待治疗为主的处理后完全恢复。
总之,冲击波及弹片等致伤因素所致的胸部爆震伤损伤严重、伤情复杂,常表现为“外轻内重”,需从现场急救、手术治疗、综合治疗、多发伤及复合伤救治等方面开展合理救治。
| [1] |
苏时祯, 赖国祥, 张雷. 肺爆震伤治疗的研究进展[J]. 国际呼吸杂志, 2019, 39(2): 156-160. DOI:10.3760/cma.j.issn.1673-436X.2019.02.016 |
| [2] |
SZIKLAVARI Z, MOLNAR T F. Blast injures to the thorax[J]. J Thorac Dis, 2019, 11(S2): S167-S171. DOI:10.21037/jtd.2018.11.106 |
| [3] |
SAMRA T, PAWAR M, KAUR J. Challenges in management of blast injuries in intensive care unit: case series and review[J]. Indian J Crit Care Med, 2014, 18(12): 814-818. DOI:10.4103/0972-5229.146317 |
| [4] |
MATHEWS Z R, KOYFMAN A. Blast injuries[J]. J Emerg Med, 2015, 49(4): 573-587. DOI:10.1016/j.jemermed.2015.03.013 |
| [5] |
YEH D D, SCHECTER W P. Primary blast injuries—an updated concise review[J]. World J Surg, 2012, 36(5): 966-972. DOI:10.1007/s00268-012-1500-9 |
| [6] |
SMITH J E, GARNER J. Pathophysiology of primary blast injury[J]. J R Army Med Corps, 2019, 165(1): 57-62. DOI:10.1136/jramc-2018-001058 |
| [7] |
杨志焕, 黄建钊, 严家川, 等. 破片对冲击伤伤情的影响[J]. 创伤外科杂志, 2003, 5(5): 340-343. DOI:10.3969/j.issn.1009-4237.2003.05.007 |
| [8] |
冷渌清, 郭乔楠, 关静, 等. 火器伤的病理形态学及其相关研究现状[J]. 成都军区医院学报, 2003, 5(5): 36-38. |
| [9] |
孙海华, 黄丽虹, 吴志鸿. 常见的爆炸伤类型及其早期急救处理[J]. 中华灾害救援医学, 2014, 2(9): 525-528. DOI:10.13919/j.issn.2095-6274.2014.09.015 |
| [10] |
陈松林, 易云峰, 陈检明, 等. 胸部爆震伤的临床特点和救治分析[J]. 创伤外科杂志, 2018, 20(7): 495-498, 506. DOI:10.3969/j.issn.1009-4237.2018.07.004 |
| [11] |
BOUTILLIER J, DECK C, MAGNAN P, et al. A critical literature review on primary blast thorax injury and their outcomes[J]. J Trauma Acute Care Surg, 2016, 81(2): 371-379. DOI:10.1097/ta.0000000000001076 |
| [12] |
RENDEKI S, MOLNÁR T F. Pulmonary contusion[J]. J Thorac Dis, 2019, 11(S2): S141-S151. DOI:10.21037/jtd.2018.11.53 |
| [13] |
王正国. 原发肺冲击伤[J]. 中华肺部疾病杂志(电子版), 2010, 3(4): 231-233. DOI:10.3877/cma.j.issn.1674-6902.2010.04.001 |
| [14] |
HAMELE M, POSS WB, SWENEY J. Disaster preparedness, pediatric considerations in primary blast injury, chemical, and biological terrorism[J]. World J Crit Care Med, 2014, 3(1): 15-23. DOI:10.5492/wjccm.v3.i1.15 |
| [15] |
MCDONALD JOHNSTON A, ALDERMAN J E. Thoracic injury in patients injured by explosions on the battlefield and in terrorist incidents[J]. Chest, 2020, 157(4): 888-897. DOI:10.1016/j.chest.2019.09.020 |
| [16] |
POON H, MORRISON J J, APODACA A N, et al. The UK military experience of thoracic injury in the wars in Iraq and Afghanistan[J]. Injury, 2013, 44(9): 1165-1170. DOI:10.1016/j.injury.2013.01.041 |
| [17] |
SCOTT T E, JOHNSTON A M, KEENE D D, et al. Primary blast lung injury: the UK military experience[J]. Mil Med, 2020, 185(5/6): e568-e572. DOI:10.1093/milmed/usz453 |
| [18] |
肖奇, 汪志刚, 肖学军, 等. 体内火器伤异物668例处理体会[J]. 人民军医, 1998, 41(9): 501. |
| [19] |
SCOTT T E, KIRKMAN E, HAQUE M, et al. Primary blast lung injury—a review[J]. Br J Anaesth, 2017, 118(3): 311-316. DOI:10.1093/bja/aew385 |
| [20] |
侯晓彬, 李廷慧, 金文波, 等. 地塞米松和山莨菪碱在胸部爆炸伤致急性肺损伤中的防治作用[J]. 中国急救医学, 2008, 28(6): 531-535, 577. DOI:10.3969/j.issn.1002-1949.2008.06.016 |
 2024, Vol. 45
2024, Vol. 45


