2. 海军军医大学(第二军医大学)第二附属医院医学心理科, 上海 200003;
3. 海军军医大学(第二军医大学)第二附属医院健康管理科, 上海 200003
2. Department of Medical Psychology, The Second Affiliated Hospital of Naval Medical University(Second Military Medical University), Shanghai 200003, China;
3. Department of Health Management, The Second Affiliated Hospital of Naval Medical University(Second Military Medical University), Shanghai 200003, China
战斗应激反应(combat stress reaction,CSR)概念的形成是一个逐步的过程,人们对其认识过程颇为曲折,在不同时期、不同军队和各种军事文献中,用来描述相关症状反应的名词包括“胆小鬼”“思乡病”“炮弹休克”“战争精神症”“战斗疲劳”“战斗衰竭”“战斗应激”及CSR等[1-2]。18世纪以前,CSR主要被认为是“贪生怕死”,18世纪到第一次世界大战期间主要被认为是“精神病”,第一次世界大战以后才被认为是“应激”并持续至今。1973年,Mullins与Glass提出了CSR的概念,认为是士兵暴露于强烈应激下导致的精神崩溃[1]。这些应激包括死伤的巨大威胁,第1次看到死亡,指挥员和战友的阵亡,食物、水、睡眠等缺乏,过冷或过热,缺乏家庭的支持等[1, 3]。美军在阿富汗战争、伊拉克战争以后提出了战斗与作业应激反应(combat and operation stress reaction,COSR)。2019年5月,美国国防部发布的最新版军语字典将CSR定义为在军事行动中,个人暴露于应激事件中所发生的预期和可预测的情绪、智力、身体和/或行为反应。故此,我们可将CSR理解为心身正常的军人在战场的极端条件下所出现的一系列心理、躯体、行为等方面的反应[4-5]。研究表明CSR的危害极大,可以直接造成大量非战斗减员,严重影响部队的战斗力[1, 6]。
1 CSR的分类1988年,美国精神病学家Rahe根据疾病发生的进程将CSR分为急性、慢性和创伤后应激障碍(posttraumatic stress disorder,PTSD)[5]。急性CSR指在参加战斗后数小时内突然发生,生理性过度激起,伴有冲动呆滞等表现或行为,持续时间数分钟到数小时,可自行恢复[5]。慢性CSR是指士兵因长时间(数周、数月、数年)处于应激状态,最终使其达到了“崩溃点”,表现为具有低活度的生理状态,并出现一系列负性行为和症状[5]。PTSD是指经历严重创伤性事件后出现的、延迟性的病理反应,目前被单独诊断[7]。实际工作和研究中对CSR也有其他不同的分类,比如根据性质和反应后果将CSR分为良性CSR和功能失调性(非良性)CSR,或是按症状表现类型将CSR分类为战斗疲劳型CSR、违纪行为型CSR和精神疾病型CSR等。
2 CSR的危险因素CSR的危险因素[1, 5, 8]有如下三方面:(1)应激源,主要指战斗本身以及战场环境,如尸体、鲜血、饥饿、睡眠剥夺或战场武器等带来的相关声、光刺激等。(2)个体因素,包括官兵的心身健康、人格特质、心理弹性、情绪状态、个人认知等。(3)环境因素,包括作业环境、人际关系、团队士气、社会支持等。
3 CSR的防治原则美军的CSR干预治疗机构践行“积极预防、有效沟通、正常管理”的理念。在预防上,针对不同群体采取不同的干预措施,如普遍性干预、针对性干预、治疗性干预等,以减少CSR的发生、降低其严重程度、提升预后水平;在有效沟通上,既强调上下级间的沟通,也强调干预人员和被干预人员间的沟通,同时也要求战场相关信息的有效沟通;正常管理则是对CSR的相关人员以非伤病员的状态进行管理,并以此原则开展干预后相关治疗[2],在平时则是注重心理训练和预防性心理干预,以增加官兵的心理弹性[9]。
目前外军比较公认的CSR治疗原则是PIE原则,即就近(proximity)、及时(immediacy)、期望(expectancy)原则,其中“就近”是指救治尽可能接近战斗地区,“及时”是指对伤员尽早诊断、尽早治疗,“期望”是指给予伤员积极鼓励,让其理解治疗目的、积极配合救治,尽快康复返队。PIE原则最早是第一次世界大战期间由Thomas Salmon博士提出,使人们对CSR的认识从“精神病”阶段跨入到“应激”阶段,并在此后的第二次世界大战、越南战争中多次证明有效,使30%~90%的CSR人员迅速归队投入战斗,其核心理念至今仍适用[9]。以色列军队长达20年的观察发现,战场救治应用PIE原则越多、时间越长,PTSD的发生率越低,应用PIE原则的军队PTSD发生率仅为25%,若不应用PTSD发生率则达到47.9%[10]。
第二次世界大战后,部分国外学者和军队将PIE原则扩展为IMPRESS模式,即立刻(immediacy)、军事社会环境(military milieu)、就近(proximity)、休息补充(rest and replenishment)、期待归队(expectancy-return to duty)、简单(simplicity-short and simple)、各级监管(supervised at each level-military role)[11]。美军在PIE原则上又扩展出BICEPS原则,即简短(brevity)、即时(immediacy)、集中(centrality)、期待(expectancy)、就近(proximity)、简单(simplicity)[2, 12],并在海湾战争、伊拉克战争以及随后的军事行动中得到成功应用,使超过90%的CSR人员恢复战斗力并重返战场[12-13]。
4 CSR的防治方法外军普遍设立规范的CSR控制理念和流程方法。美国海军有专业的《战斗应激指导手册》,建立了以BICEPS原则和预防为主的战斗应激控制体系[2],英国海军有创伤风险管理(trauma risk management,TRiM)、心理教育管理策略[14],以色列军队除严格执行PIE原则的战场干预外,还有针对普通青年的标准干预程序[15-16]。但不论是BICEPS原则,还是IMPRESS模式或其他控制策略,其核心仍是基于PIE原则。
干预CSR的具体手段包括心理和药物两个方面,其核心目的在于缓解症状、恢复战斗力、预防和减少PTSD的发生。心理干预包括心理疏导、压力管理、眼动脱敏、团体事件报告等[6, 9, 17-21]。药物干预包括对症处理、情绪调节、预防性用药,比如苯二氮䓬类药物、β受体阻滞剂、选择性5-羟色胺再摄取抑制剂(selective serotonin re-uptake inhibitor,SSRI)等,使用时需谨慎[20-22]。
具体而言,针对急性应激反应,主要是结合PIE原则在心理急救时给予积极的鼓励安慰,提供充足的食物、水、睡眠、安全的环境和团队支持,集中居住、生活和训练管理,积极开展呼吸放松和肌肉放松训练,及时报告危机和团体事件,必要时进行药物干预。对达到急性应激障碍(acute stress disorder,ASD)和PTSD诊断标准者,采取心理治疗、药物治疗和物理治疗的综合方法,这包括延迟暴露疗法、眼动脱敏和再加工、认知行为治疗等。常用的药物有抗抑郁药、抗焦虑药、睡眠药和抗精神病药,目前SSRI是治疗PTSD的一线用药。
5 CSR的防治策略现代战争格外重视战斗应激问题,我军亦亟需深入探讨和研究该领域。外军CSR治疗指南提出了一些可供参考的干预措施,目前国内的研究侧重于一般意义上的治疗方法,结合我军卫勤保障特点的CSR系统性预防、训练和救治框架仍存在不足。
在对战斗应激相关障碍的诊断分类上,随着精神心理障碍诊断标准《精神障碍诊断与统计手册(第五版)》(Diagnostic and Statistical Manual of Mental Disorders-Fifth Edition,DSM-5)和《疾病及有关健康问题国际分类(第11版)》(International Classification of Diseases and Related Health Problems-11th Edition,ICD-11)的更新,美国精神病学家Rahe的诊断可升级为“急性应激反应、ASD、PTSD”,而使用国际通用标准有助于评估、治疗和研究的规范。军人暴露于战场环境后会直接或间接面临死亡的威胁,出现一系列的躯体、精神、心理反应,如疲劳、焦虑、恐惧、睡眠紊乱、内疚、自责,心肺功能及胃肠功能、感觉语言运动系统紊乱等,严重者甚至出现自杀或幻觉、妄想症状,可以判定为急性应激反应。当上述反应持续超过3 d至1个月,在侵入性、负性心境、分离症状、回避症状和唤起症状这5个类别的任何一个类别中满足一定的症状条目和严重程度标准,可诊断为ASD。PTSD的症状与ASD有相似之处,但同时还存在侵入性、负性心境、分离症状、回避症状和唤起症状这5个类别中的症状条目,且持续时间超过1个月、满足严重程度的标准。
目前,急性应激反应经过战现场的科学干预后大部分可得到迅速控制,而PTSD仍是公认的战场应激的最严重后果。一方面该疾病会给患者带来持续和巨大的痛苦,严重影响社会交往、职业功能,严重者甚至致残;其次,患者往往伴有其他典型症状比如抑郁、药物滥用等,从而给家庭和社会功能造成损害;同时,患者的暴力和自杀风险也远高于普通人群,长期的焦虑、精神紧张和失眠也增加了患心身疾病(应激性溃疡、高血压等)的风险。大部分PTSD患者经系统干预后可恢复,但仍有部分表现为慢性病程,症状持续数年,或逐渐导致人格发生变化。
治疗处理战斗应激相关障碍的短期目标是使CSR人员迅速恢复健康功能和保持部队战斗力,长期目标是预防PTSD的发生、发展。处理CSR的核心在于平时训练、预防为先和战时处置。在平时,利用部队政治教育和民主生活会,结合日常战备训练,从增强意志、营造氛围、提供良好社会支持、夯实基础、增强心理储备和心理弹性、掌握必备知识技能等方面对营、连、队全体官兵展开相关工作。在心理上,重视反心战教育,增强心理防御能力;学习CSR的基本知识和应对技巧、应对原则,开展情境模拟和适应性训练,进行应激状态下的自我放松等技术的练习;定期进行心理筛查,关注重点人员,特别是有心理疾病史、正在服用精神类药物、高焦虑性格特质、社会支持系统差、心理弹性差的人员。总之,在部队日常训练和管理中需要我们既有“小心理”观,即针对心理骨干和全体官兵定期开展专业的心理卫生和心理训练工作;也要有“大心理”观,即以备战打仗为原则将心理工作和原理与战斗动员、战时政治、战伤救护等有效结合,全面增强官兵实战环境下的心理弹性。据此,在结合我军卫勤保障特点的基础上,依据PIE原则搭建了我军CSR干预基本框架(图 1)。
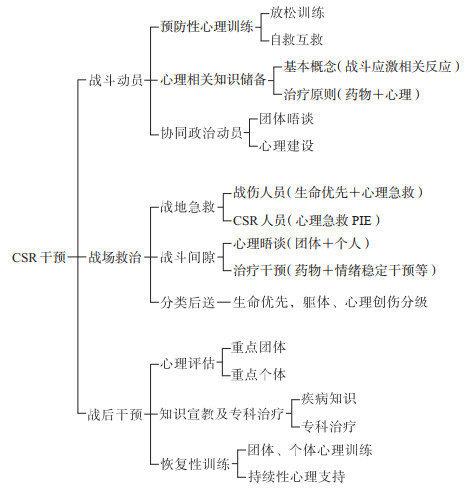
|
图 1 我军CSR干预基本框架 CSR: 战斗应激反应; PIE: 就近(proximity)、及时(immediacy)、期望(expectancy). |
该框架分为3个阶段:(1)战斗动员阶段。其对象为全体官兵、核心为心理骨干。在备战阶段,通过统一授课、一对一交流、小组晤谈等多种简单、有效的方式进行心理建设,包括简单有效的预防性心理训练、心理相关知识储备等,按照战现场简单、有效、易于掌握的原则,预防性心理训练主要为呼吸放松、肌肉放松练习以及战伤自救互救时如何开展心理支持,心理相关知识普及主要为CSR及心理急救,同时协助开展战前的政治动员、写一封家书、对接后续战斗讨论等。总之,在战斗动员阶段心理相关工作主要依托于日常性训练,通过“一堂小课、一场谈话、一封家书、一个技能”进行积累和巩固,并能协同战斗准备工作,缓解官兵紧张情绪。
(2)战场救治阶段。在战斗爆发后主要是自救互救,在尽量保证安全的前提下对需要心理急救的人员实施快速、积极、简短、有效的干预,经快速评估不能继续战斗者则分类后送;在战斗间隙,视现场情况开展团体晤谈和情绪稳定干预。该阶段的主要方式是配合战场急救,对CSR人员开展心理干预,阻断其向PTSD发展,使其迅速恢复战斗力,同时对其他参战人员提供心理支持,缓解战场疲劳和战场过度紧张氛围,尽快恢复部队战斗力。
(3)战后干预阶段。在战斗结束后实施针对性的心理评估,开展恢复性心理教育和训练。对确诊的ASD和PTSD人员,由后方专业医院和科室负责治疗干预。一线营、连、队需要继续做好参战官兵的恢复性训练,主要包括正常的军事训练、CSR的治疗及预后、放松训练、社会支持等。对参战官兵、平时筛查异常人员以及出现CSR的人员需重点关注,预防延迟性PTSD和其他精神心理疾病。
贯穿这3个阶段始终的是如何准确评估官兵心理状态,标准需要模块化和流程化,对心理骨干乃至普通官兵预先培训。除了常规的便携式心理测评系统以外,战时特殊情境下的快速识别尤为重要,以战场救治为例,结合卫勤保障实际情况梳理要点如图 2。在实际的战斗中,后方医院和救护所可将精神心理专业人员编进医疗队,以强化一线评估和救治水平。

|
图 2 CSR人员战现场心理急救评估流程和要点 CSR: 战斗应激反应; ASD: 急性应激障碍; PTSD: 创伤后应激障碍; EMDR: 眼动脱敏和再加工. |
综上所述,平时依托政治工作和军事训练的“大心理”观开展专业工作是基础,通过从军事、政治、心理方面系统的训练和心理筛查选拔,发现高危人员并积极干预,以提升整体心理防御能力、减少战斗应激相关障碍的发生。战时以PIE原则为核心实施战现场急救和卫勤保障以降低CSR发生、发展是手段,依托我军战伤救护和分类后送体系,以“呼吸放松、肌肉放松、稳定技术”这3种简短、有效、方便实施的基本心理干预措施,配合流程化战现场心理急救,使出现CSR的官兵快速恢复,保证部队战斗力,阻断向更严重的ASD和PTSD发展。针对战斗应激相关反应的一线救治,本文梳理了CSR干预基本框架和战救精神心理评估要点,在不影响战创伤本身救治的基础上协同心理急救,方法明确、流程清晰、适用性强,今后将进一步研发配套教程、装备、手册,并推广到一线部队。
CSR的干预非常复杂,除战场以外,二线、三线乃至后方治疗均至关重要。本文回顾了CSR的研究概况,对于我军卫勤保障中容易忽视的心理应激进行了系统梳理,以对CSR的早期预防、科学分类、早期干预、综合康复产生积极作用。
| [1] |
肖春红, 孟昭刚, 张子璇. 战斗应激反应的防控与进展[J]. 解放军预防医学杂志, 2020, 38(9): 131-133. DOI:10.13704/j.cnki.jyyx.2020.09.064 |
| [2] |
严枫, 李丽娟, 刁天喜. 美军战斗应激控制的核心理念与基本原则[J]. 军事医学, 2020, 44(9): 685-687. DOI:10.7644/j.issn.1674-9960.2020.09.009 |
| [3] |
刘雅贞, 张戎, 邹渝, 等. 美陆军战斗及军事作业应激控制的理念和启示[J]. 创伤外科杂志, 2023, 25(2): 99-102. DOI:10.3969/j.issn.1009-4237.2023.02.004 |
| [4] |
张志勇, 司揆, 高友杰. 沉浸式战斗应激反应训练装备研究[J]. 兵器装备工程学报, 2019, 40(S02): 1-3. DOI:10.11809/bqzbgcxb2019.S2.001 |
| [5] |
汪微, 贾红, 郭金鹏, 等. 军人战斗应激反应及其预防控制[J]. 人民军医, 2014, 57(4): 365-367. |
| [6] |
占毅楠, 刘涛生. 战场心理急救: 6C模型及应用进展[J]. 第二军医大学学报, 2021, 42(9): 1056-1061. ZHAN Y N, LIU T S. Combat psychological first aid: the Six Cs model and application[J]. Acad J Sec Mil Med Univ, 2021, 42(9): 1056-1061. DOI:10.16781/j.0258-879x.2021.09.1056 |
| [7] |
美国精神医学学会. 张道龙等, 译. 精神障碍诊断与统计手册(第五版)[M]. 北京: 北京大学出版社, 2016: 262-272.
|
| [8] |
冯纳婷. 军人战场战斗应激反应及其调控[J]. 科学与财富, 2012(5): 91-92. |
| [9] |
JONES E, WESSELY S. "Forward psychiatry" in the military: its origins and effectiveness[J]. J Trauma Stress, 2003, 16(4): 411-419. DOI:10.1023/A:1024426321072 |
| [10] |
SOLOMON Z, SHKLAR R, MIKULINCER M. Frontline treatment of combat stress reaction: a 20-year longitudinal evaluation study[J]. Am J Psychiatry, 2005, 162(12): 2309-2314. DOI:10.1176/appi.ajp.162.12.2309 |
| [11] |
KENTSMITH D K. Principles of battlefield psychiatry[J]. Mil Med, 1986, 151(2): 89-96. DOI:10.1093/milmed/151.2.89 |
| [12] |
SMITH-FORBES E, NAJERA C, HAWKINS D. Combat operational stress control in Iraq and Afghanistan: army occupational therapy[J]. Mil Med, 2014, 179(3): 279-284. DOI:10.7205/MILMED-D-13-00452 |
| [13] |
JUDKINS J L, BRADLEY D L. A review of the effectiveness of a combat and operational stress control restoration center in Afghanistan[J]. Mil Med, 2017, 182(7): e1755-e1762. DOI:10.7205/MILMED-D-16-00311 |
| [14] |
GOULD M, GREENBERG N, HETHERTON J. Stigma and the military: evaluation of a PTSD psychoeducational program[J]. J Traum Stress, 2007, 20(4): 505-515. DOI:10.1002/jts.20233 |
| [15] |
孙春林, 贡树基. 以色列战斗应激反应标准化干预手段(EES)浅析[J]. 白求恩医学杂志, 2019, 17(3): 289-291. DOI:10.16485/j.issn.2095-7858.2019.03.041 |
| [16] |
BERGER R, GELKOPF M, HEINEBERG Y. A teacher-delivered intervention for adolescents exposed to ongoing and intense traumatic war-related stress: a quasi-randomized controlled study[J]. J Adolesc Health, 2012, 51(5): 453-461. DOI:10.1016/j.jadohealth.2012.02.011 |
| [17] |
BARABASZ A F, BARABASZ M, WATKINS J G. Single-session manualized ego state therapy (EST) for combat stress injury, PTSD, and ASD, part 1:the theory[J]. Int J Clin Exp Hypn, 2011, 59(4): 379-391. DOI:10.1080/00207144.2011.595349 |
| [18] |
BARABASZ A F, BARABASZ M, WATKINS J G. Single-session manualized ego state therapy (EST) for combat stress injury, PTSD, and ASD, part 2:the procedure[J]. Int J Clin Exp Hypn, 2012, 60(3): 370-381. DOI:10.1080/00207144.2012.675300 |
| [19] |
HARRISON J, SHARPLEY J, GREENBERG N. The management of post traumatic stress reactions in the military[J]. J Royal Army Med Corps, 2008, 154(2): 110-114. DOI:10.1136/jramc-154-02-07 |
| [20] |
SCHRADER C, ROSS A. A Review of PTSD and current treatment strategies[J]. Mo Med, 2021, 118(6): 546-551. |
| [21] |
马竹静, 张钦涛, 任垒, 等. 战时官兵心理危机干预的研究进展[J]. 职业与健康, 2021, 37(1): 132-136, 140. DOI:10.13329/j.cnki.zyyjk.2021.0028 |
| [22] |
BASTIEN D L. Pharmacological treatment of combat-induced PTSD: a literature review[J]. Br J Nurs, 2010, 19(5): 318-321. DOI:10.12968/bjon.2010.19.5.47074 |
 2023, Vol. 44
2023, Vol. 44


