2. 海军军医大学(第二军医大学)第一附属医院创伤骨科, 上海 200433
2. Department of Orthopaedics Trauma, The First Affiliated Hospital of Naval Medical University(Second Military Medical University), Shanghai 200433, China
Lisfranc关节又称跗跖关节,由第一至五跖骨、3块楔骨、骰骨及周围韧带结构等组成,是构成足弓和维持足部负重功能的重要结构[1]。Lisfranc损伤可由高能量或低能量暴力损伤所致。其中高能量损伤多数表现为足背部肿痛、畸形、足底瘀斑、站立行走困难等。低能量损伤常引起韧带损伤、关节半脱位等,关节内骨折往往不明显,临床早期容易出现误诊和漏诊。有学者研究发现Lisfranc损伤的误诊和漏诊率高达20%[2]。对于中足部损伤、足背部肿痛者,除了常规的X线检查外,CT和MRI检查可减少漏诊和误诊[3]。早期正确的诊断和合适的治疗对于预后非常重要。有研究发现Lisfranc损伤不恰当的治疗会引起足弓塌陷、足背部慢性疼痛、创伤性关节炎等,严重者甚至导致足部畸形和残疾[4]。对Lisfranc损伤机制和生物力学的研究发现,恢复关节面完整性和坚强内固定可有效改善预后疗效,并降低术后并发症[5]。目前,Lisfranc损伤常选择手术治疗,包括内侧、中间柱坚强固定和外侧柱弹性固定。但是具体手术组合方式和内固定材料的选择尚未达成一致意见,常依据医师对疾病的认识和偏好选择,导致预后各有差异。第二跖骨基底部向近端凸起,其与楔骨和邻近骨构成的榫卯样结构是Lisfranc关节稳定的基础,联合关节周围韧带结构共同维持足弓的稳定性[6]。为减少手术创伤和感染风险,减轻患者的经济负担,上海市宝山区罗店医院骨科和海军军医大学(第二军医大学)第一附属医院创伤骨科对收治的16例Myerson B型Lisfranc损伤患者采用跨关节钢板固定第二跗跖关节,修复跗跖背侧韧带,并用克氏针弹性固定内、外侧柱,取得满意的疗效。
1 资料和方法 1.1 病例资料收集2018年6月至2020年12月在上海市宝山区罗店医院骨科(7例)和海军军医大学(第二军医大学)第一附属医院创伤骨科(9例)接受手术治疗的16例Lisfranc损伤患者的临床资料。纳入标准:(1)有外伤病史,中足部肿痛、负重行走受限;(2)X线片、CT或MRI明确诊断为Lisfranc损伤,伴有第二跖骨骨折;(3)闭合性损伤;(4)接受切开复位内固定手术治疗;(5)术后随访资料完整。排除标准:(1)开放性损伤;(2)合并严重心、肺或脑疾病或不能耐受手术者;(3)术后失访或临床资料不完整者。16例Lisfranc损伤患者中男10例、女6例,平均年龄为(44.5±12.1)岁(25~65岁);左足Lisfranc损伤9例,右足Lisfranc损伤7例;从受伤到手术的平均时间为(7.5±1.7)d(5~11 d);Myerson分型均为B型。患者入院后均予抬高患肢、冰敷消肿、止痛等处理,待软组织肿胀消退出现“褶皱”后行手术治疗。
1.2 手术方法采用脊椎麻醉或全身麻醉,沿第二跗跖关节背侧纵行切一长约5 cm切口,将肌腱牵拉至一侧,避开足背动脉及腓深神经。暴露中间柱,即第二跖骨基底部、中间楔骨。检查骨折及脱位情况,探查并分离出损伤的跗跖背侧韧带,清理骨折端、第二跖骨、中间楔骨关节面卡压组织,复位骨折和脱位第二跗跖关节,克氏针临时固定维持复位。选用6~7孔微型钢板,置于中间楔骨及第二跖骨背侧,横跨第二跗跖关节进行坚强固定。向外侧牵开肌腱和神经血管,探查第一跖骨、内侧楔骨和第二跖骨间的稳定性。若稳定性尚可、部分脱位(内侧楔骨与第二跖骨基底部移位为1~5 mm),采用巾钳钳夹维持内侧柱和第二跖骨稳定性,经皮给予2.0 mm克氏针固定第一跖骨、中间楔骨或第二跖骨,同时用可吸收线缝合修补跗跖背侧韧带。若第一跖骨或内侧楔骨骨折、稳定性差,明显脱位(内侧楔骨与第二跖骨基底部移位>5 mm),清理第一跖骨与内侧楔骨间卡压组织并予以复位,并用克氏针临时固定维持复位,选用6~7孔微型钢板横跨第一跖骨和内侧楔骨进行跨关节固定,缝合修补跗跖背侧韧带。探查第三跖骨、外侧楔骨、骰骨间的对合关系及稳定性,复位后在C臂机透视下采用经皮2.0 mm克氏针经皮穿第三、四跖骨和楔骨之间进行弹性固定。透视下确认骨折、脱位复位情况,调整克氏针位置确保复位和内固定满意,将克氏针剪断折弯,末端穿输液皮条保护。碘伏生理盐水冲洗伤口后,无张力逐层缝合伤口。
1.3 术后处理及疗效评估术后抬高患肢,24 h内使用头孢唑啉预防感染,甘露醇消肿、低分子肝素钙预防下肢静脉血栓、非甾体抗炎药镇痛等。术后第1天行膝关节、踝关节、足趾屈伸功能锻炼。术后定期门诊随诊复查X线片,6~8周拔除克氏针,可拄拐非负重行走。X线片提示骨折愈合后可下地负重行走。完全愈合后取出跨关节微型钢板。术后观察切口愈合情况,记录并发症发生情况。末次随访采用美国矫形外科足踝协会踝-后足功能量表(American Orthopaedic Foot and Ankle Society ankle-hindfoot scale,AOFAS-AHS)得分[7]评价功能疗效,90~100分为优、75~89分为良,50~74分为中,<50分为差;用视觉模拟量表(visual analogue scale,VAS)评估疼痛情况。
2 结果16例患者术后均获得随访,随访时间为(17.2±2.2)个月(12~20个月);手术切口均为Ⅰ期愈合,其中1例患者因重物砸伤导致局部软组织损伤较严重,愈合时间较长;术后均未发生手术切口感染、皮肤软组织坏死、骨筋膜室综合征、腓深神经损伤、下肢深静脉血栓、克氏针松动、内固定失效、创伤性关节炎等并发症。末次随访时患足AOFAS-AHS得分为(86.3±3.4)分(70~95分),其中优10例、良4例、中2例,优良率为87.5%(14/16)。末次随访时VAS评分为(1.7±0.9)分(1~4分)。典型病例见图 1。
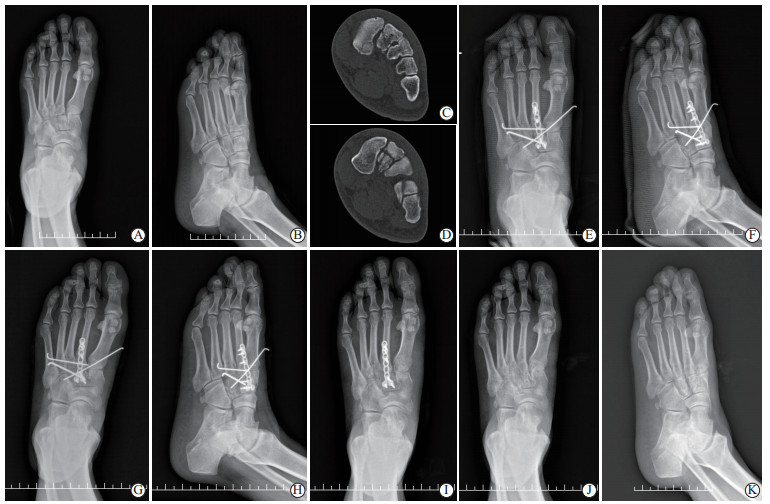
|
图 1 1例30岁男性左足Lisfranc损伤(Myerson B型)伴第二跖骨骨折患者的影像学资料 A~C:术前正位(A)和斜位(B)X线片及计算机断层扫描(C、D)图像;E、F:跨关节钢板固定第二跗跖关节并克氏针弹性固定内、外侧柱术后第2天正位(E)和斜位(F)X线片;G、H:术后1个月正位(G)和斜位(H)X线片;I:术后7周取出克氏针后正位X线片;J、K:术后10个月取出钢板螺钉后的正位(J)和斜位(K)X线片. |
3 讨论
Lisfranc关节临床上常分为3柱:内侧柱,由足舟骨、内侧楔骨和第一跖骨构成;中间柱,位于第二、三跖骨和中间、外侧楔骨之间,其中内、外侧楔骨向远端突出形成凹陷榫状结构与第二跖骨基底部形成关节,维持着足部稳定;外侧柱是由第四、五跖骨与骰骨组成。目前,临床上最常用的Lisfranc损伤分型为Myerson和Nunley-Vertullo分型,这2种分型主要是依据解剖损伤特点进行分类[8]。Myerson分型根据X线片上跗跖关节损伤移位情况分为同向型脱位、单纯性脱位和分离型脱位,但是该分型不能有效定义因轻微暴力损伤所致的Lisfranc损伤[9]。Nunley-Vertullo分型依据内侧楔骨与第二跖骨基底部移位程度、Lisfranc关节韧带损伤程度及足弓高度丢失情况来分类,可有效弥补Myerson分型的缺陷[6]。
Lisfranc损伤的治疗有保守治疗和手术治疗。保守治疗适用于轻微骨折脱位及身体条件差不能耐受手术者,包括手法复位和石膏外固定等,但是容易出现复位丢失,导致足部畸形、慢性疼痛、创伤性关节炎等[10]。目前,临床上Lisfranc损伤治疗的首选方式仍是手术治疗[10-12]。但是对于选择何种手术方式和内固定材料尚无统一标准。有学者发现Lisfranc损伤手术方式和内固定类型与预后关联较小,但跗跖关节的解剖复位与临床预后关联较大[13]。Lisfranc损伤的内固定类型有克氏针固定、螺钉固定、跨关节钢板固定和关节融合等,临床上常联合采用多种不同的内固定类型以获得牢靠固定[5]。但无论选择何种手术方式,术野的充分暴露和关节面的解剖复位仍是最重要的。经典的足背侧双切口入路可获得良好的手术视野,但双切口会增加皮肤坏死、皮肤感染等风险,尤其是软组织条件不理想时。在不牺牲坚强固定的前提下,减少手术切口带来的创伤和感染对于预后改善非常重要。
Lisfranc关节的稳定性由骨性结构和周围韧带结构共同组成。骨性结构中中间柱的榫卯样结构是维持跖附关节稳定的基础,解剖复位和坚强固定是Lisfranc损伤手术治疗成功的关键[14]。韧带结构包括跗跖背侧韧带、跗跖骨间韧带和跖侧韧带[15]。其中跗跖骨间韧带强度最高,跖侧韧带次之,背侧韧带强度最差,Lisfanc损伤时常表现为背侧脱位。第一和第二跖骨间没有韧带相连,其稳定性主要依靠内侧楔骨和第二跖骨间的跗跖骨间韧带维持;第二-三-四跖骨基底部通过跖侧韧带相连形成一个整体的滑膜关节[16]。Mayne等[17]发现第二-三-四跖骨基底部整体滑膜关节在临近跗跖关节得到有效固定后有助于中、外侧柱的复位。夏江等[18]也发现高能量Lisfranc损伤中第三跗跖关节稳定性可通过固定邻近关节来获得,这可有效避免第三跗跖关节跨关节内固定材料的断裂风险,同时也可减轻手术创伤和患者经济负担。
本研究中,对Myerson B型Lisfranc损伤患者采用背侧单一手术切口入路,解剖复位第二跖骨骨折并跨关节钢板坚强固定第二跗跖关节,巾钳钳夹维持内侧柱和第二跖骨稳定性,经皮克氏针固定第一跖骨、中间楔骨或第二跖骨,并修补缝合跗跖背侧韧带共同维持内侧柱稳定性,同时经皮克氏针弹性固定第三、四跖骨和楔骨维持外侧柱的稳定性。末次随访时患者中足功能优良率为87.5%(14/16),患者行走功能恢复正常,无并发症发生。根据Lisfranc关节3柱理论,解剖复位和坚强内固定内侧柱和中间柱及弹性固定外侧柱有助于跗跖关节功能的恢复[11-12]。对于内侧柱稳定性尚可、无明显脱位的Lisfranc损伤,在中间柱榫卯样结构得到解剖复位和坚强固定后,Lisfranc关节周围的韧带结构有助于内、外侧柱的复位和维持,辅助克氏针弹性固定即可获得牢靠的固定[19]。Lau等[13]发现内侧柱、中间柱的复位时若选择跨关节钢板、空心螺钉或联合使用的方法,不仅末次随访AOFAS-AHS得分无明显差异,而且为获得坚强固定反而破坏了附跖关节的微动功能,同时过度剥离软组织也增加了术后切口感染的风险。有学者发现Lisfranc损伤空心螺钉跨关节固定会加剧内侧楔骨和第二跖骨基底部的分离移位,破坏附跖骨间韧带完整性,尤其是伴有第二跖骨基底部骨折的Lisfranc损伤[20];空心螺钉固定虽然牢靠、加压效果好,但反复多次操作调整螺钉位置会加重关节面软骨的损伤,增加关节炎的风险;跨关节固定也会导致跗跖关节微动功能丢失,并增加螺钉断裂的风险[21]。克氏针由于无螺纹,对关节软骨面的破坏小;经皮操作对软组织剥离创伤小,手术切口感染风险明显降低;并且手术操作简单,费用低廉,患者的经济负担得到缓解。此外,内、外侧柱弹性固定的克氏针在术后6~8周可取出,有助于足弓的弹性功能和中足关节运动功能的恢复。
综上所述,对于Myerson B型Lisfranc损伤的患者,采用跨关节钢板坚强固定第二跗跖关节、修复跗跖背侧韧带,并联合克氏针弹性固定内、外侧柱的手术方法疗效好且创伤小,术后功能恢复良好,是一种可供选择的手术治疗方式。但是本研究样本量小、术后随访时间短、远期疗效评估不完善,未来需要开展多中心、大样本、多种手术方式的对比分析。
| [1] |
BOFFELI T J, PFANNENSTEIN R R, THOMPSON J C. Combined medial column primary arthrodesis, middle column open reduction internal fixation, and lateral column pinning for treatment of Lisfranc fracture-dislocation injuries[J]. J Foot Ankle Surg, 2014, 53(5): 657-663. DOI:10.1053/j.jfas.2014.04.016 |
| [2] |
PIGOTT M T, SHAH R, CHAN J, et al. Initial displacement does not affect loss of reduction after Lisfranc fracture dislocations[J]. Foot Ankle Spec, 2019, 12(6): 535-539. DOI:10.1177/1938640018823067 |
| [3] |
ESCUDERO M I, SYMES M, VELJKOVIC A, et al. Low-energy Lisfranc injuries in an athletic population: a comprehensive review of the literature and the role of minimally invasive techniques in their management[J]. Foot Ankle Clin, 2018, 23(4): 679-692. DOI:10.1016/j.fcl.2018.07.014 |
| [4] |
DIEBAL A R, WESTRICK R B, ALITZ C, et al. Lisfranc injury in a west point cadet[J]. Sports Health, 2013, 5(3): 281-285. DOI:10.1177/1941738113477991 |
| [5] |
LI B L, ZHAO W B, LIU L, et al. Efficacy of open reduction and internal fixation with a miniplate and hollow screw in the treatment of Lisfranc injury[J]. Chin J Traumatol, 2015, 18(1): 18-20. DOI:10.1016/j.cjtee.2014.08.002 |
| [6] |
LEWIS J S Jr, ANDERSON R B. Lisfranc injuries in the athlete[J]. Foot Ankle Int, 2016, 37(12): 1374-1380. DOI:10.1177/1071100716675293 |
| [7] |
KITAOKA H B, ALEXANDER I J, ADELAAR R S, et al. Clinical rating systems for the ankle-hindfoot, midfoot, hallux, and lesser toes[J]. Foot Ankle Int, 1994, 15(7): 349-353. DOI:10.1177/107110079401500701 |
| [8] |
STAVRAKAKIS I M, MAGARAKIS G E, CHRISTOFORAKIS Z. Percutaneous fixation of Lisfranc joint injuries: a systematic review of the literature[J]. Acta Orthop Traumatol Turc, 2019, 53(6): 457-462. DOI:10.1016/j.aott.2019.08.005 |
| [9] |
MYERSON M S, FISHER R T, BURGESS A R, et al. Fracture dislocations of the tarsometatarsal joints: end results correlated with pathology and treatment[J]. Foot Ankle, 1986, 6(5): 225-242. DOI:10.1177/107110078600600504 |
| [10] |
PONKILAINEN V T, MATTILA V M, LAINE H J, et al. Nonoperative, open reduction and internal fixation or primary arthrodesis in the treatment of Lisfranc injuries: a prospective, randomized, multicenter trial-study protocol[J]. BMC Musculoskelet Disord, 2018, 19(1): 301. DOI:10.1186/s12891-018-2222-4 |
| [11] |
STAVLAS P, ROBERTS C S, XYPNITOS F N, et al. The role of reduction and internal fixation of Lisfranc fracture-dislocations: a systematic review of the literature[J]. Int Orthop, 2010, 34(8): 1083-1091. DOI:10.1007/s00264-010-1101-x |
| [12] |
NITHYANANTH M, BOOPALAN P R J V C, TITUS V T K, et al. Long-term outcome of high-energy open Lisfranc injuries: a retrospective study[J]. J Trauma, 2011, 70(3): 710-716. DOI:10.1097/TA.0b013e3181f02ab9 |
| [13] |
LAU S, GUEST C, HALL M, et al. Functional outcomes post Lisfranc injury-transarticular screws, dorsal bridge plating or combination treatment?[J]. J Orthop Trauma, 2017, 31(8): 447-452. DOI:10.1097/BOT.0000000000000848 |
| [14] |
GAWEDA K, TARCZYŃSKA M, MODRZEWSKI K, et al. An analysis of pathomorphic forms and diagnostic difficulties in tarso-metatarsal joint injuries[J]. Int Orthop, 2008, 32(5): 705-710. DOI:10.1007/s00264-007-0375-0 |
| [15] |
JOHNSON A, HILL K, WARD J, et al. Anatomy of the Lisfranc ligament[J]. Foot Ankle Spec, 2008, 1(1): 19-23. DOI:10.1177/1938640007312300 |
| [16] |
DE PALMA L, SANTUCCI A, SABETTA S P, et al. Anatomy of the Lisfranc joint complex[J]. Foot Ankle Int, 1997, 18(6): 356-364. DOI:10.1177/107110079701800609 |
| [17] |
MAYNE A I W, LAWTON R, DALGLEISH S, et al. Stability of Lisfranc injury fixation in Thiel Cadavers: is routine fixation of the 1st and 3rd tarsometatarsal joint necessary?[J]. Injury, 2017, 48(8): 1764-1767. DOI:10.1016/j.injury.2017.04.003 |
| [18] |
夏江, 李兵, 周海超, 等. 第三跖跗关节间接固定在高能量Lisfranc损伤中的应用[J]. 中国修复重建外科杂志, 2021, 35(4): 426-430. DOI:10.7507/1002-1892.202009066 |
| [19] |
SETHURAMAN S A, SILVERSTEIN R S, DEDHIA N, et al. Radiographic outcomes of cortical screw fixation as an alternative to Kirschner wire fixation for temporary lateral column stabilization in displaced Lisfranc joint fracture-dislocations: a retrospective cohort analysis[J]. BMC Musculoskelet Disord, 2022, 23(1): 54. DOI:10.1186/s12891-021-04983-2 |
| [20] |
YOUNG C J, JUN Y O, SOO S J. Factors influencing postoperative residual diastasis after the operative treatment of acute Lisfranc fracture dislocation[J]. Arch Orthop Trauma Surg, 2021, 142(10): 1-10. |
| [21] |
GAINES R J, WRIGHT G, STEWART J. Injury to the tarsometatarsal joint complex during fixation of Lisfranc fracture dislocations: an anatomic study[J]. J Trauma, 2009, 66(4): 1125-1128. DOI:10.1097/TA.0b013e318176c563 |
 2023, Vol. 44
2023, Vol. 44


