2. 上海中医药大学附属曙光医院创伤急救科, 上海 201203
2. Department of Trauma Emergency, Shuguang Hospital, Shanghai University of Traditional Chinese Medicine, Shanghai 201203, China
对于循环不稳定的急危重症患者常需行中心静脉置管,以便于血管活性药物的应用及血流动力学监测。但临床上使用中心静脉导管前首先要明确导管尖端的位置是否正确。若中心静脉导管位置错误,可能会影响其相关药物的输注及误读血流动力学相关指标[1-2]。目前临床上仍以胸部X线片作为明确中心静脉导管位置的金标准,但床旁胸部X线片往往相对耗时且具有辐射危害,甚至采用床旁胸部X线片判断导管尖端位置可能延误危重患者的救治,亦不适用于危重孕妇等特殊人群。随着超声技术在重症领域的不断推广和应用,临床上开始尝试应用不同的超声技术判断中心静脉导管尖端的位置[3-5]。本研究探讨应用心脏超声微泡造影技术和快速灌注湍流造影技术判断中心静脉导管尖端的位置,并比较这2种技术的优缺点和临床应用价值。
1 资料和方法 1.1 病例资料本研究通过北京大学人民医院伦理委员会审批(2020PHB029-01)。选择2020年7月至2022年3月于北京大学人民医院重症医学科行中心静脉置管的107例成人危重症患者作为研究对象。纳入标准:(1)具有颈内静脉置管或锁骨下静脉置管的指征;(2)年龄≥18岁;(3)患者本人或授权委托家属同意行中心静脉置管、床旁胸部X线片和研究相关超声检查,并签署相关知情同意书。排除标准:(1)存在颈内静脉或锁骨下静脉穿刺置管的禁忌证;(2)有上腔静脉综合征;(3)上腔静脉内已留置了其他医疗器械;(4)因颈部及胸部严重创伤或畸形等原因无法行超声检查;(5)孕妇及心脏手术患者;(6)床旁胸部X线片或超声设备故障等原因导致无法及时完善检查。
1.2 超声判断中心静脉导管尖端位置的方法在患者成功置入中心静脉导管后,用配备线阵探头及相控阵探头的飞利浦超声检查系统(美国Philips Ultrasound公司)进一步判断中心静脉导管的位置。对患者分别采用心脏超声微泡造影技术和快速灌注湍流造影技术判断中心静脉导管尖端的位置(图 1)。
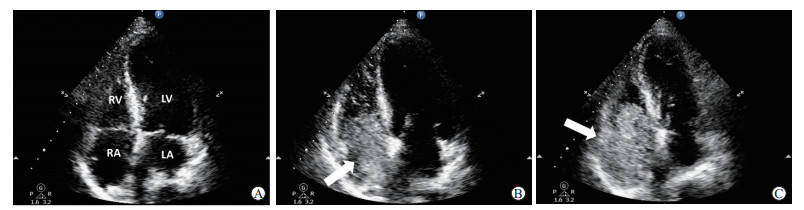
|
图 1 超声判断中心静脉导管尖端的位置 A:未注入造影剂前心尖四腔心切面的心脏超声影像;B:应用心脏超声微泡造影技术判定中心静脉导管尖端位置,箭头所示为RA及RV内的微泡造影剂超声显影;C:应用快速灌注湍流造影技术判定中心静脉导管尖端位置,箭头所示为RA及RV内的快速湍流超声显影.LA:左心房;LV:左心室;RA:右心房;RV:右心室. |
1.2.1 心脏超声微泡造影技术
应用相控阵探头在心尖四腔心切面和剑突下四腔心切面认真扫查患者的右心房,若能在右心房内直接观察到中心静脉导管的尖端,表明导管尖端的位置过深。若经扫查未能在右心房内发现导管样结构,由助手用一支10 mL注射器注入9 mL生理盐水和1 mL空气,而后通过三通连接到另一支10 mL注射器,在2支彼此相通的注射器之间反复快速推注其内生理盐水,使其形成富含空气微泡的造影剂。取5 mL制备好的造影剂,从中心静脉导管的主腔末端迅速推注至患者体内,同时应用相控阵探头在心尖四腔心切面或剑突下四腔心切面观察右心房内是否有微泡出现及微泡出现的时间。如果在注射造影剂2 s内观察到右心房内有大量微泡,且微泡信号发自上腔静脉,并经右心房最终到达右心室,表明中心静脉导管尖端位于上腔静脉;若在注射造影剂后右心房内未发现大量微泡现象或少量微泡在注射造影剂2 s后才观察到,则说明中心静脉导管尖端未到达目标位置。另外,若推注造影剂的同时在右心房或右心室内观察到大量的微泡,且这些微泡信号并非发起自上腔静脉,而是直接发起自右心房或右心室,则表明中心静脉导管放置位置过深。
1.2.2 快速灌注湍流造影技术首先应用线阵探头扫查患者双侧颈内静脉和锁骨下静脉,排除导管尖端误入颈内静脉或锁骨下静脉的可能。而后同样应用相控阵探头在心尖四腔心切面和剑突下四腔心切面扫查右心房,若能直接在右心房内观察到导管尖端,表明导管放置过深。若未在右心房内观察到中心静脉导管尖端,由助手取一支10 mL注射器注入10 mL生理盐水,然后直接从中心静脉导管的主腔远端将10 mL生理盐水全部快速推注入患者体内。同时,在心尖四腔心切面或剑突下四腔心切面进行扫查,观察右心房和右心室内是否有湍流信号,判断导管尖端位置是否正确的具体方法与超声微泡造影技术的判断方法一致。另外,当中心静脉置管成功后,迅速联系放射科行床旁胸部X线片检查,以便于进一步明确导管尖端的位置。本研究中所有放射科医师在行胸部X线片检查、影像学分析及撰写报告的过程中均不知晓患者的超声检查结果。
1.3 观察指标观察并记录患者的中心静脉具体穿刺部位、中心静脉置管时间、2种超声技术判断中心静脉导管尖端位置的结果、2种超声技术判断导管位置所需时间。同时记录胸部X线片判断导管尖端位置的结果及所需时间。
1.4 统计学处理应用SPSS 25.0软件进行数据分析。符合正态分布的计量资料以x±s表示,不符合正态分布的计量资料以中位数(范围)表示。计数资料以例数和百分数表示。应用Wilcoxon秩和检验比较2种超声技术判断导管尖端位置所需时间,应用Kappa检验判断2种超声技术的一致性。检验水准(α)为0.05。
2 结果 2.1 患者的一般资料共纳入107例成人危重症患者,年龄为23~95岁,平均年龄为(64.2±18.5)岁;男58例、女49例;体重为37~122 kg,平均体重为(64.3±12.3)kg;身高为150~185 cm,平均身高为(164.7±7.5)cm;BMI为(23.6±3.8)kg/cm2;急性生理和慢性健康状况Ⅱ评分(acute physiology and chronic health evaluation-Ⅱ score,APACHE-Ⅱ)为12~27分,平均APACHE-Ⅱ评分为(16.5±2.8)分;中心静脉穿刺置管时间为10~32 min,平均置管时间为(16.6±4.1)min;右侧颈内静脉置管11例,右侧锁骨下静脉置管77例,左侧锁骨下静脉置管19例。
2.2 2种超声技术判断中心静脉导管尖端位置的效果比较应用床旁胸部X线片判断中心静脉导管尖端位置所需时间为70(57~90)min。应用心脏超声微泡造影技术判断导管尖端位置所需时间为6(5~7)min,快速灌注湍流造影技术所需时间为5(4~6)min,均较床旁胸部X线片用时短(Z=8.980、8.980,P均<0.01)。若将中心静脉导管尖端位于上腔静脉归类为中心静脉导管放置位置正确,而导管尖端位置出现在右心房、颈内静脉或锁骨下静脉等归类为中心静脉导管放置位置错误进行分析,应用心脏超声微泡造影与快速灌注湍流造影判断导管尖端位置的结果相同,导管尖端位于上腔静脉均有98例(91.6%),导管尖端放置位置错误均有9例(8.4%)。应用床旁胸部X线片判断中心静脉导管尖端位于上腔静脉96例(89.7%),导管尖端放置位置错误11例(10.3%)。有2例胸部X线片判断导管尖端位于右心房,而超声却将其误判为上腔静脉。应用心脏超声微泡造影、快速灌注湍流超声造影判断导管尖端位置的正确率均与胸部X线片有较好的一致性(Kappa=0.89、0.89,P<0.01)。如果以床旁胸部X线片作为判断中心静脉导管位置的金标准,应用心脏超声微泡造影和快速灌注湍流造影技术的灵敏度均高达100.0%,特异度均为81.2%。
3 讨论线阵超声探头已被广泛应用于超声引导下中心静脉置管,此技术可大大提高穿刺置管成功率,并减少了置管相关并发症的发生[6-7]。中心静脉穿刺置管后往往需要立即明确导管尖端位置是否正确,以便于血管活性药物的应用及重要血流动力学指标的正确读取。若中心静脉导管位置放置错误,往往会导致中心静脉压、胸腔内血容量、血管外肺水、每搏量等指标的读取出现偏差,容易误导临床医师对患者实际血流动力学的判断,最终可能导致其做出错误的临床决策[8-9]。
临床上通常采用床旁胸部X线片作为判断中心静脉导管位置的金标准,但是这种检查方法会额外增加患者的诊疗费用[10],并且检查相对耗时,有可能会耽误中心静脉导管的及时应用,甚至延误急危重患者的救治。另外,对于需放置中心静脉导管的危重孕妇或儿童而言,由于其不宜接受过多的X线照射,因而临床上也在逐步尝试采用床旁超声技术辅助快速判断中心静脉导管尖端的位置[11-12]。目前应用线阵超声探头往往仅能判断中心静脉导管是否成功置入目标血管,以及导管在患者体内的具体走行方向。虽然部分研究尝试应用线阵超声探头观察患者的同侧及对侧的颈内及锁骨下静脉,大体判断中心静脉导管尖端是否误入颈内及锁骨下静脉,但此方法仍然无法进一步明确导管尖端放置的位置。另外,也有研究尝试采用经胸二维心脏超声直接寻找中心静脉导管是否误入右心房,但由于重症患者体位限制或机械通气等因素的影响,亦很难仅通过二维超声在心尖四腔心或剑突下四腔心等切面清晰辨别导管的尖端[13]。虽然经食管超声可以相对清晰地显示上腔静脉及其中心静脉导管尖端的位置,但由于患者耐受性差,且有误吸、食管出血、食管穿孔、恶性心律失常等风险,不适用于所有危重症患者[14-15]。
本研究尝试应用心脏超声微泡造影和快速灌注湍流造影2种不同的超声造影技术判断中心静脉导管尖端的位置,并评估其临床应用价值。本研究结果显示应用床旁胸部X线片判断中心静脉导管位置所需时间平均在1 h以上,而应用床旁超声检查进行判断仅需数分钟。相比而言,床旁超声技术在缩短检查时间方面有明显优势,尤其适用于需要紧急中心静脉置管和血流动力学监测的危重症患者。也有研究发现这2种超声造影技术判断导管尖端位置的结果一致,且与传统的床旁胸部X线片方法也有较好的一致性[14-15]。本研究结果还显示,若以床旁胸部X线片作为判断导管尖端位置的金标准,2种超声造影技术判断导管尖端位置的灵敏度均高达100.0%,特异度亦均高达81.2%。
本研究中有2例胸部X线片判断导管尖端位于右心房,而超声却将其误判为上腔静脉,分析原因考虑为患者体型肥胖、体位配合困难、有创呼吸机辅助通气支持条件较高使得其超声成像质量较差所致。因而,对于各种临床原因导致超声图像质量欠佳的患者,仍建议选用床旁胸部X线片对中心静脉导管尖端的位置做出最终的判断。对于可获取清晰超声图像的患者,心脏超声微泡造影和快速灌注湍流造影2种超声造影技术判断导管尖端位置的诊断结果一致,且灵敏度和特异度均较高,其中心脏超声微泡造影技术由于在实施时需要提前制备含有空气微泡的生理盐水,其过程相对复杂;且此方法要将含有空气微泡的造影剂直接注射到人体内,因而不易被患者接受。但快速灌注湍流造影技术操作简便,无须提前制备造影剂,且注射入人体的为无菌生理盐水,更容易被广大患者所接受。
综上所述,相较于床旁胸部X线片检查,心脏超声微泡造影技术和快速灌注湍流造影技术均可以快速、准确地判断中心静脉导管的位置,且均可缩短其诊断时间,可为急危重症患者争取救治时间。由于快速灌注湍流造影技术操作简便,更值得在临床上推广应用。
| [1] |
KIM Y I, RYU J H, MIN M K, PARK M R, PARK S C, YEOM S R, et al. Usefulness of ultrasonography for the evaluation of catheter misplacement and complications after central venous catheterization[J]. Clin Exp Emerg Med, 2018, 5: 71-75. DOI:10.15441/ceem.16.189 |
| [2] |
SMIT J M, HAAKSMA M E, LIM E H T, STEENVOORDEN T S, BLANS M J, BOSCH F H, et al. Ultrasound to detect central venous catheter placement associated complications: a multicenter diagnostic accuracy study[J]. Anesthesiology, 2020, 132: 781-794. DOI:10.1097/ALN.0000000000003126 |
| [3] |
SMIT J M, RAADSEN R, BLANS M J, PETJAK M, VAN DE VEN P M, TUINMAN P R. Bedside ultrasound to detect central venous catheter misplacement and associated iatrogenic complications: a systematic review and meta-analysis[J/OL]. Crit Care, 2018, 22: 65. DOI: 10.1186/s13054-018-1989-x.
|
| [4] |
BLANS M J, ENDEMAN H, BOSCH F H. The use of ultrasound during and after central venous catheter insertion versus conventional chest X-ray after insertion of a central venous catheter[J]. Neth J Med, 2016, 74: 353-357. |
| [5] |
WEEKES A J, KELLER S M, EFUNE B, GHALI S, RUNYON M. Prospective comparison of ultrasound and CXR for confirmation of central vascular catheter placement[J]. Emerg Med J, 2016, 33: 176-180. DOI:10.1136/emermed-2015-205000 |
| [6] |
SHIN H J, NA H S, KOH W U, RO Y J, LEE J M, CHOI Y J, et al. Complications in internal jugular vs subclavian ultrasound-guided central venous catheterization: a comparative randomized trial[J]. Intensive Care Med, 2019, 45: 968-976. DOI:10.1007/s00134-019-05651-9 |
| [7] |
FARINA A, COPPOLA G, BASSANELLI G, BIANCHI A, LENATTI L, FERRI L A, et al. Ultrasound-guided central venous catheter placement through the axillary vein in cardiac critical care patients: safety and feasibility of a novel technique in a prospective observational study[J]. Minerva Anestesiol, 2020, 86: 157-164. |
| [8] |
刘阳, 李小石, 于鑫, 刘亮亮, 李国锋. 锁骨下静脉导管误入颈内静脉对热稀释测量参数的影响[J]. 中国呼吸与危重监护杂志, 2021, 20: 42-48. |
| [9] |
KELLNER P, SCHLEUSENER V, BAUERFEIND F, SOUKUP J. Influence of different infracardial positions of central venous catheters in hemodynamic monitoring using the transpulmonal thermodilution method[J]. J Clin Monit Comput, 2016, 30: 629-640. DOI:10.1007/s10877-015-9762-z |
| [10] |
CHUI J, SAEED R, JAKOBOWSKI L, WANG W Y, ELDEYASTY B, ZHU F, et al. Is routine chest X-ray after ultrasound-guided central venous catheter insertion choosing wisely?: a population-based retrospective study of 6, 875 patients[J]. Chest, 2018, 154: 148-156. DOI:10.1016/j.chest.2018.02.017 |
| [11] |
ADRIAN M, KANDER T, LUNDÉN R, BORGQUIST O. The right supraclavicular fossa ultrasound view for correct catheter tip positioning in right subclavian vein catheterisation: a prospective observational study[J]. Anaesthesia, 2022, 77: 66-72. DOI:10.1111/anae.15534 |
| [12] |
KOSAKA M, OYAMA Y, UCHINO T, OGIHARA Y, KOGA H, SHINGU C, et al. Ultrasound-guided central venous tip confirmation via right external jugular vein using a right supraclavicular fossa view[J]. J Vasc Access, 2019, 20: 19-23. DOI:10.1177/1129729818771886 |
| [13] |
KWON H J, JEONG Y I, JUN I G, MOON Y J, LEE Y M. Evaluation of a central venous catheter tip placement for superior vena cava-subclavian central venous catheterization using a premeasured length: a retrospective study[J/OL]. Medicine (Baltimore), 2018, 97: e9600. DOI: 10.1097/MD.0000000000009600.
|
| [14] |
鞠辉, 孙晓晨, 冯艺. 使用经食管超声获得右颈内静脉置管深度的经验公式[J]. 实用医学杂志, 2019, 35: 772-775. |
| [15] |
CORRADI F, GUARRACINO F, SANTORI G, BRUSASCO C, TAVAZZI G, VIA G, et al. Ultrasound localization of central vein catheter tip by contrast-enhanced transthoracic ultrasonography: a comparison study with trans-esophageal echocardiography[J/OL]. Crit Care, 2022, 26: 113. DOI: 10.1186/s13054-022-03985-3.
|
 2023, Vol. 44
2023, Vol. 44


